Методы лечения альвеолита зуба
Лечение альвеолита в условиях клиники включает в себя следующие процедуры:
Сначала при необходимости используется анестезия – местная либо, в сложных случаях, стволовая.
Далее из лунки антисептическим раствором вымываются все попавшие туда инородные тела и остатки сгустка.
Если после этого в лунке наблюдаются остатки зуба, фрагменты костной ткани, то производится их удаление острой хирургической ложкой
Данные действия выполняются осторожно, чтобы не травмировать стенки лунки.
Лунка еще раз промывается с помощью ирригатора.
Производится припудривание порошком анестезина.
На лунку накладывается специальная обезболивающая повязка, в состав которой вводятся анальгетики и анестетики.

Повязка выполняет роль защитного барьера для лунки, предотвращая попадание в нее патогенных микроорганизмов и иных раздражителей, а также способствует снятию болезненных ощущений. Серозный альвеолит излечивается за несколько дней – при этом следует регулярно менять повязку.
Гнойная форма требует более серьезного и продолжительного лечения, и, кроме антисептических средств, пациенту могут быть выписаны антибиотики, особенно на фоне других заболеваний и ослабленного иммунитета.
Медикаментозное лечение эффективно дополняет физиотерапия: ультрафиолетовое облучение, воздействие инфракрасными лучами лазера, микроволновая терапия и прочее.
При неосложненных формах альвеолита после клинических процедур достаточным оказывается лечение в домашних условиях: ежедневное прикладывание к пораженному месту антисептических аппликаций, чтобы ускорить заживление и исключить вероятность рецидива воспалительных процессов.
ПРИЧИНЫ ВОСПАЛЕНИЯ
Альвеолит лунки может возникнуть только после извлечения зуба. В большинстве случаев лунка заживает уже на следующий день после хирургической операции, а пациент никаких отклонений в своем самочувствии не отмечает. Если локальный кровяной сгусток, сформированный в ране, выплюнуть или повредить, лунка может инфицироваться, формируя патологию — альвеолит. По итогу, раневая поверхность регенерируется долго, и возникают неприятные ощущения.
Основополагающие причины для возникновения воспалительного процесса:
- Травмирование при выполнения сложной экстракции. Чем труднее было вмешательство, тем более выраженно бывает изменение в костной структуре, и тем сильнее будет выработка ферментов, ремоделирующих ткани.
- Трудное извлечение единицы у взрослого пациента. Разделение зуба на сегменты, работа с костью, отсоединением десневой ткани. Вмешательства могут проходить с осложнениями и в несколько раз увеличивают риск возникновения патологии.
- Извлечение зубов мудрости. Уплотненная и менее насыщенная сосудами кость вокруг «восьмерок» ведет к формированию сухих, обескровленных впадин.
- Хронические и сопутствующие заболевания пациента. К примеру, больные с диабетом или с низким иммунитетом в своем большинстве подвержены альвеолиту из-за отклонения в восстановительных тканевых процессах.
- Контрацептивы в таблетках. Гормоны в препаратах, могут влиять на усиление фибринолитического процесса, вызывая нарушение формирования сгустка.
- Курение. Опираясь на проведенные исследования, риск возникновения патологии у курящих в разы больше, чем у некурящих.
- Смещение сгустка. При невыполнении рекомендаций специалиста по обращению с лункой, полосканию ротовой полости, возможно развитие заболевания.
- Бактериальные инфекции.
- Неудовлетворительная гигиеническая чистка полости рта. Задача пациента в домашних условиях соблюдать хорошую гигиену ротовой полости. Иначе, могут возникнуть подходящие факторы, через некоторое время, для образования альвеолита.
- Чрезмерное количество выполненной анестезии. Большое число анестезирующего препарата с добавками может вызвать ишемические процессы тканей и трудности в заполнении выемки сгустком.
В основном, неправильное формирование выемки идет при извлечении верхних резцов (возникновение отрицательного давления при дыхании) и жевательных единиц с кистами на корнях. Также, оставшиеся корни, могут привести к ее нагноению и возникновению одонтогенного альвеолита. Извлечение молочных зубов у ребенка до 10 лет, меньше всего ведет к развитию заболевания, из-за крепкого иммунитета.
Гнойный альвеолит
Гнойная форма отличается более сильными болезненными ощущениями, охватывающими другие участки головы, а также развитием гнойных процессов, сопровождающихся соответствующим запахом. Лимфоузлы приобретают увеличенный размер, отекают мягкие ткани, из-за чего может наблюдаться асимметрия лица. Пациент испытывает недомогание, страдает от постоянных болей и повышенной температуры; болезненные ощущения мешают есть и даже просто открывать рот.
Осмотр полости рта дает возможность увидеть гнойно-воспалительные процессы, идущие от лунки удаленного зуба: слизистая приобретает красный цвет и покрывается гнойным серым налетом.
Еще одна форма альвеолита – хроническая гнойная, или гипертрофическая. По сути, она представляет собой недолеченный гнойный альвеолит. При этом симптомы становятся менее заметны: исчезают болевые ощущения, температура и размер лимфоузлов приходят в норму, спадает отечность.
Тем самым, пациенту может показаться, что наступило полное выздоровление, однако нередко это оказывается обманчивым выводом, и болезнь сохраняется, приобретая хронический характер: в лунке продолжаются воспалительные процессы с выделением гноя, и мягкие ткани остаются сильно поражены альвеолитом.
Имеющиеся у пациента хронические патологии осложняют лечение альвеолита, а особенно тяжело он протекает у больных сахарным диабетом.
Причины
Есть ряд предрасполагающих факторов к развитию заболевания. Среди них:
- сильное разрушение зуба;
- искривление корней;
- неполное прорезывание.
Альвеолит может быть спровоцирован недобросовестной работой врача. Например, если тот пренебрег одним из пунктов грамотного выполнения хирургического вмешательства. После удаления зуба, следует обязательно сжать края лунки и дождаться пока они наполнятся кровью. Это необходимо для формирования кровяного сгустка достаточных размеров. Если этап пропущен, то ранка остается незащищенной и доступной для инфекции.
Вторая распространенная причина — невыполнение пациентом рекомендаций стоматолога после проведенной манипуляции, пренебрежение личной гигиеной.
Другие причины:
- недостаточная антисептическая обработка;
- употребление слишком грубой и волокнистой пищи;
- слабый иммунитет;
- невылеченный кариес на соседних зубах;
- зубной налет;
- воспаление десен;
- плохая свертываемость крови;
- отрыв частички десны во время манипуляции;
- разрушение сгустка крови, который в норме защищает открытую рану от инфицирования.
Удаление инородных частиц
Попадание в лунку инородных частиц — например, мелких фрагментов зуба, кости, грануляционной ткани, остатков пищи или разлагающегося кровяного сгустка может вызывать сильнейшую боль.
Для того чтобы их извлечь, доктор-стоматолог выполняет следующие действия:
- Прежде всего, при помощи шприца с иглой, имеющей затупленный кончик, тщательно вымывает из пораженной лунки инородные частицы, а также остатки слюны и кровяного сгустка — для этого применяются растворы перекиси водорода, марганца, фурацилина или хлоргексидина.
- Затем внимательно осматривает обработанный участок и, в случае обнаружения оставшихся после промывания осколков зубного корня, кости или грануляции, частиц пищи, слюны и кровяного сгустка, аккуратно извлекает их, используя острую хирургическую ложку.
На поздней стадии
 Если воспалительный процесс приобрел более серьезные формы, проводятся соответствующие терапевтические процедуры — ежедневная смена марлевых повязок с йодоморфной или прополисовой пропиткой, проведение инъекций с антисептическими препаратами и др.
Если воспалительный процесс приобрел более серьезные формы, проводятся соответствующие терапевтические процедуры — ежедневная смена марлевых повязок с йодоморфной или прополисовой пропиткой, проведение инъекций с антисептическими препаратами и др.
Обязательными процедурами лечебного процесса являются регулярные полоскания ротовой полости растворами марганцовки или гидрокарбоната натрия, а также травяными настоями.
Лечение запущенных стадий альвеолита лунки включает в себя следующий ряд обязательных процедур:
- лунку тщательно промывают, после чего помещают в нее стерильный тампон, пропитанный лекарственными средствами, которые вызывают блокировку воспалительного процесса, устраняют боль, а также постепенно восстанавливают микрофлору;
- при слишком глубоких инфекционных поражениях для блокировки нерва выполняют инъекцию лидокаина;
- в том случае, если начался процесс некроза тканей, применяются протеолитические ферменты, способные тщательно очищать верхний участок раны и останавливать воспаление — после введения данных ферментов в лунку при помощи марлевой повязки, некротические участки постепенно растворяются;
- в целях предотвращения распространения воспаления на близко расположенные ткани назначают применение антибиотических препаратов — как внутреннее, так и наружное.
Для успешного лечения альвеолита на поздних используются назначенные доктором витаминные комплексы, анальгетики, а также сульфаниламиды.
Значительно усилить действие этих препаратов поможет дополнительный курс физиотерапии, в особенности — бальнеотерапия, флюктуоризация, а также воздействие микроволнами, ультрафиолетовым излучением и инфракрасным лазером.
Классические симптомы альвеолита
- Луночковая боль. Выпадение кровяного сгустка из лунки практически всегда приводит к развитию её воспаления. Характерный симптом альвеолита – постоянная луночковая боль, не утихающая после указанного врачом срока. Она может быть слабо выраженной или острой, иногда на фоне альвеолита возникает сопутствующая головная боль.
- Неприятный запах. Гнойное воспаление лунки при альвеолите обычно сопровождается появлением неприятного запаха. При отсутствии лечения нагноение сухой лунки или кровяного сгустка может привести к интоксикации организма. Пациент может жаловаться на общую слабость и утомляемость, возможно повышение температуры.
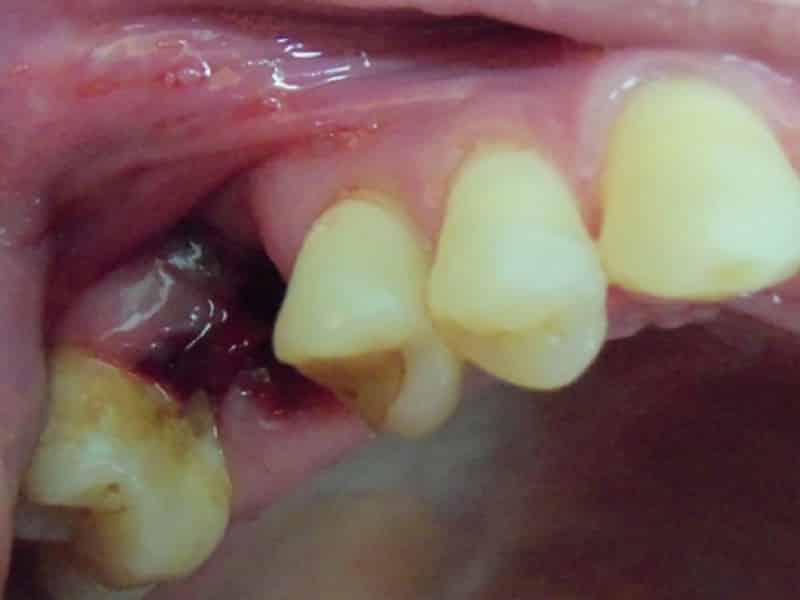
- Нагноение. При визуальном осмотре лунка может быть пустая, с желтоватым налетом по стенкам лунки и следами пищевых остатков, или же заполнена распадающимся гниющим кровяным сгустком. Десна рядом с лункой, как правило, ярко красного цвета, отечна, болезненна при дотрагивании. В некоторых случаях можно увидеть обнаженную костную ткань.
- Припухлость щеки в области удаленного зуба при альвеолите – явление сравнительно редкое. Образующийся в лунке гной имеет выход и не скапливается в мягких тканях. При нагноении кровяного сгустка отток гноя затруднен, воспалительный процесс может протекать остро, сопровождаться резким повышением температуры и острой болью. В таких случаях мягкие ткани десны и щеки могут резко опухать.
Лечение симптомов альвеолита в домашних условиях
До того момента, когда вы вновь обращаетесь к зубному врачу с тревожными симптомами допустимо принять некоторые меры, но важно не переусердствовать. Не стоит применять перекись водорода и содовый раствор с целью полоскания рта
Антисептический эффект сводится на нет, если вы случайно выполоскали из лунки защитный кровяной сгусток
Не стоит применять перекись водорода и содовый раствор с целью полоскания рта
. Антисептический эффект сводится на нет, если вы случайно выполоскали из лунки защитный кровяной сгусток.
При накоплении гнойных образований следует немедленно обратиться к врачу
Для снятия воспаления существует ряд если не самых действенных, то определённо безопасных народных методов.
Речь идёт об растворах шалфея, зверобоя, календулы и ромашки. Однако во время их применения необходимо следовать ряду правил:
-
не нужно полоскать рот
, это может вызвать разрушение кровяного сгустка, следует держать отвар во рту некоторое время и потом выплюнуть; - тем более не стоит пытаться удалить кровяной сгусток
механически, он рассосётся самостоятельно; - использовать натуральные антисептики можно несколько раз на протяжении дня
, пока не наступят признаки улучшения.
Тем не менее, это лишь временные меры для снятия воспаления и боли. Если вы обнаружили у себя во рту признаки альвеолита или иного воспалительного заболевания, отправиться к зубному врачу необходимо как можно раньше.
Также следует немедленно идти к врачу, если после удаления зуба выпал сгусток из лунки. Только стоматолог знает, как лечить альвеолит (см. фото). Промедление способно привести к остеомиелиту , а затем и вовсе к мучительной смерти.
Удаление зуба считается довольно сложной операцией, которая иногда приводит к осложнениям. Так, чаще всего встречается альвеолит. Речь идет о воспалении стенок лунки, где был удален зуб. Нужно помнить о возможных симптомах этого заболевания, чтобы вовремя начать лечение.
Симптомы альвеолита зуба
Как правило, альвеолит возникает в течение ближайших дней после удаления зуба – от 1 до 7 суток. Сроки и ход развития заболевания зависят от разнообразных факторов: возраст, общее состояние пациента, сопутствующие болезни, выполнение предписанных процедур по уходу за полостью рта, своевременность обращения за медицинской помощью и т. д.
Основной симптом альвеолита – сильная пульсирующая боль в лунке зуба, дающая о себе знать уже на 1-3 сутки после экстракции и способная иррадиировать в другие области головы. Еще одним признаком может быть появление неприятного запаха изо рта, а также аналогичного привкуса. Отеки возможны, но на конфигурацию лица они обычно не влияют.
Дополнительным, однако необязательным симптомом служит увеличение региональных лимфоузлов и их болезненная реакция на пальпацию. В отдельных случаях, преимущественно после удаления нижних третьих моляров, наблюдается затрудненное открывание рта.
Наиболее очевидные диагностические признаки альвеолита выявляет осмотр ротовой полости. В этом случае можно обнаружить отсутствие или нарушение кровяного сгустка на лунке, обнажение кости, появление налета серого цвета, в самой лунке могут оказаться остатки пищи и другие инородные тела. Окружающая лунку десна чаще всего имеет болезненный вид: просматриваются покраснения, припухлости.
При альвеолите в легкой форме из лунки не выделяется гной и общая температура тела остается в пределах нормы, однако болезненные ощущения могут быть сильно выраженными и при этом плохо купируемыми обезболивающими средствами, что мешает пациенту вести обычный образ жизни – прежде всего, нарушается режим сна.
Дальнейшее развитие воспаления приводит к усилению боли, которая может передаваться в уши, виски, шею. Одновременно происходит ухудшение общего самочувствия пациента, температура тела поднимается до субфебрильных показателей (37-38 ⁰С). Постоянные боли затрудняют прием пищи, снижению аппетита способствует и неприятный, гнилостный запах во рту. Отек десны переходит на соседние мягкие ткани и может быть заметен даже на лице.
Для вас подарок! В свободном доступе до
15.01
Как вылечить зубы недорого по полису ОМС
Пошаговая инструкция, что делать, чтобы получить скидку на лечение зубов от 50%
Отсутствие правильного лечения грозит в последующем вызвать серьезные осложнения: периостит и остеомиелит челюсти, абсцесс мягких тканей лица, лимфаденит.
Поэтому появление хотя бы одного симптома альвеолита – достаточное основание для обращения к специалисту. Особенно тревожными сигналами, говорящими об осложнениях альвеолита после удаления зубов, является выделение гноя из лунки и повышение общей температуры тела.
Виды заболевания и их симптомы
Врачи выделяют три разновидности альвеолита: серозный, гнойных и хронический.
-
Серозный.
Развивается в течение 3 суток после удаления зуба и длится около недели, при отсутствии лечения переходит в гнойную форму. Проявляется постоянной болью, усиливающейся от попадания в рану инородных веществ (пищи, жидкости, зубной пасты).Температура тела не повышается, общее состояние не ухудшается, лимфоузлы не воспалены. При осмотре врач видит сухую лунку, наполненную остатками пищи и слюной.
-
Гнойный.
Считается осложнением после серозной формы альвеолита. Отличается постоянной сильной болью, из-за которой прием пищи уже невозможен.Появляется лихорадка, температура тела повышается до 38 градусов, опухают региональные лимфоузлы. Лунка заполнена гнойным содержимым и отечна, альвеолярный гребень утолщен, окружающие ткани воспалены.
-
Хронический.
Возникает у пациентов, которые пытались вылечить альвеолит самостоятельно, т.к. от заболевания нельзя избавиться без хирургического вмешательства, необходимого для прочистки и местной дезинфекции лунки.Полоскания и примочки лишь купируют симптомы: общее состояние улучшается, температура нормализуется, боли стихают. Но лунка продолжает гноиться, внутри остаются куски мертвой ткани, разрастается грануляция, десна приобретает синюшный оттенок.
Профилактика
Для предотвращения заболевания пациент должен выполнять рекомендации стоматолога. Это позволит снизить риск развития альвеолита. Вот их перечень:
- Не допускается полоскать ротовую полость сразу после проведенного вмешательства. Полоскания способствуют тому, что кровяной сгусток разрушается, и болезнетворные бактерии легко проникают в ранку.
- Не дотрагиваться до лунки руками. Данными действиями можно легко занести инфекцию.
- Отказаться от интенсивных спортивных тренировок.
- Проходить профилактические осмотры у стоматолога в течение нескольких недель.
- Воздержаться от употребления горячей пищи и напитков. Нагревание данной области может привести к воспалению. Также, под запретом твердая еда (например, орешки).
- Не посещать баню.

Если после манипуляции по удалению зуба спустя несколько дней появились признаки альвеолита, то не стоит медлить. Лучше всего, сразу отправиться на консультацию к врачу. При вовремя начатом лечении получится быстро справиться с патологией и не допустить ее перехода в хроническую форму.
Основные причины появления альвеолита после удаления зуба
Удаление зуба — хирургическая манипуляция, которая сопровождается образованием раны. В ней формируется кровяной сгусток, защищающий ее от проникновения микроорганизмов. Воспаление лунки зуба после удаления происходит вследствие нарушения процесса формирования или смещения тромба. Наиболее частые причины патологии:
- Сложная экстракция. Чем выше травматичность операции, тем больше снижается способность тканей к регенерации и возрастает вероятность инфицирования.
- Удаление зуба мудрости. Строение корневой системы третьих моляров отличается сложным строением, поэтому их экстракция всегда травматична. Кроме того, кость в зоне восьмерок имеет повышенную плотность и менее васкуляризирована по сравнению с другими зонами, что также создает условия для образования сухой лунки.
- Сопутствующие соматические заболевания пациента (сахарный диабет, иммунодефицитные состояния).
- Перикоронарит в анамнезе (воспаление мягких тканей вокруг зуба).
- Наличие очагов инфекции во рту до операции. Проникая в рану со слюной, патогенная флора вызывает альвеолит.
- Неадекватная санация альвеолы. После удаления необходим тщательный кюретаж раны от обломков костной ткани, корней, кусочков пломбы, грануляций. Посторонние фрагменты нарушают заживление, приводят к альвеолиту.
- Превышение дозы анестетика. Приводит к сужению просвета капилляров, развитию местной ишемии, что нарушает заполнение лунки кровью.
- Механическое повреждение сгустка. Несоблюдение рекомендаций врача в послеоперационный период (полоскание рта, неосторожная чистка зубов, др.).
- Нарушение гемостаза. Вследствие плохой свертываемости крови сгусток не образуется.
Спровоцировать альвеолит могут курение, прием гормональной контрацепции, недостаточная гигиена ротовой полости. Определенное значение для развития альвеолита после удаления зуба играет возраст: чем старше пациент, тем больше вероятность развития патологии. Это связано с замедлением метаболических процессов, снижением регенеративной способности клеток тканей.
Особенности при экстракции восьмерки
Зуб мудрости или иначе – восьмерка, доставляет человеку множество проблем. Появляясь, когда все остальные его собратья прорезались, он, словно непрошеный гость не радует своим визитом.
При его прорезывании часто развивается отек околозубной ткани, человека преследуют болевые ощущения. Удаление рудимента необходимо в следующих ситуациях:
- Отклонение роста зуба в непредсказуемом направлении, что способствует травмированию слизистой рта и языка;
- Наличие кариеса и невозможность лечения из-за малодоступности зуба;
- Очень медленное прорезание, что способствует образованию «капюшона», который провоцирует воспаления;
- Негативное воздействие «незваного гостя» на соседние зубы.
Во время удаления третьего моляра возможно травмирование одного из близлежащих нервов
, что приводит к парестезии соответствующей части лица. Иногда во время операции могут быть повреждены соседние зубы или протезы.
Но самым неприятным последствием может стать «сухая лунка
» — осложнение после травматичного удаления. Она становится следствием продолжительного кровотечения
, возникающего по разным причинам. В этом случае высока вероятность инфицирования ранки.
Учитывая специфику современных операций по , вероятность альвеолита велика только в двух случаях:
- обильное кровотечение из раны, чтобы остановить которое требуется помощь медиков;
- несоблюдение гигиены полости рта, спровоцировавшее занесение инфекции под шов.
Дело в том, что после извлечения ретинированного зуба рану зашивают таким образом, что сгусток оказывается защищенным от механических воздействий. Но остается небольшое отверстие для отвода сукровицы в период заживания раны, вытолкнуть через которое тромб под силу только сильному потоку крови.
Если не чистить зубы и не делать антисептические ванночки, инфекция через отверстие проникнет в лунку. Разлагаясь в замкнутом пространстве она спровоцирует альвеолит, несмотря на наличие сгустка.
В случае несвоевременного обращения за медицинской помощью, воспаление приводит к остеомиелиту челюсти, который может распространиться на соседние зубы. Его лечение описано в статье.
Методы диагностики альвеолита
От своевременной диагностики и лечения зависит, как долго будет заживать альвеолит. Поэтому при первых признаках болезни необходимо обратиться к стоматологу. Выявление патологии происходит после выслушивания жалоб, сбора анамнеза (где присутствует недавняя экстракция зуба) и осмотра луночковой полости.
Иногда врач назначает рентгенографическое исследование, помогающее обнаружить обломки зуба, другие посторонние фрагменты в альвеоле. В редких случаях при диагнозе альвеолит зубной лунки назначают компьютерную томографию с целью дифдиагностики других заболеваний (травма, опухоль, др.).
Лечение
Вылечить альвеолит непросто, самостоятельно делать это запрещается. При отсутствии квалифицированной помощи можно запросто спровоцировать развитие осложнений и переход болезни в хроническую форму. Единственное, что допускается — употребление обезболивающих препаратов до того момента, пока пациент не попал к врачу.
Цель терапии — устранить инфекционный очаг и сохранить остальной зубной ряд.
Независимо от разновидности патологии, для начала следует хорошо почистить лунку.
Ранняя стадия
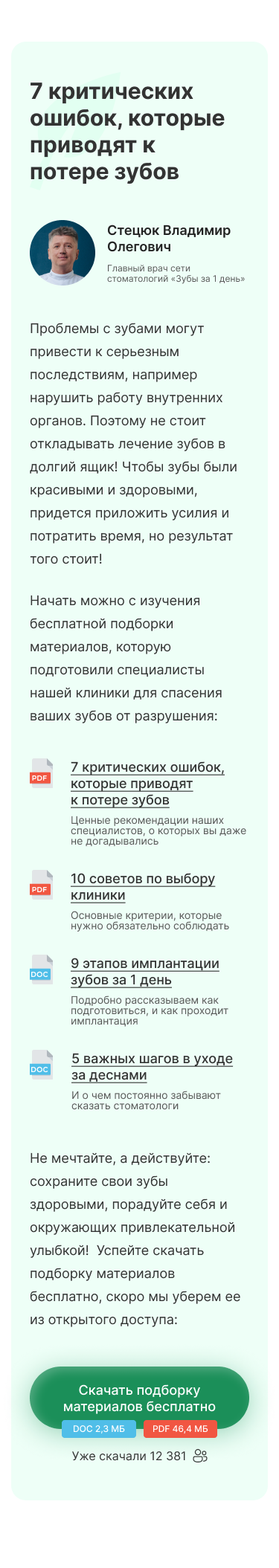
Начальную стадию альвеолита лечат с помощью следующих мероприятий:
- Выполнение местного обезболивания.
- Промывание лунки антисептическим раствором (мирамистином, хлоргексидином) для обеззараживания.
- Механическое удаление из ранки инородных частиц.
- Повторное промывание антисептиком.
- Высушивание с помощью стерильного ватного тампона.
- Прикладывание повязки, смоченной обезболивающими и антисептическими средствами. Она предотвращает попадание в лунку бактерий и разного рода раздражителей. В качестве альтернативы допускается использование антисептических тампонов.
Поздняя стадия
Пациент обычно плохо переносит запущенный альвеолит. Методы для быстрого излечения:
- Закладывание в ранку тампона, смоченного в противовоспалительных лекарственных средствах. Проведение этой процедуры помогает избавиться от болевых ощущений.
- При глубоком инфицировании показана блокада нерва с лидокаином. Если состояние не приходит в норму, то блокаду выполняют еще раз через пару дней.
- Введение раствора «Траумеля».
- Полоскания ротовой полости раствором с марганцовкой. При этом надо просто держать жидкость во рту в течение минуты и затем выплевывать. В противном случае есть риск повредить кровяной сгусток.
- Использование протеолитических ферментов для снятия воспаления и очищения верхнего участка раны.
- Антибиотики (при риске перехода воспаления на близлежащие ткани). Это могут быть макролиды, аминогликозиды, линкозамиды.
Доктор подбирает для пациента анальгетики (Вольтарен, Диклофенак и другие), сульфаниламидные препараты и витамины. Помимо медикаментов, для лечения альвеолита после удаления зуба применяют физиотерапию. Вот самые распространенные методики:
- УФО;
- лазер;
- магнит;
- флюктуоризация;
- микроволновая терапия;
- бальнеотерапия.
В случае, если обнажается кость, показано проведение процедуры сглаживания.
При грамотном лечении и соблюдении пациентом всех врачебных рекомендаций, воспаление проходит за пару недель. Отечность спадает, а слизистая оболочка становится нормального, розового цвета.
Симптомы альвеолита лунки
Альвеолит проходит несколько этапов развития, каждому из которых соответствует своя клиническая картина:
| Стадия | Описание |
| Серозное воспаление | Первые клинические симптомы появляются на следующий день или по истечении 3 — 4 суток после операции. Негнойное воспаление проявляется появлением эпизодической болезненности и отечности мягких тканей вокруг альвеолы. |
| Гнойный альвеолит | Если не были приняты меры на предыдущей стадии, в течение нескольких дней развивается гнойный процесс. Боль приобретает постоянный характер, иррадиирует в ушную раковину, челюсть, соседние зубы. Инфекция распространяется на близлежащие лимфоузлы, что приводит к их увеличению. Внутри лунки появляется серо-зеленый налет. Повышается температура. |
| Гнойно-некротическая стадия | Боль усиливается, становится пульсирующей. Изо рта появляется гнилостный запах. Прогрессирование приводит к нарушению микроциркуляции, ишемии, развитию некроза. Самочувствие пациента значительно ухудшается, появляются признаки интоксикации. |
| Гипертрофическое изменение тканей | Отсутствие врачебного вмешательства в течение 14 дней приводит к хронизации процесса. Болезненность и отечность становятся не такими выраженными. Мягкие ткани разрастаются, заполняют луночковое отверстие. При надавливании на грануляции выделяется гной. Слизистая отечна, синюшного цвета. |
При отсутствии лечения альвеолит имеет неблагоприятный исход. Основные осложнения после альвеолита:
- флегмона (обширное гнойное воспаление);
- острый периостит (воспалительный процесс надкостницы);
- остеомиелит (гнойно-некротическое воспаление челюстной кости);
- сепсис (гнойно-септическое заболеванием крови).
Профилактика
Предотвратить образование альвеолита после удаления зуба просто – нужно соблюдать рекомендации врача, направленные на сохранение целостности сгустка в лунке. Именно сформировавшийся после операции кровяной тромб предохраняет рану от образования сухой лунки, занесения инфекции и развития воспаления.
Вымывание сгустка провоцируют следующие действия:
-
Полоскание.
Создаваемое водой давление механически вытесняет тромб с места, поэтому в первые сутки, а лучше 2-3 дня, запрещено делать любимые многими пациентами лечебные полоскания отварами и антисептическими средствами.На второй день разрешены ванночки, т.е. нужно набрать отвар в рот, подержать и дать вытечь.
-
Физическая активность.
Необходимо находиться в покое, нельзя посещать спортзал, заниматься активной работой по дому, поднимать тяжести и т.д.Все это провоцирует усиление кровообращения, что ведет к возникновению кровотечения при наличии у человека открытой раны, и сгусток вымывается с потоком крови.
-
Горячая пища.
Воздействие высокой температуры еды на тромб приводит к его рассасыванию, в результате он постепенно самоустраняется и лунка остается сухой. -
Питье через трубочку и курение.
Создаваемое при этом отрицательное давление вытягивает сгусток из раны. -
Прикосновение к лунке.
Можно механически спровоцировать выпадение тромба, если трогать его языком, пальцами, ватными палочками или щеткой.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
.
Удаление зуба сопряжено с нанесением травмы организму. Применяется такая процедура в тех случаях, когда зуб уже невозможно сохранить. Соблюдение рекомендаций лечащего врача позволит в течение нескольких недель полностью залечить полученные повреждения. Если пришлось прибегать к разрезу на десне, то в этом случае восстановительный послеоперационный период будет длиться дольше.
Однако удаление зуба не всегда может пройти гладко и есть риск появления осложнений . Одним из таких является альвеолит лунки (см. фото). Данное заболевание характеризуется воспалением в десне и образованием гнойных выделений в пустой лунке. Оставлять такую болезнь без лечения ни в коем случае нельзя. В случае попустительства, альвеолит способен вызвать опасные некротические процессы, которые грозят появлением остеомиелита.
Причины появления альвеолита
Что делать, если лунка по-прежнему сухая после удаления зуба (см. фото)? Что может быть этому причиной и является ли это признаком альвеолита? Существует несколько основных причин возникновения альвеолита в лунке:
недостаточное внимание к уходу за ротовой полостью
со стороны пациента во время послеоперационного периода;
осложнённое удаление
, связанное с расколом на фрагменты и значительным повреждением десны;
проникновение в лунку
инородных частиц и болезнетворных бактерий;
низкий уровень иммунитета
у пациента, особенно, на фоне вирусных заболеваний;
наличие инфекционных заболеваний
полости рта, например, периодонтита.
После удаления зуба лунка заполняется кровью, которая образует защитный сгусток
Спустя некоторое время после удаления зуба, покраснение и отёк десны будут естественными явлениями. Но если такое состояние сохраняется на протяжении 5 дней, и сопровождается выделением гноя, сильной болью, кровотечением, и жаром, то это уже серьёзный повод для беспокойства.
Чаще всего, альвеолит появляется на нижней челюсти. В первую очередь, под риск заражения попадают моляры. А наиболее вероятно образование сухой лунки после удаления зуба мудрости, лечение которого часто сложнее и бессмысленнее, чем устранение.
Нижняя челюсть является более проблематичной в хирургическом отношении частью тела, чем верхняя
. Извлечение зубов и корней проходит труднее, тем более, если корни повреждены или деформированы. К тому же, под действием силы гравитации упрощается проникновение инфекции в мягкие ткани.
Наложение повязки
 Ежедневное наложение лечебных повязок показано при серозных и гнойных формах воспаления.
Ежедневное наложение лечебных повязок показано при серозных и гнойных формах воспаления.
В первом случае применяется повязка с йодоморфной пропиткой, а во втором — ее пропитывают растворами прополиса, тетрациклин-преднизолона или камфорофенола.
Принцип применения повязок в обоих случаях различается.
- При гнойном альвеолите предусмотрена ежедневная замена повязок до тех пор, пока не настанут существенные положительные изменения в состоянии пациента.
- При серозном альвеолите первый раз повязку накладывают с однодневным интервалом, а впоследствии — один раз в три дня до полного заживления ранки.
В обоих случаях перед сменой повязки лунку необходимо тщательно обрабатывать растворами антисептиков.






























