Профилактика запора после колоноскопии
Профилактика запора после колоноскопии начинается еще на этапе подготовки. Так, врач назначит подходящее слабительное средство для полного очищения и даст рекомендации относительно приема других препаратов.
Придерживаться специальной диеты важно за некоторое время до диагностической процедуры. Это поможет улучшить визуализацию внутренней поверхности кишечника, исключить образование большого количества газов и снизить вероятность осложнений
Отсутствие тщательной подготовки может привести к необходимости повторного проведения процедуры, поэтому пренебрегать подготовкой не стоит.
Для того чтобы предупредить нарушения в работе кишечника после эндоскопического вмешательства, важно придерживаться рекомендаций специалиста. Врач может назначить следующие препараты:
-
анальгетики для купирования болей;
-
пеногасители, сорбенты для устранения повышенного газообразования: при низких рисках развития запора;
-
слабительные препараты;
-
пребиотики для нормализации кишечной микрофлоры.
Если отсутствуют противопоказания к умеренной физической активности, важно двигаться. Подойдут легкие упражнения, пешие прогулки
От тяжелых нагрузок лучше отказаться.
Соблюдение питьевого режима имеет большое значение в профилактике запоров в целом и после колоноскопии в частности
Важно выпивать до 2 литров воды в сутки, чтобы обеспечить нормальную работу кишечника и нормальную консистенцию каловых масс. Если вы принимаете диуретические препараты, узнайте у врача, какой объем жидкости требуется в день именно вам.
При определении необходимого объема воды нужно учитывать всю жидкость, которую мы употребляем в сутки: чай, супы, овощи, фрукты (в них тоже содержится вода). Но ничто из вышеперечисленного не может полностью заменить воду, лишь снизит необходимый объем.
После вмешательства важно придерживаться специального режима питания. Подойдут принципы послеоперационных диет, но не со столь жесткими ограничениями
Так, в ежедневном меню должны присутствовать крупы, нежирные сорта мяса и рыбы, кисломолочные продукты. Отказаться нужно от копченостей, маринадов, острой пищи, жареного и жирного, а также от готовых к употреблению продуктов — колбасных, кондитерских изделий и пр.
Если запор может возникнуть на фоне заболевания пищеварительной системы, заручитесь рекомендациями врача по профилактике.
Возможные осложнения колоноскопии после исследования кишечника с помощью эндоколоноскопа
В некоторых случаях при колоноскопии кишечника возникают нежелательные последствия.
Нарушение нормальной перистальтики кишечника и вздутие живота, которое вызвано тем, что в просвет кишки вводится воздух. Это устраняется при помощи специальных препаратов или газоотводной трубки.
Травмирование ануса при недостаточно аккуратном введении колоноскопа. Неприятные ощущения убираются при помощи анальгетиков, а для заживления травмированной зоны, назначают гели и мази с анестетиками. В большинстве случаев процедура является безболезненной, хоть и неприятной для пациента.
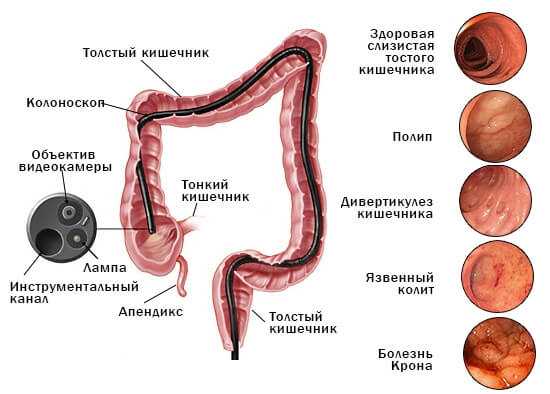
Понос и расстройство дефекации, вызванные использованием клизм и слабительного порошка при подготовке к колоноскопии, который проходит самостоятельно. В некоторых случаях врач назначает препараты для нормализации стула и восстановления нормальной функции кишечника.
Болевые ощущения и кровотечение в месте удаления полипа. Еще одним фактором, приводящим к осложнениям, является онкология, которая нарушает просвет кишечника и может способствовать его травмированию.
Самым опасным осложнением колоноскопии кишечника является его перфорация. Это явление очень опасно, особенно, если оно не выявлено вовремя доктором. Пациент при этом ощущает сильную боль, которую вытерпеть очень сложно. При условии плохого очищения кишечника до колоноскопии, через образовавшееся отверстие каловые массы могут попасть в брюшину и привести к ее воспалению.
В этом случае нужна срочная операция по ушиванию образовавшегося отверстия. В случае же медицинской халатности, когда повреждение не обнаруживается вовремя, все может закончиться резекцией части кишечника, установкой стомы или даже летальным исходом.
К возникновению перфорации кишечника могут привести следующие факторы:
- Неопытность и низкая квалификация доктора.
- Дистрофические явления и истончение кишечника.
- Плохая очистка прямой кишки и кишечника от фекалий.
- Чрезмерная активность кишечника.
Травмирование во время колоноскопии происходит обычно в зоне естественных загибов кишечника, в области печеночных и селезеночных углов. При этом легко повредить близлежащие органы: печень и селезенку, что приводит к сильной кровопотере и иногда к удалению селезенки. Поэтому колоноскопия кишечника обязательно проводится в медицинской клинике, чтобы в случае возникновения осложнений оказать безотлагательно необходимую помощь.
После колоноскопии возможен ли синдром раздражённого кишечника?
Синдром раздраженного кишечника — стойкое функциональное расстройство кишечных отделов более 2-3 месяцев без явных инфекционных или органических причин.

Патология обычно является следствием:
- хронического воспаления,
- кишечного дисбактериоза,
- нарушения моторики гладкой мускулатуры кишечника.
К сожалению, до сих пор не выяснены истинные причины возникновения патологического процесса, скорее это совокупность сразу нескольких факторов.
Синдром раздражённого кишечника может возникать при постоянном агрессивном воздействии внешних или внутренних факторов. Обычно колоноскопия не является причиной СРК, однако при отсутствии реакции пациента на различные осложнения после манипуляции, риски развития повышаются в разы.
Сама процедура не способна вызвать одномоментное развитие функционального расстройства, но вполне может стать пусковым механизмом при несоблюдении пациентом рекомендаций врача или различных осложнений после исследования.
Вопрос-ответ:
Почему после колоноскопии может возникать боль в животе?
После колоноскопии может возникать боль в животе из-за различных причин. Во-первых, это может быть обусловлено самой процедурой, в ходе которой врач вводит гибкую трубку через прямую кишку и двигается по всему толстому кишечнику. Это может вызвать раздражение и некоторую травму слизистой оболочки кишечника, что может привести к боли. Кроме того, после колоноскопии может возникнуть некоторое воспаление или отек, что также может вызвать боль в животе. И, наконец, после процедуры может возникнуть колика в кишечнике, вызванная изменением нормальной микрофлоры кишечника или применением препаратов для очистки кишечника перед процедурой.
Как можно снять боль в животе после колоноскопии?
Для снятия боли в животе после колоноскопии можно применять различные методы. Врач может рекомендовать принять обезболивающее средство, чтобы уменьшить дискомфорт и снять боль. Также можно применять теплые компрессы на живот, чтобы расслабить мышцы и улучшить кровообращение в области. Рекомендуется также отдыхать, избегать физических нагрузок и придерживаться диеты, исключающей пищу, которая может вызвать дополнительное раздражение кишечника. Если боль не уменьшается или становится сильнее, необходимо обратиться к врачу для дальнейших рекомендаций и возможного лечения.
Как долго может продолжаться боль в животе после колоноскопии?
Время, в течение которого может продолжаться боль в животе после колоноскопии, может варьироваться в зависимости от конкретной ситуации. Обычно боль и дискомфорт могут сохраняться в течение нескольких часов после процедуры, но постепенно должны уменьшаться. В течение следующих 24-48 часов боль обычно полностью исчезает. Однако у некоторых людей может продолжаться слабая боль или дискомфорт в течение нескольких дней. Если боли сохраняются или усиливаются, необходимо обратиться к врачу для более подробной оценки и возможного лечения.
Почему возникает боль в животе после колоноскопии?
После колоноскопии может возникать боль в животе из-за нескольких причин. Во-первых, сам процесс колоноскопии может вызвать раздражение и небольшую травму кишечника, что может привести к неприятным ощущениям. Во-вторых, во время процедуры используется воздух для раздувания кишечника, чтобы обеспечить лучшую видимость. Это может вызвать некоторую дискомфортную распирку и вздутие после процедуры. В-третьих, если во время колоноскопии были взяты образцы тканей или удалены полипы, может произойти небольшое кровотечение, что также может вызвать боль в животе. В любом случае, боль обычно не является серьезной и проходит в течение нескольких дней.
Как устранить боль в животе после колоноскопии?
Если у вас возникла боль в животе после колоноскопии, есть несколько способов справиться с ней. Во-первых, можно принять простые обезболивающие средства, такие как парацетамол или ибупрофен, чтобы снять дискомфорт. Во-вторых, рекомендуется придерживаться легкой диеты, избегая тяжелых и жирных продуктов, которые могут вызвать дополнительные проблемы. Также стоит избегать употребления алкоголя и никотина, поскольку они могут усугубить симптомы. Если боль не исчезает или усиливается, следует обратиться к врачу для дальнейшей оценки и рекомендаций.
Возможно ли предотвратить боль в животе после колоноскопии?
Хотя некоторые неприятные ощущения после колоноскопии неизбежны, есть несколько способов, которые могут помочь предотвратить боль в животе. Во-первых, стоит обсудить с врачом возможные побочные эффекты и ожидаемые ощущения после процедуры, чтобы быть готовым к ним. Во-вторых, перед процедурой можно попросить врача использовать меньше воздуха для раздутия кишечника, чтобы уменьшить дискомфорт после процедуры
Также важно соблюдать все рекомендации врача по поводу приема пищи и лекарств после колоноскопии, чтобы ускорить восстановление и избежать дополнительных проблем
Показания и противопоказания к обследованию
Колоноскопия может быть плановой диагностической, плановой лечебной и экстренной. Плановое диагностическое обследование проводится для определения характера, местоположения, распространенности и степени проявления изменений в тканях толстой кишки.
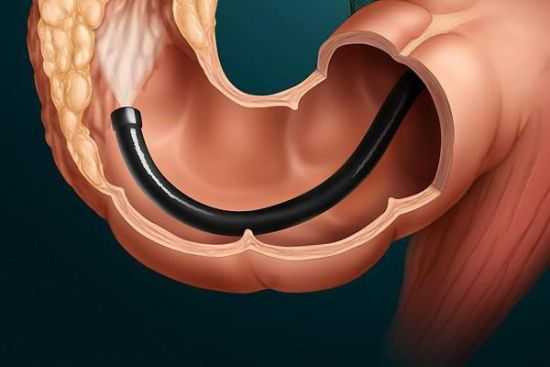 Если требуется, то эндоскопист проводит забор образцов для гистологического и цитологического исследования
Если требуется, то эндоскопист проводит забор образцов для гистологического и цитологического исследования
Процедура колоноскопия кишечника назначается пациентам с целью:
- подтверждения или установления точного диагноза, если у больного присутствуют признаки злокачественной опухоли в толстой кишке;
- определения морфологии и степени опухолевого процесса при онкологии;
- определения характера, степени и протяженности нарушений в тканях, вызванных воспалительными процессами;
- контроля и оценки результата терапевтических мероприятий при заболеваниях толстой кишки, в том числе и после хирургического лечения.
Диагностическая колоноскопия не назначается больным, у которых:
- тяжелая сердечная или легочная недостаточность, гипертоническая болезнь или прочие соматические болезни на поздних стадиях, при которых процедура может вызвать ухудшение состояния;
- неспецифический язвенный колит, болезнь Крона, дивертикулит и прочие патологии, протекающие в тяжелой форме, которые могут во время процедуры вызвать серьезные осложнения (кровотечение, разрыв стенки кишечника);
- разлитой гнойный перитонит;
- свищи, находящиеся на стадии формирования.
Если у больного острые воспалительные патологии анальной или перианальной области (анальная трещина, парапроктит, тромбоз геморроидальных узлов), абсцесс, ограниченное воспаление брюшины, свищи или ранний послеоперационный период, то решение о проведении процедуры принимает врач, учитывая все риски и предполагаемую пользу.
Лечебная плановая колоноскопия назначается в следующих случаях:
- есть подозрение на развитие онкологического процесса в толстой кишке;
- в проксимальных отделах обнаружены полипы;
- во время ректоскопии выявлены полипы в прямой кишке;
- выявлен диффузный полипоз;
- в прямой кишке геморрагия (кровь в кале ярко-красного цвета);
- рентген показал опухоль толстой кишки;
- неспецифический язвенный колит, болезнь Крона, протекающие не в тяжелой форме;
- в кишечнике воспалительно-дистрофический процесс и для уточнения диагноза нужно провести гистологию пораженного участка.
Лечебная плановая колоноскопия не проводится, если у больного обострение ишемического колита, обостренные коррозийные поражения (ожоги) и есть риск перфорации, сердечная или легочная недостаточность в тяжелой степени, тяжелое течение болезни Крона или НЯК. Относительными противопоказаниями считаются болезни анальной области с выраженными болями, ранний послеоперационный период, психические нарушения, большие грыжи.
В некоторых ситуациях требуется проведение экстренной колоноскопии. Обследование назначается для определения причин непроходимости толстого кишечника, извлечения инородного тела, выявления источника кровотечения и установления его выраженности. Можно ли проводить обследование решает врач в индивидуальном порядке.
Текст видео
В этом видео я знакомлю вас с методом узи кишечника. Вы узнаете, чем узи кишечника отличается от колоноскопии по диагностическим возможностям. Ознакомитесь с теми состояниями, которые можно выявить при узи кишечника, не прибегая к колоноскопии. Все примеры из видео — результат собственных исследований.Многие люди и даже специалисты врачи считают, что узи кишечника не существует. Тем не менее, это очень информативный и ценный метод. Узи кишечника дает представление о поражении стенок опухолями, воспалительными изменениями, позволяет оценить, что творится на всей глубине стенки кишечника и вокруг него. Узи кишечника не может заменить колоноскопию, но является очень простым и доступным способом заметить патологию. Не все охотно идут на колоноскопию, но делать узи никто не отказывается.Благодаря этому, узи кишечника позволяет проводить диагностику у большего количества людей. Если сравнивать узи кишечника и КТ с контрастом, то преимущество будет у последнего исследования. При этом КТ имеет более высокую стоимость и ряд возможных побочных эффектов.Конечно, узи кишечника имеет ряд недостатков: плохая видимость у тучных пациентов, зависимость от умения врача, низкая информативность на ранних стадиях заболеваний. В то же время, благодаря своим преимуществам, узи кишечника — простой и доступный метод, который занимает при обследовании всего несколько минут. Узи кишечника, колоноскопию и КТ нельзя противопоставлять, а следует применять вместе, для всесторонней и качественной диагностики.——————————————————————————————————————————-УЛЬТРАСАУНД ПРО
клиника репродуктологии и комплексного лечения
ПН-ПТ: с 8:00 ДО 18:00СБ: с 9:00 ДО 14:00
Киев, Павловская 17
Запись на прием:044 331-91-11096 036-15-91
050 718-74-80
Эндоскопическое исследование толстой кишки – высоко информативная и важная диагностическая процедура осмотра оптическим прибором, позволяющая поставить точный диагноз. Довольно часто бывает ситуация, когда у пациентов после колоноскопии болит живот. В большинстве случаев это – кратковременное преходящее явление, но иногда причиной боли могут быть осложнения.
Колоноскопия в принципе хорошо переносится пациентами и не считается травматичной, однако в ряде случаев исследование делать нельзя. Необходимо об этом знать, а после процедуры обязательно принять восстановительные меры
Важно уметь отличить остаточные болевые ощущения от опасных клинических проявлений, чтобы вовремя обратиться к врачу
Возможность появления кровотечения

После процедуры колоноскопии некоторые пациенты могут столкнуться с возникновением кровотечения в животе. Это явление, хотя и редкое, но все же может произойти по нескольким причинам.
Во-первых, при колоноскопии врач может случайно повредить слизистую оболочку кишечника. Это может произойти в результате неправильной техники проведения процедуры, незначительных ошибок или особенностей анатомии пациента. Даже незначительное повреждение слизистой может вызвать кровотечение и стать причиной боли в животе.
Во-вторых, наличие полипов или опухолей в кишечнике также может быть фактором, способствующим появлению кровотечения после колоноскопии. При проведении процедуры врач может удалить полипы или взять образцы тканей для биопсии. В таких случаях возможно незначительное кровотечение.
В-третьих, иногда резекция или удаление опухоли может проводиться с использованием электрокоагуляции или других методов остановки кровотечения. Однако даже после таких мероприятий, есть вероятность возникновения кровотечения в послеоперационном периоде.
В случае появления кровотечения после колоноскопии, важно незамедлительно обратиться к врачу. Он проведет дополнительное обследование для установления точной причины и степени кровотечения
В зависимости от выявленных факторов, врач предложит соответствующее лечение для остановки кровотечения и облегчения боли в животе.
В любом случае, появление кровотечения после колоноскопии является редким явлением, и в большинстве случаев оно может быть успешно остановлено или самостоятельно прекратится
Однако важно быть внимательным к своему состоянию после процедуры и обратиться за медицинской помощью при необходимости
Неблагоприятные последствия и возможные осложнения
Осложнения колоноскопии по причинам возникновения можно разделить на 3 группы:
- связанные с техникой проведения;
- связанные с наркозом;
- связанные с погрешностями подготовки.
Осложнения технического характера
В случае, если эндоскопия проводится слишком быстро, непрофессионально, есть вероятность повреждения слизистой оболочки кишки, после чего возникает кровотечение, воспалительный процесс. В более тяжелых случаях может быть сквозное прободение с развитием перитонита. Подобные осложнения крайне редки.
Осложнения после наркоза
Детям до 12 лет, а также лицам с повышенной болевой чувствительностью, страхом перед процедурой, со спаечной болезнью и по собственному желанию пациента исследование делают под наркозом. Обычно дают непродолжительный наркоз внутривенным введением препаратов. После них могут быть такие явления, как головная боль, тошнота, рвота, у пожилых людей нарушение сердечного ритма. Эти явления поддаются медикаментозной коррекции.
Погрешности подготовки
В случае, когда пациент не придерживался рекомендованной диеты, принимал пищу перед исследованием и большую дозу слабительных средств, после процедуры может наблюдаться жидкий стул. На фоне раздраженного кишечника понос может сопровождаться коликами в животе, вздутием. Если диарея затяжная – более 2 суток, необходимо обратиться к врачу.
Другие последствия колоноскопии
Если с калом выделяется кровь в небольшом количестве после проведения колоноскопии, это бывает после проведения биопсии – взятия щипцами участка слизистой оболочки на гистологическое исследование. Это явление может длиться 2-4 суток до заживления раны.
Бывает, что после колоноскопии повышается температура тела до субфебрильных цифр. Это бывает в результате реактивного воспаления кишечника в ответ на манипуляцию. Если же температура больше 37,4-37,6°, имеет тенденцию к повышению, это говорит о развитии осложнений, нужно обратиться к врачу.
Менее серьезные изменения после исследования
Помимо перфорации и кровотечения, встречаются другие осложнения, которые проходят самостоятельно без применения специальных мероприятий.
Остальные последствия быстро корректируются и нормализуются в короткие сроки. К ним относятся:
- метеоризм;
- неустойчивый стул;
- выделения из прямой кишки;
- повышение температуры более 38°С;
- дискомфорт или боли в кишечнике.
Нарушение общего состояния
Общая слабость и другие незначительные проявления, ухудшающие общее состояние, не всегда являются признаком патологии. В течение первых 1-2 суток — это обычное явление после КС. Если симптомы нарастают, и самочувствие ухудшается, нужно искать причину и проводить адекватное лечение.
При нарушении общего состояния, связанного с последствиями применения наркоза, появляются жалобы на следующее:
- тошнота и неукротимая рвота;
- головные боли;
- дыхательные расстройства;
- мышечные спазмы.
В таких ситуациях пациент переводится в палату для дальнейшего наблюдения и вывода из этого положения.
Нарушение дефекации
После КС может появиться диарея или запор из-за неадекватно проведенной подготовки или неправильного питания. К причинам изменения стула относятся:
- дисбактериоз — нарушение нормальной микрофлоры кишечника;
- травмирование слизистой оболочки зондом;
- снижение перистальтики кишечника.
Понос развивается чаще всего из-за нарушения главной функции кишечника — всасывания воды из каловых масс. В результате вся жидкость остается в кишечнике, испражнения приобретают вид поноса.
Запор развивается из-за спастических сокращений стенки кишечника после раздражения зондом после КС. Если после процедуры пациент не может длительное время (более 48 часов) сходить в туалет, необходимо сообщить врачу, но не заниматься самолечением. Необходимую терапию назначит врач.
Выделения из прямой кишки
Помимо крови из прямой кишки, иногда наблюдается выделение гноя с каловыми массами. Это связано с присоединившейся инфекцией. Назначается антибактериальная терапия или противовирусные препараты.
Болевой синдром
Незначительная болезненность после проведенной КС может быть проявлением метеоризма из-за раздувшихся воздухом петель кишечника. Это наблюдается у многих пациентов и не считается патологией. После исчезновения метеоризма болевой симптом исчезнет.
Выраженный болевой симптом, который нарастает, сопровождается температурой, тошнотой, рвотой, сухостью во рту, тахикардией, свидетельствует о катастрофе в брюшной полости. Проводится срочная ревизия в условиях хирургического стационара с ушиванием дефекта. В процессе обследования возможно применение наркотических анальгетиков из-за выраженного болевого симптома.

Болевой симптом может быть связан:
- с растяжением петель кишечника или ануса колоноскопом при неаккуратном введении инструмента;
- с прекращением действия обезболивающих препаратов и седации;
- с ранением слизистой оболочки в любом сегменте кишки.
При использовании ректальных свечей с обезболивающими компонентами боль проходит.
Метеоризм, вздутие живота
Вздутие живота обусловлено накачиванием кислорода в кишечник для расправления его складок и лучшей визуализации слизистой. В конце процедуры врач выводит наружу остатки воздуха при помощи колоноскопа. Если это не было выполнено, через некоторое время воздух постепенно выйдет самопроизвольно. Если петли кишечника сильно раздуты, у пациента начинает бурлить в животе, появляется боль, дискомфорт, ощущение переполненности и чувство распирания в кишечнике. Могут быть отрыжки воздухом, бурление и урчание в животе.
Гипертермия
Высокая температура является появлением серьезных последствий колоноскопии. Она повышается выше 38°С при следующем:
- перфорация с развитием перитонита;
- массивное кровотечение;
- инфицирование;
- разрыв селезенки.

Проводится диагностика, выясняется причина повышения температуры, лечится осложнение. При гипертермии, помимо основного лечения, назначаются жаропонижающие препараты.
Когда следует обратиться к врачу после колоноскопии?
После процедуры колоноскопии некоторые пациенты могут испытывать некомфортные ощущения в области живота. Это обычно нормальная реакция организма на введение инструмента в кишечник и его повороты. В большинстве случаев эти ощущения проходят в течение нескольких часов.
Однако, есть несколько ситуаций, когда стоит обратиться к врачу после колоноскопии:
- Сильная боль или кровотечение: Если после процедуры вы испытываете сильную боль в животе, которая не проходит со временем, или замечаете кровотечение из прямой кишки, это может быть признаком осложнений. Немедленно обратитесь к врачу, чтобы оценить ситуацию и получить соответствующее лечение.
- Повышение температуры: Если ваша температура начинает повышаться после колоноскопии, это может указывать на инфекцию. Обратитесь к врачу, чтобы получить рекомендации по дальнейшим действиям.
- Продолжительный запор или понос: Если после процедуры вы страдаете от продолжительного запора или поноса, обратитесь к врачу для оценки вашего состояния. Возможно, вам потребуется рекомендация по диете или медикаментозное лечение.
- Появление новых симптомов: Если у вас появились новые симптомы (например, сильная слабость, рвота, необъяснимая потеря веса), которых ранее не было, это может быть связано с осложнениями после колоноскопии. Обратитесь к врачу для проведения соответствующего обследования и выяснения причины этих симптомов.
Важно помнить, что каждый организм индивидуален, и возможные осложнения после колоноскопии могут варьироваться в зависимости от состояния здоровья пациента. Если у вас возникнут какие-либо необычные или беспокоящие симптомы после процедуры, лучше проконсультироваться с врачом, чтобы исключить возможные осложнения и получить рекомендации по дальнейшему лечению
Для чего выполняют колоноскопию?
Эндоскопия позволяет обнаружить различные патологические процессы и образования на слизистой в кишечнике:
- доброкачественные образования (полипы);
- злокачественные опухоли;
- язвенные поражения;
- участки воспаления;
- кровотечение и его причину.
Во время исследования врач сразу может провести биопсию: провести через рабочий канал колоноскопа специальный инструмент, получить образец патологически измененной ткани и отправить в лабораторию для изучения под микроскопом. Если обнаружен полип, то его сразу можно удалить и изучить под микроскопом, проверить, нет ли в нем злокачественных клеток.
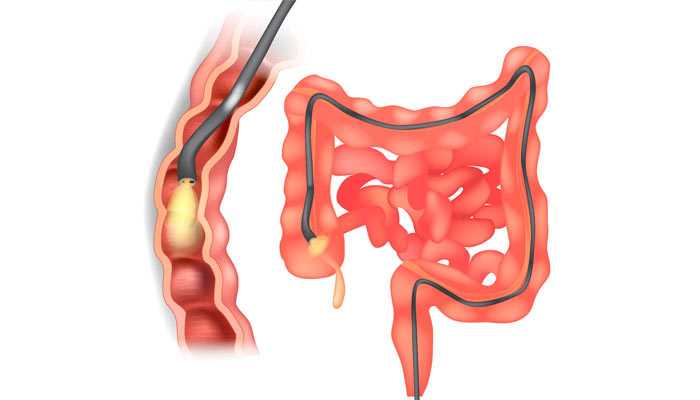
Для ранней диагностики колоректального рака каждому человеку рекомендуется выполнить первую колоноскопию в возрасте 45 лет. Дальнейшая программа скринингов зависит от того, что было обнаружено во время исследования, и рекомендаций врача.
Риски при исследовании толстой кишки
Самые грозные осложнения в виде перфорации и кровотечения возникают очень редко. Происходит это при наличии одного или нескольких факторов риска одновременно. В появлении этих последствий основную роль играют:
- низкий уровень квалификации врача, который проводит манипуляцию;
- тонкая стенка кишечника в связи с дистрофическими процессами, воспалением, язвенными изменениями;
- высокая перистальтика кишечника;
- плохая подготовка к процедуре с недостаточной очисткой от каловых масс.
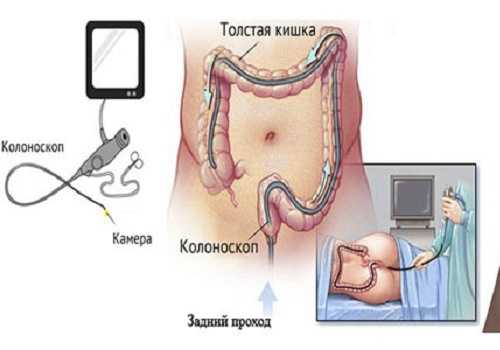
Помимо этого, развитие опасных последствий колоноскопии могут вызвать:
- Качество оборудования — при любых повреждениях (например, сгиб зонда) аппарат необходимо заменить, поскольку это приведет к повреждению слизистой, нивелирует результаты исследования.
- Уровень проводимых дезинфекционных мероприятий — обработка колоноскопа должна проводиться перед исследованием и после него.
- Состояние пациента — тяжелое общее состояние, беременность, месячные или глубокие психологические проблемы (больной испытывает непреодолимый страх перед процедурой), которые требуют особой или более длительной подготовки. Иногда процедура переносится на определенное время, чтобы вред от возможных осложнений не превышал неинформативность от неудачной лечебной манипуляции.






























