Распространенность
Экстрасистолия является наиболее частым видом аритмии. Она в норме также встречается и у здоровых лиц. В ходе суточного мониторирования ЭКГ по Холтеру допускается в норме до 200 наджелудочковых и до 100 желудочковых экстрасистол.
У молодых лиц преждевременные сокращения часто связаны с нарушениями вегетативной нервной системы. С возрастом, особенно после 50 лет, частота выявления экстрасистол возрастает, что связано с появлением органических поражений сердца (ишемии, кардиомиопатии, опухолевых заболеваний).
Наджелудочковая экстрасистолия встречается примерно у 10-20% лиц моложе 20 лет, у 30-60% среди людей 30-60 лет и у 90% лиц старше 75 лет. Желудочковая экстрасистолия встречается чуть реже.
Типичные симптомы
Экстрасистолия сердца — опасное явление: даже на фоне частых сокращений патологического рода проявлений может не быть вовсе.
Отсюда необходимость срочной диагностики и регулярного прохождения профилактических осмотров у кардиолога или, как минимум, терапевта.
В остальных же ситуациях присутствуют такие признаки:
- Нарушение работы сердца. Оно ощущается. Пациенты описывают свои симптомы как: неровный пульс, орган пропускает удары, ускоряется или замедляется. Без применения препаратов стабилизации состояния не наступает практически никогда. Вагусные приемы также неэффективны.
- Одышка даже на фоне минимальной физической активности или при полном ее отсутствии (в тяжелых случаях).
- Головная боль. Встречается относительно редко, указывает на нарастающее нарушение трофики церебральных структур.
- Вертиго. Отсутствие ориентации в пространстве. Также демонстрирует невозможность нормального снабжения питательными веществами головного мозга.
- Непереносимость физических нагрузок. Сердце частит, повышается потливость.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
Это проявления экстрасистолии, требующие обращения к врачу. Не следует затягивать с посещением медицинского учреждения.
Как распознать и устранить «сердечное буйство»
Обнаружив у себя проявления экстрасистолии, дистоник обращается к врачу. Выслушав жалобы больного и собрав анамнез, он уже может поставить предварительный диагноз. Подтверждается он с помощью ЭКГ и УЗИ сердца.
Ультразвуковое исследование, как правило, не выявляет никаких патологических изменений сердечной мышцы.
На ЭКГ видны все типы экстрасистол. Они определяются как наслаивание одного импульса на другой, либо как расширения и деформации.
В сомнительных случаях врач может назначить дополнительное обследование в виде ЭКГ-мониторинга по Холтеру. Это более трудоемкий процесс. Во время него наблюдение за пациентом производится в течение 1–2 суток. К нему подключают портативный аппарат, постоянно фиксирующий работу сердца и в покое, и в состоянии бодрствования. Затем вся информация поступает в компьютер и расшифровывается с помощью специальной программы.
Лечение экстрасистолии при ВСД направлено на нормализацию работы нервной системы и установление психического равновесия.
Сразу стоит отметить, что сердечные, антиаритмические препараты в данной ситуации неэффективны, а в отдельных случаях даже могут навредить.
Седативные препараты в виде Валерианы сыграют определенную роль, но они начинают действовать через 1час после приема. Более эффективными будут Корвалол или Валидол.
Самым действенным методом станет прием психотропных препаратов в виде бензодиазепиновых транквилизаторов. Они восстановят и стабилизируют сердечный ритм, уберут тахикардию и обязуют сердце биться ровно. Кроме этого, транквилизаторы снизят уровень адреналина в крови. Это поможет устранить тревожность и беспокойство, избавит от чувства страха.
В терапии экстрасистолий положительный эффект оказывают дыхательные упражнения. Во время приступа пациенту рекомендуют дышать глубоко и ровно, что помогает немного сбросить напряжение.
В межприступный период можно принимать настои успокоительных трав: ромашки, липы, мелиссы, лаванды и др. Рекомендуют также периодически проходить курс физиотерапии.
На форумах, посвященных проблемам ВСД, люди освещают вопрос экстрасистолии. Одни пугаются этого состояния и просят совета, как избежать его повторов. Другие же, наоборот, успокаивают и утверждают, что при дистонии это нормально и не стоит этого бояться. Рекомендуют заниматься спортом в умеренном количестве или просто в течение дня больше двигаться, подвергать себя закаливающим процедурам в виде обливания прохладной водой, отказаться от вредных привычек.
Многие советуют «относиться ко всему философски и вести размеренную жизнь».
Экстрасистолия при нейроциркуляторной дистонии – один из неприятнейших ее симптомов, доставляющий массу дискомфортных ощущений. Но не стоит ее бояться и опасаться за свое здоровье. Это один из тех признаков, который, при отсутствии сердечных заболеваний, носит исключительно неврологический характер
Уделяя внимание своему психическому здоровью, вы сможете сократить частоту приступов, и избавите себя от других проявлений ВСД
Почему возникает?
Причины экстрасистолии могут быть разные, но чаще всего патология обусловлена нарушениями в проводящей системе сердца. В сердечной мышце могут появиться очаги эктопической активности, при этом наряду с работой синусного узла периодически возникают импульсы, исходящие из предсердий и желудочков. Если такие сокращения единичны (наступают через 20 нормальных сокращений), то они не опасны. В случае, если они возникают часто (через 2-3 сокращения), необходимо лечение, иначе возможно развитие сердечной недостаточности. Основные причины экстрасистолии могу быть следующими:
- ишемическая болезнь сердца:
- гипомагниемия, гипокалиемия;
- тиреотоксикоз;
- высокая активность со стороны вегетативной нервной системы;
- врожденные патологии сердечных клапанов у детей;
- перенесенные различные сердечные заболевания (как правило, это инфаркты и миокардиты);
- занятия по набору мышечной массы: в этом случае проводящая система не успевает за ростом сердечной мышцы, которая увеличивается вместе с остальной мускулатурой.
В некоторых случаях определить причину патологии невозможно, тогда речь идет о идиопатической экстрасистолической аритмии.
Что такое экстрасистолия
— Егор Петрович, что такое экстрасистолия?
— Экстрасистолия – вид аритмии, нарушение ритма в основе которого лежат внеочередные сокращения сердца или его отдельных участков. Экстрасистолическая аритмия частое явление, как у здоровых, так и у больных сердечными патологиями. Сама по себе экстрасистолическая аритмия совершенно не опасна для человека если нет хронических сердечных заболеваний.
— По какой причине экстрасистола возникает при полном здоровье?
— До 200 внеочередных сокращений в сутки для здорового человека считается нормальным. Причины экстрасистолии — психоэмоциональное и физическое перенапряжение, употребление тонизирующих напитков, кофе алкоголя.
Преждевременные сокращения могут, также, возникать на фоне болезней сердечно-сосудистой системы и других патологий.
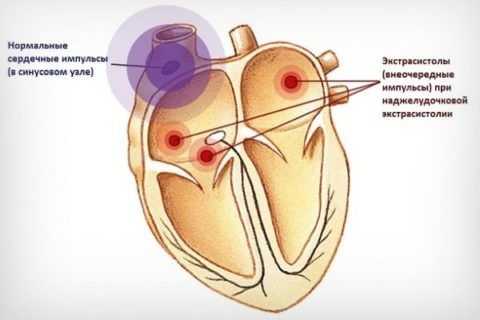 Экстрасистолия – внеочередное сокращение сердца.
Экстрасистолия – внеочередное сокращение сердца.
— Какой механизм возникновения экстрасистол?
— В желудочках, предсердиях и других областях сердечной мышцы возникают эктопические очаги повышенной активности, в которых возникают преждевременные импульсы. Импульсная волна проходит вдоль всего сердца, вызывая внеочередное сокращение.
Подобное нарушение сердечного ритма с частым возникновением экстрасистол уменьшает объем выброса крови и, соответственно, уменьшает коронарный и мозговой кровоток с последующим развитием обмороков, тремора и других симптомов.
— Какое число экстрасистол считается патологическим?
— Преждевременные сокращения сердца и его отдельных частей в количестве 7-8 в минуту считаются частыми и, приводящими к патологическим нарушениям.
Клинические проявления патологии
— Егор Петрович, какие клинические особенности имеет патология и как проявляются экстрасистолы?
— Большая часть пациентов не замечает изменений в организме и наличие экстрасистол выявляется при случайном ЭКГ исследовании.
В остальных случаях, характер клинической картины формируется в зависимости от индивидуальных особенностей организма и от конкретной формы болезни и может вызывать незначительный дискомфорт, а может переноситься очень тяжело.
— Есть схожая симптоматика, которая характерна для всех форм заболевания?
— Да, экстрасистолия проявляется:
- резкими толчками сердца в грудную клетку;
- ощущением полной остановки сердца на короткий промежуток времени;
- чувство замирания сердечной мышцы;
- болью в области груди;
- неврологической симптоматикой – возбужденным состояние, чувством тревоги, отдышкой, отделением липкого холодного пота.
 Дискомфорт в области груди может говорить о экстрасистолической аритмии.
Дискомфорт в области груди может говорить о экстрасистолической аритмии.
— Может ли быть кашель при экстрасистолии?
— Кашель возникает в ответ не только на раздражение дыхательных путей, существует также форма кашля, которую в медицине называют сердечная. Так как этот симптом тесно связан с дисфункцией миокарда.
— Какой механизм развития при экстрасистолии?
— Аритмическая патология – сбой сердечного ритма, который вызывает дефицит кровоснабжения и застойные процессы в легких и бронхах с образованием жидкости. В ответ на эти факторы возникает сердечный кашель.
Лечение экстрасистолии
Лечение экстрасистолии может быть медикаментозным, либо хирургическим (радиочастотная аблация). Кроме того, врач пытается выявить причины экстрасистолии и воздействовать на них (этиотропное лечение). Далеко не всегда экстрасистолия вообще требует лечения.
Этиотропное лечение
Поиск причин и воздействие на них составляет основу данного подхода, который, однако, не всегда возможно реализовать. При экстрасистолии вегетативного происхождения показана консультация невролога или психотерапевта. Часто применяемые в таких ситуациях успокоительные растительные сборы (пустырник, валериана, мелисса, настойка пиона) не имеют серьёзной доказательной базы.
Психотропные препараты применяются либо тогда, когда есть отчётливая связь между психоэмоциональными нарушениями и экстрасистолией, либо (чаще), когда экстрасистолия усугубляет фоновую тревожность или депрессию. Это могут быть как транквилизаторы, так и антидепрессанты.
Если есть основания думать, что экстрасистолия вызвана приёмом лекарственных средств, например диуретиков, противоаритмических препаратов, бета-адреностимуляторов или антидепрессантов, то возможна их пробная отмена.
В случаях, когда экстрасистолия протекает бессимптомно или малосимптомно, её лечение обычно не требуется . В том случае, если пациент субъективно плохо переносит экстрасистолию, а самих экстрасистол достаточно много (тысячи), возможна лекарственная терапия. Препарат выбирают в зависимости от вида экстрасистолии и частоты сокращений сердца. Экстрасистолия обычно хорошо поддаётся лечению антиаритмическими препаратами. В клинической практике применяют классификацию антиаритмических препаратов поE. Vaughan- Williams:
1. Класс I. Мембраностабилизирующие препараты, блокаторы натриевых каналов. Подразделяются на классы Ia, Ib и Ic.
- класс Ia Хинидин, Новокаинамид, Дизопирамид, Аймалин;
- класс Ib Лидокаин, Дифенин, Мексилетин;
- класс Ic Флекаинид, Пропафенон, Этацизин, Аллапинин.
5. Класс II. Бета-блокаторы Пропранолол, Метопролол, Атенолол, Бисопролол. Устраняют влияние симпатической нервной системы на миокард.
6. Класс III. Средства, увеличивающие продолжительность потенциала действия, блокаторы калиевых каналов (Амиодарон, Соталол, Дронедарон.
7. Класс IV. Блокаторы кальциевых каналов Верапамил, Дилтиазем.
Прочие средства, не вошедшие в классификацию, но применяющиеся для лечения аритмий (препараты калия, Аденозин, сульфат магния, сердечные гликозиды).
Если экстрасистолы на фоне достаточно длительной терапии или их число многократно уменьшается, может быть предпринята пробная отмена лекарственного препарата. В части случаев экстрасистолия после этого не возобновляется.
Для назначения антиаритмического средства и подбора его дозировки проводится суточное ЭКГ-мониторирование. В дальнейшем, что оценить эффективность лечения и исключить развитие побочных эффектов, необходим контроль за количеством экстрасистол в ходе выполнения повторного суточного мониторирования ЭКГ .
Хирургическое лечение
В случае неэффективности медикаментозой терапии и при наличии большого количества экстрасистол (десятки тысяч за сутки), возможно выполнение радиочастотной катетерной абляции (РЧА). В ходе вмешательства выявляется локализация очага аритмии и его последующее устранение с помощью строго локального радиочастотного воздействия на определенный участок миокарда. РЧА была внедрена в начале 1980-х годов и стала методом выбора для лечения многих аритмий, заменив многие оперативные вмешательства на открытом сердце и став альтернативой лекарственной терапии.
Лечение
Терапией экстрасистолий занимается кардиолог совместно с другими специалистами, в зависимости от причины патологии. Лечение проводят либо амбулаторно, либо в стационаре.
В первую очередь пациенту необходимо объяснить, что малосимптомная экстрасистолия безопасна и не требует назначения антиаритмических препаратов. в противном случае они могут причинить вреда больше, чем пользы.
Существуют определенные показания к лечению экстрасистолии:
- частые, обычно, групповые экстрасистолы, вызывающие нарушения гемодинамики;
- выраженная непереносимость перебоев в работе сердца, когда человек очень тяжело переносит экстрасистолию — ощущает выраженные симптомы: сильное беспокойство, возбуждение, чувстсво “трепыхания” сердца и др;
- обнаружение при повторной эхокардиографии снижения показателей работы сердца и его структурных изменений (снижение фракции выброса, расширение полости левого желудочка).
При первой же встрече с кардиологом пациенту с подозрением на экстрасистолию врач рекомендует уменьшить потребление кофе, чая, отказаться от энергетических (кофеинсодержащих) напитков, курения, алкоголя и симпатомиметиков (кофеин, эфедрин, амфетамин, адреналин, мезатон, сосудосуживающие для носа, такие как назол, називин, санорин, тизин и другие). Также следует оградить себя от ситуаций, вызывающих стресс.
При экстрасистолии лечат по большей части основное заболевание, вызвавшее нарушение ритма сердца. При обнаружении органического поражения миокарда препаратом первой линии являются бета адреноблокаторы (метопролол,бисопролол), для уменьшения аритмии используются амиодарон или соталол.
При отсутствии поражения сердца кроме перечисленных лекарств назначают антиаритмики I класса (пропафенон, этацизин, аллапинин). Подбор терапии проводится методом проб и ошибок. Иногда приходится переходить к двухкомпонентной терапии, которая состоит из антиаритмиков, бета-адреноблокаторов или амиодарона.
Врач оценивает реакцию организма на препараты и меняет через некоторое время при их неэффективности или появлении побочных эффектов. Проведение повторного суточного мониторирования ЭКГ по Холтеру не целесообразно, поскольку степень подавления экстрасистол согласно последним исследованиям не влияет на прогноз. В большей степени влияет основное заболевание.
При плохой субъективной переносимости наджелудочковых экстрасистол рекомендуют седативные средства: настойки валерьяны, пустырника, ново пассит.
Важно! При желудочковой экстрасистолии и наличии у пациента перенесенного инфаркта миокарда применять антиаритмики 1 класса (хинидин, прокаинамид, лидокаин, атацизин и др.) запрещено. Это связано с существенным возрастанием риска внезапной аритмической смерти
Та же рекомендация относится и к другим патологиям миокарда, которые сопровождаются снижением фракции выброса и расширением полости левого желудочка, утолщением его стенок 15 и более миллиметров, а также пациентам с проявлениями хронической сердечной недостаточности
Это связано с существенным возрастанием риска внезапной аритмической смерти. Та же рекомендация относится и к другим патологиям миокарда, которые сопровождаются снижением фракции выброса и расширением полости левого желудочка, утолщением его стенок 15 и более миллиметров, а также пациентам с проявлениями хронической сердечной недостаточности.
Сроки лечения пациентов с экстрасистолией зависят от степени выраженности симптомов, частоты экстрасистол и наличия какого-либо заболевания сердца. Малосимптомная экстрасистолия, как уже было сказано, не требует лечения. При экстрасистолии без органического поражения сердца облегчение состояния может наступить уже через 1-2 недели правильно подобранного лечения. В случае тяжелой сердечной патологии терапия может растянуться на месяц, а порой и дольше. Иногда лечение носит лишь симптоматический характер и просто облегчает временно состояние пациента.
Пациент обязательно должен быть привержен схеме назначенной терапии. Пропуски лекарств или прием другой дозировки проводится лишь с согласия лечащего доктора. Именно согласованная работа и взаимное доверие врача и пациента дают максимально положительный результат при лечении экстрасистолии и профилактике ее осложнений.
Хирургическое лечение при экстрасистолии не проводится. Оно проводится уже при тяжелых видах аритмий: частые пароксизмальные наджелудочковые, желудочковые тахикардии.
Диагностика
Диагноз желудочковой экстрасистолии ставится на основе жалоб пациента, а также лабораторного и инструментального обследования.
Во время сбора анамнеза выясняются жалобы на самочувствие, время и частота их появлений, а также собираются сведения о вредных привычках пациента, перенесенных заболеваниях, наследственности, образе жизни.
Лабораторная диагностика – лабораторные анализы и обследования назначают с целью установить причину экстрасистолии. Организм проверяют на гормональные нарушения, изменения электролитного баланса, присутствие токсинов, инфекций, ишемических нарушений в миокарде сердца.
Инструментальная диагностика направлена на выявление и оценку степени поражения левого желудочка из-за экстрасистол
Важное значение в диагностике желудочковой экстрасистолии имеет ЭКГ. Правильная ее расшифровка дает возможность не только обнаружить экстрасистолы, но также определить, откуда идут импульсы
При левожелудочковой экстрасистолии на ЭКГ фиксируется преждевременное сокращение сердца, напоминающее блокаду правой ножки пучка Гиса, при правожелудочковой – левой ножки.
Полезным для диагностики является и стресс-тест. Пациенту снимают ЭКГ, затем дают небольшую физическую нагрузку, а затем снова снимают ЭКГ. Идиопатическая желудочковая экстрасистолия после физических упражнений проходит. Если же она возникает из-за заболеваний сердца, то нагрузка только усиливает ее.
На ЭКГ можно выявить и время появления экстрасистол. При ранних или поздних экстрасистолах обычно следует полная компенсаторная пауза. При интерполированной, то есть так называемой вставочной желудочковой экстрасистолии такой паузы нет. Она получила название вставочной, потому что как бы вставлена между двумя нормальными сокращениями частей сердца.
Однако при единичных экстрасистолах, которые возникают не так часто, ЭКГ может не дать нужного результата. Тогда на помощь приходит холтеровское мониторирование. Электрокардиографические показания записываются в течение суток, по ним уже можно судить о частоте возникновения экстрасистол, а также о степени электрической нестабильности сердца.
Кроме этого, используются следующие методы инструментальной диагностики:
- Эхокардиография – она позволяет выяснить структурные изменения в сердце;
- Электрофизиологическое исследование – в полость сердца вводится специальный катетер, который с помощью электроимпульсов стимулирует сокращение сердечной мышцы. Одновременно записывается кардиограмма сердца. Этот метод используют тогда, когда ЭКГ не дало однозначных результатов, а также чтобы оценить работу проводящей системы сердца.
- МРТ сердца проводится редко, в основном тогда, когда данные, полученные при эхокардиографии, оказались не слишком информативными.
Виды экстрасистолии
В зависимости от области, в которой происходит формирование эктопических очагов возбуждения, определяют экстрасистолии желудочковые, экстрасистолии предсердно-желудочковые и предсердные экстрасистолии. Помимо этого также выделяют и некоторые варианты их сочетания. Исключительно редкие случаи указывают на то, что внеочередные импульсы появляются из синусно-предсердного узла, то есть, из физиологического водителя ритма.
В некоторых случаях отмечается два одновременно ритма, то есть синусовый и экстрасистолический ритмы, что определяется как парасистолии.
Следующие парой экстрасистолы называют парными, если же их больше, чем две, то экстрасистолы называются групповыми (либо залповыми).
Также различают ритм, при котором нормальные систолы чередуются с экстрасистолами (то есть бигеминия), ритм, при котором две нормальные систолы чередуются с экстрасистолой (тригеминия) и ритм, при котором экстрасистола следует вслед за каждым третьим нормальным сокращением. Регулярное повторение бигеминии, тригеминии и квадригеминии определяет эти состояния как аллоритмия.
В зависимости от частоты образования экстрасистол определяют редкие экстрасистолии (до 5 за 1 минуту), экстрасистолии средние (от 6 до 15 за 1 минуту), а также частые экстрасистолии (более 15 раз за минуту). В зависимости от количества возникающих эктопических очагов определяют экстрасистолии с одним очагом (монотопные) и экстрасистолии с несколькими очагами (политопные).
В зависимости от этиологических факторов определяются такие виды экстрасистолии, как функциональные экстрасистолии, токсические экстрасистолии и органические экстрасистолии.
Функциональные экстрасистолии
Представляют собой нарушения в ритме психогенного (нейрогенного) происхождения. Связаны они с химическими факторами воздействия, с употреблением алкоголя и наркотиков, с курением и т.п. Регистрируется функциональная экстрасистолия также и у пациентов с диагнозом вегетативной дистонии, остеохондрозом, неврозами и прочими состояниями.
В качестве примера рассматриваемой разновидности экстрасистолии может быть отмечена аритмия, возникающая у натренированных и вполне здоровых лиц, занимающихся спортом. Также можно отметить частоту развития функциональной экстрасистолии у женщин в период наступления менструации. Провоцируются функциональные экстрасистолии, помимо прочего, стрессами и употреблением таких крепких напитков, как кофе и чай.
В случае развития функциональной экстрасистолии без каких-либо предрасполагающих к ней факторов у здоровых людей, ее определяют как идиопатическую функциональную экстрасистолию.
Органические экстрасистолии
Актуальность данной разновидности экстрасистолии определяется поражением, возникающим в миокарде, что происходит в частности при таких состояниях, как инфаркт миокарда, ишемическая болезнь сердца, миокардит, кардиосклероз, перикардит, пороки сердца, поражения миокарда вследствие саркоидоза, гемохроматоза, амилоидоза, а при также производимых оперативных вмешательствах. У спортсменов образование экстрасистолии может в некоторых случаях возникнуть из-за дистрофии миокарда, которая образуется по причине физических перенапряжений.
Токсические экстрасистолии
В данном случае развитие экстрасистолии этого типа происходит в результате лихорадочных состояний, при тиреотоксикозе и побочных эффектах, вызываемых определенными лекарственными препаратами (кофеин, эфедрин, глюкокортикоиды, диуретики, симпатолитики и пр.).
Зачастую развитие экстрасистолии обуславливается нарушением в соотношении в клетках миокарда ионов натрия, кальция, магния и калия, за счет которого оказывается негативное воздействие на проводящую систему сердечной мышцы.
При физических нагрузках может быть спровоцирована экстрасистолия, возникающая вследствие метаболических и сердечных нарушений, кроме того, физические нагрузки также могут оказывать и подавляющее воздействие на экстрасистолы, образуемые на фоне вегетативной дисрегуляции.
Функциональные аритмии
Диагностика
Чаще всего желудочковую экстрасистолию выявляют при профилактическом медосмотре во время проведения ЭКГ. Но иногда, если симптомы выражены ярко, больные сами приходят к кардиологу с жалобами на сердце. Для точной постановки диагноза, а также определения первичного заболевания, вызвавшего желудочковую экстрасистолию, необходимо будет пройти несколько процедур.
Первичный осмотр
Если больной сам пришел с жалобами, врач опросит его, чтобы выяснить, насколько сильно выражены симптомы. Если признаки носят приступообразный характер, кардиологу обязательно знать, насколько часто они возникают.
Также врач сразу измерит артериальное давление и частоту пульса. При этом он уже сейчас может заметить, что сердце сокращается неритмично.
После первичного осмотра врач сразу назначает сделать ЭКГ. Ориентируясь на его результаты, кардиолог предписывает все остальные диагностические процедуры.
Электрокардиография
По кардиограмме врачи сразу определяют присутствие желудочковых экстрасистол.
Не кардиограмме желудочковая экстрасистолия проявляется следующим образом:
- наличие внеочередных желудочковых комплексов QRS;
- экстрасистолические комплексы QRS деформированы и расширены;
- перед желудочковой экстрасистолой нету зубца P;
- после экстрасистолы наблюдается пауза.
Холтеровское обследование
Если на ЭКГ видны патологические изменения, врач назначает суточное мониторирование ЭКГ. Оно помогает выяснить, как часто у пациента случаются внеочередные сокращения желудочков, есть ли парные или групповые экстрасистолы.
После холтеровского обследования врач уже может определить, понадобится ли пациенту лечение, опасна ли экстрасистолия для жизни.
УЗИ сердца
Его проводят, чтобы выяснить, какое заболевание спровоцировало желудочковую экстрасистолию. С его помощью можно выявить дистрофические изменения миокарда, ишемию, врожденные и приобретенные пороки сердца.
Коронарная ангиография
Эта процедура позволяет оценить состояние коронарных сосудов, которые снабжают кислородом и питательными веществами миокард. Ангиографию назначают, если на УЗИ были выявлены признаки ишемической болезни сердца (ИБС). Проведя обследование коронарных сосудов, можно точно узнать, что спровоцировало ИБС.
Анализ крови
Его проводят, чтобы узнать уровень холестерина в крови и исключить или подтвердить атеросклероз, который мог спровоцировать ишемию.
ЭФИ – электрофизиологическое исследование
Проводится, если на кардиограмме присутствуют признаки WPW- или CLC-синдрома. Позволяет точно определить наличие дополнительного проводящего пучка в сердце.
Диагностика
Основные диагностические мероприятия включают следующее:
При посещении эндокринолога врач собирает анамнез – изучает историю заболеваний пациента, опрашивает на предмет симптоматики, осматривает визуально и пальпационно, а также измеряет артериальное давление
Важно указать доктору на наличие вредных привычек, стрессовых ситуаций и рассказать о распорядке дня. Далее назначается основная методика исследования – электрокардиограмма
Кроме этого, проводится мониторирование ЭКГ. Больному на сутки устанавливают специальный датчик для фиксации ритмических сокращений сердца. В отдельных случаях мониторинг делают трое суток. Проводится прослушивание под названием аускультация. Выявляется патологический тон сокращений. Дополнительно может проводиться эхокардиография, магнитно-резонансная томография и ультразвуковое исследование.
Профилактика
Пациент с наджелудочковой экстрасистолией должен осознать, насколько важен для него здоровый образ жизни. Ему нужно дать информацию об изменении факторов
риска сердечных болезней в будущем:
отказ от злоупотребления алкоголем и курения;
регулярная умеренная физическая активность;
контроль гипертонии и диабета, если они имеются;
нормализация веса;
устранение храпа и апноэ сна;
восстановление баланса гормонов и солей в крови.
Если пациент с наджелудочковой экстрасистолией регулярно принимает антиаритмические средства, он должен посещать кардиолога 2 раза в год. Во время визита врач дает направление на ЭКГ, общий анализ крови и биохимию. Раз в год следует проходить суточное мониторирование ЭКГ и контроль гормонов щитовидной железы.
Наблюдаться у кардиолога должен и каждый пациент с желудочковыми экстрасистолами. Исключение составляют только те больные, у которых частая экстрасистолия была полностью устранена с помощью радиочастотной абляции.
Если у пациента нет заболеваний сердца, и он не получает лекарства, посещать врача все равно необходимо, так как это нарушение ритма может быть ранним симптомом сердечной патологии.
Кроме того, обязательны визиты пациентов, получающих антиаритмики. Все эти люди должны наблюдаться у кардиолога 2 раза в год.
А здесь подробнее о желудочковой экстрасистолии.
При появлении экстрасистолии лечить ее нужно далеко не всегда. Обычно она не опасна для здоровья. Часто достаточно нормализовать сон, питание, устранить стресс, отказаться от кофеина и вредных привычек, – и нарушение ритма прекратится. Препараты, использующиеся для терапии экстрасистол, обладают рядом серьезных противопоказаний и нежелательных эффектов. Принимать их можно только после обследования и по назначению врача.
Классификация и различия видов, стадии
Градацию и опасность для здоровья и жизни при желудочковой экстрасистолии определяют по классификации Лауна (Lown). Выделяются следующие классы ЖЭ:
- 0 – полное отсутствие вентрикулярных экстрасистол;
- 1 – единичные сокращения, вызванные импульсом из одного и того же источника;
- 2 – импульс так же мономорфный, но их количество больше 30 в час;
- 3 – экстрасистолы из разных очагов;
- 4 – подразделяется на два вида: А – парные экстрасистолы, Б – групповые, которые еще называют короткими пробежками желудочковой тахикардии;
- 5 – ЖЭ, при которой желудочковый комплекс «налезает» на зубец Т предшествующего цикла. Такая экстрасистолия является наиболее опасной и может привести к аритмии, которая значительно влияет на гемодинамику, вызывает явления шока и летальный исход.
По времени возникновения выделяют три вида:
- ранние – сокращения желудочков наступает во время прохождения импульса по предсердиям;
- интерполированные желудочковые экстрасистолии – одновременно с сокращением верхних камер сердца;
- поздние – возникновение во время диастолы.
Упорядоченные вентрикулярные экстрасистолы называют аллоритмией. Когда нарушение ритма сердца (НРС) по типу желудочковой экстрасистолии возникает после каждого нормального комплекса, говорят о бигеминии, когда после двух нормальных – о тригеминии и так далее.
Диагностика
Для этого необходимо проведение суточного холтеровского мониторирования, при котором в течение суток регистрируются все возможные экстрасистолы, возникающие и днем, и ночью.
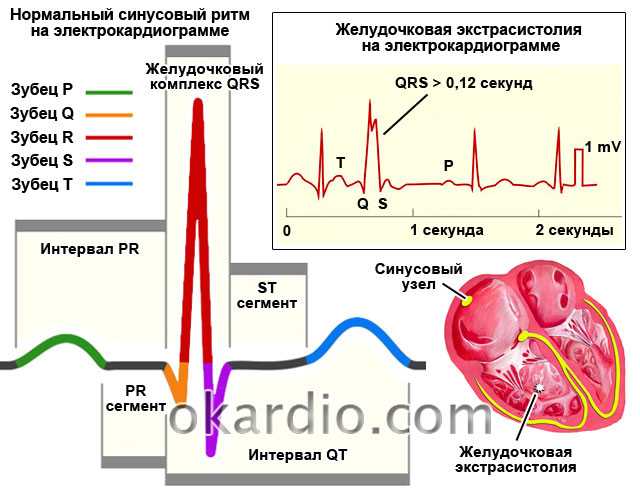
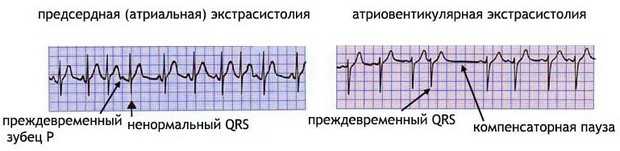
Экстрасистолия на ЭКГ будет иметь следующие признаки:
- Раннее возникновение комплекса QRST или зубца Р, что указывает на укорочение предэкстрасистолического интервала сцепления — при предсердных экстрасистолах учитываются нормальные и экстрасистолические зубцы Р, а при желудочковых и атриовентрикулярных – комплексы QRS.
- Расширение, деформация, высокоамплитудность экстрасистолического комплекса QRS при желудочковой экстрасистолии.
- Отсутствие зубца Р перед желудочковой экстрасистолой.
- Полная компенсаторная пауза после желудочковых экстрасистол.
Также с целью диагностики применяют следующие манипуляции:
- Велоэргометрия – исследование ЭКГ в момент физической нагрузки. Такой метод применяется для уточнения наличия экстрасистол и признаков ишемии.
- УЗИ сердца – позволяет определить деятельность всей сердечной мышцы и клапанов сердца.
- Чрезпищеводное исследование.
- МРТ сердца и сосудов.
Как правило, диагностика экстрасистолии не занимает много времени, поэтому при проведении всех необходимых процедур нужно как можно раньше начинать лечение.




























