Как проходит процесс обследования
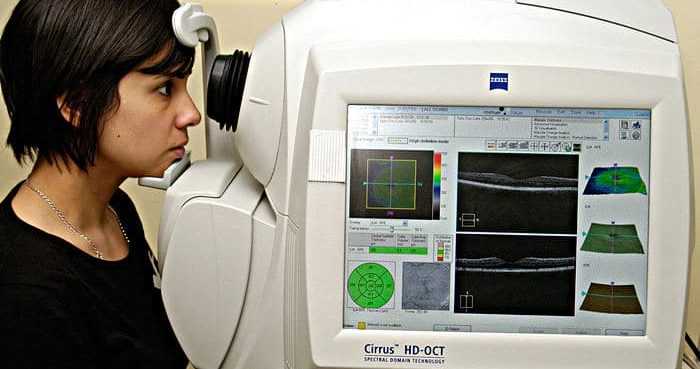
Оптическая когерентная томография проводится следующим образом:
- Врач выставляет оборудование и просит пациента занять удобное положение на стуле возле томографа.
- Пациент кладет подбородок на специальную подставку и направляет взгляд прямо, задерживая его на несколько секунд на определенной метке.
- Офтальмолог проводит нужное количество сканирований и отбирает наиболее показательные, позволяющие наиболее информативно оценить состояние сетчатки глаза.
Во время сканирования от прибора в глаз пациента поступают инфракрасные лучи, которые тут же отражаются от сетчатки глаза, совершая на выходе интерференцию, которая фиксирует и преобразует полученные данные, предоставляя в результате карту толщины сетчатой оболочки. Отсканированное изображение обрабатывается специальными компьютерными программами. По окончании сканирования врач убирает шумы и производит интерпретацию снимков, после чего ставит диагноз и назначает лечение.
Вредные последствия исследования выявлены не были.
Перспективы развития HRT глаз
Технология глазных сканирований высокого разрешения (HRT глаз) продолжает активно развиваться и приобретать новые возможности.
1. Улучшение качества изображения. Одной из главных перспектив развития HRT глаз является повышение разрешения изображений. Современные HRT системы позволяют получать более четкие и детализированные снимки глазного дна, что позволяет врачам более точно диагностировать патологии.
2. Автоматизация и использование искусственного интеллекта. С появлением искусственного интеллекта в медицинской диагностике с помощью HRT глаз стало возможным автоматизировать процесс анализа и интерпретации полученных изображений. Это позволяет выявлять скрытые патологии и предоставлять более точную диагностику, ускоряя время обработки данных и улучшая результаты лечения пациентов.
3. Внедрение в другие области медицины. HRT глаз также имеют перспективы развития и применения в других областях медицины, помимо офтальмологии. Например, исследования показали потенциал HRT глаз в ранней диагностике некоторых заболеваний, таких как диабетическая ретинопатия и глаукома. Это открывает возможности использования HRT технологии в других медицинских специальностях.
4. Улучшение доступности и снижение стоимости. С развитием HRT глаз и увеличением числа производителей и поставщиков, можно ожидать снижение стоимости данной технологии и улучшение ее доступности для врачей и пациентов. Это способствует более широкому применению HRT глаз и возможности оценки состояния глазного дна у большего числа пациентов.
В целом, HRT глаз обладают большим потенциалом для улучшения диагностики и лечения глазных заболеваний. Перспективы развития HRT технологии включают улучшение качества изображения, автоматизацию процесса анализа, внедрение в другие области медицины и повышение доступности данной технологии.
Другие нарушения
При ОКТ-сканировании делается поперечный срез сетчатки, которая состоит состоит из 10 слоев. ОКТ-сканирование также используется для измерения толщины различных слоев при определенных неврологических заболеваниях (например, у пациентов с рассеянным склерозом) и других заболеваниях глаз (например, глаукоме). Это также называется “ОКТ-сканированием с сегментацией сетчатки”.
Это исследование все еще находится в зачаточном состоянии и может быть проведено только с помощью ОКТ-сканирования с высоким разрешением (фаза исследования).
Рассеянный склероз
Подобно мозгу, нервные волокна глазного дна у больных с рассеянным склерозом также могут быть затронуты. Исследования показывают, что толщина внутренних слоев сетчатки у пациентов с склерозом ниже, чем у больных без него. Также обнаружено, что эта толщина ниже у пациентов с рассеянным склерозом, которые испытали оптику неврита. В отличие от пациентов с рассеянным склерозом, которые не испытали оптику неврита.
Этими внутренними слоями являются NFL (слой нервных волокон), GCL (слой ганглиоцитов) и IPL (внутренний плексиформный слой) . Исследования показывают, что толщина NFL в центре сетчатки (макулярная-NFL) и вокруг зрительного нерва (перипапиллярная-NFL), толщина GCL + IPL и толщина всех 3 слоев вместе (NFL + GCL + IPL) у боьных с рассеянным склерозом ниже, чем у пациентов без. Эти слои также, по-видимому, тоньше у пациентов с рассеянным склерозом с предшествующим невритом зрительного нерва, чем у пациентов с рассеянным склерозом без предшествующего неврита зрительного нерва.
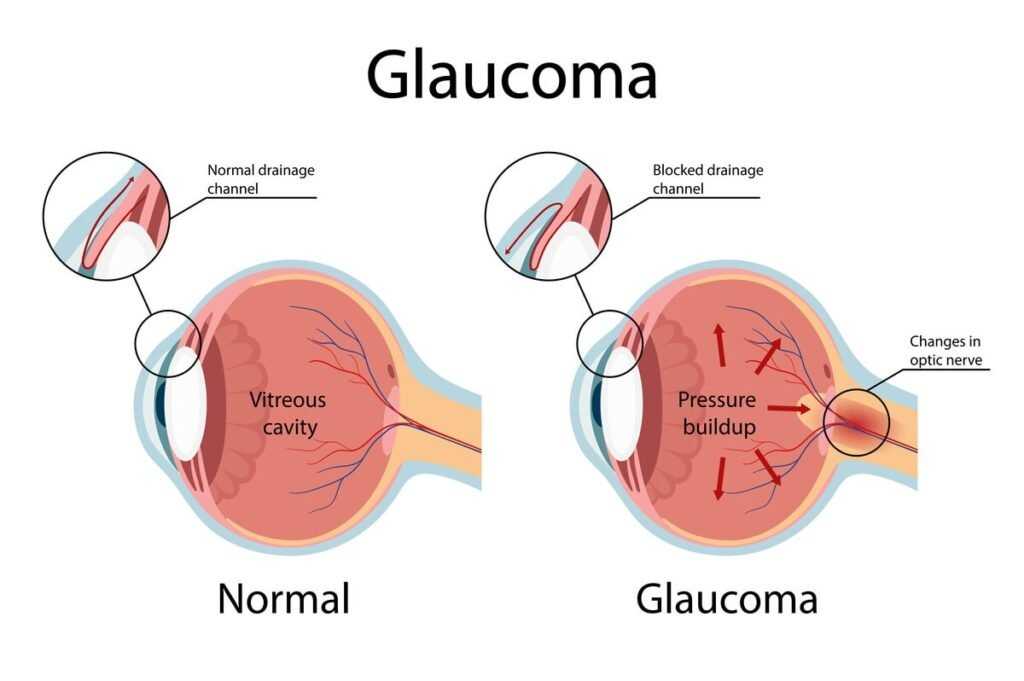
Глаукома
Глаукома — это состояние, при котором поражаются нервные волокна в сетчатке. Также у пациентов с глаукомой исследования показали, что внутренние слои сетчатки (макулярные RNL и GCL + IPL) истончены по сравнению с контрольными пациентами.
ОКТ может быть использована для выявления аномалий зрительного нерва, например глаукомы (высокое глазное давление). Это обследование является важным обследованием в диагностике глаукомы.
Диабетическая ретинопатия
В результате сахарного диабета внутри глаза может произойти повреждение. Без непосредственного воздействия на зрение аномалии в сетчатке все равно могут развиться. Это называется диабетической ретинопатией. Если вовремя не выявить и не вылечить эти вредные отклонения, это может привести к ухудшению зрения.
Поскольку вполне возможно, что больной долгое время страдал диабетом, не замечая этого, разумно проверить глаза, как только будет диагностирован диабет. Общий совет заключается в том, чтобы повторять эту проверку ежегодно или раз в два года, даже если нет проблем со зрением. В глазах могут быть отклонения, которые (пока) не вызывают никаких жалоб. Их необходимо лечить, чтобы предотвратить или остановить повреждение сетчатки.
Лечение выворота и заворота века
Заворот века – это неправильное положение века, при котором ресничный край заворачивается в сторону глазного яблока. Постоянное
касание поверхности глаза ресницами вызывает раздражение, чувство дискомфорта и слезотечение. Однако без лечения данный дефект может привести к
поражению роговицы, инфекционным заболеваниям глаз и даже потере зрения.
В зависимости от этиологии выделяют рубцовый, спастический и инволюционный заворот века.
Рубцовый заворот века возникает вследствие воспалительных и инфекционных процессов, а также травмы кожи век и слизистой оболочки на внутренней
поверхности век. Патологический спазм мышцы, окружающей глазную щель, может стать причиной спастического заворота.
Основные причины инволюционного заворота века — естественные возрастные изменения тканей лица, в частности глазничной области, такие как слабость
латеральной спайки глазной щели и мышцы, поднимающей нижнее веко, а также повышенный тонус круговой мышцы глаза.
Выворот нижнего века характеризуется нарушением прилегания свободного края нижнего века к глазному яблоку с последующим
выворачиванием века наружу. Клинически данная патология проявляется повышенным слезотечением, ощущением инородного тела, частым морганием,
гиперемией кожных покровов с последующим развитием симптоматики конъюнктивита, кератита и лагофтальма.
Наиболее часто выворот нижнего века развивается при снижении тонуса круговой мышцы глаза и эластичности кожных покровов. Способствует
возникновению выворота века прогрессирующая атрофия подкожной клетчатки. В то же время, воспалительные заболевания (блефарит, конъюнктивит)
приводят к спазму периорбитальной мышцы, повышая риск развития данной патологии.
Лечение заворота века направлено на предотвращение контакта ресниц с роговицей и по возможности восстановление правильного положения века. При
этом нехирургические методы являются временными, и направлены на облегчение симптомов и предотвращение осложнений.
Длительный эффект при лечении заворота века способно оказать только хирургическое вмешательство, устраняющее излишнюю растяжимость тканей. В этих
целях применяются наложение выворачивающих швов, рассечение или иссечение части тарзальной порции круговой мышцы и пластика века.
Лечение выворота века заключается в проведении блефаропластики, направленной на укрепление связочного аппарата. При необходимости производится
реконструкция кожным лоскутом.
Медикаментозное лечение выворота века целесообразно при незначительных проявлениях заболевания или наличии противопоказаний к оперативному
вмешательству. Для устранения сухости конъюнктивы используются увлажняющие капли или гель. С целью профилактики воспалительных процессов
назначаются нестероидные противовоспалительные средства местного действия.
Когда назначают процедуру
ОКТ сетчатки глаза назначается для диагностирования почти всех заболеваний, связанных со зрительным органом и патологических изменениях в центре сетчатой оболочки. Основными причинами для проведения процедуры томографии может стать наличие следующих заболеваний:
- отслоение ретины;
- распространение фиброзной ткани по сетчатой оболочке;
- глаукома;
- осложнения сахарного диабета;
- появление язв на роговой оболочке;
- разрыв молекул.
С помощью проведенной процедуры, врач получает реальную картину происходящих процессов. Основываясь на полученных данных, он может с легкостью скорректировать лечение. Уникальность методики, позволяет выявить огромный процент заболевания, протекающего бессимптомно на первых стадиях, а также оценить эффект проведенной терапии и процедур. Томография используется для диагностики следующих заболеваний:
- изменение сетчатой оболочки, связанной с наследственностью;
- результаты травм;
- исследование новообразований, отеков, аномалий и атрофии;
- появления язв на роговице;
- образование тромбов, разрывов и отеков.
Метод схож с технологией ультразвукового исследования, однако для изучения состояния тканей вместо ультразвуковых волн применяют инфракрасное излучение
Что показывает МРТ глаз?
Диагностика МРТ глаз и глазных орбит после сканирования позволяет визуализировать всю сложную зрительную систему в различных проекциях и плоскостях, и дает возможность получить 3D изображение. Система глазницы состоит из различных структур таких как, нервы и сосуды, мышцы и жировая клетчатка. МРТ глаз и глазных орбит дает прекрасную возможность исследовать их однородность, визуализировать все возможные новообразования, диагностировать воспалительные процессы различного характера. В процессе обследования производится оценка состояния зрительного нерва, выявляются повреждения и всевозможные травмы глазницы, тромбозы и разрывы, аневризмы и многие другие отклонения и патологии
Большое внимание специалист уделит для обследования зрительного нерва, состоящему из миллионов чувствительных волокон. Для исследования зрительного нерва, во избежание потери зрения, требуется очень высоко информативный метод диагностики.Показания для проведения диагностики МРТ глаз и глазных нервов:
- повреждение глазного яблока вследствие травм и повреждений;
- попадание инородных тел;
- при наличии воспалительных процессов в области глаз различного характера;
- при инфицировании системы органов зрения;
- при нарушении или изменении функций зрительного нерва (назначается практически всем пациентам обязательно);
- при тромбообразовании в области глаз;
- назначается больным с нарушенным кровоснабжением, которое оказывает влияние на зрение;
- при подозрениях на образование опухоли в области;
- назначается в составе комплексной диагностики при обнаружении метастаз и новообразований в окружающих тканях органов зрения;
- при невозможности другими способами установить причину различных болей в глазах;
- резкое понижение уровня зрения;
- назначается перед назначенным хирургическим вмешательством и после операций проводимых на глаза.
Противопоказания для проведения:
-
- данная диагностика не рекомендуется для проведения маленьким детям без особой необходимости;
- если вес пациента превышает технические возможности аппарата томографа. В большинстве случаев он ограничивается 120 кг;
- диагностика противопоказана пациентам, в теле которых присутствуют металлические и электронные приборы и предметы: осколки, различные имплантаты, протезы, штифты, кардиостимуляторы и др.;
- относительные противопоказания: беременные женщины в первом триместре беременности, наличие клаустрофобии у пациента, повышение внутриглазного давления;
- при проведении диагностики с применением контраста: наличие аллергической реакции на контрастирующий препарат.
Расшифровка результатов ОКТ
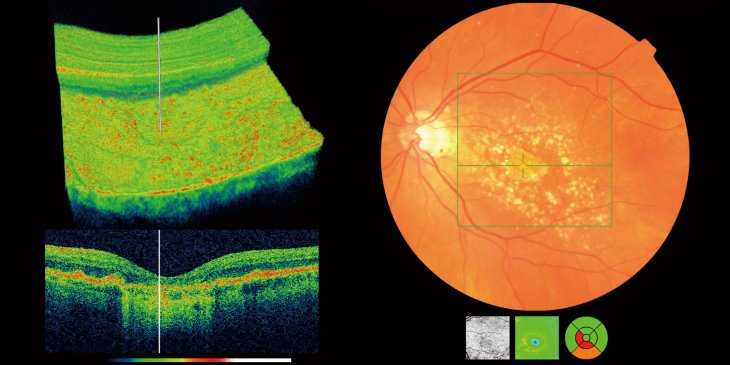 Врач проводит расшифровку результатов, полученных после когерентной томографии органов зрения, она включает три этапа:
Врач проводит расшифровку результатов, полученных после когерентной томографии органов зрения, она включает три этапа:
- изучение морфологии — рассматриваются форма и срез профиля, производиться оценка четкости контуров;
- количественный анализ — посредством обследования регистрируются все изменения тканей, рассматриваются не только факт истончения или уплотнения, но и степень изменений;
- изучение рефлективности — оценивается степень отражения посланного сигнала от тканей.
Процесс трактовки результатов оптической томографии тесно связан с цветовыми кодами. Они предоставляют возможность узнать о состоянии тканей.
Все цветовые коды делят на два основных типа:
- Теплые. Цвета имеющие теплую температуру, свидетельствуют о наличии участков с тонкой тканью. К примеру, черный и синий оттенки будут указывать на области, имеющие опасное истончение.
- Холодные. Цвета с температурой холодного типа, указывают на области, для которых будет характерно утолщение. К примеру, участки, окрашенные в желтоватые или красноватые тона, будут показывать области с самой большой толщиной.
На сегодняшний день технологии позволяют создавать трехмерное изображение. Томографы последнего поколения легко выводят 3D-модель обследуемой области для изучения.Подобные возможности позволяют составить наиболее полное заключение о состоянии здоровья зрительного аппарата пациента.
Оптическая когерентная томография (ОКТ, ОСТ) роговицы
ОКТ является современным методом диагностики заболеваний глаза, который позволяет оценить состояние структур как переднего, так и заднего отрезков глаза. При помощи оптической когерентной томографии также можно определить изменения в строении зрительного нерва, сетчатки, радужки, передней камеры глаза, роговицы. Эти результаты сохраняются в памяти компьютера, поэтому врач может отслеживать динамику заболевания и эффективность лечения.
ОКТ роговицы позволяет очень точно определить расположения очагов патологи и провести расчет параметров. Это помогает в правильном выборе тактики лечения. Иногда точный расчет топографических параметров роговицы можно произвести только путем томографии. При нарушении целостности рогового покрова глаза еще одним преимуществом оптической когерентной томографии является бесконтактность методики.
Показания к ОКТ
При ОКТ врач может получить точную информацию о наличии патологических процессов в роговице, включая кератоконус, помутнение вещества роговицы, иридоцилиарную дистрофию. Также это исследование бывает полезным для определения осложнений рефракционных операций.
Противопоказания к проведению
Недостаточно информации при ОКТ можно получить, если в глазном яблоке пациента снижена прозрачность оптических сред глаза. Кроме того, затруднительно провести томографию, если пациент не в состоянии зафиксировать взгляд хотя бы на 2-3 секунды (время сканирования).
Подготовка пациента
Особой подготовки перед оптической когерентной томографией не требуется. Если перед сканированием провести расширение зрачка, то можно получить больше информации о строении заднего отрезка глаза.
Применяемое оборудование
Оптический когерентный томограф используется для офтальмологического обследования. В этом аппарате имеется суперлюминесцентный диод с длиной когерентного излучения от 5 до 20 мкм. Этот диод служит источником излучения. В аппаратной части томографа имеется интерферометр Майкельсона, конфокальный микроскоп, состоящий из фундус-камеры или щелевой лампы, находится в объектном плече устройства, а блок временной модуляции – в опорном плече.
На монитор выводится изображение с видеокамеры. Далее информация обрабатывается компьютером и сохраняется на диске в виде графических файлов. Сама томограмма, полученная при ОКТ, представляет собой логарифмическую шкалу. Чтобы проще было воспринимать данные сканирования, этот графический файл делают псевдоцветным, то есть прозрачные участки окрашивают в черный цвет, при высоком светоотражении цвет становится красным и белым.
Описание методики
ОКТ проводится по следующей схеме. Сначала в компьютер заносят все данные пациента, включая номер истории, дату, фамилию и т.д. Только после этого приступают к исследованию. В процессе сканирования пациенту необходимо зафиксировать взгляд на линзе фундус-камеры, в которой отображается мигающий объект. После этого камеру приближают к обследуемому глазу до тех пор, пока на экране не появится плоскость сетчатки.
После этого можно закрепить камеру при помощи кнопки фиксатора, а врач приступает к регулировке четкости изображения. В случае низкой остроты зрения, когда пациент не может сфокусироваться на мигающем объекте, можно включить дополнительную внешнюю подсветку. Пациент при этом смотрит просто перед собой, не моргая. Оптимальное расстояние от глаза до линзы составляет 9 мм. Чтобы выполнить исследование, нужно установить режим сканирования perform scans.
Сканы, полученные при томографии, необходимо выровнять и очистить от различных помех. После этого на основании полученных данных врач измеряет и анализирует плотность тканей. Эти данные сравнивают с нормальными показателями или же с предыдущими показателями ОКТ, которые были сохранены в памяти компьютера.
Интерпретация результатов
Для того, чтобы данные оптической когерентной томографии можно было использовать в клинической практике, нужно правильно анализировать полученные сканы.
При этом учитывают морфологию тканей (взаимосвязь между слоями и с окружающими структурами, отклонение внешних контуров), изменения светоотражающей способности (наличие патологических образований, повышение или снижение прозрачности оптических сред).
Количественный анализ необходим для определения объема клеток, утолщения или истончения клеточных слоев. Также при этом врач составляет карту обследуемой поверхности.
Стоимость оптической когерентной томографии роговицы
Цены на ОКТ роговицы значительно различаются и зависят от того города, в котором вы проживаете, а также от конкретной клиники. Расценки на данную услугу в среднем составляют 2000 рублей.
Методы лечения заболеваний органов зрения
Врачи-офтальмологи и офтальмохирурги отделения №1 специализируются на хирургическом лечении различных форм глаукомы, в том числе имплантации
современных дренажных устройств. К приоритетным направлениям деятельности отделения также относятся факоэмульсификация с имплантацией ИОЛ (в том
числе — линз премиум-класса), органсохраняющие диодлазерные и хирургические вмешательства, реконструктивные операции при травмах орбиты и
хирургические методы лечения патологий слезоотводящих путей.
В условиях отделения успешно проводится лечение пациентов со следующими заболеваниями и состояниями:
Как проводится обследование
Для собственного удобства во время проведения процедуры пациенту необходимы выбрать одежду свободного кроя, в которой будет комфортно находиться в положении лежа в течении продолжительного времени.
Цепочку, заколки, шпильки и булавки необходимо перед обследованием необходимо снять, чтобы они не наслаивались на изображения тканей глазницы.
Пациента помещают на выдвижной стол томографа в положении лежа на спине или на животе. Для того, чтобы человеку было проще сохранять неподвижность в течение всего времени процедуры, используют специальные подушки и ремни.
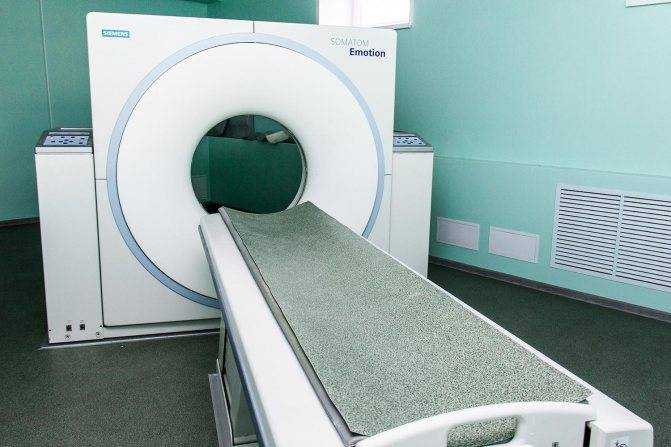
Головной конец стола помещают в арку сканера. Само обследование по времени может занимать от 1 до 15 минут в зависимости от того, есть ли необходимость во введении контрастирующего препарата.
Сначала обследование может проводиться без контраста. Если врач увидит на снимках изменения, которые не отображаются без контрастного вещества достаточно четко для того, чтобы их идентифицировать, вводится контраст.
После введения контрастного вещества обследование повторяется. Когда изображения области глазницы получены, врач проверяет их качество. Если снимки получились четкими и детальными, то обследование считается оконченным, а полученные результаты отправляются на расшифровку.
Лечение дакриоцистита
Дакриоцистит – воспалительный процесс в слезном мешке, в результате которого нарушается нормальный отток слёзной жидкости в полость носа. Данное
заболевание проявляет себя упорным слезотечением и припухлостью в проекции слезного мешка. Надавливание на область припухлости приводит к
выделению из слезных точек слизисто-гнойного или гнойного секрета. Отмечаются также локальная болезненность века, а при сильном воспалении —
сужение глазной щели.
Длительное течение хронического дакриоцистита приводит к эктазии (растяжению) слезного мешка – в этом случае кожа над полостью мешка истончается и
приобретает синеватый оттенок. При хроническом дакриоцистите высока вероятность инфицирования других оболочек глаза с развитием блефарита,
конъюнктивита, кератита или гнойной язвы роговицы.
В свою очередь, острый дакриоцистит приводит к образованию абсцесса, который в дальнейшем может перерасти в фистулу, выделяющая гной наружу или в
носовую полость. При распространении гноя на окружающую клетчатку развивается флегмона глазницы.
Методы лечения дакриоцистита отличаются в зависимости от характера заболевания. Так, острый дакриоцистит лечится в условиях стационара
преимущественно медикаментозными методами. Пациенту проводят системную витаминотерапию, назначают УВЧ-терапию и сухое тепло на область слезного
мешка.
Абсцесс вскрывают, дренируют и промывают антисептиками. В конъюнктивальный мешок закапывают антибактериальные капли и наносят противомикробные
мази.
При лечении хронического дакриоцистита применяется специализированная хирургическая операция – дакриоцисториностомия. Целью данного вмешательства
является формирование анастомоза между полостью носа и слезным мешком для эффективного дренажа слезной жидкости. В хирургической офтальмологии
получили широкое распространение малоинвазивные методы лечения дакриоцистита — эндоскопическая и лазерная дакриоцисториностомия.
В некоторых случаях проходимость носослезного канала при дакриоцистите можно попытаться восстановить с помощью бужирования или баллонной
дакриоцистопластики – введения в полость протока зонда с баллоном, при раздувании которого внутренний просвет канала расширяется.
Принцип работы HRT глаз
Принцип работы HRT глаз заключается в измерении толщины слоев нервной ткани, оценке объема нервных волокон и их плотности. При проведении исследования пациенту вводится специальное капли для расширения зрачков, что позволяет более детально изучить структуру глазного дна.
| Преимущества HRT глаз: |
|---|
| 1. Позволяет диагностировать и контролировать глаукому и другие заболевания зрительного нерва; |
| 2. Объективно измеряет толщину слоев нервной ткани, что помогает в раннем выявлении патологий; |
| 3. Создает трехмерную модель глаза и позволяет проводить точные измерения и сравнения; |
| 4. Неинвазивное и безболезненное исследование. |
Полученные данные с помощью HRT глаз анализируются специалистом-офтальмологом и используются для более точного диагноза и назначения соответствующего лечения. Знание состояния зрительного нерва и глазного дна позволяет определить риск развития различных заболеваний и принять меры по их предотвращению.
Лечение глаукомы
Глаукома – это целая группа заболеваний, при которых внутриглазное давление постоянно или периодически повышается выше индивидуальной нормы. Все
случаи глаукомы представляют собой опасное и прогрессирующее состояние, которое при отсутствии лечения приводит к полной или частичной утрате
зрения.
Симптомы глаукомы проявляют себя не сразу, и нарастают одновременно с прогрессом заболевания. Так, на ранних этапах пациенты с глаукомой могут
даже не догадываться о наличии данного заболевания, поскольку характерных симптомов не проявляется.
Пациентов с глаукомой на ранней стадии могут беспокоить снижение качества зрения, чувство напряжения в глазах, боли в области надбровных дуг,
постоянное чувство сухости глаз. На более развитых стадиях могут отмечаться яркие ореолы и гало вокруг источников света, боли и покраснения глаз,
расширения зрачков, головные боли, сердцебиение и тошнота. Примечательно, что всё это – симптомы, которые пациенты могут вовсе не связывать с
состоянием органов зрения.
Точные причины возникновения глаукомы до сих пор не выявлены, однако принято выделять следующие факторы риска развития заболевания:
- Возраст: чем старше человек, тем выше риск формирования глукомы;
-
Раса или этническая принадлежность: закрытоугольная глаукома чаще встречается у представителей азиатских народов, чем
среди европейцев и африканцев; -
Наследственность: установлена достоверная связь между риском развития первичной открытоугольной глаукомы у кровных
родственников; -
Глазное давление: на формирование глаукомы влияют как постоянно повышенные значения, так и перепады давления, а также
выраженная разница между правым и левым глазом; - Истончение роговицы: согласно исследованиям, потеря каждых 40 мкм повышает риск развития глаукомы на треть;
- Заболевания глаз, включая близорукость и дальнозоркость;
-
Общесоматические заболевания: сахарный диабет и другие эндокринные нарушения, хронические болезни лёгких, гипертония и
т.д.; - Нарушения сна.
Эффективные методы лечения глаукомы охватывают и медикаментозную терапию, и лазерные вмешательства, и хирургические операции. Назначение того или
иного метода зависит от стадии прогрессирования заболевания и анамнеза пациента.
Медикаментозная терапия является вариантом начала лечения во многих случаях впервые выявленной глаукомы, особенно если заболевание находится на
ранней стадии. В этом случае пациенту назначаются препараты в форме глазных капель, улучшающие отток внутриглазной жидкости или уменьшающие её
выработку.
Лечение глаукомы лазером в настоящее время достигло уровня целой системы. При закрытоугольной глаукоме лазером выполняются дополнительные
отверстия в радужке, позволяющие восстановить отток жидкости. При первичной открытоугольной глаукоме в начальной и развитой стадии лазером
воздействуют уже на клетки дренажной зоны, благодаря чему снижается внутриглазное давление.
Хирургические методы лечения глаукомы — наиболее эффективны, и, по сравнению с лазерными вмешательствами, не требуют повторных процедур в
дальнейшем. Но, как и предыдущие решения, они направлены на создание дополнительных путей оттока внутриглазной жидкости.
При закрытоугольной форме глаукомы проводится иридэктомия (создание сквозного отверстия в радужке) и иридоциклоретракция (разобщение части радужки
и цилиарного тела с углом передней камеры). При врождённой глаукоме — гониотомия (восстановление анатомии угла передней камеры) или варианты
операций в области трабекулы; при открытоугольной форме глаукомы — различные варианты проникающих и непроникающих операций.
Особенности оптического томографа
Оптический томограф — это лазерный прибор, применяемый для офтальмологической диагностики заболеваний сетчатки. Прибор характеризуется высоким разрешением (8-10 мкм), что позволяет получить подробные пространственные изображения слоёв ткани. Длина ИФ-излучения составляет 820 нм. Изображение на экране является цветным и максимально чётким. Оптический томограф полностью безопасен для живых тканей b позволяет вести динамическое наблюдение за пациентом для оценки эффективности лечения. Все результаты обследования сохраняются в памяти компьютера и могут быть воспроизведены в любое время.
Показания к процедуре
|
|





























