Лабораторная диагностика
Спинномозговая пункция
Её цель – получения ликвора, спинномозговой жидкости, в которой обнаруживают большое количество олигоклонального IgG – антител-иммуноглобулинов класса G со специфическими характеристиками. Еще один маркер рассеянного склероза в ликворе – ОБМ (основной белок миелина), количество которого повышается при разрушении миелина нервных волокон.
Исследования крови
Повышенное количество антител обнаруживается не только в ликворе, но и в крови; это подтверждается данными иммунологических реакций. В общем анализе крови у пациентов будет снижено количество лейкоцитов (лейкопения). Количество нейтрофильных лейкоцитов тоже будет снижено, а удельный вес лимфоцитов, наоборот, повышен.
Результаты каждого из методов неспецифичны – изменения часто отмечаются при других неврологических и инфекционных заболеваниях, поражающих ЦНС. Но если всех их сопоставить воедино, как элементы мозаики, то глаз опытного специалиста без труда увидит четкую картину достоверного рассеянного склероза.
Источники
- National MS Society. Clinically isolated syndrome.
- Kale N. Optic neuritis as an early sign of multiple sclerosis. Eye Brain. 2016;8:195–202. doi:10.2147/EB.S54131
- Cavenaghi VB, Dobrianskyj FM, Sciascia do Olival G, Castello Dias Carneiro RP, Tilbery CP. Characterization of the first symptoms of multiple sclerosis in a Brazilian center: cross-sectional study. Sao Paulo Med J. 2017;135(3):222-225. doi:10.1590/1516-3180.2016.0200270117
- National MS Society. Vision problems in multiple sclerosis.
- Heitmann H, Biberacher V, Tiemann L et al. Prevalence of neuropathic pain in early multiple sclerosis. Mult Scler. 2016;22(9):1224-30. doi:10.1177/1352458515613643
- Tur C. Fatigue management in multiple sclerosis. Curr Treat Options Neurol. 2016;18:26. doi:10.1007/s11940-016-0411-8
- Aharony SM, Lam O, Corcos J. Evaluation of lower urinary tract symptoms in multiple sclerosis patients: Review of the literature and current guidelines. Can Urol Assoc J. 2017;11(1-2):61–64. doi:10.5489/cuaj.4058
- Walton C, Rechtman L. Rising prevalence of multiple sclerosis worldwide: Insights from the Atlas of MS, third edition. Mult Scler. 2020 Dec; 26(14): 1816–1821. doi:10.1177/1352458520970841
- Eccles A. Delayed diagnosis of multiple sclerosis in males: may account for and dispel common understandings of different MS ‘types.’ Br J Gen Pract. 2019;69(680):148–149. doi:10.3399/bjgp19X701729
- Brownlee WJ, Hardy TA, Fazekas F, Miller DH. Diagnosis of multiple sclerosis: progress and challenges. Lancet. 2017;389(10076):1336-1346. doi:10.1016/S0140-6736(16)30959-X
- DiSanto G, Zecca C, MacLachlan S et al. Prodromal symptoms of multiple sclerosis in primary care. Ann Neurol 2018;83(6):1162-1173. doi:10.1002/ana.25247
Причины
Причина возникновения рассеянного склероза точно не выяснена. На сегодняшний день наиболее общепринятым является мнение, что рассеянный склероз может возникнуть в результате случайного сочетания у данного человека ряда неблагоприятных внешних и внутренних факторов.
К неблагоприятным внешним факторам относятся
- частые вирусные и бактериальные инфекции;
- влияние токсических веществ и радиации;
- особенности питания;
- геоэкологическое место проживания, особенно велико его влияние на организм детей;
- травмы;
- частые стрессовые ситуации;
- генетическая предрасположенность, вероятно, связанная с сочетанием нескольких генов, обусловливающих нарушения прежде всего в системе иммунорегуляции.
- Если вы больны, это не значит, что вы должны страдать.
- Используйте неприятные ощущения как опору для прекращения страдания и развития счастья.
Узнать больше
У каждого человека в регуляции иммунного ответа принимает участие одновременно несколько генов. При этом количество взаимодействующих генов может быть большим.
Исследованиями последних лет подтверждено обязательное участие иммунной системы – первичное или вторичное – в развитии рассеянного склероза. Нарушения в иммунной системе связаны с особенностями набора генов, контролирующих иммунный ответ.
Наибольшее распространение получила аутоиммунная теория возникновения рассеянного склероза (распознавание нервных клеток иммунной системой как «чужих» и их уничтожение).
Учитывая ведущую роль иммунологических нарушений, лечение этого заболевания в первую очередь основывается на коррекции иммунных нарушений.
При рассеянном склерозе в качестве возбудителя рассматривается вирус НТУ-1 (или родственный ему неизвестный возбудитель). Полагают, что вирус или группа вирусов вызывают в организме больного серьезные нарушения иммунной регуляции с развитием воспалительного процесса и распадом миелиновых структур нервной системы.
Неутешительный диагноз – SD
На начальных стадиях спинальной формы рассеянного склероза его следует дифференцировать от остеохондроза поясничного отдела (те же парестезии, та же слабость в ногах и даже иной раз боли). Другие формы также дифференцируются от многих неврологических и сосудистых заболеваний, поэтому диагноз РС требует времени и постоянного наблюдения невролога, что возможно лишь в стационарных условиях. Как правило, врач не спешит говорить больному о своих подозрениях, поскольку и сам хочет надеяться на лучшее. Все-таки врачу, хоть и привыкшему ко всему, тоже бывает непросто сообщить человеку о таком тяжелом заболевании, ведь больной тут же пойдет перелопачивать литературу по этой теме. И сделает свои выводы.
Состояние больного человека продолжает ухудшаться, правда, у кого стремительно, у кого – не очень (болезнь может растянуться на годы), однако признаки ее будут уже заметны, поскольку в ЦНС произошли необратимые процессы.
Пациент получает 2, а потом и 1 группу инвалидности, так как практически не способен к какой бы то ни было работе. При ремитирующей (доброкачественной) форме группа инвалидности может идти в таком порядке: 3, 2, 1 пока РС окончательно не победит и не возьмет верх над организмом человека.
формы течения РС
Между тем, каждый больной задается вопросом: излечим ли рассеянный склероз? Конечно, человек надеется, что лекарство уже найдено, и он услышит положительный ответ, который, к сожалению, все-таки будет отрицательным. Патологический процесс с помощью современных методов лечения можно значительно приостановить, однако вылечить полностью РС медицина еще не научилась. Правда, очень большие надежды ученые связывают с трансплантацией стволовых клеток, которые, попав в организм, начинают восстанавливать миелиновые оболочки нервной ткани до нормального состояния. Понятно, что подобное лечение не только очень дорогостоящее, но и малодоступное, ввиду особой сложности в выделении и пересадке их.
Лечение
Новые препараты, которые появились в последнее время, значительно улучшили прогнозы этой разрушительной болезни.
Даже при том, что долгосрочные прогнозы при применении этих препаратов еще не изучены до конца, но пациенты предпочитают некоторые риски, получая взамен стойкую ремиссию и меньшую инвалидизацию в ближайшем будущем. Это — одна из причин, почему медики недавно изменили критерии на основании, которых они диагностируют рассеянный склероз.
В прошлом врачи обычно ждали второго клинического проявления определенного комплекса симптомов или приступа РС, прежде чем фактически диагностировать болезнь и начать терапию. Но в результате недавних исследований, они произвели некоторые изменения. Два медицинских критерия используются, чтобы диагностировать рассеянный склероз:
- Клинически изолированный синдром. Это комплекс физических симптомов связанных с рассеянным склерозом, длительностью не менее 24 часа. Это может быть столь существенным как паралич Уильямсона, или могло быть более незначительным, как постоянное онемение в одной руке или ноге, или внезапной потере зрения в одном глазу (неврит оптического нерва).
- Признаки поражения в мозге. Поражения при РС обычно обнаруживаются, с использованием магнитно-резонансной томографии. Эти поражения вызваны тем, что воспаление приводит к потере миелина, защитного вещества, которое изолирует нервы в головном и спинном мозге.
Единственного клинически изолированного синдрома теперь достаточно, чтобы диагностировать РС, если врачи видят характерные изменения на МРТ.
В настоящее время появилась целая группа препаратов, которая появится в лечебных учреждениях в 2012 году. Но на сегодняшний день существует восемь препаратов, эффективность которых доказана многочисленными клиническими исследованиями.
- Авонекс(интерферон бета-1a) Betaseron (интерферон бета-1b)
- Копаксон(glatiramer ацетат)
- Экставиа(интерферон бета-1b)
- Гиления(fingolimod, FTY720)
- Новантрон(митоксантрон)
- (интерферон бета-1a)
- Тисабри (natalizumab)
Какие же препараты предпочтительнее для лечения? К сожалению, мнения о препаратах первой линии разделились и, в настоящее время, каждому пациенту назначается препарат из этой группы с учетом побочных действий и клинической картины. Причем препараты действуют на разных пациентов по-разному. Поэтому однозначный подход к лечению пока не выработан и иногда приходится подбирать лечение пациенту, хотя стоимость некоторых препаратов изготовленных с использованием генной инженерии очень высока.
Кроме этих препаратов в лечение рассеянного склероза применяют стероиды, которые помогают значительно снизить неврологический дефицит (предпочтение в последнее время отдается пульс — терапии ударными дозами стероидов).Остальное лечение носит симптоматический характер (миорелаксанты для уменьшения спастичности, витамины, метаболиты, сосудистые препараты и т.д.)). ЛФК имеет также большое значение для больных с рассеянным склерозом, но ограничивается щадящей гимнастикой. Кроме того при наличии выраженных двигательных нарушений и нарушения функции органов малого таза необходим тщательный уход для профилактики развития пролежней контрактур и инфекций мочевыводящих путей.
Обнадеживает то, что возможно многочисленные научные исследования, которые проводятся во многих клиниках приведут к пониманию механизмом этого серьезного заболевания и тогда можно будет рассчитывать, что появятся действительно эффективные методы лечения.
Люмбальная пункция
Процедура основана на исследовании жидкости спинного мозга в условиях лаборатории и состоит из 3 частей:
- Общего анализа (оценка плотности, прозрачности, цвета).
- Биохимии (количественное определение глюкозы, хлоридов, лактатов).
- Микробиологии (выявление причины склероза). Диагноз подтверждают высокий глобулин (кровяной белок, образующийся в иммунной системе), повышенное число лимфоцитов и лейкоцитов (говорит о аутоиммунной форме расстройства), завышенные олигоклональные тела по сравнению с миелиновыми белками.
Манипуляция проводится под местным обезболиванием и состоит в проколе поясницы с целью забора жидкости. Во время пункции больной лежит на боку либо сидит. После инъекции Новокаина врач определяет область для введения иглы (пространство между 3 и 4 или 2 и 3 позвонками). После манипуляции рекомендован 2-часовой отдых.
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Возможные осложнения после пункции:
- появление головной боли;
- кратковременная утрата двигательной функции ног;
- тошнота;
- образование межпозвонковой грыжи;
- поясничная боль;
- возникновение холестеатомы (опухоли мозга) либо арахноидита (воспаления мозговых оболочек) по ошибке врача- крайне редкое осложнение.
Ее не назначают людям с дислокацией мозга (его структурном смещении), с мозговом отеком, высоким внутричерепным давлением, гидроцефалии (водянке).
Дополнительные противопоказания для взятия пункции: терапия антикоагулянтами или антиагрегантами, проблемы со свертыванием крови, период беременности, кровотечения.
Какой врач диагностирует рассеянный склероз
Обратитесь к неврологу, если испытываете любой из вышеперечисленных симптомов по неизвестным причинам.
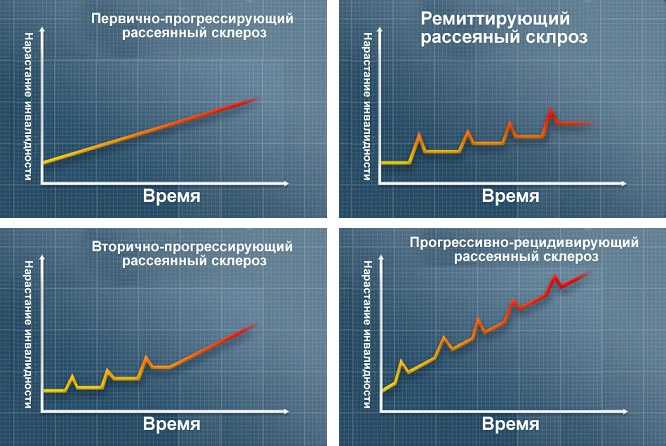
У большинства больных с РС течение болезни рецидивирующе-ремиттирующее. Они испытывают новые симптомы или рецидивы, которые развиваются в течение нескольких дней или недель и обычно частично или полностью улучшаются. За рецидивами следуют периоды ремиссии заболевания, которые могут длиться месяцы или даже годы.
Небольшое повышение температуры тела может временно ухудшить признаки РС, но это не считается истинным рецидивом заболевания.
По меньшей мере у 50% больных рецидивирующе-ремиттирующим РС в течение 10-20 лет от начала заболевания развивается устойчивое прогрессирование симптомов. Это называется вторично-прогрессирующий РС.
Ухудшение симптомов обычно включает проблемы с движением и походкой. Скорость прогрессирования заболевания у пациентов с вторично-прогрессирующим РС сильно варьируется.
У некоторых наблюдается постепенное начало и устойчивое прогрессирование признаков без рецидивов, что называется первично-прогрессирующим РС.
Что может стать причиной рассеянного склероза?
Дискуссии, отстаивающие ту или иную точку зрения в отношении этиологии рассеянного склероза, продолжаются и по сей день. Главная роль, тем не менее, принадлежит аутоиммунным процессам, которые считаются основной причиной развития РС. Нарушение в системе иммунитета, вернее, неадекватный ответ на некоторые вирусные и бактериальные инфекции также многими авторами не сбрасывается со счетов. Кроме этого, к предпосылкам, способствующим развитию данного патологического состояния, относятся:
- Воздействие токсинов на организм человека;
- Повышенный уровень радиационного фона;
- Влияние ультрафиолетового излучения (у белокожих любителей ежегодного «шоколадного» загара, полученного в южных широтах);
- Географическое положение зоны постоянного проживания (холодные климатические условия);
- Перманентное психоэмоциональное напряжение;
- Оперативные вмешательства и травмы;
- Аллергические реакции;
- Отсутствие видимой причины;
- Генетический фактор, на котором хотелось бы особенно остановиться.
SD не относится к наследственной патологии, поэтому совсем не обязательно, что у больной матери (или отца) родится заведомо больной ребенок, однако, достоверно доказано, что система НLA (система гистосовместимости) имеет определенное значение в развитии болезни, в частности, антигены локуса А (HLA-A3), локуса В (HLA-B7), которые при изучении фенотипа больного рассеянным склерозом выявляются почти в 2 раза чаще, и D- региона – антиген DR2, определяемого у пациентов до 70% случаев (против 30-33% в здоровой популяции).
Таким образом, можно говорить, что эти антигены несут генетическую информацию о степени резистентности (чувствительности) определенного организма к различным этиологическим факторам. Снижение уровня Т-супрессоров, подавляющих ненужные иммунологические реакции, натуральных киллеров (NK-клеток), участвующих в клеточном иммунитете, и интерферона, обеспечивающего нормальную деятельность иммунной системы, характерное для рассеянного склероза, возможно, обусловлено присутствием определенных антигенов гистосовместимости, поскольку НLA-система генетически контролирует продукцию этих компонентов.
Причины
Факторы развития заболевания неспецифичные. Нет таких триггеров, которые вызывают именно рассеянный склероз. Вот лишь некоторые возможные провокаторы:
- Неправильное питание. Высокое содержание в рационе жиров животного происхождения, алкоголя ассоциировано с повышенным риском.
- Перенесенные инфекции. Бактериальные или вирусные. После любого септического процесса возможно развитие болезни. Точную вероятность не скажет никто. Единственный способ уберечься от негативных последствий — вовремя пролечить инфекцию. Плюс, не лишним будет укрепить иммунитет после выздоровления.
- Стрессы. Психическое напряжение. Повышает вероятность расстройства, но непосредственно его не обуславливает.
- Наследственность. Генетический фактор считается одним из основных. Потому пациентам с отягощенным анамнезом нужно проверяться у невролога каждые полгода. Чтобы вовремя поймать патологический процесс и начать лечить его на ранней же стадии.
- Радиация. Ионизирующее излучение сказывается на нервных тканях крайне негативно. Возможны опухоли, области демиелинизации, что угодно.
- Экологически неблагоприятная ситуация. С высокой степенью загрязненности воздуха, почвы, воды.
- Травмы. Повреждения головного мозга (в том числе банальные сотрясения), позвоночника. Как скоро явление скажется на организме и случится ли это вообще — никто заранее не определит.
Но такие пациенты также попадают в группу повышенного риска. Проверяться в профилактическом порядке нужно каждые 6 месяцев.
- Гормональные сбои. Нарушения работы гипофиза, надпочечников, щитовидки, поджелудочной железы, репродуктивных структур. Сказаться может все, что угодно.
- Курение. Потребление никотина повышает вероятность развития болезни примерно на 30-40%. Оценки врачей разнятся.
Рассеянный склероз провоцируется аутоиммунным воспалением структур головного мозга на микроуровне. В этом контексте проблему и нужно рассматривать.
Причины и симптомы
Диагностика рассеянного склероза начинается со сдачи анализа крови, помогающего дифференцировать заболевание от схожих по симптоматике. Как и во всех случаях аутоиммунных поражений организма, лидирующее место в диагностировании рассеянного склероза, принадлежит женщинам. Из-за нестабильного гормонального фона в преклонном возрасте, обнаружение таких заболеваний, как рассеянный склероз, диагностика его и определение на ранней стадии, становится затруднительным. Нередко поздняя диагностика приводят к тому, что затормозить процесс нет никакой возможности.
При составлении анамнеза болезни выясняется, что пациента уже ранее беспокоили незначительные неврологические нарушения, вроде тика, ухудшения зрения, онемения или дрожания конечностей.
Из-за ремиттирующего течения склероза, когда паузы ремиссии (улучшения состояния больного вплоть до полного отсутствия симптоматики), значительно продолжительнее по времени, чем рецидивы (обострение заболевания), пациенты оттягивают визит к невропатологу. Когда ситуация меняется и паузы удовлетворительного самочувствия укорачиваются, притормозить ход болезни и облегчить состояние больного становится трудно.
Патогенез рассеянного склероза можно проследить до первично замеченных нарушений, но причины болезни принято сводить к совокупности сложившихся факторов, среди которых называют:
- неоднократные поражения организма инфекциями и вирусами;
- лучевые облучения сильными дозами, токсические отравления;
- травмы головного мозга;
- депрессии, подверженность стрессам;
- неполноценное питание;
- отсутствие витамина D в достаточном количестве;
- наследственная передача искаженного генетического кода;
- следствие генетической мутации;
- ослабление иммунитета и аутоиммунное заболевание.
Провокатором процесса считают вирус НТУ-1, но не исключают действие и других вирусов с не выясненной этиологией развития и происхождения.
Признаки узнаваемости болезни могут выявиться на профилактическом осмотре у невропатолога или обследовании, направленном на изучении другой патологии. Тревожными явлениями, отмечаемыми в анамнезе, считаются:
- нарушение координации, мелкой моторики;
- ослабление мышечной силы, частичная потеря работоспособности;
- ощущение покалывания в пальцах нижних и верхних конечностей, потеря чувствительности подушечек пальцев;
- нарушение мочеиспускания и дефекации, ложные позывы, половое бессилию у мужчин;
- ухудшение зрения, сужение боковой видимости, потеря фокусировки взгляда, нарушение цветовой восприимчивости;
- резкое снижение обучаемости, восприятия информации, функций памяти.
Во время рецидивов обостряются мышечные боли в области поясницы, головные боли, усиливаются проявления сопутствующих признаков. Затем наступает улучшение, но после очередной фазы ремиссии, симптоматика РС возвращается с отягощением новых недомоганий.
Рассеянный склероз: причины симптомов заболевания
Характерные диагностические признаки
Возникновение рассеянного склероза можно заподозрить по нарушению функций, выполняемых спинным и головным мозгом. Потеря миелина в разных структурах нервной системы приводит к проявлению одного или сразу нескольких неспецифических симптомов. Признаки рассеянного склероза носят непостоянный характер, периодически пропадают, оставляя ощущение мнимого выздоровления, однако позже вновь проявляются уже с большей силой.
Церебральная, бульбарная и спинальная форма рассеянного склероза определяется по преобладанию симптомов из структуры, подвергшейся наибольшему разрушению миелина. Самостоятельно диагностируется рассеянный склероз по следующим признакам:
- Выпадение отдельных участков видимости и нечеткость зрения (у большинства больных это первый диагностический симптом рассеянного склероза).
- Отсутствие движений в руках и ногах и чувствительности в различных сегментах кожи.
- Нарушение нервной регуляции тазовых органов. Недержание или задержка мочи и кала.
- У женщин искажается менструальный цикл, у мужчин проявляется импотенция.
- Появляется шаткость походки, дрожь в руках, возможны падения на ровном месте.
- Парезы мимических мышц, косоглазие нарушение глотания, речи.
- Эйфория или стойкая депрессия, расстройство когнитивной функции и прогрессирующее слабоумие. Появление симптома хронической усталости, редко возникают эпилептические приступы.
Симптомы рассеянного склероза редко проявляются по одному, чаще это сочетание функциональных расстройств. За помощью в больницу стоит обращаться уже на ранних стадиях после появления вышеперечисленных признаков. Рассеянный склероз прогрессирует с каждым днем и без своевременного лечения приводит к гибели.
Причины рассеянного склероза
До конца не установлено, почему появляется рассеянный склероз, но есть четыре основные группы причин¹:
- иммунные;
- генетические;
- инфекционные;
- связанные с окружающей средой.
Предполагается, что на развитие болезни влияет сразу несколько факторов.
Иммунные нарушения
Известно, что заболевание является аутоиммунным. Из-за сбоя в работе иммунной системы ее клетки атакуют миелиновую оболочку нервов. Это происходит потому, что собственная ткань организма ошибочно распознается как угроза. Из-за неправильной реакции B-лимфоциты и T-лимфоциты повреждают миелин. Предполагается, что иммунные клетки реагируют на белок миелина, активируются, вызывают воспаление, повреждение ткани. Причина такой ошибочной реакции пока не установлена.
Наследственность
Рассеянный склероз не считается наследственным заболеванием, но выявлено больше 200 генетических факторов, которые формируют предрасположенность к болезни. Также известно, что риск заболеть несколько выше для тех, у кого в семье уже были случаи этого заболевания. При этом болезнь не передается напрямую от родителя к ребенку. Генетический фактор влияет только на вероятность ее появления, и человек заболевает при условии, что есть и другие причины, например, влияние неблагоприятных факторов окружающей среды. Несмотря на то что определенные комбинации генов связаны с риском развития болезни, даже при их выявлении у конкретного человека нельзя предсказать, заболеет ли он.
Внешние факторы
Они связаны с влиянием экологических факторов, с образом жизни. Основными считаются загрязнение воздуха, постоянный контакт с органическими растворителями (например, с бензином или продуктами переработки), недостаток витамина D (он напрямую связан с работой иммунной системы). Дефицит витамина D возникает, если человек мало бывает на солнце. Предполагается, что при получении достаточного количества витамина D, риск развития рассеянного склероза снижается. Этим, в том числе, объясняют особенности географического распространения болезни. Она реже встречается у людей, живущих ближе к экватору, там, где солнечная активность выше. Показатели заболеваемости постепенно увеличиваются по мере удаления от экватора и снижения солнечной активности.
Витамин D вырабатывается в коже под лучами ультрафиолета. Его можно получать и с пищей: жирные сорта рыбы, сливочное масло, яичный желток, молочные продукты. Витамин D можно принимать в качестве пищевой добавки, но делать это лучше только при подтвержденном анализом дефиците и после консультации с врачом. Считается, что для детей или подростков, получающих достаточно витамина D, риск заболеть рассеянным склерозом снижается.
Загрязнение воздуха — среди тех факторов, которые могут увеличивать риск заболеть рассеянным склерозом. Заболевание чаще встречается в промышленных районах, там, где показатели такого загрязнения более высокие, но пока исследования не подтверждают прямую связь между этим фактором и болезнью.
Воздействие органических растворителей может быть еще одной причиной рассеянного склероза. Такие растворители содержатся в красках, лаках, клеях и т.п. Если человек постоянно работает с ними, вероятность заболеть может быть выше (при влиянии и других факторов).
 Достаточное количество витамина Д снижает риск рассеянного склероза. Получить солнечный витамин можно с некоторыми продуктами питания. Фото: alouette2019 / freepik.com
Достаточное количество витамина Д снижает риск рассеянного склероза. Получить солнечный витамин можно с некоторыми продуктами питания. Фото: alouette2019 / freepik.com
Инфекционные болезни
Некоторые вирусные инфекции могут увеличивать риск рассеянного склероза. Чаще всего заболевание связывают с герпесвирусом Эпштейна-Барр. Также среди возможных причин может быть заражение вирусом герпеса человека 6 типа, цитомегаловирусом, вирусом ветряной оспы. Точно неизвестно, как именно вирусы провоцируют появление болезни. Это может происходить в результате развития хронической инфекции. Другая возможная причина — наличие у вирусов и клеток головного и спинного мозга схожих компонентов, из-за чего иммунная система начинает ошибочно атаковать миелин. У ряда вирусов выявлены белки, схожие с основным белком миелина. В числе этих вирусов — герпесвирус 6 типа, вирус Эпштейна-Барр, а также некоторые другие.





























