Причины
Главным этиологическим фактором считается проникновение инфекции в организм человека, ее активное размножение и распространение.
Возбудитель
Salmonella Typhi относится к семейству энтеробактерий, является грамотрицательным, подвижным микроорганизмом, который хорошо растет в присутствии кислорода на обычном субстрате с добавлением желчи. При разрушении клетки выделяется эндотоксин, который в последующем и вызывает активную воспалительную реакцию.
Вне человеческого организма под действием различных факторов окружающей среды образуются штаммы, нечувствительные к антибиотикам, и L-формы. Сальмонеллы способны жить в белье в течение 2–12 недель, в кале — до одного месяца, в проточной воде — десять дней. При воздействии дезинфекторов погибают мгновенно. В продуктах питания микроорганизмы активно размножаются, выделяют отравляющие соединения и при этом не меняют запах пищи и ее вкус.
Передача брюшного тифа
В природе единственным переносчиком и источником инфекции считается человек, наиболее опасными представителями являются хронические бактерионосители, которые не знают о наличии возбудителя в организме и устраиваются в точки общественного питания, торговли и прочие подобные структуры.

Максимальное выделение возбудителей фиксируется на третьей неделе болезни. Механизм заражения алиментарный (фекально-оральный). Выносится несколько путей передачи:
- водный;
- пищевой;
- контактно-бытовой.
Пик распространения отмечается в летне-осенний период. После устранения патологии формируется специфический иммунитет на длительный срок, однако, это не исключает повторное заражение брюшным тифом при попадании большого количества сальмонелл в организм человека или при временном снижении защитных сил.
Патогенез
Входные ворота — ротовая полость. Микрофлора преодолевает пищевод, желудок, попадает в отделы тонкого кишечника, перемещается по эпителию и достигает лимфатических образований. После внедрения инфекции в ткань, сальмонеллы активно размножаются, что приводит к развитию воспаления. Формируется местный иммунитет. Далее, токсины и сами микроорганизмы попадают в кровь, достигают тканей печени, селезенки и прочих органов, вместе с желчью снова проникают в кишечник.

В ходе передвижений возбудителя на разных этапах болезни отмечаются следующие морфологические изменения:
| Номер недели | Нарушения |
| Первая | Набухание лимфоузлов, образование гранулем |
| Вторая | Некроз |
| Третья | Формирование язвенных дефектов |
| Четвертая | Отторжение мертвой ткани |
| Пятая | Регенерация эпителия |
Подобное разграничение условно, в ходе развития заболевания одна патологическая фаза обычно наслаивается на другую, сроки несколько сдвигаются в ту или иную сторону.
Носительство при брюшном тифе
Подобное явление развивается у 12–25% пациентов, которые переболели данной патологией ранее. Протекает оно длительно, симптомы воспаления практически не появляются или настолько слабо выражены, что не замечаются лечащим врачом и рассматриваются в рамках иной нозологии.
У бактерионосителей в ходе диагностики выявляются:
- нарушение синтеза жирных кислот в печени;
- увеличение ферментов в кишечнике;
- хроническое воспаление желчного пузыря;
- снижение переваривания углеводов, активизация процессов брожения.
Часто основным доказательством наличия возбудителя у таких пациентов является положительный серологический тест, а также выделение сальмонелл при бактериологическом посеве кала, желчи.
Симптомы заболевания
Клинические признаки заболевания появляются не сразу после заражения. Нарастание симптомов заболевания обусловлено механизмом развития данного патологического состояния. Входными воротами для инфекции почти всегда является ротовая полость. Большинство попавших в организм бактерий сальмонеллы погибают при прохождении желудка. Попав в верхний отдел кишечника, бактерия внедряется в его клетки, а затем проникает в структуры лимфатической системы.
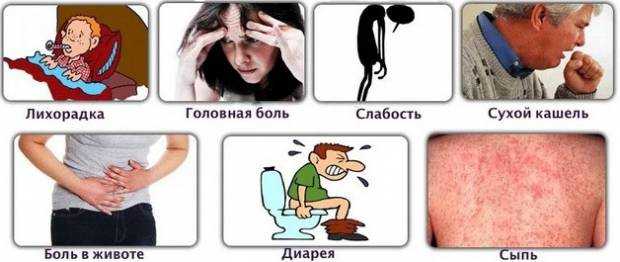
Проникнув в лимфатические узлы, сальмонелла начинает стремительно размножаться, что приводит к появлению местного воспалительного процесса. В данный период еще не наблюдается выраженной симптоматики. В дальнейшем бактерии проникают в системный кровоток. Они продуцируют токсичные вещества.
Кроме того, вредные вещества выделяются в больших количествах при отмирании патогенных микроорганизмов. Это приводит к появлению характерной симптоматики. Таким образом, клинические проявления заболевания зависят от стадии запущенности процесса. Патогенез течения брюшного тифа включает 4 стадии процесса.
Признаки на начальном этапе
Уже на этом этапе человек может представлять опасность для окружающих, так как бактерия начинает выделяться в окружающую среду. Начальный этап развития может протекать на протяжении от 1 недели до нескольких месяцев. Клинические проявления заболевания в это время нередко носят смазанный характер. У пациентов могут появляться жалобы на общую слабость.
Кроме того, в данный период развития заболевания могут наблюдаться приступы озноба, ухудшение аппетита и головные боли. Постепенно повышается температура тела. В течение недели она может повыситься до 40 °C. Постепенно все проявления интоксикации усиливаются. У пациентов нарушается стул. У большинства больных наблюдается потеря сна и общая слабость.
Уже на начальной стадии развития патологии возможно появление признаков заторможенности. Примерно у 30% пациентов уже на начальном этапе патологии нарастают признаки бронхита, выраженные сухими хрипами. На языке нередко у больных присутствует белый налет.
Признаки в стадии разгара
При переходе заболевания в стадию разгара оно перестает иметь волнообразное течение, при котором наблюдались «светлые» периоды. Все симптомы, присутствовавшие ранее, усугубляются. Температура после достижения максимума сохраняется на протяжении длительного времени. В крови накапливается большое количество токсинов, которые негативно отражаются на функционировании ЦНС. Это приводит к бессоннице, интенсивным болям в голове и общей заторможенности.

При этом больной выглядит ослабленным и оглушенным. Возможна потеря сознания и кома. В середине стадии разгара тифа наблюдается появление характерной сыпи, то есть экзантемы. В большинстве случаев сыпь появляется на животе, спине и нижней части груди. Каждый элемент сыпи присутствует на коже не более 4 дней. В это время нарастают признаки поражения кишечника.
Сильно воспаляются лимфатические узлы. Появляются очаги язвенного поражения слизистой кишечника и области некроза, то есть отмирания тканей. Слышится сильное урчание. Кожные покровы на стопах и ладонях приобретают желтоватый оттенок. У пациентов наблюдается снижение суточного выделения мочи. Данный период течения заболевания может длиться на протяжении от 10 до 14 дней.
Период утраты основных симптомов
Данный этап развития заболевания в большинстве случаев длится не более 7 дней. Температура постепенно снижается. При этом присутствует разница в пределах до 2,5 °C вечером и утром. Постепенно нормализуется сон. Из-за понижения уровня токсинов в крови, поэтому происходит постепенное затухание болей в голове и животе. В дальнейшем постепенно восстанавливаются функции почек и улучшается аппетит.
Период выздоровления
Период выздоровления является наиболее длительным. Восстановления может длиться около 30–45 дней. В это время у пациента сохраняется общая слабость. При этом данный период требует особого контроля. Примерно через 3 недели после затухания симптомов могут возникать признаки рецидива заболевания. Повторный приступ заболевания протекает в менее выраженной форме.
Диагностика
Диагностика брюшного тифа основана на сборе эпидемиологических данных, изучении жалоб, анамнеза и данных физикального осмотра с подключением лабораторных исследований:
Эпидемиологический анамнез
Выясняется наличие контактов с лихорадящими людьми, потребление сомнительной чистоты воды и немытых овощей/фруктов, молока и молочных продуктов, не прошедших пастеризацию (приобретенные с рук), напряженная эпидемиологическая обстановка по кишечным инфекциям в месте нахождения больного, прием пищи в местах общественного питания.
Клинические данные
Высокая температура, розеолезные высыпания, вялость больного, «тифозный язык», отсутствие аппетита, спутанность сознания, расстройства сна и выраженные головные боли, гепатоспленомегалия, задержка стула и повышенное газообразование.
Общие анализы крови и мочи
В крови лейкоцитоз со сдвигом влево, ускорение СОЭ. На 4 – 5 день заболевания снижение лейкоцитов до лейкопении, анэозинофилия, снижение тромбоцитов, относительный лимфоцитоз. В моче обнаруживаются белок, цилиндры и эритроциты. Позднее брюшнотифозные бактерии.
Выделение гемокультуры брюшнотифозной палочки
Решающим методом в диагностике болезни является анализ на брюшной тиф – посев крови на желчный бульон или среду Раппопорта. Производится забор венозной крови (15 мл), которую засевают на питательную среду. С 8-го дня болезни возможно выделение возбудителя из элементов сыпи, кала, мочи и дуоденального содержимого (выделение розеокультуры, копро-, урино- и прочих).
Серологические методы
Подтвердить диагноз помогают серологические реакции крови на брюшной тиф. Самые распространенные – реакция агглютинации (реакция Видаля) и реакция непрямой агглютинации (РНГА). У инфицированного человека в крови появляются специфические агглютинины (антитела) к брюшнотифозной палочке. РНГА проводится с использованием Н-, О- и Vi-антигеном в день поступления и через неделю. Подтверждает диагноз брюшного тифа увеличение титра О-антител в 4 раза либо показатели титра 1:200. В случае положительной реакции с Н-антигеном говорят о перенесенном ранее брюшном тифе либо вакцинации, а с Vi-антигеном свидетельствует о хроническом носительстве возбудителя.
Сравнительную диагностику брюшного тифа проводят с гриппом, малярией, бруцеллезом, сыпным тифом, аденовирусной инфекцией, туберкулезом, лептоспирозом, сепсисом и прочими инфекционными болезнями.
Клиническая картина
Инкубационный период может продолжаться от 7-ми до 30-ти дней и зависит от величины инфицирующей дозы возбудителя.
Начальный период
Начало заболевания обычно характеризуется постепенным развитием. Вначале возникает общее недомогание, нарастающая с течением времени головная боль, познабливание, нарастание температуры тела за 4–7 дней до 39º C и выше. Аппетит значительно уменьшается, определяется умеренное вздутие живота, развивается запор. С 4-го дня заболевания развивается характерная бледность кожных покровов. На утолщенном языке определяется серовато-желтый налет и отпечатки зубов. Частота пульса отстает от нарастания температуры тела, артериальное давление умеренно снижается, нередко появляется сухой кашель с аускультативными проявлениями острого бронхита.
Спустя 5–7 дней заболевания у преобладающего числа больных развивается гепатоспленомегалия, появляется заторможенность, отмечается расстройство сна.
Период разгара
Общеинтоксикационная симптоматика достигает максимума. Развиваются адинамия, анорексия, сонливость в дневное время и бессонница ночью, контакт с больным затруднен. Тяжелое течение сопровождается бредом и галлюцинациями, развивается тифозный статус.
Тоны сердца приглушены, артериальное давление значительно снижено, выявляется относительная брадикардия и раздвоение пульса. Спустя 8–9 суток на передней брюшной стенке и груди появляется розеолезная сыпь, при более тяжелом течении – и на лице. Лихорадка приобретает постоянный характер, развивается «феномен подсыпания» розеол.
В периоде разгара нарастает метеоризм (при положении руки на животе она легко в него погружается), при перкуссии живота нередко выявляется укорочение перкуторного звука в правой подвздошной области (симптом Падалки). При пальпации данной области может определяться невыраженная болезненность и крепитация («мелкий хруст»).
Язык сухой, потрескавшийся и увеличен из-за отека, налет приобретает коричневый цвет – «фулигинозный язык». Тяжелое течение сопровождается послаблением стула до 5–6 раз в сутки, патологические примеси, как правило, отсутствуют.
Период разгара продолжается приблизительно 2 недели.
Период стихания симптомов
Происходит литическое снижение температуры тела, суточные колебания ее могут достигать 2–3º C и более. Общеинтоксикационная симптоматика медленно угасает, возобновляется аппетит, прекращается головная боль, нормализуется сон, сокращаются размеры печени и селезенки, нормализуется стул и увеличивается диурез. Спустя 5–7 дней нормализуется температура тела.
Период реконвалесценции
Средняя продолжительность периода реконвалесценции составляет 4–6 недель.
В этом периоде возможно развитие астенических проявлений, осложнений и рецидива заболевания.
Выделяют типичные, атипичные и замаскированные формы течения брюшного типа. Типичные формы проявляются легким, среднетяжелым, тяжелым и очень тяжелым развитием болезни.
К атипичным формам относятся: абортивные, стертые (легчайшие, амбулаторные) формы.
Замаскированные формы: пневмотиф, менинготиф, колотиф, тифозный гастроэнтерит, нефротиф, холангиотиф, брюшнотифозный сепсис.
Осложнения:
– кишечное кровотечение, которое наиболее часто возникает на 3-й неделе заболевания:
– перфорация кишечника, которая чаще возникает в том же периоде болезни, в результате перфорации кишечника развивается перитонит;
– неспецифические осложнения: пневмония, миокардит, менингит, пиелонефрит, инфекционный психоз.
Диагностика
Диагностика брюшного тифа не всегда начинается с момента взятия анализов. Большую роль в постановке диагноза играет район возникновения инфекции и проявления заболевания. До момента выявления возбудителя типичные клинические проявления брюшного тифа могут помочь врачам. Проблема в том, что заболевание в последние годы не всегда протекает с классической картиной, а в случае вакцинации симптомы редки.
 Тогда анализы крови — это основа диагностики. Как берут анализ на брюшной тиф? Можно проводить исследование с первого дня болезни и весь лихорадочный период. Для бактериологического посева на среды кровь берётся из локтевой вены в стерильных условиях от 5 до 15 мл. После чего в ближайшие несколько минут засевают её во флаконы с 50–100 мл жёлчного бульона. Результат оценивают через несколько часов или дней после взятия. Но в таком исследовании есть свои минусы:
Тогда анализы крови — это основа диагностики. Как берут анализ на брюшной тиф? Можно проводить исследование с первого дня болезни и весь лихорадочный период. Для бактериологического посева на среды кровь берётся из локтевой вены в стерильных условиях от 5 до 15 мл. После чего в ближайшие несколько минут засевают её во флаконы с 50–100 мл жёлчного бульона. Результат оценивают через несколько часов или дней после взятия. Но в таком исследовании есть свои минусы:
- если взять кровь на брюшной тиф и не соблюсти концентрацию её со средой 1:10, то кровяные клетки инактивируют или победят микроорганизм и анализ будет бессмысленный;
- в случае когда человеку делали прививку от инфекции в крови сохраняются клетки возбудителя брюшного тифа — будет ложноположительный анализ;
- у всех переболевших или бактерионосителей тоже могут выявить бактерии.
Чтобы окончательно определиться с диагнозом проводят серологические исследования на брюшной тиф. Это определение титра антител к возбудителю в крови человека. Делают преимущественно РА и РПГА. Положительным считается титр 1:200.
При реакции Видаля на брюшной тиф первое исследование проводят на 5–7 день от начала болезни. Затем то же самое делают на 3–4 неделе. Происходит нарастание титра в 2, 3 и выше раз (1:400, 1:800). Такое исследование постепенно утрачивает своё значение, так как другие методы помогают быстрее определиться с диагнозом.
Обнаружить возбудителя также можно в моче, испражнениях, поту и в сыпи.
Признаки заболевания
Инкубационный период при данной инфекции в среднем продолжается 10 – 14 суток, но может сокращаться до 7 дней и растягиваться до 23. Как долго будет продолжаться инкубационный период, зависит от выраженности иммунитета и количества микробов, поступивших в организм. Клинические проявления брюшного тифа проявляются циклично в зависимости от периода болезни. Выделяют 4 периода брюшного тифа:
Начальный период
После окончания периода инкубации, который может сопровождаться продромальными явлениями (недомогание, чувство разбитости, головная боль, нарушение сна, потеря аппетита, легкий субфебрилитет), следует начальный период, продолжающийся около недели. Характеризуется данная стадия болезни признаками интоксикации, которые могут постепенно нарастать или появиться резко, в течение 1 – 2 суток. Значительно повышается температура, до 30 градусов, усиливаются слабость и разбитость, пропадает аппетит. Возможны постоянные головные боли, нарушения сна (бессонница по ночам, сонливость днем), задержка стула. В ряде случаев больные отмечают диарею по типу «горохового стула», что свидетельствует о поражении тонкого кишечника.
Общий осмотр: больной заторможен и адинамичен., кожные покровы бледные, пастозность лица, кровяное давление снижено, в легких выслушивается жесткое дыхание с непостоянными сухими хрипами. Язык утолщен, обложен серо-белым налетом, по краям и на кончике язык малинового цвета с отпечатками зубом (тифозный язык). Отмечается умеренная гиперемия и утолщение миндалин. Живот мягкий, вздутый (метеоризм). К концу периода начальных проявлений пальпируется увеличенная печень и иногда селезенка (гепатоспленомегалия).
Период разгара
Продолжается 7 – 14 дней. В эту стадию нарастают явления интоксикации, температура поднимается до 40 – 41 градуса, носит постоянный характер. Ярко выражена энцефалопатия (за счет действия эндотоксина): больной вялый, сознание нарушено (оглушение или ступор), начинает бредить на фоне высокой температуры. Головные боли и бессонница мучительны. Язык обложен коричневым налетом и сухой (фулингинозный язык). Лицо очень бледное и пастозное, губы сухие, с трещинами, взгляд сонный, практически полное отсутствие мимики, сам больной безучастен. Также уменьшается суточный диурез и появляются запоры (характерный признак брюшного тифа), что связано с токсическим парезом кишечника.
Примерно на 10 сутки у большей части больных появляется экзантема. Высыпания локализуются в нижней части груди и в верхней половине живота. Формируются розеолы диаметром 2 – 3 мм по 5 – 6 штук. Высыпания хорошо видны на бледной коже и существуют не более 3 – 4 суток, после исчезновения оставляют легкую пигментацию. После разрешения первых розеол возможно появление новых – феномен «подсыпания». У ряда пациентов наблюдается каротиновая гиперхромия кожи ладоней и стоп – желтушное окрашивание.
Период разрешения
Продолжается около недели. В эту стадию исчезают такие симптомы брюшного тифа, как: головные боли и расстройства сна, анорексия и сниженный диурез. Происходит нормализация температуры, но сначала она становится амбфиболического характера, то есть разница между показателями в разное время суток составляет 2 – 3 градуса. Лечение антибиотиками в настоящее время отображается на снижении температуры – ее лизис происходит быстро и минует амфиболическую стадию. Признаки интоксикации сохраняются длительное время (слабость, раздражительность, неустойчивость психики). В эту стадию могут развиться поздние осложнения болезни: тромбофлебит или холецистит.
Период выздоровления
Завершается болезнь выздоровлением, период которого ранее, до эры антибиотиков, продолжался 4 – 6 недель. В 7 – 9% случаях возможен рецидив заболевания, который возникает на фоне нормальной температуры и исчезновения симптомов интоксикации. Предшествуют рецидиву субфебрилитет, не исчезающая гепатоспленомегалия, отсутствие эозинофилов в крови и небольшое содержание в ней антител. Клинически рецидив болезни отличается более легким течением, быстрым нарастанием температуры и ранним появлением экзантемы, менее выраженными интоксикационными симптомами. Рецидив длится один день – несколько недель, может возникать неоднократно.
Методы лечения брюшного тифа
Лечение брюшного тифа проводится в инфекционном стационаре. Длительность лечения составляет от 25 до 45 и более дней и зависит от тяжести инфекции. В течение всего периода лихорадки и на протяжении пяти-семи дней после снижения лихорадки, больному показан строжайший постельный режим. Далее, больному постепенно разрешают садиться в кровати. Ходить можно не ранее 22-го дня от начала заболевания.
Назначается диета №4А и №4. Из рациона больного полностью исключаются все продукты с большим содержанием грубой клетчатки, а также способствующие усилению кишечной моторики и газообразованию. Из рациона исключают черный хлеб, квашеную капусту, жирные молочные продукты, картофель, бобовые, цитрусы.
С пятого-шестого дня стабилизации температуры возможно расширение диеты. При кишечных кровотечениях назначают голод на сутки (через 12-ть часов после кровотечения можно поить прохладным чаем).
Лечение брюшного тифа препараты
Медикаментозная терапия брюшного тифа проводится комплексно и включает в себя назначение противомикробных, дезинтоксикационных и антигистаминных препаратов.
Дополнительно проводится симптоматическое лечение, направленное на облегчение состояния больного, а также профилактику и лечение осложнений.
Противомикробная терапия назначается в виде длительного непрерывного курса. Антибиотики назначаются с учетом возраста, тяжести состояния больного и наличия осложнений.
Назначение азитромицина целесообразно при легком неосложненном течении болезни. При среднетяжелом и тяжелом брюшном тифе рекомендовано использовать:
- цефалоспорины (препараты цефиксима, цефтриаксона, цефотаксима);
- фторхинолоновые средства (препараты ципрофлоксацина, офлоксацина, пефлоксацина).
На фоне длительной антибактериальной терапии целесообразно применение флуконазола, с целью профилактики грибковых осложнений.
По показаниям может применяться брюшнотифозная вакцина. При наличии иммунодефицитных состояний, высокого риска осложнений, а также при тяжелом течении показана иммунотерапия. Рекомендовано использование пентоксила, тимогена, метацила.
Для нормализации температуры тела больного назначают нестероидные противовоспалительные средства (парацетамол, нимесулид).
Десенсибилизация пациента проводится препаратами хлоропирамина (Супрастин), мебгибролина (Диазолин).
Дезинтоксикация проводится при помощи инфузии растворов натрия хлорида, глюкозы, реополиглюкина, Рингера.
При развитии судорожного синдрома назначают диазепам.
Дополнительно проводится антиоксидантнаяи витаминная терапия. Назначают рибоксин, аскорбиновую кислоту, витамины А и Е, витамины групп В, препараты цитохрома С.
Выписка и диспансерный учет больных
Из стационара больные выписываются не ранее двадцать первого дня от момента стабилизации температуры, а также при отрицательных бак.анализах кала и мочи (требуются 2-х кратные отрицательные тесты) и желчи (однократно).
Каждый месяц проводится исследование кала и мочи. В конце третьего месяца – желчи.
В дальнейшем они состоят на учете у санэпиднадзора еще два года. Хронические носители (положительная Vi- гемагглютинация) состоят на учете пожизненно.
Причины
Возбудителем болезни является палочка сальмонеллы брюшного тифа. Попадая в организм человека, она выделяет эндотоксин, который является очень опасным веществом.
Возбудитель попадает в окружающую среду с мочой и калом больного. Частички фекалий на лапках переносят мухи, поэтому пик болезни приходится на летне-осенний период.
Поскольку эта инфекционная болезнь распространена в странах третьего мира, поэтому в группу риска попадают люди, которые посещают очаги эпидемии, а также пациенты с ослабленным иммунитетом.
Диагностика
Диагностика брюшного тифа проходит на основании клинических проявлений, результатов бактериологического и серологического обследования. Заболевание дифференцируют от сыпного тифа, малярии, сепсиса, туберкулеза и других инфекционных болезней.
Лабораторные исследования включают общий анализ крови, бакпосев, биохимическое и серологическое обследование.
На ранних сроках можно выявить возбудитель брюшного тифа, сдав кровь на бакпосев. Через 4-5 дней готовы результаты.
Возбудитель обнаруживается при биохимическом анализе крови на сальмонеллу брюшного тифа.
Анализ на брюшной тиф можно сделать быстрее, если определить титр антител к палочке сальмонеллы в крови. Кроме крови, на 2-ой неделе болезни обследуют кал, мочу и даже содержимое 12-ти перстной кишки. В последнем случае материал берут во время дуоденального зондирования.
Серологическая диагностика брюшного тифа является вспомогательным методом. Проводится при помощи РНГА. Серологический анализ на брюшной тиф позволяет выявить антигены к возбудителю уже через 4-5 дней после заражения. Также высокочувствительными и быстрыми способами диагностики являются реакция иммунной флуоресценции (РИФ) и иммуноферментный анализ (ИФА).
Лечение
Больные подлежат госпитализации в инфекционное отделение. Курс лечения составляет не менее 23 дней. В этот период к пациентам не пускают посетителей, они не могут выходить на улицу.
Больным показан постельный режим. Им разрешается сидеть лишь на 6-й день и ходить – на 10-й день после нормализации температуры тела. Обязательно соблюдать диету. Продукты должны быть высококалорийными, но легкоусвояемыми. Для профилактики обезвоживания нужно пить много жидкости
Основное лечение – прием антибиотиков. Эффективны Левомецитин, Цефтриаксон, Ципрофлоксацин, Ампициллин. Совместно с антибактериальной проводится дезинтоксикационная терапия. При тяжелой интоксикации показаны коллоидные и кристаллоидные растворы.

Осложнения
Самым опасным последствием болезни является смерть пациента. Вероятность летального исхода увеличивается у детей и людей с ослабленным иммунитетом.
Осложнения:
- Повторное заражение. Возбудитель тифа устойчив к антибиотикам, поэтому может жить в желчных протоках печени и проявиться при ослаблении иммунитета.
- Кишечное кровотечение, перфорация стенки кишечника и развитие перитонита.
- Менингоэнцефалит.
- Пневмония, отит.
- Миокардит, тромбофлебит
- Холецистит.
- Остемиолит.
Осложнения чаще развиваются в период острого течения болезни. Они могут проявиться после выздоровления пациента.
Профилактика
Наиболее действенным методом защиты от брюшного тифа является вакцинация. Прививаться нужно обязательно, если запланирована поездка в страну эндемичную по тифу.
Эффективность вакцины составляет 50-80%.
Другие меры профилактики:
- соблюдать правила личной гигиены, мыть руки перед едой;
- готовить еду, соблюдая санитарные нормы;
- не пить воду из водопровода, использовать для приготовления блюд и мытья овощей бутилированную воду;
- не пользоваться чужими средствами личной гигиены;
- употреблять овощи только после термической обработки, варить до готовности.
Профилактикой брюшного тифа должно заниматься не только население, но также Министерство здравоохранения и органы, отвечающие за соблюдение санитарных норм
Особенно важно контролировать состояние водопроводной воды, своевременно проводить дезинфекцию очагов заражения
Прогноз на выздоровление благоприятный. При своевременном обращении в больницу и отсутствии осложнений лечение проходит успешно, в противном случае тяжелые симптомы интоксикации могут стать причиной смерти больного.





























