Виды сцинтиграфии почек
Различают статическую и динамическую нефросцинтиграфию. Выбор врача основывается на необходимости получить конкретные данные о состоянии почек.
Статическая сцинтиграфия
Снимки делают через 15-50 минут после введения в организм радионуклидного средства. Вся процедура занимает примерно от 30 минут до 3 часов. Статическая нефросцинтиграфия позволяет исследовать размеры, форму, контуры почек, их положение в забрюшинном пространстве, топографические особенности, аномалии строения, патологические изменения в почечной ткани у взрослого или ребенка за счет разности накопления радионуклидного средства.
По своим результатам статический метод похож на ультразвуковое исследование органа, поэтому дает меньше информации и применяется гораздо реже, чем динамический.
Динамическая сцинтиграфия
Что такое динамическая нефросцинтиграфия? С помощью снимков фиксируется движение препарата по кровеносной системе, сосудам почек, его фильтрация через канальцы, захват и распределение в паренхиме, поступление в чашечки, лоханки и мочеточник, а затем и в мочевой пузырь. На основании динамического исследования врач получает информацию о характере кровоснабжения, развитии капиллярной сети, работе клубочков почки, процентном соотношении нормальной и нефункционирующей паренхимы.
Динамическая сцинтиграфия, в свою очередь, подразделяется на 2 вида:
- Ренография радиоизотопная (изучение канальцевой секреции при помощи записи ренограммы, на которой отображается сосудистый этап прохождения радионуклидного средства, секреторный и экскреторный). Погрешность составляет 15%.
- Динамическая нефросцинтиграфия (отличается тем, что одни гамма-детекторы улавливают сигналы от радионуклидов в околопочечном пространстве, а другие непосредственно в самой почке). Процент погрешности составляет 5%.
Частые вопросы
Что такое нефросцинтиграфия и как она проводится?
Нефросцинтиграфия – это радиоизотопное исследование, которое позволяет оценить функцию и кровоснабжение почек. Во время процедуры пациенту вводится радиоактивное вещество, которое затем распределяется почками. Затем с помощью специальной камеры фиксируются изображения, которые позволяют оценить работу почек.
Какие показания для проведения нефросцинтиграфии?
Нефросцинтиграфия может быть назначена в следующих случаях:
– Оценка функции почек при подозрении на заболевания почек, такие как хроническая почечная недостаточность или гломерулонефрит.
– Определение причины болей в поясничной области или других симптомов, связанных с почками.
– Оценка эффективности лечения почечных заболеваний.
– Проверка функции почек перед проведением операции или других медицинских процедур.
Подготовка к проведению диагностики
За несколько дней перед радиоизотопным исследованием нужно отказаться от алкоголя и скорректировать прием лекарственных препаратов.
Подготовка к исследованию
Во время проведения процедуры на теле пациента не должно быть никаких металлических предметов.
Введение препарата должно производиться натощак, после поступления изотопа в организм возможно появление тошноты, потливости, жара. В норме выведение контраста происходит в течение 24 часов.
Если все-таки присутствует необходимость радиоизотопного исследования беременным или детям, то за несколько часов до процедуры им дают йодид калия, чтобы снизить воздействие опасного медикамента на щитовидную железу.
когда необходима и как проводится процедура. Показания к проведению диагностики
Радиоизотопное исследование — что это, когда и как его проводят?
Такие вопросы в последнее время слышны все чаще и чаще, так как данный метод диагностирования приобретает все большую популярность.
Что лежит в основе метода радиоизотопного исследования?
Основу данного метода составляет способность к излучению радиоактивных изотопов. Компьютерное исследование при помощи радиоактивных изотопов называется сцинтиграфией . В вену пациента либо в рот с помощью ингаляции вводится радиоактивное вещество. Суть метода заключается в улавливании излучения от изотопов специальной гамма-камерой, помещаемой над диагностируемым органом.
Импульсы излучения в преобразованном виде передаются в компьютер, а на его монитор выводится трехмерная модель органа. С помощью современной аппаратуры можно получить даже послойные срезы органа. Получаемая цветная картинка зримо показывает состояние органа и бывает понятка даже непрофессионалам. Само исследование длится 10-30 минут, на протяжении которых изображение на мониторе компьютера постоянно меняется, из-за чего врач имеет возможность наблюдать за работой органа.
Сцинтиграфия постепенно вытесняет все другие изотопные исследования. Например, все реже применяется сканирование, которое было основным методом радиоизотопного диагностирования.
Преимущества сцинтиграфии
Сцинтиграфия дала радиоизотопной диагностике вторую жизнь. Данный метод — один из немногих, способных уже на ранней стадии выявлять болезнь . Например, метастазы при раке костей выявляются на полгода раньше, чем с помощью рентгена, а эти полгода порой бывают решающими.
Высокая информативность метода — еще одно несомненное преимущество: в некоторых случаях сцинтиграфия становится единственным методом, способным дать самую точную информацию о состоянии органа. Бывает, что на УЗИ болезнь почек не определяется, а сцинтиграфия ее выявила. Также с помощью этого метода диагностируются микроинфаркты, невидимые на ЭКГ или ЭХО-грамме. Причем, данный метод информирует врача не только о строении, структуре и форме исследуемого органа, но и позволяет увидеть его функционирование.
В каких случаях проводится сцинтиграфия?
Раньше с помощью изотопного исследования диагностировали только состояние:
- почек;
- печени;
- щитовидной железы;
- желчного пузыря.
В то время, как сейчас данный метод используется во всех областях медицины, в том числе и в микрохирургии, нейрохирургии и трансплантологии. Радиоизотопное диагностирование позволяет и поставить точный диагноз, и отследить результаты проведенного лечения, в том числе и после операции.
Изотопы могут выявить состояние, угрожающее жизни:
- тромбоэмболию легочной артерии;
- инсульт;
- острые состояния и кровотечения в брюшной
Расшифровка
Максимальная концентрация изотопа наблюдается уже через 5 минут после его введения, а уже через пол часа его концентрация снижается примерно на треть.
В течение этого времени можно оценить функцию почек, их симметричное расположение, четкость внутренней структуры. Наличие темных пятен говорит о локализации патологического процесса.
При диагностике оценивают полученные изображения в комплексе с данными ренограмм.
Радиоизотопная диагностика сосудов позволяет выявить патологические изменения и степень поражения сосудов, функции многих жизненно-важных процессов — скорость движения крови, обмен веществ. Медицинские изотопы получаются благодаря ядерным реакторам и радиоизотопным технологиям. Вводимые препараты должны иметь незначительный период распада, чтобы специалисты имели возможность получить достоверные результаты анализов при обследовании особенностей функций мочеполовой, сердечно-сосудистой системы.
Полезные советы
СОВЕТ №1
Подготовьтесь к исследованию заранее. При нефросцинтиграфии может потребоваться особая подготовка, например, соблюдение диеты или прием определенных лекарств. Обязательно проконсультируйтесь с врачом о необходимых мерах подготовки перед исследованием.
СОВЕТ №2
Следуйте инструкциям врача или медицинского персонала. Во время самого исследования вам могут дать инструкции о том, как себя вести и какие движения делать
Важно следовать этим инструкциям, чтобы получить максимально точные результаты исследования
СОВЕТ №3
Не бойтесь процедуры. Нефросцинтиграфия является безопасной и неинвазивной процедурой. Радиоактивные вещества, используемые в исследовании, обладают низкой радиационной нагрузкой, которая не представляет опасности для здоровья. Поэтому не стоит беспокоиться о возможных побочных эффектах или осложнениях.
Кому и как делается?
Радиоизотопная ренография почек – это метод исследования, который назначается практически всем больным, даже детям и беременным женщинам. Не стоит беспокоиться о том, что внутрь водят физраствор или изотоп йода. Доза его очень мала и никаким образом не отразится на организме человека, и тем более не навредит ему.
Недостатков у этого метода практически нет, только то, что делать эту процедуру должен специалист. При неправильной установке датчиков результат может быть неверен.
Специалист после процедуры получает ренограмму, которая состоит из двух участков: секреторного и восходящего. В процессе обработки получают такие данные:
- Скорость канальцевой секреции (время максимального подъема кривой). В идеале – 4 минуты
- Время прохождения гиппурина через почки (норма 6 минут)
- Последние показания – скорость выведения гиппурина из почек (идеальный показатель – 8 минут)
На основании этих показателей врач даёт заключение.
Изотопная ренография почек уникальна тем, что благодаря ей можно узнать не только о состоянии почек, а и диагностировать начинающиеся патологии и вовремя устранить их. Ренографию почек можно отнести к самым уникальным и востребованным методам нового поколения. Она даёт возможность увидеть изображение там, где ультразвуковое исследование этого сделать не может.
Во время процесса больной должен находиться в сидячем положении, за исключением детей и тяжелобольных, которым разрешается лежать. Сам процесс длится около получаса, после чего врач-радиолог изучает диаграмму кривых и делает выводы (заключение).
Обычно ренография почек проводится в специально оборудованных помещениях:
Полы, стены и потолки покрыты специальным покрытием
Вещества для диагностики должны храниться в просвинцованных тарах
Медперсонал обязательно должен быть обучен и знать все меры предосторожности, работая с радиоактивными веществами
В помещение должен находиться прибор, контролирующий уровень радиации
Ультразвуковые методы исследования
Ультразвуковая
эхография (синонимы: эхография, эхолокация,
ультразвуковое сканирование, сонография
и др.) – метод диагностики, основанный
на различиях в отражении ультразвуковых
волн, проходящих через ткани и среды
организма с разной плотностью. Ультразвук
– акустические колебания частотой от
2х10 4 — 10 8 Гц, которые вследствие
своей высокочастотности уже не
воспринимаются человеческим ухом.
Возможность применения ультразвука в
диагностических целях обусловлена его
способностью распространяться в средах
в определенном направлении в виде
тонкого концентрированного пучка волн.
При этом ультразвуковые волны по-разному
поглощаются и отражаются различными
тканями в зависимости от степени их
плотности. Отраженные ультразвуковые
сигналы улавливаются, трансформируются
и передаются на воспроизводящее
устройство (осциллоскоп) в виде изображения
структур исследуемых органов.
В последние годы
метод ультразвуковой диагностики
получил дальнейшее развитие и, без
преувеличения, произвел настоящую
революцию в медицине. Он используется
в диагностике заболеваний практически
всех органов и систем: сердца, печени,
желчного пузыря, поджелудочной железы,
почек, щитовидной железы. Любой врожденный
или приобретенный порок сердца достоверно
диагностируется ультразвуковой
эхографией. Метод используется в
неврологии (исследование головного
мозга, желудочков мозга); офтальмологии
(измерение оптической оси глаза, величины
отслойки сетчатки, определение локализации
и размеров инородных тел и т.д.); в
оториноларингологии (дифференциальная
диагностика причин поражения слуха); в
акушерстве и гинекологии (определение
сроков беременности, состояние плода,
многоплодной и внематочной беременности,
диагностика новообразований женских
половых органов, исследование молочных
желез и др.); в урологии (исследование
мочевого пузыря, предстательной железы)
и т.д. С появлением допплеровских систем
в современных ультразвуковых аппаратах
стало возможным изучать направление
потоков крови внутри сердца и по сосудам,
выявлять патологические токи крови при
пороках, исследовать кинетику клапанов
и мышцы сердца, провести хронометрический
анализ движений левых и правых отделов
сердца, что имеет особое значение для
оценки функционального состояния
миокарда. Широко внедряются ультразвуковые
приборы с цветным изображением. Под
натиском ультразвуковых методов
исследования постепенно теряют свою
актуальность рентгенологические методы
Функциональная диагностика нефрологическических заболеваний занимает важное место в терапии заболеваний почек. Она позволяет быстро и точно выявить патологии даже на латентной стадии, когда человек еще не испытывает никаких симптомов болезни
Примером такого диагностического исследования является ренография почек.
Показания к нефросцинтиграфии
- Необходимо провести дополнительное исследование почечной функции (острой или хронической) для определения степени повреждения.
- Изучение врожденных аномалий развития почек и дефектов в их строении.
- Выявление нарушений оттока мочи, которые могут привести к развитию гидронефроза.
- Проверка на наличие метастазов в органах мочевыведения.
- Определение тактики перед операцией на почках.
- Исследование функции единственной почки.
- Дифференциальная диагностика новообразований в почках, таких как кисты и рак.
- Контроль функциональной активности почек после курса лечения.
- Оценка жизнеспособности паренхимы почки после травмы.
Меры предосторожности
Радиоизотопное исследование небезопасно. Человек получает определенную дозу облучения, поэтому для проведения диагностики таким методом существуют определенные противопоказания.
Беременность — особый период
Также это исследование почек не проводят детям. Для их организма введение контрастного изотопа нанесет гораздо больший вред.
Кроме того, во время процедуры необходимо лежать неподвижно, а при обследованием детей этого добиться непросто.
Исказить результаты радиоизотопной диагностики могут некоторые лекарственные препараты, например, средства для снижения давления, психотропные медикаменты.
Неправильные значения также получаются при обследовании больного с опущением почки.
Для обеспечения безопасности во время диагностики ее проводят в кабинете, покрытом защитными панелями. Рентгеноконтрастные препараты хранятся в специальных шкафах, которые предотвращают распространение облучения.
Показания
Показанием для проведения ренографии почек является ранняя диагностика при подозрении на наличие нефрологических патологий. Наиболее актуальной процедура является при диагностике одностороннего повреждения почек, но, учитывая тот факт, что выявить без данной процедуры на начальной стадии факт поражения только одной почки сложно.
- почечной недостаточности любого генеза;
- мочекаменной болезни.
Проводится исследование и при других заболеваниях, которые влияют на деятельность почек, нарушая эффективность их работы.
Иначе говоря, при вторичных нефрологических заболеваниях, спровоцированных:
- артериальной гипертензией;
- аутоиммунными поражениями соединительной ткани;
Также ренография необходима для послеоперационного наблюдения при проведении хирургических методов лечения почек или пересадки донорского органа.
Соблюдения правил при диагностике
Независимо от того, на какую процедуру вы ни пришли, для каждой существуют свои правила, которых следует придерживаться и выполнять. Ренография не исключение.
- До анализа не нужно принимать пищу или лекарства
- Алкоголь, наркотики, психотропные препараты несовместимы с изотопной диагностикой
- Идя на процедуру снять с себя все металлические предметы
- Во время диагностики не двигаться
Изотопная ренография – современный, недорогой и единственный точный метод диагностики почек, благодаря которому определяются все нарушения органа. Этот метод исследования можно применять всем пациентам без исключения.
Противопоказания
Поскольку процедура обследования почек выполняется с использованием радиоизотопов, существуют определенные ограничения для ее применения у некоторых групп пациентов:
-
Люди, у которых в анамнезе имеется аллергия на радиоизотоп (хотя это случается очень редко, и побочные реакции обычно слабо выражены).
-
Беременные женщины не могут проходить нефросцинтиграфию из-за риска облучения плода. Это исследование может выполняться только при строгих жизненных показаниях.
-
В период лактации также не рекомендуется проводить сцинтиграфию почек. Если необходимо, грудное вскармливание может быть временно прекращено на время выведения радиоизотопа.
-
Тяжело больные и ослабленные пациенты также не подходят для проведения сцинтиграфии почек.
Противопоказано проводить сцинтиграфию почек после любой операции, так как это может повлечь повышенный риск накопления радиоизотопа в ране.
У пациентов, прошедших курс лучевой терапии, нефросцинтиграфия почек может быть проведена только через 3 месяца (после химиотерапии – через 2 недели). После радиоизотопного исследования других органов желательно подождать несколько недель, чтобы радионуклид полностью вывелся из организма.
Подготовка к исследованию
Особой подготовки пациента к радиозотопной диагностике почек обычно не требуется. Иногда врач может попросить наполнить мочевой пузырь, однако, как правило, процедура проводится без наполнения. Рекомендуется приходить на голодный желудок, чтобы избежать возможных неприятных ощущений, таких как тошнота или рвота. Весь процесс обследования занимает около 90 минут, иногда немного больше или меньше, и проводится в специальной гамма-камере в отделении ядерной медицины, которая находится над пациентом. В некоторых случаях пациент может сидеть перед аппаратом.
После внутривенного введения радиофармпрепарата медицинский персонал покидает помещение и продолжает наблюдать за пациентом из другой комнаты через окно
Во время исследования почек важно не двигаться и не разговаривать. При необходимости врач может попросить пациента изменить положение тела
В течение сцинтиграфии медсестра может предложить принять лекарственные средства, такие как мочегонные или препараты для снижения артериального давления. Это необходимо для более точного выявления возможных патологий в текущий момент времени.
Интересное видео: метод радиоизотопной диагностики
Этот раздел
диагностических методов в современных
условиях занимает одно их ведущих мест.
Прежде всего, это относится к такому
методу как сканирование
(skia– тень). Сущность его заключается в том,
что больному вводят радиоактивный
препарат, обладающий способностью
концентрироваться в определенном
органе: 131 Iи 132 Iпри исследовании щитовидной железы;
пирофосфат, меченный технецием (99 m Тс
– пирофосфат), или радиоактивный талий
(201 Tl) при диагностике
инфаркта миокарда, коллоидный раствор
золота – 198 Au,
неогидрин, меченный изотопами ртути – 197 Hgили 203 Hg,
при исследовании печени и др. Затем
больного укладывают на кушетку под
детектором аппарата для сканирования
(гамма – топограф, или сканер). Детектор
(сцинтилляционный счетчик гамма –
излучения) перемещается по определенной
траектории над объектом исследования
и воспринимает радиоактивные импульсы,
исходящие от исследуемого органа.
Сигналы счетчика затем с помощью
электронного устройства преобразуются
в различные формы регистрации
(сканограммы). В конечном итоге на
сканограмме вырисовываются контуры
исследуемого органа. Так, при очаговом
поражении паренхимы органа (опухоль,
киста, абсцесс и др.) на сканограмме
определяются очаги разрежения; при
диффузном паренхиматозном поражении
органов (гипотиреоз, цирроз печени)
отмечается диффузное снижение плотности
сканограммы.
Сканирование
позволяет определить смещение, увеличение
или уменьшение размеров органа, а так
же снижение его функциональной активности.
Наиболее часто сканирование используется
для исследования щитовидной железы,
печени, почек. В последние годы этот
метод все чаще применяется для диагностики
инфаркта миокарда в двух методиках: 1)
сцинтиграфия миокарда с 99 m Tс
– пирофосфатом (пирофосфат, меченный
технецием), который активно накапливается
некротизированным миокардом (выявление
«горячих» очагов); 2) сцинтиграфия
миокарда радиоактивным 201 Tl, который
накапливается только здоровой мышцей
сердца, в то время как зоны некроза
выглядят в виде темных, несветящихся
(«холодных») пятен на фоне ярко светящихся
участков здоровых тканей.
Радиоизотопы
широко используются также при исследовании
функции некоторых органов. При этом
изучается скорость всасывания, накопления
в каком-либо органе и выделение из
организма радиоактивного изотопа. В
частности, при изучении функции щитовидной
железы определяются динамика поглощения
йодида натрия, меченного 131 Iщитовидной железой и концентрация
белковосвязанного 131 Iв плазме крови больного.
Для изучения
выделительной функции почек широко
используется ренорадиография (РРГ)
путем определения скорости выделения
ими гиппурана, меченного 131 I.
Радиоактивные
изотопы применяются также для изучения
всасывания в тонком кишечнике и при
исследованиях других органов.
Изотопные исследования почек — ЛечимПочку
Радиоизотопное исследование почек у взрослого и ребенка
Радиоизотопное исследование почек (сцинтиграфия) является в наше время довольно простым и доступным методом диагностирования. Выполняется она не только в стационаре, но и амбулаторно аппаратом, который называется ренограф.
Такое обследование превосходит по информативности даже традиционное УЗИ, а вред от него меньше на организм, чем от рентгена. Однако существует противопоказание к его применению – беременность и грудное вскармливание. Почему, узнаем далее в статье.
Показания к обследованию
Пациентам с различными заболеваниями почек рекомендуется регулярно проходить ренографию. Нередко ее проводят повторно без ущерба для человека с целью выявления эффективности назначенного лечения. Она также может проводиться в сочетании с рентгеном.
Однако нужно помнить, что рентген делается не более одного раза в год.
Сканирование почек радиоизотопным методом показано при наличии следующих патологий:
Что исследуется?
Основная масса пациентов, обследуемых с помощью ренографа, является обладателями патологий мочевыводящей системы.
Радиоизотопная ренография поможет врачу провести следующие манипуляции:
- зафиксировать выводящие функции проксимальных канальцев;
- проверить кровоток почек;
- обнаружить наличие пузырно-мочеточникового рефлюкса;
- определить состояние тканей почек в крупных самых малых сегментах почек;
- рассмотреть способности к функционированию почек после трансплантации.
Как подготовиться?
Для того, чтобы обследование дало качественные результаты, надо соблюсти определенные правила перед прохождением этой процедуры:
- Ренографию выполнять не на полный желудок.
- Воздержаться от приема л
Препараты, используемые для сцинтиграфии
Самые безопасные препараты для сцинтиграфии костной ткани – это коллоидные растворы технеция. Они обладают низкой радиотоксичностью и широко применяются в медицине. Если говорить о более токсичных веществах, то Пентатех 99mTc, используемый для исследования клубочковой фильтрации, можно считать таковым. Он имеет большую радиоактивность по сравнению с коллоидными растворами технеция. Однако именно этот препарат позволяет определить состояние почечной паренхимы, фильтрацию через клубочки и канальцевую секрецию. Но стоит учитывать, что у детей его применение ограничено из-за его негативного влияния на организм. Выбор радиофармпрепарата зависит от цели исследования, которую ставит перед собой врач.
Осложнения нефросцинтиграфии
На данный момент не было замечено никаких осложнений после проведения данного вида обследования. Динамическая сцинтиграфия почек считается безопасной, очень информативной и точной процедурой для выявления почечных заболеваний. Она позволяет обнаружить самые ранние или трудно определяемые нарушения работы почек в сравнении с ультразвуком или другими методами диагностики.
Однако, есть несколько недостатков радиоизотопного исследования. Во-первых, это дорогостоящее оборудование, поэтому не все клиники могут себе позволить его приобрести. Во-вторых, требуется сложная подготовка квалифицированных специалистов и их регулярное обучение. Динамическая или статическая нефросцинтиграфия может быть проведена в крупных государственных клиниках по полису обязательного медицинского страхования или за дополнительную плату. Однако, для проведения этой процедуры необходимо иметь строгое медицинское показание.
https://youtube.com/watch?v=O5dVCopO8Jc
Радиоизотопная ренография с применением тубулотропного соединения
Принцип метода основан на исследовании процесса активной канальцевой секреции меченого препарата почкой и его выведения из лоханки. Методика исследования заключается в непрерывной регистрации уровня радиоактивности над областью почек в течение 15 — 30 мин с помощью радиоциркулографа.
Получаемая в результате исследования кривая называется ренограммой и состоит из двух участков — восходящего, или «секреторного», и нисходящего, или «эвакуаторного». Первый участок отражает процесс избирательного и активного накопления гиппурана, растворенного в крови, клетками эпителия проксимальных почечных канальцев, второй — выведение препарата из чашечно-лоханочной системы через мочеточник. В процессе специальной количественной обработки ренограммы определяют следующие параметры:
- скорость канальцевой секреции;
- время прохождения препарата через почечную паренхиму (в норме 6 мин);
- скорость, выведения его из почки.
Учитывая стабильность объема распределения гиппурана в организме (около 17 % от массы тела), на основании показателей скорости канальцевой секреции рассчитывают раздельный почечный клиренс этого препарата (в мл/мин на 1 кг массы тела). Сумма показателей раздельного почечного клиренса правой и левой почки дает показатель суммарного почечного клиренса гиппурана, в норме составляющего 15 — 22 мл/мин на 1 кг массы тела.
Обычно при проведении радиоизотопной ренографии третий датчик радиоциркулографа устанавливают над областью сердца. Получаемая в процессе записи кривая отражает тотальный клиренс меченого гиппурана. В норме эта величина (в мл/мин на 1 кг массы тела) совпадает с показателем суммарного почечного клиренса; при нарушении функции почек величина тотального клиренса больше, что отражает включение экстраренальных факторов очищения организма.
Показанием к применению радиоизотопной ренографии является необходимость оценки очистительной способности канальцевого аппарата почек и уродинамики верхних отделов мочевых путей. Радиоизотопная ренография является также важным методом первичного (отборочного) обследования больных с подозрением на патологические изменения в мочевой системе.
Наиболее частыми симптомами функциональных нарушений являются: снижение очистительной способности канальцевого аппарата почки; замедление скорости выведения из почки; комбинация этих симптомов.
Как проходит процедура
Ренограмма
Сначала в организм пациента вводится рентгеноконтрастный препарат. Затем его укладывают так, чтобы было возможно получение качественной ренограммы. Обычно сначала проводят обследование задней поверхности почек, затем передней.
Сначала проводят ангиографическое исследование. Для этого делают снимки со скоростью 1 кадр в секунду в течение 1 минуты. После этого оценивают распределение препарата по структурным единицам почки.
Для этого значения датчиков снимают со скоростью 1 кадр в минуту в течение 20 минут. Обследование продолжается по мере дальнейшего выведения контраста с мочой.
При необходимости осуществляют катетеризацию мочевого пузыря.
Суть исследования
Методика основана на измерении и регистрации излучений, определяемых после введения в организм определенных препаратов.
Изменения в организме по мере захвата изотопов сердечными клетками фиксируются на снимках, выполняемых 3-ех плоскостях.
В случае нарушения функций мышечных волокон поглощение радиоизотопов сердечной клетками начинает резко снижаться.
Любое из вводимых контрастных веществ содержит в себе йод, который по мере прохождения по сосудам начинает активно поглощаться тканями, высвечивая изменения на снимки. Это и позволяет врачам наглядно разглядеть строение и структуру органов, выявить изменения, протекающие при сердечнососудистых патологиях.
В отличие от обычного рентгена изотопы способны накапливаться в сердечной мышце, поэтому специалистам под силу выявить даже онкологию и метастазы, рак предстательной железы, инфаркт миокарда, ишемию сердца, коронарный склероз у пациентов.
Радиоизотопное исследование даёт возможность понять: когда нужно проводить срочную операцию, например, при сильном повреждении желчевыводящих путей или печени.
Позволяет своевременно дать прогнозы в случае перерождения гепатита в цирроз печени.
Методика проводится как при подозрении на сердечнососудистые заболевания, так и при уже установленном предварительном диагнозе для получения оценки эффективности проводимой терапии и уточнения степени поражения сосудов.
Одним из современных методов диагностики считается компьютерная радиоизотопная сцинтиграфия, в ходе которой специальные детекторы с расположением под определённым углом начинают регистрировать излучение при введении изотопов внутривенно.
Полученная информация выводится на монитор компьютера, при этом сразу объемная картинка, а не плоское изображение пораженного органа.
Расшифровка результатов
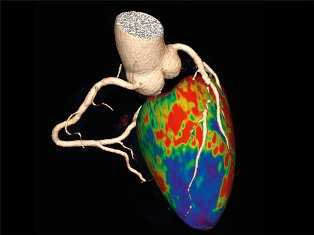 Уже через 5-7 минут после введения изотопов в организм наблюдается достижение их наивысшей концентрации в пораженном области.
Уже через 5-7 минут после введения изотопов в организм наблюдается достижение их наивысшей концентрации в пораженном области.
Спустя 25-30 минут концентрация начинает постепенно снижаться. Через 30-35 минут – резко, в 3-4 раза.
Для получения достоверных результатов врачам за данный период необходимо просканировать исследуемые сосуды, другие близлежащие участки, когда четко и визуально видны границы структур, их расположение и функционирование.
Если протекает патологический процесс, на снимке должны появиться темные пятна.
Радиоизотопное исследование проводится только при определенных клинических ситуациях когда, по мнению врачей, позволяет дать все ответы на вопросы, а польза от проведения значительно выше, нежели потенциальный вред от изотропного излучения.
Для дачи развернутой оценки полученных изображений методика нередко проводится в комплексе с рентгенограммой.






























