Прогнозы
При своевременном лечении тахикардии прогнозы положительные. Если болезнь спровоцирована беременностью и нагрузками, то проводят профилактические меры по их устранению, и женщина благополучно донашивает беременность. Разрешены естественные роды, если не имеется других противопоказаний. Если же запустить патологию и игнорировать рекомендации врача, то могут развиться серьёзные проблемы и осложнения, вплоть до выкидыша или же мертворождения. Поэтому, ни в коем случае нельзя заниматься самолечением.
Даже при пароксизмальной тахикардии возможно скорректировать состояние и благополучно родить с помощью кесарево сечения.
Беременность – не самое безмятежное время. Период требует внимательного отношения к самочувствию и выполнения рекомендаций доктора. Вовремя выявленная тахикардия поддаётся лечению, а пациентка сохраняет малыша и собственное здоровье.
Профилактика брадикардии
Всем известно, что проще попытаться избежать заболевания, чем тратить значительные силы на его лечение.К мерам профилактики брадикардии относят:
- корректировка режима дня беременной;
- исключение вредных привычек;
- соблюдение женщиной рекомендаций врача по питанию, двигательной активности и т.д.
- лечение хронических заболеваний у беременной женщины.
Основой в тактике борьбы с заболеванием является вовсе не лечение, а его профилактика. Снизить риск неприятного состояния помогут:
- скорректированный режим дня и отдыха;
- правильное питание;
- полный отказ от вредных привычек;
- употребление дополнительных витаминных и минеральных комплексов.
Брадикардия не приговор для беременной женщины, но точно повод задуматься над своим здоровьем.
Если проблемы с сердечными сокращениями у ребёнка спровоцировал неправильный образ жизни, то необходимо срочно отказаться от всех возможных вредных привычек.
В случае хронических болезней, важно следовать предписаниям врача и, вероятно, лечь в больницу на сохранение
Само по себе это болезненное состояние не является смертельным для плода, но без адекватных мер предосторожности и лечения может спровоцировать фатальные последствия
Нормы ЧСС у плода
Вторая неделя, после оплодотворения яйцеклетки, характеризуется формированием сердца у эмбриона. Частота составляет до 40 уд/мин, что является нормой, так как ЦНС еще не до конца сформирована и не принимает участие в жизнедеятельности.
- с 5 – 6 недели можно контролировать сердцебиение с помощью УЗИ. На этом этапе ЧСС в среднем достигает 86 уд/мин.
- на 14 недели частота достигает 156 ударов, с ежедневным повышением на 2-3 пункта.
- начиная с 15-ой и до родовой деятельности, нормой считается от 140 до 160 ударов в минуту. Понижение ЧСС до 120 указывает на острую нехватку кислорода, у младенца началась гипоксия. Брадикардия у плода фиксируется при еще более низких показателях.
При подозрении на возникновение патологии, ультразвуковое исследование проводится повторно через 3 – 7 дней, для подтверждения диагноза. Если в течение 10-ти минутного периода у ребенка наблюдается стабильное снижение сердцебиения, менее 120 ударов, то устанавливается брадикардия плода при беременности.
Измерение ЧСС
Брадикардия плода — это нарушение ритма сердца у плода. Для каждого срока беременности характерны свои границы нормы по числу сердечных сокращений у малыша. Эти границы обусловлены развитием сердца у малыша на разных этапах его внутриутробной жизни.
Но, важно помнить и знать о том, что измерение частоты сердечных сокращений информативно для оценки состояния плода лишь начиная с 20-22 недель беременности. Измерение ЧСС ранее этого срока (т.е. до 20-ой недели беременности) следует проводить лишь для того, чтобы убедиться жив ребенок внутриутробно, или умер
до 20-ой недели беременности) следует проводить лишь для того, чтобы убедиться жив ребенок внутриутробно, или умер.
2 неделя развития плода
- На 2-ой неделе онтогенеза (т.е. внутриутробной жизни) происходит закладка сердца эмбриона. Просто появляются отдельные клетки будущего сердечка. На этих, так называемых, начальных стадиях развития сердце у зародыша бьется в замедленном ритме с частотой около 15-40 ударов в минуту. Такой ритм обусловлен тем, что нервная система еще не принимает участие в регуляции деятельности сердца, попросту она еще не успевает сформироваться в мышце сердца.
- К 6-ой неделе за счет формирования кровообращения через плаценту ЧСС возрастает до 112 ударов в мин.
- Окончательное формирование всех камер сердца заканчивается на 7-ой неделе онтогенеза. Можно сказать, что к 7-8-ой неделям жизни у зародыша уже имеется обычно сформированное сердце с двумя предсердиями и двумя желудочками. Он сам еще очень мал, а сердечко уже как у взрослого человека.
- С течением времени формируются аорта, легочной ствол, нижняя и верхняя полые вены, т.е. основные сосуды, затем сеть периферических сосудов, которые обеспечивают кровью органы и ткани. Когда же наступает момент достаточной иннервации сердца, то нервная система оказывает непосредственное влияние на работу сердечной мышцы и частота сердечных сокращений, за счет стимулирующего действия нервной системы начинает расти, достигая цифр около 165-175 ударов в минуту (8-9-я недели).
- В дальнейшем она снижается и уже к концу беременности (26-40 недели) составляет 130-140 уд/мин.
Стандартные нормы биения сердца у эмбриона от 110-ти до 170-ти уд./мин. Оно зависит в первую очередь от срока беременности. Показатели меньше нижней нормы говорят о брадикардии, а превышающие верхние параметры — о тахикардии.
Как можно услышать сердцебиение малыша?
ЧСС одного малыша или двойни можно фиксировать следующими методами:
- Ультразвуковая диагностика. УЗИ проводится с 4–7 недели, позволяет определить размеры органа, выслушать тоны, выявить грубые пороки развития. При необходимости назначается и в 12, и в 20, и в 23, и в 32, и в 37 недель.
- Выслушивание посредством стетоскопа. Выполняется акушером с 20 недели для оценки тембра, частоты и ритмичности стука, определения шумов.
- Эхокардиография. Проводится с 20 недели при подозрении на пороки развития плода. Позволяет изучить кровоток, строение мышечного органа. Показаниями к исследованию считаются возраст матери старше 35 лет, рождение детей с пороками сердца в анамнезе, инфекционные заболевания у женщины.
- Кардиография. Метод эффективен с 30-й недели. Он помогает определить степень кислородного голодания по характеру пульса и движений крохи. Эти параметры фиксируют чувствительные датчики и выводят результат в виде графика.
Если беременность протекает нормально, контрольные УЗИ женщина должна делать трижды: в 11–14, 18–21, 30–34 недели. Прослушивание стетоскопом происходит каждый раз при плановом посещении врача со второй половины гестации с целью определения ритмичность и ЧСС плода. Акушер вначале определяет положение малыша в матке и затем прикладывает стетоскоп к животу женщины ближе к головке плода со стороны его спинки. Оценивается частота, ритмичность и звучность тонов.
Кардиомониторинг проводят на 30–32 неделе. При патологическом течении беременности (многоводие, гипоксия, гестоз) исследование выполняется так часто, как это необходимо для определения состояния ребенка: на 32, 35, 38, 40 неделе. Аппарат КТГ применяют и в родах с целью определения стука сердца малыша, сократительной активности матки.
Дополнительно к основному обследованию могут быть показаны анализы мочи, пальпация, допплерометрия для определения скорости кровотока в пупочных артериях, допплерография плацентарного кровотока. При выявлении патологических изменений на 18–24 неделях вынашивания возможно проведение кардиограммы будущей мамы (см. также: как развивается малыш на 24 неделе беременности?).
В течение первых четырех недель беременности сердцебиение плода не выслушивается. Для определения его жизнеспособности и благополучного протекания беременности выясняют уровень хорионического гонадотропина человека в моче. При отсутствии зачатия уровень гормона не выше 5 мМЕ/мл. Если плод развивается правильно, показатель ХГЧ будет расти и составит (мМЕ/мл):
- 1–2 акушерские недели – 25–156;
- 3–4 – 101–4800;
- 5–6 недель – 2560–82300.
Какие симптомы могут быть у матери, если у плода обнаружена брадикардия?
Брадикардия у плода может вызвать беспокойство у будущей матери. Это может произойти при обследовании ультразвуком во время беременности. Если брадикардия обнаружена, у матери могут возникнуть следующие симптомы:
- Беспокойство и тревога.
- Нервозность и неспособность расслабиться.
- Страх за здоровье ребенка и будущее развитие.
- Повышенное кровяное давление и частота пульса.
- Боли в животе, схватки и кровотечение.
Если у плода обнаружена брадикардия, то необходимо обратиться к врачу для определения причины и продолжения лечения. Это позволит избежать потенциальных проблем и осложнений в будущей беременности. Своевременное обращение к врачу и соблюдение его рекомендаций играют важную роль в сохранении здоровья и развития ребенка, а также в успокоении будущей матери.
Виды патологии
Если на ранних сроках беременности врачи обнаружили признаки брадикардии у эмбриона, женщина попадает в группу риска и нуждается в постоянном медицинском контроле. Это необходимо даже тогда, когда патология не подтверждается, во избежание серьезных последствий в 3 триместре.
Специалисты выделяют 2 основных вида патологии – базальный и децелерантный. При базальном типе ЧСС не опускается ниже 110 ударов/минуту. При своевременной диагностике и проведении необходимой терапии рождается полностью здоровый малыш.
Децелерантная брадикардия характеризуется снижением сердцебиения до 90 ударов. Плод ощущает серьезную нехватку кислорода, что опасно для его жизни и дальнейшего развития.
Также существует синусовая брадикардия – это самый серьезный и опасный тип патологии. ЧСС может составлять всего 70-65 ударов, что критично для ребенка. Женщина нуждается в срочной госпитализации и врачебном контроле вплоть до родов.
Диагностика
Узнать о брадикардии плода без специального обследования невозможно. Беременная женщина никак не может услышать сердцебиение своего малыша и предположить наличие какой-либо проблемы. Во второй половине беременности косвенным признаком брадикардии может быть учащение или замедление шевелений плода. Внезапное изменение двигательной активности малыша говорит о возможном развитии гипоксии и сопутствующем урежении ЧСС.
Важный момент: любые изменения в двигательной активности плода – повод обратится к врачу. Частые или слишком редкие шевеления малыша, а также полное отсутствие движений плода в течение нескольких часов являются тревожным симптомом. В подобной ситуации медлить не стоит – малышу может потребоваться экстренная помощь специалиста.
Подсчитать частоту сердечных сокращений плода и выявить брадикардию помогают следующие методы:
Аускультация плода
Начиная с 18 недель беременности при каждой явке врач будет прослушивать сердцебиение плода с помощью специального прибора – акушерского стетоскопа. Стетоскоп представляет собой полую деревянную или металлическую трубку. Врач прикладывает стетоскоп к животу будущей мамы, находит точку, в которой сердечко малыша слышно достаточно хорошо и подсчитывает частоту сердцебиений за одну минуту. Урежение ЧСС менее 120 ударов в минуту говорит о развитии тахикардии.
На сроке 18-24 недели беременности врачу далеко не всегда удается услышать сердечко малыша. Виной тому могут быть следующие причины:
- избыточная масса тела женщины (выраженное развитие подкожно-жировой клетчатки на животе);
- расположение плаценты по передней стенке матки;
- многоводие;
- повышенная двигательная активность плода во время обследования.
В этих ситуациях врач может не услышать сердцебиение или выслушать его не достаточно отчетливо. Чем больше срок беременности, тем проще доктору оценить ЧСС плода с помощью акушерского стетоскопа. Для точной диагностики сердечной деятельности малыша используются инструментальные методы (УЗИ, КТГ).
УЗИ сердца
Определить частоту сердечных сокращений плода врач может уже на 6 неделе внутриутробного развития. Исследование проводится трансвагинальным датчиком. В I триместре доктор может только подсчитать ЧСС, но не выяснить причину развития брадикардии.
Структуру сердца можно оценить уже на 10-14 неделе беременности, при проведении первого ультразвукового скрининга. Однако врачи предпочитают не торопиться и не стремятся выставить диагноз в этот период. Лучше всего сердце плода просматривается на сроке 18-22 недели во время второго УЗ-скрининга. В этот период врач может не только подсчитать ЧСС, но и выявить различные пороки развития плода, ведущие к брадикардии.
На сроке 18-22 недели можно обнаружить только крупные аномалии сердца и некоторых сосудов. Незначительные повреждения клапанного аппарата, дефекты перегородок и другие состояния выявляются гораздо позже – в 30-34 недели беременности. Чем точнее аппарат и выше квалификация врача, тем больше вероятность вовремя обнаружить различные пороки развития сердечно-сосудистой системы.
УЗИ сердца плода – обязательно исследование, назначаемое всем женщинам во время беременности. При выявлении патологии назначается эхоКГ с обязательным допплеровским картированием сосудов.
Другие показания для проведения эхоКГ плода:
- краснуха, перенесенная женщиной во время беременности (и некоторые другие инфекционные заболевания, приводящие к формированию пороков сердца);
- прием женщиной лекарственных препаратов с тератогенным эффектом;
- заболевания матери (сахарный диабет, нарушения сердечного ритма);
- врожденные пороки сердца у женщины или ближайших родственников;
- подозрение на хромосомные аномалии плода.
КТГ
Кардиотокография плода назначается после 32 недель беременности. Оценка ЧСС плода проводится с помощью специального аппарата. Датчики накладываются на живот будущей мамы, после чего в течение 15-45 минут идет запись сердечной деятельности плода. Оценка КТГ проводится в баллах:
- 8-10 баллов – норма;
- 6-7 баллов – гипоксия плода;
- менее 6 баллов – критическое состояние плода.
Результат КТГ влияет на дальнейшее ведение беременности. В родах также регулярно проводится оценка сердечной деятельности плода с помощью КТГ.
Категории
COVID-19АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГериатрГинекологГинеколог-эндокринологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский онкологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДефектологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛипидологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНеонатологНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПодологПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-андрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Классификация
Клетки сердечной мышцы начинают формироваться на третьей недели вынашивания, а первые удары можно услышать при проведении УЗИ на пятой неделе. До этого периода любое прослушивание сердечного ритма не является информативным. Процедура проводится только с 11 до 13 недели с целью подтверждения беременности.
Брадикардия у плода характеризуется нарушением частоты сердцебиения. В зависимости от срока вынашивания выделены определенные стандарты числа сокращений сердечной мышцы плода.
Заболевание в медицине разделяют на следующие виды:
- Базальная. Характеризуется снижением количества сокращений сердечной мышцы, оно не превышает 110 ударов в минуту. Патология нее несет опасность для организма мамы и малыша, а также не является причиной развития серьезных последствий. При своевременной диагностике базальную брадикардию удается полностью излечить.
- Децелерантная. ЧСС сокращается до 90 ударов в минуту. Причиной развития становится гипоксия, когда плоду не хватает воздуха. Это провоцирует возникновение необратимых изменений и требует незамедлительного лечения.
- Также выделяют синусовую брадикардию. Она является разновидностью децелерантного типа и проявляется в виде снижения ЧСС до 70 ударов в минуту. Опасность заболевания состоит в том, что в случае несвоевременной помощи специалистов плод может погибнуть. Возрастает риск замирания беременности. Именно поэтому при установлении данного типа женщину направляют в стационар, где проводится лечение под наблюдением врачей, чаще всего до родов.
Диагностика, лечение, рекомендации
Основными видами диагностики являются ультразвуковое исследование, КТГ (кардиотокография) и допплероскопия. Количество раз и промежутки между обследованиями устанавливает лечащий гинеколог. Также могут понадобиться более частые исследования анализов крови и мочи. Кроме сердцебиений обследуется сама сердечная мышца.
Для проведения комплекса лечебных мероприятий, направленных на восстановление нормального сердцебиения плода, беременным женщинам рекомендуется лечение в условиях стационара под круглосуточным наблюдением врачей.
Брадикардия у плода на поздних сроках может являться в некоторых случаях показанием к кесареву сечению. Основной целью лечебных мероприятий является стабилизация состояния ребенка и вынашивание беременности полный срок.
Лечение назначается по результатам обследований и корректируется с учетом изменения состояния ребенка. При возникновении ухудшения состояния матери проводится симптоматическое лечение. Все лекарственные средства традиционной медицины и народные виды лечения (чаи, настойки) назначаются только врачом. Лекарственные препараты подбираются доктором с учетом возможности применения при беременности и воздействия на плод (по мере необходимости).
Рекомендуется пройти стационарное лечение и отказаться от плохих привычек: курение, алкоголь
Важно правильно распределить распорядок дня и нагрузки на организм (выполнение трудоемкой работы и подобное). Диетическое питание ускорит процесс выздоровления
Своевременные профилактические действия по защите от инфекционных заболеваний, укрепление иммунной системы и снижение нагрузок на нервную систему будущей мамы благотворно повлияют на состояние малыша.

Профилактические действия
Причины брадикардии плода относятся к неправильному питанию и вредным привычкам, а потому в качестве профилактики данного вида патологии корректируют рацион в пользу фруктов и овощей, молочных продуктов, орехов. Отказ от пагубных привычек и восстановление иммунитета играют важную роль. Нахождение на свежем воздухе обогатит кровь кислородом и поможет нормальной работе сердца ребенка. Легкие гимнастические упражнения, сидя на стуле или на полу, поддержат тонус мышц на должном уровне. Своевременные консультации у лечащего гинеколога и обследования помогут предотвратить развитие заболевания и снизить риск осложнений.
https://youtube.com/watch?v=lQfJ6llsw7g
Брадикардия плода
Одним из наиболее частых опасных осложнений со стороны плода во время родов и родоразрешения является брадикардия плода. Если ЧСС плода в течение 2 мин или более уменьшается до 100-120 уд / мин, это состояние считают замедленной децелерации. Под брадикардией плода понимают замедление ЧСС плода до 100-120 уд / мин в течение 10 мин и более. Децелерации и брадикардия плода ассоциируются с большим количеством осложнений: отслоением плаценты, выпадением пупочного канатика, тетанией матки, разрывом матки, тромбоэмболией легочной артерии (ТЭЛА), эмболией околоплодными водами (ЕНВ), судорогами и неблагоприятными последствиями для плода.
Этиология замедленных децелераций ЧСС плода может быть прематочной, маточно-плацентарной и постплацентарной. Прематочные причины включают состояния, которые вызывают материнскую гипотензию или гипоксию (судороги, эмболия, нарушение мозгового кровотока, прекращение дыхания, внедрение спинальной или эпидуральной анестезии). Маточно-плацентарные причины могут быть представлены отслоением, инфарктом или предлежанием плаценты, гиперстимуляцией матки. Постплацентарные причины включают выпадения пупочного канатика, компрессию пуповины, разрыв плодных сосудов.
Диагностика децелераций обычно не вызывает трудностей. Иногда децелерации сердечного ритма плода следует дифференцировать с ЧСС матери (исследование пульса). Определение этиологии брадикардии часто является более важным, чем диагноз брадикардии. Алгоритм действий акушера при развитии брадикардии плода состоит из следующих процессов:
1) оценка состояния матери (дыхание, судороги, изменения ментального статуса; исключения возможности ТЭЛА, ЕНВ);
2) оценка пульса и артериального давления матери; связь с использованием спинальной или эпидуральной анестезии;
3) оценка влагалищного кровотечения. При увеличении кровяных выделений исключают возможность отслоения, предлежание плаценты, разрыва матки;
4) проведение одной рукой абдоминального (гипертонус матки, изменение положения предлежащей части плода), а второй — влагалищного исследования для оценки состояния шейки матки, положения и предлежания плода, наличия выпадения пупочного канатика.
Если предлежащая часть плода ниже, чем ожидалось, децелерации могут быть вызваны быстрым опусканием плода по родовому каналу. Если предлежащая часть плода находится выше, чем ожидалось, следует заподозрить разрыв матки. Если открытие шейки матки полное и головка плода находится в полости таза, при повторении децелераций проводят оперативное влагалищное родоразрешение (акушерские щипцы или вакуум-экстракция).
Лечение в случае замедленных децелераций является стандартизированным. Пациентку поворачивают на бок, если децелерации ЧСС плода вызванные компрессией нижней полой вены, внедряют масочный ингаляцию кислорода. Исследуют возможную причину децелераций и назначают лечение в зависимости от этиологии. При гипотензии матери приступают к активной инфузии, назначают эфедрин. При тетанических сокращениях матки вводят токолитики или назначают сублингвально нитроглицерин.
При выпадении пупочного канатика выполняют кесарево сечение (помощник поддерживает головку плода так, чтобы она не сжимала пуповину). При предлежании и преждевременной отслойке плаценты также выполняют ургентное кесарево сечение. Операционная должна быть развернута в течение 5 мин с момента начала брадикардии, рождения плода— на 2-4-й минуте.
Меры профилактики
Чтобы не допустить каких-либо нарушений в развитии эмбриона, следует больше внимания уделить:
- Планированию беременности.
- Лечению хронических болезней до зачатия.
- Здоровому образу жизни.
- Прогулкам на свежем воздухе.
- Употрeблению витаминов и минералов.
- Регулярному отдыху.
- Устранению стрессов и физических нагрузок.
- Прохождению профилактических осмотров.
Гораздо легче постараться избежать брадикардии, чем устранять ее. Благодаря соблюдению несложных рекомендаций можно успешно выносить и родить полностью здорового ребенка.
Профилактические меры позволяют избежать развития брадикардии и устранить патологический процесс на начальных этапах формирования. С помощью этого также можно снизить вероятность аномалий в развитии плода.
Когда появляется сердцебиение у плода?
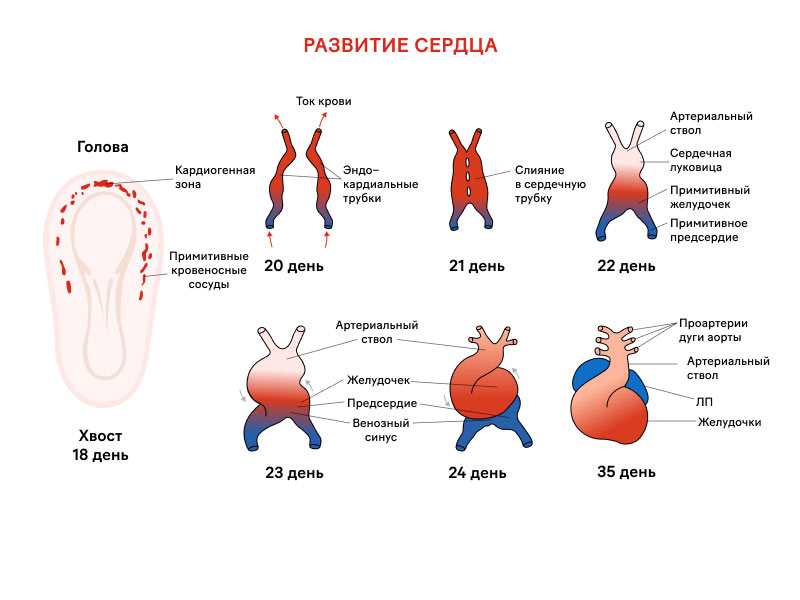
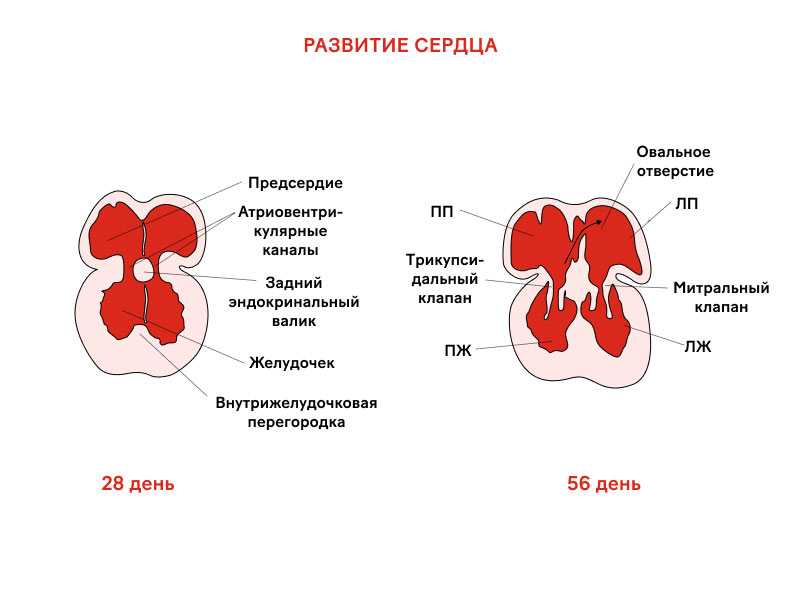
Сердце — один из жизненно важных органов человека, который закладывается в первую очередь. Малыш нуждается в собственном кровообращении для полноценного развития, питания и кислородного обогащения. Уже на третьей неделе после зачатия сердце формируется в виде трубки, которая со временем делится на четыре камеры и полноценно функционирует к восьмой неделе жизни плода.
К концу пятой недели беременности главный орган кровообращения подает первые признаки активности в виде слабого аритмичного биения. Эти импульсы создает группа клеток, которая в будущем формирует основной водитель ритма — синоатриальный узел. Зарегистрировать первые сокращения с помощью инструментальных методов практически невозможно.
Примерно в 6,5–7 недель ритм налаживается, так как сердце достигает полноценного анатомического строения. Частота сокращений в этот период — около 100 ударов в минуту, что хорошо регистрируется ультразвуковым датчиком. Именно поэтому рекомендуемый срок проведения первого УЗИ — 6–7 недель от первого дня последней менструации.
Исследование на более ранних этапах приводит к необоснованным переживаниям, гипердиагностике неразвивающейся беременности и поспешным действиям из-за невозможности зарегистрировать сердцебиение малыша.
Какие последствия может иметь брадикардия у плода в случае отсутствия лечения?
Задержка развития – при брадикардии плод может перестать получать достаточное количество кислорода и питательных веществ, что приводит к задержке его развития. Это может проявляться в недостаточном росте, маленьком весе ребенка и других нарушениях.
Повреждения органов – нарушение кровоснабжения плода неблагоприятно влияет на его органы. В частности, при брадикардии может произойти окислительный стресс и повреждение сердца, мозга, почек и других внутренних органов.
Смерть плода – если брадикардия не лечится, то она может привести к остановке сердца плода и его смерти. В этом случае требуется экстренное оперативное вмешательство.
Отсутствие лечения брадикардии у плода может стать серьезной проблемой для здоровья ребенка и его дальнейшего развития. Поэтому необходимо своевременно обратиться к врачу и начать лечение в соответствии с его рекомендациями.






























