Реабилитационный период
После успешного проведения лечения гиперплазии слизистой прямой кишки пациенту необходимо соблюдать реабилитационный период, который поможет восстановить и укрепить здоровье кишечника
В этот период особое внимание следует уделять следующим аспектам:. Правильное питание
Важно отказаться от употребления жирной, острой и тяжелой пищи, которые могут негативно сказаться на работе кишечника. Рацион должен предусматривать умеренное потребление пищевых продуктов, богатых клетчаткой и белками, таких как овощи, фрукты, злаки, рыба, мясо птицы. Правильное питание
Важно отказаться от употребления жирной, острой и тяжелой пищи, которые могут негативно сказаться на работе кишечника. Рацион должен предусматривать умеренное потребление пищевых продуктов, богатых клетчаткой и белками, таких как овощи, фрукты, злаки, рыба, мясо птицы
Правильное питание
Важно отказаться от употребления жирной, острой и тяжелой пищи, которые могут негативно сказаться на работе кишечника. Рацион должен предусматривать умеренное потребление пищевых продуктов, богатых клетчаткой и белками, таких как овощи, фрукты, злаки, рыба, мясо птицы
Режим питания
Важно соблюдать определенный режим питания, чтобы обеспечить оптимальную работу кишечника и избежать переедания. Прием пищи должен происходить регулярно и в небольших порциях, избегая перекусов и ночных закусок
Избегание стрессов. Нервная напряженность может негативно сказаться на работе кишечника, поэтому рекомендуется избегать стрессовых ситуаций и обеспечивать себе психологический комфорт.
Физическая активность. Умеренные физические нагрузки способствуют нормализации кишечной перистальтики и укреплению мышц прямой кишки. Регулярные занятия спортом или простые упражнения, такие как ходьба или плавание, могут быть полезны.
Прием препаратов. Врач может назначить пациенту прием препаратов, направленных на улучшение работы кишечника и укрепление его слизистой оболочки.
Регулярные обследования. После лечения гиперплазии слизистой прямой кишки необходимо регулярно проходить обследования для контроля состояния кишечника и своевременного выявления возможных рецидивов или осложнений.
Соблюдение реабилитационного периода поможет предотвратить повторные случаи гиперплазии слизистой прямой кишки и повысить качество жизни пациента.
Диагностика гиперплазии желудка
Диагноз гиперплазии желудка – это гистологический диагноз, то есть для его установления необходимо проведение биопсии слизистой с дальнейшим лабораторным исследованием.Чтобы получить образец ткани для гистологического исследования, проводится эндоскопическое обследование.
Гастроскопия – это процедура, во время которой внутрь желудка заводится тонкий, гибкий инструмент (эндоскоп), имеющий источник света и камеру. С помощью этого обследования можно обнаружить проблемы с желудком, а также провести биопсию его стенок. При гиперплазии врач может увидеть в желудке наличие полипов и утолщенной слизистой, углубление складок и их чрезмерную извитость. Подробнее о гастроскопии→
Проведение гистологического исследования полученных с помощью биопсии тканей не только устанавливает диагноз гиперплазии, но и определяет ее тип и может помочь выяснить ее причины. Считается, что каждая гастроскопия должна сопровождаться биопсией слизистой оболочки желудка.
Другим методом обследования, который может помочь заподозрить наличие гиперплазии, является контрастная рентгеноскопия желудка. Пациент во время обследования выпивает раствор, содержащий рентгеноконтрастное вещество (барий), после чего врач-рентгенолог проводит обследование пищеварительного тракта. С помощью этого метода можно заметить утолщение слизистой оболочки желудка и наличие крупных полипов. Контрастная рентгеноскопия уступает по своей диагностической ценности гастроскопии.
Для выявления причин гиперплазии желудка могут проводиться тесты для обнаружения бактерий H. pylori, часто вызывающих эти патологические изменения слизистой оболочки.
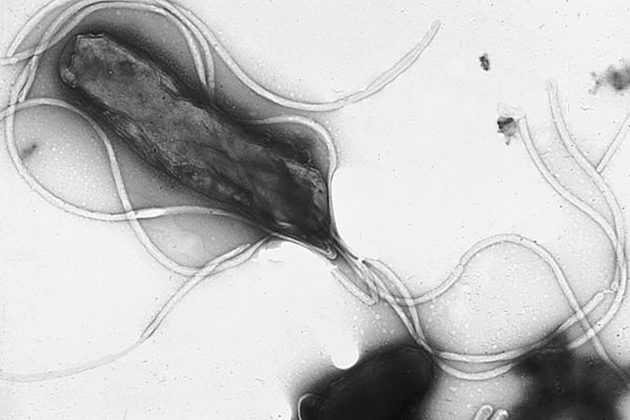
Они включают:
- Выявление антител в крови, обнаружение которых говорит о том, что организм пациента был или остается инфицирован H. pylori.
- Дыхательный тест с мочевиной. Пациенту дают выпить раствор с мочевиной, молекулы которой содержат меченый атом углерода. Если у него в желудке есть H. pylori, бактерии расщепляют мочевину на воду и углекислый газ. Углекислый газ всасывается в кровоток и выводится из организма человека через легкие. Взяв пробу выдыхаемого воздуха, можно в нем с помощью специального сканера обнаружить этот меченый атом углерода.
- Обнаружение антигенов H. pylori в стуле.
- Биопсия желудка с дальнейшим лабораторным обследованием образцов.
Для обнаружения возможных причин гиперплазии желудка также многим больным проводят ультразвуковое обследование органов брюшной полости, с помощью которого можно диагностировать различные заболевания поджелудочной железы, печени и желчевыводящих путей. Иногда для верификации диагноза проводят компьютерную томографию.
Лечение
Выбор метода лечения зависит от причины возникновения гиперплазии желудка.
Эрадикация H. pylori
Если разрастание клеток слизистой развилось из-за хронического воспалительного процесса вследствие инфекции H. pylori, то необходима эрадикация (устранение) этих бактерий из желудка.
Для этого существуют схемы эффективной терапии, включающие:
- антибиотики (Кларитромицин, Амоксициллин, Метронидазол, Тетрациклин, Левофлоксацин);
- ингибиторы протонной помпы, подавляющие секрецию кислоты в желудке (Пантопразол, Эзомепразол, Омепразол);
- препараты висмута, которые обладают защитными свойствами для слизистой оболочки желудка, а также негативно влияют на бактерии H. pylori.
Подбор правильного лечения выполняет врач, основываясь на клинической картине хеликобактерной инфекции и данных об устойчивости бактерий к антибиотикам.
Длительность курса эрадикационной терапии составляет от 7 до 14 дней.
Лечение гиперпластических полипов
Если у пациента есть полипы, выбор метода лечения зависит от их типа:
- Небольшие нежелезистые полипы. Могут не нуждаться в лечении. Они, как правило, не вызывают никаких симптомов болезни и редко перерождаются в злокачественные опухоли. Врачи обычно рекомендуют пациентам проходить периодическое проведение гастроскопии, чтобы наблюдать за полипами. Если они увеличиваются в размерах или начинают беспокоить пациента, их можно удалить.
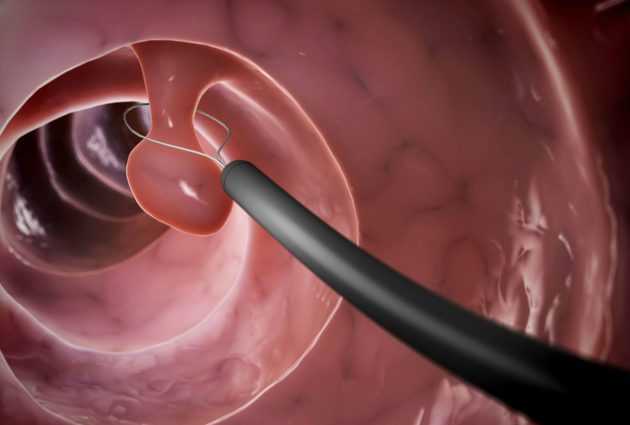
- Большие полипы. Может понадобиться их удаление. Большинство полипов удается удалить эндоскопическим путем.
- Железистые полипы. Могут превратиться в злокачественные новообразования, поэтому их, как правило, удаляют с помощью эндоскопии.
- Полипы, связанные с семейным аденоматозным полипозом. Их нужно удалять, так как они превращаются в рак. Удаление поводят эндоскопическим или открытым способом.
Диета и изменение образа жизни
Симптомы гиперплазии можно облегчить с помощью следующих советов:
- Есть нужно меньшими порциями, но чаще.
- Необходимо избегать раздражающих желудок продуктов (острая, кислая, жареная или жирная пища).
- Нельзя употреблять спиртные напитки, которые могут раздражать слизистую желудка.
- Нужно отказаться от приема нестероидных противовоспалительных средств, заменив их на другие препараты.
- Следует контролировать стресс, который может ухудшать симптомы гиперплазии желудка. Можно практиковать с этой целью йогу или медитации.
Диагностика
Если появились вышеперечисленные симптомы, необходимо отправиться на прием к гастроэнтерологу. Врач осмотрит пациента, расспросит его жалобы, назначит необходимые методы диагностики. Только после установки точного диагноза будет подобрана наиболее адекватная схема терапии.
Но в большинстве случае патологию выявляют случайно. Она протекает почти бессимптомно, поэтому обнаруживают ее либо при плановом осмотре, либо при подозрении на другие заболевания. Для постановки правильного диагноза назначаются следующие методы диагностики:
- ФГДС. Это самый эффективный способ обнаружить патологический процесс. Заключается во введении в желудок специального прибора с камерой на конце. Это позволяет специалисту увидеть наглядно стенки органа, определить степень его поражения. Посредством ФГДС можно оценить степень распространения патологического процесса, так как фовеолярная гиперплазия может затрагивать антральный отдел желудка, а также участки, которые относятся к кардии, телу и дну пищеварительного органа. Также во время ФГДС может быть проведена биопсия. Врач захватывает часть ткани слизистой желудка, которая в дальнейшем отправляется на гистологический анализ. Такая процедура позволяет определить, не начался ли злокачественный процесс в желудке.
- Рентген. Больной выпивает специальное контрастное вещество. Через пару минут делают снимок желудка. Во время такой процедуры возможно определить степень деформации желудочных складок. Если есть полипы, определяются их форма и размеры.
- УЗИ. Определить непосредственно гиперплазию желудка при помощи такого метода невозможно. Однако УЗИ назначают в качестве дополнительного диагностического метода, чтобы определить первопричину патологического процесса.
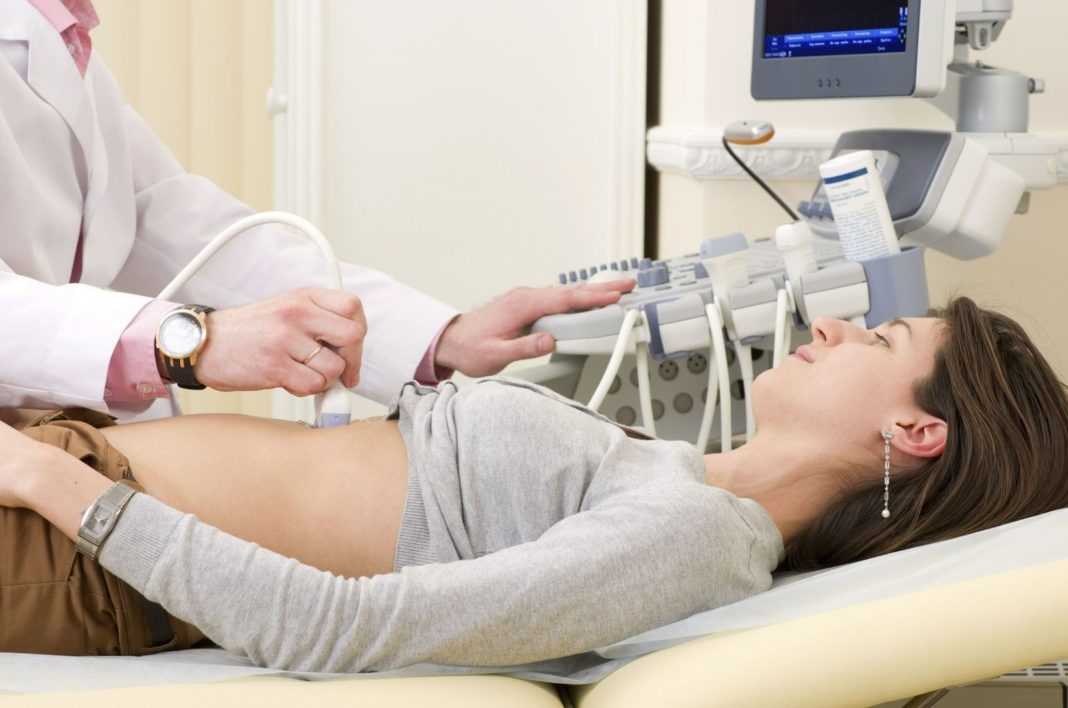
УЗИ — метод диагностики фовеолярной гиперплазии желудка
Дополнительно могут быть назначены и другие диагностические мероприятия – общий анализ крови, мочи, кала.
Влияние гиперплазии эпителия толстой кишки на организм
Важно отметить, что гиперплазия эпителия толстой кишки может быть связана с различными причинами, такими как наследственность, воспалительные процессы в организме, нарушения регуляции клеточного роста и другие факторы. Этот процесс может приводить к образованию полипов, которые могут стать предшественниками рака толстой кишки
Одним из основных симптомов гиперплазии эпителия толстой кишки является появление крови в кале. Это может быть вызвано разрушением сосудов в полипах или нарушением целостности слизистой оболочки. Другие симптомы могут включать нарушение стула, боли в животе, общую слабость и утомляемость.
Также, гиперплазия эпителия толстой кишки может влиять на пищеварительный процесс. Из-за нарушенного функционирования слизистой оболочки кишечника может возникать плохая абсорбция питательных веществ и витаминов. Это может приводить к дефициту питательных веществ, а также к появлению других проблем со здоровьем, таких как анемия и похудение.
В связи с этим, важно своевременно диагностировать гиперплазию эпителия толстой кишки и начать лечение. Для этого используются различные методы, включая исправление питания, прием лекарственных препаратов и хирургические вмешательства
Также рекомендуется регулярное проведение скрининговых обследований для выявления полипов и превращений их в раковые опухоли.
В целом, гиперплазия эпителия толстой кишки является серьезным заболеванием, которое требует внимания и своевременного лечения. При появлении симптомов, свидетельствующих о наличии данного заболевания, рекомендуется обратиться к врачу для диагностики и назначения оптимального курса лечения.
Способы диагностирования болезни
На ранних стадиях очень трудно обнаружить у человека такое заболевание, поскольку оно не проявляет ярких симптомов. Часто оно выявляется случайно, во время профилактического осмотра или запланированного обследования органов желудочно-кишечного тракта.
Занимаются выявлением таких проблем с пищеварительной системой врачи следующих специальностей:
- Специалист по заболеваниям желудочно-кишечного тракта.
- Специалист по онкологии.
- Онкологический хирург.
Для подтверждения диагноза пациенту предстоит пройти эндоскопическое исследование с использованием медицинского оборудования. Также ему будет предложено пройти рентгенотерапию. Эта процедура позволяет оценить степень распространения заболевания. Эндоскопия, в свою очередь, позволяет врачу получить биологический материал, необходимый для гистологического исследования.
- Желудочная инфекция: как распознать и лечить
- Что делать, если у ребенка рвота и болит живот, при этом повышенная температура
- Народные средства при гастрите желудка: эффективные и безопасные рецепты
Лекарственная терапия
Врач может назначить следующие лекарства:
| Группа лекарств | Примеры препаратов |
|---|---|
| Антибиотики | Метронидазол, Ципрофлоксацин |
| Противовоспалительные препараты | Диклофенак, Ибупрофен |
| Антидиарейные средства | Лоперамид, Диохлор |
| Препараты для улучшения пищеварения | Фестал, Мезим |
| Антигельминтики | Альбендазол, Мебендазол |
| Иммуномодуляторы | Интерферон, Имудон |
| Препараты для укрепления кровеносных сосудов | Гепассив, Аскорутин |
Также может быть назначена симптоматическая терапия для снятия боли, зуда и других неприятных ощущений:
- Местные анестетики — Лидокаиновый аэрозоль, Проктозан;
- Препараты для смягчения и защиты слизистой — Проктолав, Метилурациловая мазь;
- Сосудосуживающие препараты — Викасол, Троксевазин;
- Противогеморроидальные средства — Гепатромбин, Прокто-Глевенол.
Лекарственная терапия может облегчить симптомы и ускорить процесс восстановления слизистой прямой кишки при гиперплазии. Однако, самолечение недопустимо, и все лекарства следует принимать после консультации с врачом.
Симптомы
Если у больного ранняя стадия заболевания, диагностировать его, опираясь на симптомы, будет очень сложно, так как при разрастании эпителиальных тканей человек не испытывает никакого дискомфорта. Даже появление гиперпластических полипов, если они небольшого размера, больной не чувствует, только крупные полипы могут затруднять прохождение пищи и стать причиной сильного кровотечения или же спровоцировать появление боли.
Однако при прогрессировании патологии нарушается работа желудка, что вызывает проблемы с пищеварением. Это приводит к тому, что у больного появляется ряд симптомов, которые могут говорить о появлении гиперплазии:
- боль, она может быть как временной, так и постоянной, дает о себе знать после приема пищи или же тогда, когда пациент долгое время голодает;
- мучает изжога;
- живот вздувается, бывают запоры;
- возникает отрыжка с долгим кислым привкусом;
- на более поздних стадиях больной может жаловаться на тошноту и рвоту;
- у него пропадает аппетит;
- пациент жалуется на слабость, ломоту в теле, страдает от головокружения.
При появлении этих и других симптомов необходимо обратиться к врачу и пройти полное обследование.
Прогноз
Дальнейший прогноз зависит от характера течения патологии. Доброкачественная гиперплазия не представляет угрозу для жизни пациента.
Но при злокачественном процессе продолжительность жизни определяется в зависимости от степени развития заболевания. Своевременная терапия позволяет получить более благоприятный прогноз. Но при тяжелом поражении достичь полного выздоровления невозможно. Пятилетняя выживаемость составляет не более 5%.
Лимфоидная гиперплазия подвздошной кишки является серьезным заболеванием при злокачественности процесса. Патология требует незамедлительного лечения, так как в случае его отсутствии возникают серьезные осложнения и последствия. Терапия проводится комплексно. Лечебные мероприятия включают в себя не только использование препаратов или операции, но и следование диете. Это позволяет получить более благоприятный прогноз
В случае появления признаков гиперплазии важно своевременно обратиться к специалисту
Злокачественные опухоли прямой и толстой кишки могут встречаться у подростков. Мы наблюдали рак прямой кишки у 2 детей 15 лет. По внешнему виду и характеру роста раковые опухоли у них были такими же, как у взрослых (запущенные раковые опухоли с явлениями стеноза). Оба больных поступили после паллиативной операции — наложения сигмостомы.
Более часто встречающаяся лимфоретикулосаркома обычно поражает идеоцекальную область, характеризуется протяженным подслизистым ростом. При эндоскопическом исследовании слизистая оболочка как бы натянута на подслизистые узлы (валики), цвет ее обычный или же она отечна, инфильтрирована, изъязвлена за счет сдавления. При ощупывании биопсийными щипцами или концом эндоскопа отмечается значительная плотность этих образований. При биопсии слизистая оболочка не тянется за щипцами, отрывается от подлежащих слоев.
Лимфофолликулярная гиперплазия. Это своеобразное поражение подслизистого аппарата толстой и тонкой кишки. Иногда в процесс могут вовлекаться все органы пищеварительного тракта, а также подкожные лимфатические узлы и лимфатические узлы органов брюшной полости, в первую очередь брыжейки.
Практически у всех детей, которым проводилась илеоскопия, независимо от заболевания толстой кишки обнаружена лимфофолликулярная гиперплазия подвздошной кишки, границы которой иногда не удавалось установить. Это позволяет считать локальную лимфофолликулярную гиперплазию тонкой кишки без сопутствующих изменений слизистой оболочки и стенки кишки одним из вариантов нормы. В тех случаях, когда лимфофолликулярная гиперплазия захватывает значительные участки тонкой кишки и сопровождается выраженными воспалительными изменениями слизистой оболочки или стенки кишки, она может сопровождаться разнообразными клиническими проявлениями (повышение температуры тела, значительное снижение массы тела, кровотечения, гипоальбуминемия и т. д.).
Больной 11 мес был обследован по поводу стойкой анемии, не поддающейся лечению. Реакция кала на скрытую кровь была стойко положительной. Во время колоноилеоскопии выявлена массивная лимфофолликулярная гиперплазия терминального отдела подвздошной кишки. Лимфоидные фолликулы были слиты в группы, поверхность над ними местами эрозирована. Диагноз: лимфофолликулярная гиперплазия подзвдошной кишки, терминальный илеит. Произведена резекция илеоцекального отдела. Диагноз подтвержден. Наблюдается после операции в течение 3 лет. Практически здоров.
Лимфатический аппарат терминального отдела подвздошной кишки является одним из участков иммунной защиты организма, что позволяет провести определенную аналогию с состоянием миндалин у детей.
Гипертрофия лимфоидной ткани может быть следствием острой и хронической респираторной инфекции, глистной инвазии, лямблиоза и т. д., поэтому после полного клинического обследования ребенка лечение должно быть патогенетически обоснованным.
Обычно при эндоскопии находят круглые, с ровными контурами, диаметром 1-3 мм образования, располагающиеся в подслизистом слое и просвечивающие сквозь слизистую оболочку. Просвет кишки обычно не сужен, стенка эластична, сосудистый рисунок не изменен. При биопсии слизистая оболочка подвижна и лимфоидные образования легко смещаются относительно подлежащих слоев. Если наряду с лимфофолликулярной гиперплазией имеются воспалительные изменения слизистой оболочки, а лимфоидные фолликулы представляют собой пакеты или продольные цепочки, деформирующие просвет кишки, покрытые инфильтрированной слизистой оболочкой и плохо смещающиеся относительно подслизистого слоя, то можно предполагать колит или энтерит.
— Вернуться в оглавление раздела «Хирургия»
Признаки гиперплазиогенных полипов прямой кишки
К клиническим признакам, которые позволяют установить диагноз гиперплазиогенного полипа прямой кишки, относятся следующие проявления нарушения функции толстого кишечника:
- Кровь в кале;
- Понос или запор;
- Постоянные, режущие, тянущие, жгущие боли в области прямой кишки, без выделения кала;
- Ощущение неполного опорожнения;
- Бледность;
- Общая слабость;
- Дискомфорт и боль в животе.
- ·боли в животе, дискомфорт в животе
У 67% пациентов гиперплазиогенные полипы прямой кишки протекают без выраженной симптоматики. Клинические признаки заболевания встречаются редко, они не постоянные по выраженности и продолжительности. При наличии одного из признаков, которые перечислены ниже, проктологи Юсуповской больницы проводят комплексное обследование для исключения более серьёзной патологии прямой кишки:
- Наличие крови в кале при пальцевом исследовании, спонтанном отхождении кишечного содержимого или вне акта дефекации;
- Диарея или запор;
- Ощущение неполного опорожнения кишечника;
- Слизь в кале;
- Признаки анемии (слабость, усталость, головокружение, бледность кожи и видимых слизистых оболочек).
Наиболее простым и доступным методом диагностики является эндоскопия в сочетании с биопсией. При невозможности её выполнить рентгенологи проводят ирригоскопию с двойным контрастированием. 90% полипов размером более одного сантиметра находят во время виртуальной колоноскопии.
Определение и симптомы
Лимфофолликулярная гиперплазия кишечника – это заболевание, при котором на стенке тонкой кишки, толстой кишки и прямой кишке возникают опухолеподобные образования, состоящие из лимфоидной ткани.
Основной симптом лимфофолликулярной гиперплазии кишечника – это частые расстройства кишечника. Пациенты часто сталкиваются с болевыми ощущениями в животе, которые появляются утром или ночью. Выраженные симптомы могут включать нарушение аппетита, тошноту, умеренное повышение температуры тела, снижение веса и общую слабость организма. У женщин может возникнуть менструальные нарушения.
Основным симптомом лимфофолликулярной гиперплазии кишечника является диарея, которая может длиться несколько недель или даже месяцев. Другие симптомы могут включать понос, запор и нехватку энергии из-за уменьшения потребления пищи из-за нежелательных симптомов до дефицита питательных веществ. Человек может также испытывать боль в животе или в промежности, а также газы и уплотнения в области живота.
- Частые расстройства кишечника
- Болевые ощущения в животе
- Нарушение аппетита
- Тошнота
- Умеренное повышение температуры тела
- Снижение веса
- Общая слабость организма
- Менструальные нарушения
Разновидности
Опираясь на интенсивность проявления патологии, медики классифицируют и выделяют пять видов поражения слизистой желудка.
Очаговая гиперплазия
Начинается с формирования единичного полипа, по мере прогрессирования патологии появляются множественные очаги поражения в каждом отделе желудка. Площадь «захвата» бывает разной по форме. Больные ткани имеют тёмный окрас, который заметно выделяется на фоне здоровых участков слизистой.
Очаговая гиперплазия по-другому ещё называется «бородавочной». Зона поражения – участок слизистой с чёткими границами.
Лимфоидная гиперплазия
Развивается как осложнение инфицирования, воспаления узла или язвенной болезни. Подобные процессы активируют иммунитет человека в результате повышается количество лимфоцитов. Это даёт толчок формированию атипичных клеток в зоне лимфатических сосудов, расположенных под эпителием. Как следствие – появление изменений в подслизистой или мышечном каркасе желудка. Из-за места расположения лимфоидная гиперплазия трудно диагностируется.
Фовеолярная гиперплазия
Бесконтрольное разрастание клеток на участке складок слизистой оболочки приводит к увеличению их длины и изменению плотности. Подобное явление происходит после долгого применения нестероидных препаратов или на фоне длительного течения гастрита.
На начальных стадиях никак не проявляется, обнаруживается заболевание случайно при плановом эндоскопическом обследовании
Медики обращают внимание на то, что фовеолярная гиперплазия даёт толчок развитию гиперпластического полита. Поэтому у неё есть второе название «регенераторная»
Железистая гиперплазия
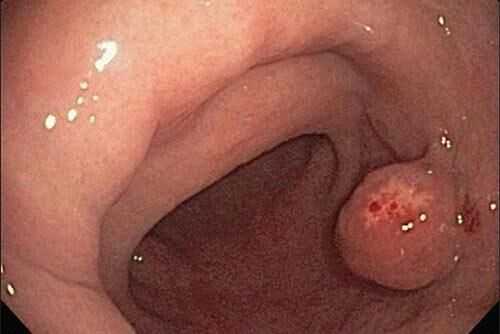
Поражённые ткани разрастаются и уплотняются. На их месте появляются доброкачественные наросты круглой или овальной формы, тело которых состоит из железистых клеток. Новообразования могут иметь ножку, которая состоит из клеток эпителия. Из-за наростов формируются кистозные полости. Подобный вид патологии встречается крайне редко.
Гиперплазия покровного эпителия
Стенки камеры желудка выстланы эпителиальной тканью. Она состоит из столбчатых клеток, которые располагаются в один слой. Если развивается гиперплазия покровно ямочного эпителия желудка происходят функциональные изменения, внутри орган модифицируется.
Накопление муцина в цитоплазме оттесняет ядра клетки в сторону её основания. Формируются ямки, по своей структуре которые напоминают штифт штопора. Активное течение ведёт к началу появления рака желудка.
Лимфофолликулярная гиперплазия
Развивается вследствие длительных воспалительных процессов, постоянного употребления продуктов, в составе которых есть канцерогенные добавки с индексом «Е», из-за чрезмерной активности бактерии Helicobacter pillory или постоянных стрессов. В том случае, если лимфофолликулярная гиперплазия развивается на фоне гастрита, может возникнуть осложнение, способное спровоцировать рак желудка. Зона поражения – клетки лимфатической системы, которая локализуется в фолликулярном слое слизистой.
Гиперплазия антрального отдела
Это место соединения желудка с кишечником, где происходит перетирание пищи и проталкивание химуса в двенадцатиперстную кишку. Высокая нагрузка формирует благоприятные условия для развития заболеваний, вот почему процесс разрастания клеток здесь возникает чаще всего.
Пролиферация всегда становится следствием заражения бактерией Helicobacter pillory. Её жизнедеятельность подавляет местный иммунитет. При развитии заболевания образуется большое количество доброкачественных наростов, использование диагностических процедур позволяет увидеть наличие ямочек или шероховатых валиков, русло которых ветвистое.
Какие виды бывают?

Если уровень витамина B12 недостаточен, это может привести к развитию очаговой формы болезни.
У пациентов могут наблюдаться хронический гастрит с признаками гиперплазии, а также периоды обострения патологии. Существуют различные типы этого заболевания:
- Очаговый гиперпластический гастрит. Характеризуется образованием опухоли размером не более 1,5 см. Развивается из-за недостатка витамина В12.
- Диффузный. Сопровождается множественными очагами на слизистой оболочке желудка.
- Поверхностный гастрит. При нарушении происходит повреждение верхней части внутреннего органа.
- Полипозный или атрофически-гиперпластический. Характеризуется образованием множественных полипов на фоне активности Хеликобактер пилори.
- Эрозивно-гиперпластический. Протекает с лимфоидной гиперплазией слизистой желудка и узловатыми новообразованиями.
- Зернистый или мелкозернистый тип. Наблюдается гипертрофированный очаг размером не более 3 мм. На слизистой оболочке желудка появляются отеки и бугорки.
- Фовеолярная гиперплазия. Патологические изменения затрагивают желудочные ямки, в которые входят железистые протоки.
- Лимфоидная или фолликулярная форма. Особенностью такого типа заболевания является формирование фолликулов из-за чрезмерной концентрации лимфоцитов.
- Гиперпластический рефлюкс-гастрит. Протекает с забросом содержимого 12-перстной кишки в желудок. Из-за этого нарушается целостность слизистой из-за негативного воздействия компонентов, содержащихся в дуоденальном секрете.
- Антральный или ригидный гиперпластический гастрит. Развивается на фоне нарушенного рельефа слизистой желудка. При этом заболевании атрофируются главные клетки фундальных желез, что приводит к прекращению выработки соляной кислоты.
Начинается с очага
Очаг гиперплазии в желудке – это полип в раннем его развитии, имеющий доброкачественное течение и располагающийся в одном определенном месте, очаге. Отсюда и название.
Определяют этот недуг эндоскопическим методом и с использованием специальных красителей. Очаг сразу же окрашивается. Он может быть большим, маленьким, множественным или одиночным. Образуется обычно в результате эрозии слизистой оболочки желудка.
Эрозия слизистой, как правило, провоцирует довольно ощутимый болевой синдром. Поэтому у страдающих этим заболеванием могут возникать схваткообразные боли. Они периодически повторяются, возникая, нередко, как реакция на провоцирующие продукты питания.
Кроме этого, еще одним признаком наличия очаговой гиперплазии служит развивающаяся анемия. Её признаки могут проявляться время от времени. И это тоже повод обратиться к гастроэнтерологу.
В лечении очаговой гиперплазии применяют медикаменты, а также диетическое питание, полностью исключающее жиры. Медикаменты подбираются в зависимости от первопричины недуга. В большинстве случаев это – гормональные препараты.
Лечение
Лечит гиперплазию желудка гастроэнтеролог, при необходимости он может направить к онкологу или к хирургу, но оперативное вмешательство требуется в редких случаях, чаще назначается консервативное лечение.
Медикаментозное лечение
Если у больного гиперплазия желудка лечение — это борьба с основным заболеванием, из-за которого возникла эта патология. Доктор может назначить или антибактериальные средства, если нужно бороться с антибактериальной инфекцией, или же гастропротекторы, которые защищают слизистую желудка. Если причина появления заболевания – повышенная кислотность, то назначаются препараты, которые снижают кислотность. Могут помочь и гормональные средства в тех редких случаях, когда болезнь вызвана гормональными сбоями.
Оперативное вмешательство
Если полипов стало слишком много и они достигли значительных размеров, то доктор может назначить эндоскопическую полипэктомию, когда их убирают при помощи эндоскопа. В крайнем случае, делается открытая операция на желудок или же удаляется часть органа.
Диета
питание при гиперплазии желудка
Если у человека гиперплазия желудка, пациенту назначается диетическое питание, то есть разрешены только продукты, безопасные для слизистой оболочки желудка, не вызывающие ее раздражение. Диета во многом зависит от основного заболевания, которое стало причиной появления гиперплазии. Однако некоторые правила питания подходят для всех больных с этой патологией, например, дробное питание. Пациент должен питаться не менее 5 раз в день, небольшими порциями.
Среди запрещенных продуктов питания:
- спиртные напитки;
- газировка, кофе, крепкий чай;
- острые и жирные, жареные блюда;
- слишком горячая еда.
Народная медицина
Если лечащий врач не против, можно использовать и народные методы. Но противопоказанием к их использованию может быть наличие того или иного заболевания. Поэтому до того, как пить те или иные настои или отвары, изучите все противопоказания к каждой траве, которая входит в этот отвар, и только после этого начинайте лечение.
Желудочные заболевание хорошо лечит ромашка аптечная, которая является прекрасным антисептиком. Она убирает боль и мышечные спазмы. Антибактериальными свойствами обладает и корень имбиря. Избавиться от изжоги и тошноты помогает перечная мята.
Есть и другие рецепты, которые помогают вылечить гиперплазию, например, настой из корней петрушки. Для его приготовления возьмите 250 мл кипящей воды и залейте 1 ст.л. измельченных корней, оставьте настаиваться на ночь. Принимать это лекарство нужно утром, днем и вечером по 1 ст.л.
Полезен отвар из иван-чая. Вам понадобится 10 г измельченной травы, которую заливают 250 мл воды. Отвар нужно кипятить не менее четверти часа, после чего оставить на 1 час. Потом надо долить воды, так, чтобы восстановить первоначальный объем. Пить отвар нужно по 3 раза в день, по 1 ст.л., до еды.
https://youtube.com/watch?v=CRMmZol91dU
Гиперплазию желудка было бы ошибкой называть отдельным заболеванием, это скорее патологический процесс, который сопровождает многие болезни (чаще всего гастрит). При появлении этих и других симптомов лучше сразу же сходить в поликлинику, обследоваться и начать лечение. Вылеченные заболевания желудка – это гарантия того, что у вас не появится гиперплазия. Большую роль играет и правильное питание, здоровый образ жизни. Вовремя проведенное лечение в некоторых случаях может спасти жизнь, например, предотвратить появление рака желудка.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Вероятные осложнения
Клинические признаки гиперплазии кишечника появляются при объединении лимфоидных клеток в крупные конгломераты. Вследствие этого развивается гиперемия слизистой органа.
Оболочка постепенно истончается, покрывается эрозиями. Прогрессирование такого состояния разрушает слизистую, чревато желудочно-кишечным кровотечением. Данное осложнение требует незамедлительного устранения, так как смертельно опасно для больного.
Продолжительное протекание патологии нередко вызывает истощение организма, резкое и существенное снижение массы тела, ухудшает эмоциональное состояние человека, вызывает депрессию, постоянное раздражение.
Пациенты теряют концентрацию, работоспособность, становятся апатичными. Крайне редко гиперплазия кишечника перерождается в злокачественное образование, которое стремительно прогрессирует, вызывает метастазы и заканчивается летальным исходом.





























