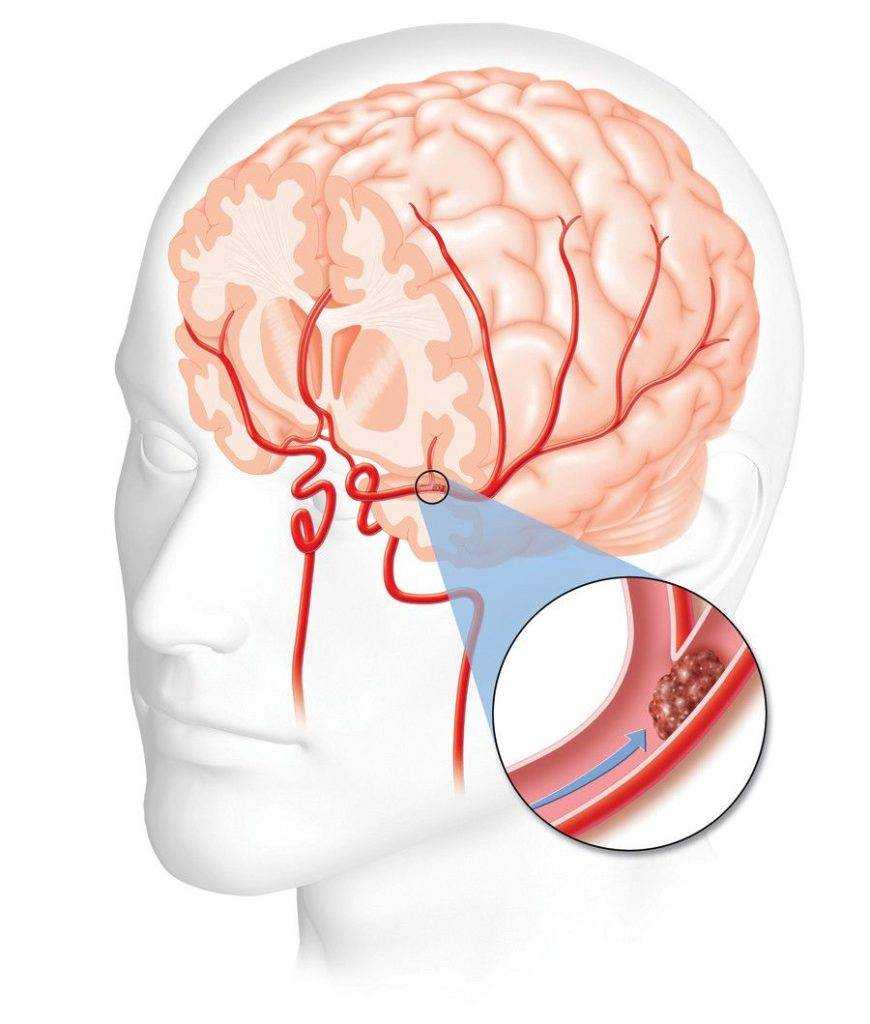
От чего возникает инсульт?
К основным причинам инсульта у женщин старше 50 лет относятся следующие патологические состояния:
- Артериальная гипертензия. Сосуды головного мозга могут выдерживать повышенное давление, однако постоянные нагрузки приводят к снижению эластичности артериальных стенок. При этом повышается риск их разрыва и возникновения геморрагических осложнений.
- Сердечно-сосудистые нарушения. Аритмия и ишемическая болезнь сердца провоцируют образование тромбов, которые закупоривают мозговые сосуды, повышая вероятность возникновения инсульта.
- Высокий уровень холестерина в крови. Атеросклероз — еще одна причина перекрытия просветов крупных сосудов, вызывающего ишемию тканей головного мозга.
- Сахарный диабет. Опасным последствием этой болезни является воспаление стенок вен и артерий, приводящее к снижению эластичности сосудов — они становятся хрупкими и ломкими, что со временем приводит к разрыву.
- Аневризмы артерий головного мозга. Мешкообразные выпячивания имеют тонкие стенки. При постоянном давлении крови образование разрывается, из-за чего происходит кровоизлияние в ткани головного мозга.
- Заболевания, сопровождающиеся изменением свертываемости крови. Повышенная вязкость становится причиной тромбообразования, при котором происходит закупорка мозговых сосудов.
- Ожирение и неправильное питание. Употребление большого количества животных жиров приводит к появлению атеросклеротических отложений, повышающих риск возникновения инсульта.
- Курение. Эта привычка приводит к сужению мозговых сосудов и повышению внутричерепного давления. Эти факторы играют важную роль в развитии ишемических поражений.
Лечение инсульта у старого человека
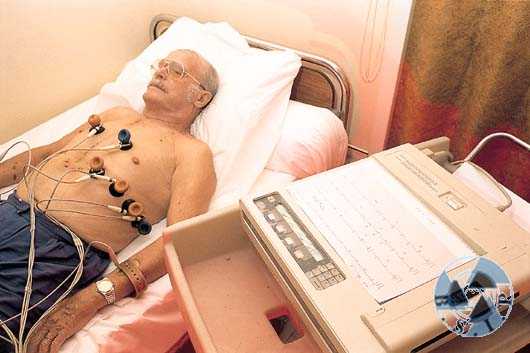
При признаках инсульта необходимо обратиться к кардиологу. После сбора необходимой информации от родственников и непосредственно самого пациента лечащий врач назначает анализы крови и проводит:
- эхокардиографию;
- электрокардиограмму;
- магнитно-резонансную (компьютерную) томографию;
- ультразвуковое исследование.
Все это позволит выявить патологию, место локации очага, определить вид инсульта.
Больному также необходимы осмотры нейрохирурга и офтальмолога, которые могут выявить другие пораженные участки в организме.
Довольно сложно определить патологию при геморрагическом инсульте у пациентов старше 75 лет. Обычно у таких больных слабо выражены изменения в анализе крови или они также могут указывать на другие заболевания. Медики в таких случаях проводят дополнительное обследование, например электроэнцефалографию, ангиографию.
Лечение должно проходить только в стационарных условиях под наблюдением врача. Специалист может запретить перевозить больного в стационар только в случае тяжелейшей комы при сильнейшем нарушении жизненных функций.
Для того чтобы лечение принесло пользу пожилому больному, ему необходимо соблюдать последовательность процедур, пройти их полный курс и последующие реабилитационные мероприятия. Только при таких условиях старый человек сможет скорее прийти в себя после перенесенного приступа.
В основе лечения после инсульта лежит главная задача — восстановление работы сердечно-сосудистой системы, защита сохранившихся клеток мозга. После того, как пациент будет выведен из тяжелого состояния, ему назначают прием медикаментозных препаратов и физиотерапию.
Лекарства для лечения инсульта у старого человека отпускаются только по рецепту. Среди них:
- Ингибиторы ангиотензинпревращающего фермента. Лекарственные препараты, нацеленные на снижение давления через сокращение тонуса сосудов. Весьма обширная группа медикаментов не влияет на наличие холестерина и не действует на атеросклероз.
- Блокаторы рецепторов 2 класса. Отличаются длительным периодом действия, стабильно снижают давление, практически не имеют побочных эффектов. В обычной терапии часто назначаются при хронической гипертонии.
- Диуретики. Применяются в случае, если первые группы препаратов противопоказаны пациенту в силу разных, чаще всего, возрастных причин.
- Бета-блокаторы. Предназначены для расширения периферических сосудов, понижают давление, помогают бороться с аритмией.
- Антагонисты кальция. Как правило, используются для лечения инсульта в пожилом возрасте при наличии сопутствующей стенокардии и других нарушений сердечного ритма. Нередко назначают вместе с ингибиторами АПФ.
- Блокаторы адренергических рецепторов. Применяются для снижения давления. Могут быть использованы при почечной недостаточности и сахарном диабете.
- Препараты центрального действия. При выраженном эффекте сокращения аритмии способны также понижать давление. Используются при комплексном оздоровлении сердечной мышцы.
- Сосудистые препараты. При инсульте у старого человека вводятся в виде инъекций для восстановления нервных клеток и сосудов головного мозга.
- Ноотропы. Незаменимы в период реабилитации больных преклонного возраста для восстановления клеток головного мозга.
- Антигипоксанты. Профилактические препараты. Назначаются при наличии рисков развития кислородной недостаточности.
- Тромболитики разжижают кровь, предотвращают образование тромбов и бляшек, применяются для восстановления состава крови.
В реабилитационный период в рацион больного включают различные натуральные добавки и витамины.

Какое лечение назначает врач в зависимости от вида инсульта?
1. При геморрагической форме больному вводят внутримышечно инъекции глюконата кальция, а внутривенно — хлорида кальция. При лечении применяют «Рутин», «Викасоп», «Дицинон», аскорбиновую кислоту с желатином, «Рутамин», аминокапроновую кислоту. При необходимости путем оперативного вмешательства удаляют латеральную гематому. В экстренных случаях могут применяться другие хирургические операции.
2. При ишемическом инсульте применяются вазодилататоры и никотиновая кислота. Больному рекомендовано использовать «Трентал», «Стугерон», «Гепарин», «Фенилин», «Аспирин», «Продектин», «Компламин», растворы диэтифена и кокарбоксилазы.
Первые признаки

Существует лёгкий тест, который поможет удостовериться в признаках нарушенного кровообращения:
- Необходимо попросить человека улыбнуться. Если одна часть лица осталась неподвижной – есть поражение головного мозга.
- При просьбе поднять руки кверху и удержать их в таком положении, больной не может этого сделать из-за выраженной мышечной слабости.
- При остром нарушении кровообращения больной не сможет четко повторить сказанную проверяющим фразу. Данный симптом говорит об нарушении артикуляции речи.
- В случае инсульта, если попросить больного высунуть язык, то можно заметить, что он отклоняется в какую-либо из сторон.
Также первый признак инсульта у женщин может проявляться в выраженной боли в грудной клетке, что иногда затрудняет правильную диагностику.
Сами врачи подразделяют симптомы ОНМК на общемозговые и очаговые, которые зависят от обширности и локализации патологического процесса. Яркая головная боль, тошнота и многократная рвота, нарушение сознания вплоть до развития комы и тонико-клонические судороги относятся к общемозговым проявлениям, в основе которых лежит острая гипоксия вещества головного мозга.
Очаговая неврологическая симптоматика заключается в частичной или полной потере движений в конечностях со стороны противоположной поражению, невозможности вызвать сухожильные рефлексы и в мышечной гипотонии.
Также на аналогичной стороне будет снижение или отсутствие чувствительности. Частое проявление – расширение зрачка и постоянное положение глаз в сторону патологического очага. Определяется сглаженность носогубной складки и опущение одного угла рта.
Врач-невропатолог может определить наличие патологических рефлексов, свидетельствующих о поражении коры больших полушарий.
При кровоизлиянии в подпаутинное пространство (под внутреннюю оболочку мозга), появляется нестерпимая головная боль, выраженные общемозговые проявления и развивается коматозное состояние.
Поражение ствола мозга проявляется в быстром впадении в кому, наличием двусторонних параличей, нарушением глотания и дыхания, что в 85-90% случаев заканчивается смертью.
В случае кровоизлияния в лобную долю кроме общих симптомов изменяются и поведенческие реакции человека: вновь появляются безусловные рефлексы, которые в норме есть лишь у новорожденных, возникает яркая агрессия или наоборот – апатия, чрезмерное употребление бранных слов.
Коротко о главном — особенности ишемии и геморрагии
Выделяют два основных вида инсульта:
- Ишемический. Приводит к сокращению сосудов в голове, что закупоривает их стенки, вызываю гипоксию.
- Геморрагический. Процесс кровоизлияния в головной мозг, зачастую возможен летальный исход.
По статистическим данным соотношение между двумя видами составляет 80% на 20% (Consilium Medicum №02 2000).
Ишемический инсульт может развиться в любом возрасте — у детей, подростков, людей среднего возраста и пожилых. Степень тяжести последствий также индивидуальна, зависит от скорости принятия решений после приступа, правильности диагностики, назначенного лечения.
Геморрагический инсульт может случиться с человеком любого возраста. Он возникает резко, сопровождается тяжелым состоянием пациента, постоянными рвотными рефлексами и сильной головной болью. При первых признаках человек часто теряет сознание.
Причины:
- резкие движения, смена положения;
- еда с большим количеством жира и прочих вредных составляющих;
- вредные привычки — курение, алкогольная зависимость, наркомания;
- высокая температура воды при водных процедурах или на улице;
- чрезмерная нагрузка физического или психологического типа на организм человека;
- сердечная аритмия;
- проблемы с артериальным давлением.
Информация об инсульте — кликабельно
Если признаки и болевые ощущения проходят в течение суток, скорей всего у человека был микроинсульт.
Симптоматика левостороннего и правостороннего инсульта различается
Алгоритм действий при появлении симптомов:
- Положить больного на горизонтальную поверхность, голову держать под углом 30 градусов.
- Если пострадавший ощущает резкие рвотные рефлексы, нужно развернуть его голову вбок.
- Следует внимательно следить за изменением давления и пульса. Рекомендуется замерять их и отслеживать колебания.
- При появлении врачей скорой помощи следует полностью описать картину произошедшего. Рассказать, какие действия были предприняты до приезда медиков.
Причина развития и группы риска
Инсульт – это одно из самых тяжёлых заболеваний, которое происходит в кровеносных сосудах мозга. Оно приводит к серьёзному нарушению кровообращения в каком-либо из участков кровеносной сети.
Поскольку большей частью функций человеческого организма управляет нервная система, а ей, соответственно, управляет мозг, то любые патологические процессы и нарушения в его работе приведут к сбою двигательных процессов конечностей, параличу или даже летальному исходу. У пациентов отключается речь, появляются серьёзные проблемы с памятью и зрением, нарушается чувствительность и равновесие.
В группу риска входят лица, страдающие от следующих отклонений:
- гипертония; сахарный диабет; ожирение; повышенный уровень холестерина; аритмия; малоподвижный образ жизни; гемофилия.
Женщины чаще всего сталкиваются с инсультом после 60 лет. Особенно осторожными нужно быть пациенткам с факторами, которые могут спровоцировать инсульт. К ним относят:
- регулярный сильный стресс; физическое истощение или переутомление; скачки артериального давления; перепады атмосферного давления (если пациент метеозависим); тяжёлое алкогольное опьянение; перегрев; переохлаждение.
Профилактические меры и рекомендации при мини-инсульте у женщин
Как и во многих других случаях заболеваний, важную роль в профилактике мини-инсульта играет правильный образ жизни. Ежедневная физическая активность, умеренное употребление алкоголя, отказ от вредных привычек и регулярный медицинский осмотр — все это помогает уменьшить риск мини-инсульта.
Также важно контролировать свое давление и уровень холестерина в крови. Если у вас уже есть диагноз гипертонии или гиперлипидемии, необходимо следовать рекомендациям врача, принимать назначенные препараты и регулярно контролировать показатели
При наличии факторов риска (например, сахарный диабет, ожирение, наследственная предрасположенность) необходимо обратиться к врачу и получить рекомендации по профилактике мини-инсульта.
Помимо этого, важно следить за своим питанием и употреблять продукты, богатые витаминами и минералами. Полезны для сердечно-сосудистой системы орехи, рыба, овощи, фрукты, зелень и бобовые
Если у вас возникли какие-либо симптомы, напоминающие мини-инсульт, необходимо незамедлительно обратиться к врачу. Быстрая и правильная реакция может спасти жизнь и предотвратить развитие болезни.
Причины, вызывающие гибель клеток мозга и приводящие к летальному исходу
Гибель клеток ствола мозга и мозжечка, что может привести к смертельному исходу, может возникнуть из-за нарушения питания и оксигенации клеток, а также из-за смещения или отека тканей. Это может включать следующие случаи:
- кровоизлияние в ствол головного мозга и мозжечок;
- ишемия глубоких частей мозга;
- кровоизлияние в желудочки мозга, что может привести к нарушению циркуляции спинномозговой жидкости, окклюзионной гидроцефалии, отеку и смещению ствола головного мозга;
- отек мозга, который может быть постепенным или быстрым и привести к смещению структур мозга и вклинению ствола головного мозга в большое затылочное отверстие.
Анатомия инсульта: что происходит при правостороннем ишемическом инсульте
Инсульт ишемический правая сторона: последствия и лечение
Правое полушарие мозга контролирует различные функции, включая пространственное восприятие, невербальную коммуникацию и визуальное восприятие. Таким образом, ишемический инсульт в этой области может привести к таким симптомам, как трудности с распознаванием лиц (прозопагнозия), пренебрежение пространством, когда пациенты не осознают окружающий мир по другую сторону от них, и проблемы с творческим мышлением. Индивидуальность каждого случая инсульта делает процесс выздоровления в высшей степени индивидуальным.
Симптомы правостороннего инсульта
Когда инсульт поражает правую часть мозга, это также может ухудшить суждения и привести к левостороннему невниманию, проблемам с распорядком дня и даже эмоциональным колебаниям. Понимание этих симптомов имеет решающее значение для ближайших членов семьи и медицинского персонала, чтобы снизить риск несчастных случаев и способствовать эффективному общению
Пожилым женщинам может потребоваться особое внимание при наблюдении за этими симптомами, поскольку они могут принять их за нормальное старение, тем самым потенциально откладывая жизненно важные вмешательства, которые имеют решающее значение в случаях инсульта
Воздействие факторов риска на развитие мини инсульта
Мини инсульт — это состояние, которое происходит, когда кровь не достигает мозга в достаточном количестве, из-за чего часть мозга не получает достаточно кислорода и питательных веществ. Это может привести к ухудшению функций, которые контролируются этой частью мозга.
Существует много факторов риска, которые могут привести к развитию мини инсульта у женщин. Первый из них — это высокое кровяное давление. Если давление остается высоким на протяжении продолжительного времени, это может привести к повреждению прочности маленьких кровеносных сосудов, которые могут быть ответственными за перенос крови в мозг.
Другой фактор риска — это высокий уровень холестерина в крови. Холестерин — это жироподобный материал, который может помочь присоединиться крови к стенкам артерий. Если холестерин слишком высок, это может привести к возникновению более толстых наслоений, что может затруднить ход крови к мозгу.
Некоторые другие факторы риска, которые могут быть связаны с мини инсультом, — это курение, инсульт в анамнезе, нездоровое питание, физическая неактивность и диабет. Если вы женщина и у вас есть какой-либо из этих факторов риска, вам следует обратиться к врачу и рассказать о своих опасениях.
- Контроль давления крови, лекарства для здоровья сердца и устойчивую диету можно принимать как профилактику.
- Ограничения на курение, употребление алкоголя и ответственное отношение конечно же помогут уменьшить риск возникновения инсульта
- Ежедневные упражнения и физическая активность можно добавить в нормальный образ жизни — это может существенно снизить риск возникновения инсульта.
Иногда все вышеперечисленные меры предосторожности могут не помочь в предотвращении мини инсульта у женщин
Важно оставаться бдительными и рано обращаться к врачу, если вы обнаруживаете хотя бы один из симптомов, связанных с начальным развитием инсульта
Что может быть после резкого нарушения кровоснабжения головного мозга?
Прежде всего, стоит сказать, что тяжесть последствий инсульта зависит непосредственно от того, как быстро пациентке была оказана помощь
Счет идет буквально на минуты, поэтому так важно не допускать промедлений и вызвать скорую, либо как можно быстрее самостоятельно доставить больную в медицинское учреждение
Ишемический паралич
Негативные последствия ишемического инсульта варьируются в зависимости от участка мозга, в котором была нарушена циркуляция крови.

нарушения мимики, мелкой моторики, ощущение слабости или тяжести (как правило, локализуется на одной стороне тела), парез;
полная или частичная потеря чувствительности на отдельном участке тела;
спутанная и невнятная речь, трудности с подбором слов;
трудности с пониманием речи окружающих;
ухудшение зрения, ощущение двоения в глазах, сокращение полей зрения;
утрата навыка чтения и письма;
проблемы с памятью, вниманием, снижение качества мышления;
нарушения эмоционального характера, в том числе развитие депрессии.
Риск инсульта у женщин существенно возрастает в период беременности, а также при приеме оральных контрацептивов.
Геморрагический паралич
Специалисты рассматривают последствия геморрагического инсульта с точки зрения расположения гематомы. Принято выделять инсульты, произошедшие в правом и левом полушариях головного мозга.
Для геморрагического инсульта, поразившего правое полушарие, характерны:
- частичный или полный паралич левой половины тела;
- снижение остроты зрения или полная слепота;
- нарушение глотательной функции;
- бессонница;
- постоянные головокружения.

Геморрагический инсульт, локализованный в левом полушарии, вызывает
- частичный или полный паралич правой половины тела;
- утрата некоторых речевых функций;
- нарушение способности логически мыслить и распознавать причинно-следственные связи.
Инсульт, развившийся у беременной пациентки, с большой долей вероятности приведет к выкидышу или преждевременным родам.
Микроинсульт
Микроинсульт или транзиторная ишемическая атака (ТИА) представляет собой нарушение мозгового кровообращения длительностью от нескольких минут до суток.Это заболевание протекает с менее выраженными симптомами, а закупорка в сосуде зачастую разрешается сама по себе, без хирургического вмешательства.
Среди последствий микроинсульта у женщин выделяют:
- головную боль и головокружение;
- онемение определенного участка тела;
- нарушение памяти;
- раздражительность и стихийные смены настроения;
- риск развития «молчащего инсульта» (бессимптомного).
Несмотря на то, что последствия микроинсульта не так деструктивны и в большинстве случаев обратимы, специалисты считают ТИА тревожным сигналом и возможным предвестником обширного инсульта.
Из статей наших экспертов вы узнаете, сколько лежат в больнице и реанимации с инсультом и дают ли впоследствии инвалидность.
Лечение в стационаре
При госпитализации больным ишемическим инсультом назначается общее лечение в палатах интенсивной терапии, а после установления причины болезни проводится специализированная терапия в неврологическом отделении. После выписки проходит длительное восстановление утраченных функций.
Недифференцированная помощь пациентам включает:
- оксигенотерапию или искусственную вентиляцию легких под постоянным контролем содержания кислорода в крови;
- коррекцию работы сердца, поддержание артериального давления, мониторинг ЭКГ;
- восстановление нормальных показателей состава крови;
- введение в барбитуратную кому для ограничения очага разрушения;
- охлаждение головного мозга (церебральная гипотермия).
Медикаментозное лечение в острую стадию инсульта проводится группами препаратов, указанными в таблице.
Одновременно рекомендована профилактика нарушения дыхания, воспаления легких, мочевого пузыря, почек, развития пролежней, тромбоза и тромбоэмболии.
После установления диагноза в первые часы развития ишемического инсульта основным методом специализированного лечения является восстановление проходимости сосуда. Для этого применяют введение тромболитиков (Актилизе), разрушение тромба ультразвуком с последующим удалением при помощи аспирации.
Если установлено, что тромб образован в полости сердца, то вводится гепарин или Фраксипарин. При невозможности проведения тромболитической терапии или выявлении противопоказаний назначают Клопидогрель и Аспирин, сосудорасширяющие средства (Нимотоп, Кавинтон).
Последствия
Около 40% пациентов с инсультом не выживают после этой болезни. С другой стороны, остальной процент полностью или в значительной степени способен жить в постинсультный период без непосредственной зависимости от помощи окружающих.
Уже сегодня можно в разной степени лечить это состояние, противодействовать его повторению. Но в любом случае, применяется правило «time is brain» – «время – это мозг». Т.е. чем скорее пациент с инсультом получает помощь, тем больше шансов на выздоровление.
Также больше шансов на полное восстановление у пациентов с ишемическим инсультом, чем с геморрагией (кровоизлиянием). Решающее влияние на степень последующего повреждения оказывает длительность недостаточной циркуляции крови в мозге, следовательно, нехватки кислорода и питательных веществ в нервных клетках. Другие факторы – быстрый и правильный диагноз, своевременное оказание неотложной помощи (реанимация), последующее наблюдение, особенно реабилитация.

Хорошей новостью является постепенное улучшение прогноза пациентов с инсультом. Более высокая выживаемость и сокращение числа пациентов с тяжелыми неврологическими нарушениями в первую очередь связаны с организацией ухода за больными в послеинсультный период. Каждого человека с подозрением на мозговой инфаркт направляют в комплексный цереброваскулярный центр, специализирующийся как на неотложной, так и на последующей помощи пациентам.
Реабилитация при инсульте
Цель реабилитации у пожилых людей заключается в том, чтобы помочь пациенту восстановить навыки, которые затронул инсульт, воздействуя на часть мозга. Последующая реабилитация направлена на восстановление независимости пациента и улучшение его качества жизни. Возможности для восстановления каждого человека различны. Исследователи обнаружили, что центральная нервная система адаптивна и может восстановить некоторые функции. Кроме того, было установлено, что приобретенные навыки должны осуществляться непрерывно.
В некоторых случаях клетки мозга могут быть повреждены только временно и своевременно восстанавливать свои функции. В других случаях мозг может реорганизовать свое собственное функционирование. Некоторые пациенты с инсультом испытывают неожиданное выздоровление, которое невозможно объяснить. Статистика восстановления после инсульта показывает:
- -10% выживших после инсульта почти полностью восстановились,
- 25% излечиваются с незначительными травмами,
- 40% испытывают умеренные или тяжелые расстройства, требующие особого ухода,
- 10% нуждаются в доме престарелых или в других учреждениях.
Реабилитационные мероприятия начинаются в больнице, как можно раньше после инсульта. У пациентов, которые стабильны, реабилитация может начаться через два дня после инсульта и должна быть продолжена по мере необходимости.
Существует ряд подходов к реабилитации после инсульта, некоторые из которых все еще находятся на очень ранних стадиях развития. Мероприятия по реабилитации могут включать все или некоторые из следующих видов деятельности.
Физическая активность:
- Укрепление моторных навыков. Включает различные упражнения, которые помогут улучшить мышечную силу и координацию, включая поддержку глотания,
- Упражнения на мобильность — это может включать обучение ходить с помощью таких средств, как костыли или трости,
- Ограничительная терапия — означает ограничение движения конечности пациента при тренировке с пораженной конечностью для улучшения ее функции,
- Увеличение объема движения — включает в себя группу упражнений и другие терапевтические процедуры, которые уменьшают мышечную спастичность и восстанавливают объем движения конечностей.

Технически активная физическая деятельность:
- Функциональная электрическая стимуляция — включает в себя использование электрических импульсов для стимуляции ослабленных мышц, вызывая их сокращение.
- Робототехника. Различные роботизированные устройства используются для оказания помощи пострадавшей конечности. Посредством повторяющихся движений они помогают восстановить силу и функцию конечности.
- Виртуальная реальность — использование видеоигр может быть полезно для компьютерной терапии с участием пациентов с виртуальной средой. Такие приемы активно внедряются зарубежом и малоизвестны в России.
- Неинвазивная стимуляция головного мозга — метод, подобный транскраниальной магнитной стимуляции, был успешно использован для улучшения некоторых моторных функций.
Когнитивная деятельность:
- терапия нарушений связи — их можно использовать для восстановления способности говорить, слушать, писать и понимать,
- психологическая оценка и лечение — это может включать в себя тестирование когнитивных функций пациента и эмоциональных установок,
- лекарства — некоторые лекарственные препараты, влияющие на настроение, используются у некоторых пациентов с депрессивными симптомами.
Для реализации вышеупомянутых событий в процессе реабилитации принимают участие различные специалисты, такие как:
- реабилитологи — специалисты по реабилитации после травм или увечий,
- неврологи — специалисты по профилактике, диагностике и лечению инсульта и других заболеваний головного и спинного мозга,
- реабилитационные медсестры — обученные для оказания помощи пациентам с ограниченными возможностями,
- специалисты по физиотерапии,
- профессиональные терапевты — помогают пациентам заниматься повседневными делами, такими как прием еды, купание, одевание, письмо, приготовление пищи и т. д.,
- диетологи,
- социальные работники,
- нейропсихологи и другие.

Как не пропустить инсульт у старого человека

Мы уже говорили о том, что инсульт у пациентов старше 80 лет несет необратимые последствия. Поэтому, как только вы заметили вышеперечисленные признаки недуга у своих близких или знакомых, перешагнувших восьмидесятилетний рубеж, сразу же обратитесь за помощью к специалистам.
Если у молодых людей при инсульте проявляются лишь пара–тройка симптомов, то у старого человека инсульт проявляется во всем многообразии, протекает ярко и тяжело.
Вас должны насторожить общие симптомы: головокружение, головная боль, нарушенная координация движений, онемение какой-то одной стороны тела.
Геморрагический инсульт характеризуют следующие признаки:
- внезапная и сильная головная боль;
- учащенное дыхание, сопровождаемое хрипами;
- покраснение кожных покровов, особенно лица;
- резкое повышение давления;
- прерывистое сердцебиение;
- возможная рвота;
- онемение конечностей и лицевых мышц.
В первые минуты геморрагического приступа сразу после разрыва сосуда человек может потерять сознание. От того как локализуется внутричерепное кровоизлияние, может произойти потеря зрения и слуха. Рвота при инсульте может привести к аспирации у старого человека, и, следовательно, к остановке дыхания. При наиболее тяжелых формах у пациентов наблюдаются судороги или даже наступление комы.
Признаки ишемического инсульта:
- тошнота и рвота на фоне головной боли;
- вялые нарушенные движения, невозможность поднять или даже пошевелить конечностями;
- раздвоение при взгляде на предметы, размытая картинка перед глазами;
- головокружение и дезориентация;
- нарушение чувствительности;
- онемение полости рта, невозможность разговаривать.
При ишемической форме симптомы проявляются постепенно. Острейшей фазой считаются первые 6 часов после приступа.
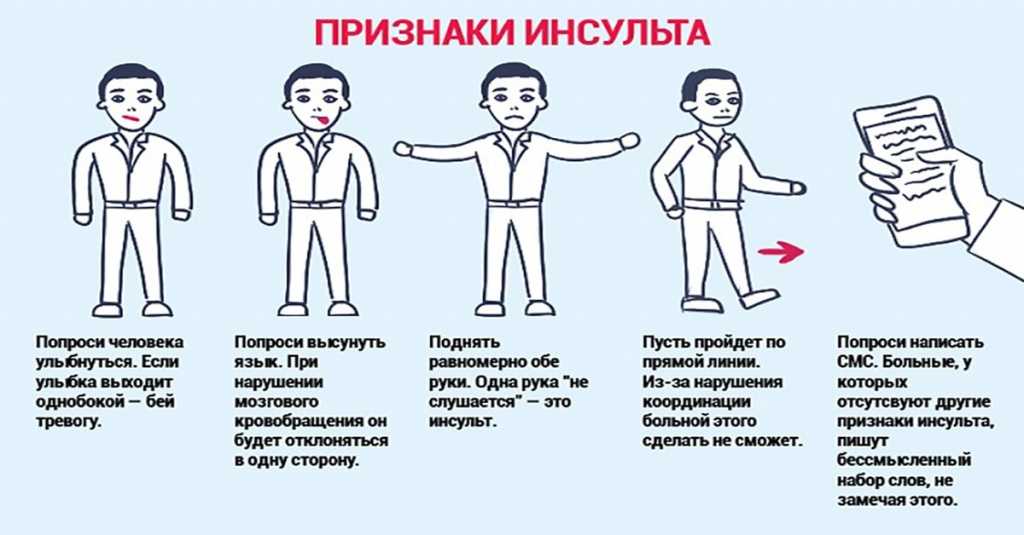
Если вы предполагаете, что у старого человека произошел инсульт, то еще до приезда бригады врачей вы можете самостоятельно определить первичный диагноз, проведя простые тесты:
Попросите больного улыбнуться. Если произошел инсульт, то одна часть лица останется без движения.
Пусть человек попытается одновременно поднять или хотя бы вытянуть руки вперед
При инсульте это удастся сделать только одной рукой.
Попытайтесь говорить с пострадавшим, обратите внимание на его артикуляцию. При нарушении мозгового кровообращения произнести слова практически невозможно.
Предложите человеку высунуть язык, у больного его кончик непременно отклонится в сторону, в направлении очага поражения мозговых тканей.
Даже если только один из тестов не удалось пройти, скорее всего, у больного произошел инсульт. В этом случае нельзя терять времени, а необходимо оказать ему первую помощь.
Температура при инсульте у старого человека — важный показатель для определения тяжести приступа. Чем позже от начала инсульта у человека повысилась температура, тем неблагоприятнее прогнозы для больного, велик риск летального исхода. Высокая температура также является критическим показателем, который помешает впоследствии организму восстановиться. Это обусловлено тем, что гипертермия усугубляет кровоизлияние и гематома начинает давить на мозг.
Факторы риска инсульта у старых людей
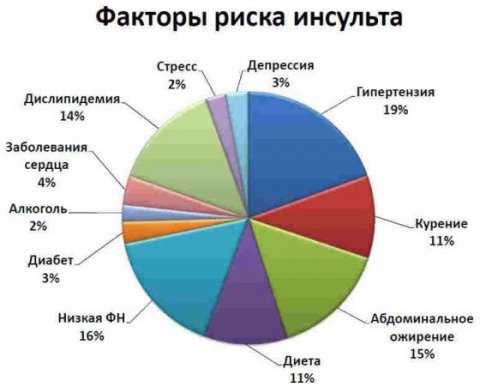
От этого заболевания страдают люди всех возрастов, однако наиболее типичен инсульт у старого человека. Медики считают, что вероятность патологии возрастает у тех, кто достиг 60 лет, и удваивается с каждым прожитым десятилетием. По статистике, 75 % всех зафиксированных инсультов случаются у людей от 65 лет и старше. Поставленный диагноз вызывает серьезные осложнения в преклонном возрасте, организм восстанавливается крайне редко и не до конца. Причины инсульта у старого человека чаще всего связаны с сопутствующими заболеваниями, которые провоцируют проблемы с сосудами. Как правило, это:
- Выраженная гипертензия (стойкое повышенное артериальное давление), осложненная частыми гипертоническими кризами (3–4 раза в год) — один из самых серьезных факторов риска после 80 лет.
- Фибрилляция предсердий (мерцательная аритмия), когда сердцебиение происходит с нерегулярным интервалом и провоцирует образование тромбов. При циркуляции крови тромб может попасть в сосуды головного мозга и вызвать инсульт.
- Повышенный уровень холестерина в крови. С возрастом в организме человека происходит нарушение липидного обмена, на внутренних стенках сосудов растет количество холестериновых отложений, образуются тромбы, осложняющие нормальный кровоток и вызывающие инсульт.
- Малоподвижный образ жизни, плохой метаболизм и ожирение. Хрупкие кости, всевозможные болезни суставов становятся причиной того, что люди после 80 лет меньше двигаются, наращивают излишнюю жировую массу, что вместе с другими факторами может привести к инсульту.
- Заболевания почек. Нарушения мочевыводящей системы самым пагубным образом сказываются на кровообращении, тем самым повышая риск развития инсульта.
- Эндокринные заболевания, при которых избыток каких-либо гормонов приводит к повышенному давлению.
- Сахарный диабет является крайне опасной причиной возникновения инсульта. При этом заболевании у больного происходит обезвоживание организма, на этом фоне стенки сосудов деформируются, на их стенках образуются пробки и наросты, кровь сгущается.
- Острая ревматическая лихорадка — воспаление соединительных тканей, в том числе оболочки сосудов и сердца.
- Инфаркт миокарда в анамнезе (некроз участка сердечной мышцы), присутствующий у пациента после 80 лет, дает верный прогноз инсульта у старого человека.
- Любая острая вирусная инфекция на фоне хронического заболевания также может стать причиной инсульта.
- Наиболее частая причина инсульта у старого человека — атеросклероз сосудов, при котором образовавшиеся бляшки закупоривают проход крови, а при попадании в мозг провоцируют приступ. Случается, что больной может перенести последовательно несколько микроинсультов, но из-за их невыраженной симптоматики он не придает значения своему состоянию.

Ученые-медики вывели закономерность, что до 80 лет инсульт чаще настигает женщин, а вот после 82–85 лет — мужчин.






























