Аспекты хирургического лечения ГПОД
Оперативное устранение хиатальных грыж проводится под эндотрахеальным наркозом через лапароскопический доступ. Пациент находится в положении лежа на спине. В качестве профилактики венозных тромбоэмболических осложнений (ВТЭО) обязательно использование компрессионного трикотажа. Устанавливается мочевой катетер .
Первый (10 мм) троакар (А) устанавливается в околопупочной области выше и слева от пупка, примерно в 15 см от мечевидного отростка (рис.1) .
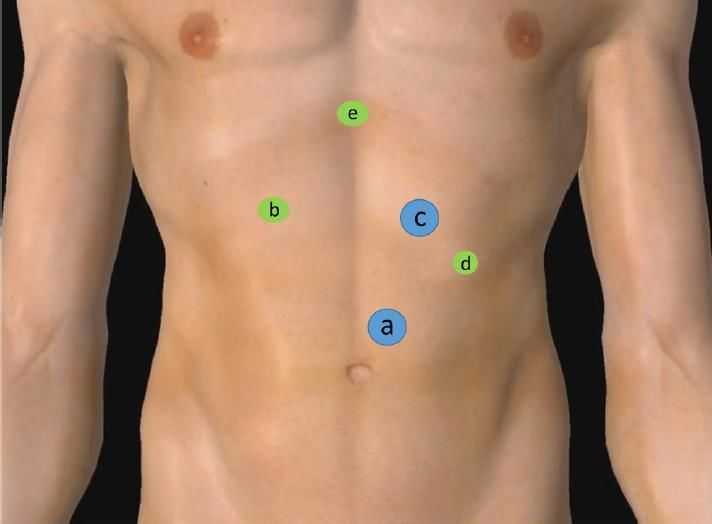
Рисунок 1 | Расположение троакаров. Зеленым цветом указываются троакары толщиной 5 мм, синим — троакары толщиной 10 и 12 мм.
Порт А отводится под лапароскоп (чаще всего — 30- или 45-градусная оптика), потому он должен быть расположен в описанном выше месте для полноценной визуализации верхнего этажа брюшной полости и средостения. Четыре других троакара устанавливаются под визуальным контролем со стороны брюшной полости в следующих местах:
- троакар толщиной 5 мм — для левой руки оператора (В) — на расстоянии 7–11 см от мечевидного отростка вдоль края правой реберной дуги;
- порт толщиной 12 мм — для правой руки оператора (C) — на расстоянии 12 см от мечевидного отростка вдоль края левой реберной дуги;
- порт толщиной 5 мм — для ассистента (D) — на расстоянии 5 см от правого порта хирурга вдоль левой реберной дуги;
- еще один порт толщиной 5 мм устанавливается отдельно чуть ниже мечевидного отростка (Е) (через него заводится ретрактор печени).
Несмотря на существование различных типов ГПОД, основные оперативные приемы и этапы актуальны во всех случаях.
Основными этапами хирургического лечения ГПОД являются :
- приведение желудка и грыжевого мешка в интраабдоминальное положение;
- иссечение грыжевого мешка;
- достижение адекватной интраабдоминальной длины пищевода;
- закрытие пищеводного отверстия диафрагмы (крурорафия, в т.ч. с использованием сетчатых имплантатов );
- антирефлюксные процедуры (различные виды фундопликации).
После хирургического лечения также необходимо проведение консервативной терапии (ингибиторы протонной помпы, симптоматическая терапия), а также последующая модификация образа жизни и соблюдение диеты (стол №1 с последующим расширением). Только в этом случае после хирургического лечения может быть достигнут благоприятный исход .
В случае систематического нарушения диеты, частого переедания, гиподинамии есть вероятность рецидива хиатальной грыжи, для устранения которого потребуется повторное хирургическое вмешательство .
- Roman S., Kahrilas P. J. The diagnosis and management of hiatus hernia //bmj. – 2014.
- Yu H. X. et al. Esophageal hiatal hernia: risk, diagnosis and management //Expert review of gastroenterology & hepatology. – 2018.
- Затевахин И. И. и др. Абдоминальная хирургия. – 2016. – С. 410-412.
- Siegal S. R., Dolan J. P., Hunter J. G. Modern diagnosis and treatment of hiatal hernias //Langenbeck’s archives of surgery. – 2017.
- Dallemagne B. et al. Treatment of giant paraesophageal hernia: pro laparoscopic approach //Hernia. – 2018.
- Kohn G. P. et al. Guidelines for the management of hiatal hernia //Surgical endoscopy. – 2013.
Провоцирующие факторы
Основную роль в развитии аксиальной грыжи играют факторы, которые можно разделить на несколько категорий:
- ослабление соединительных тканей, способствующих укреплению пищевода в отверстии диафрагмы;
- изменение уровня внутрибрюшного давления в сторону повышения;
- расстройство нормальной моторики и наличие прогрессирующих заболеваний пищевода.
 Слабость соединительных структур неизбежно наступает с возрастом. Это связано с естественными дистрофическими изменениями, происходящими в человеческом организме. Таким образом, связочный аппарат постепенно теряет эластичность и атрофируется, достигая состояния, в котором он уже не может полноценно справляться со своими функциями. Это относится и к астенизированным людям, а так же к тем, кто страдает от врожденной слабости соединительных структур, которая проявляется, в том числе, наличием плоскостопия и других заболеваний.
Слабость соединительных структур неизбежно наступает с возрастом. Это связано с естественными дистрофическими изменениями, происходящими в человеческом организме. Таким образом, связочный аппарат постепенно теряет эластичность и атрофируется, достигая состояния, в котором он уже не может полноценно справляться со своими функциями. Это относится и к астенизированным людям, а так же к тем, кто страдает от врожденной слабости соединительных структур, которая проявляется, в том числе, наличием плоскостопия и других заболеваний.
Важную роль в процессе развития грыжи играет и повышение внутрибрюшного давления. В большом количестве случаев, именно данный фактор становится основной причиной появления аксиальной грыжи. Это явление способствует беспрепятственному проникновению части пищевода непосредственно в грудную полость.
Повышение давления происходит не беспричинно. Его провоцируют следующие факторы:
- сильно выраженный метеоризм;
- беременность;
- длительная рвота;
- сильный кашель, который долго не проходит;
- наличие опухолей крупного размера в брюшной полости;
- тяжелая степень ожирения;
- внезапное и мышечное напряжение, которое длится довольно долго.
Если же говорить о нарушениях моторики пищевода, то они встречаются среди населения так же довольно часто и, как правило, связаны с наличием сопутствующих заболеваний. Так, развитию грыжи способствуют язва желудка, хронический холецистит и другие весьма распространенные болезни.
Скользящая грыжа представляет собой только самый первый и легкий этап данного заболевания. Исходя из ее названия, несложно сделать вывод, что проникновение в грудную полость абдоминального отдела пищевода происходит периодически. Соответственно, заметить какие-либо отклонения в самочувствии достаточно сложно. Приступы, в большинстве случаев, провоцируются именно повышением внутрибрюшного давления. Изменение положения отдельных частей пищевода и желудка, относительно грудной полости, может происходить после резкой смены позы, в которой находится больной.
Происходит это по причине ослабления тонуса диафрагмы и снижения ее эластичности. Такой дефект соединительной и мышечной ткани может быть врожденным или развивается с возрастом.
Еще одна причина, по которой может появиться аксиальная хиатальная грыжа — это патологическое укорочение пищевода. К тому же все, что может вызвать избыточное давление внутри брюшной полости, тоже способствует развитию этого дефекта:
- задержка стула;
- повышенное газообразование;
- поднятие тяжестей;
- длительный хронический кашель;
- тяжелые роды;
- многоплодная беременность или многоводие;
- избыточный вес.
Нельзя также не принимать во внимание вероятность последствия травмы диафрагмы или заболеваний печени, желудка, 12-перстной кишки и т. д
Симптомы
Клиническая симптоматика скользящих (аксиальных) грыж пищеводного отверстия диафрагмы обусловлена недостаточностью кардиального сфинктера, в результате чего возникают гастроэзофагеальный рефлюкс (ГЭР) и эзофагит.
Наиболее частый и мучительный симптом — боль. Она обычно локализуется в нижней трети грудины, в области мечевидного отростка и отдает в спину, левое плечо, левую руку. Периодичность, интенсивность и продолжительность боли у одного и того же больного различны. Чаще она описывается как жгучая.
У ряда пациентов ее трудно отличить от боли при стенокардии или инфаркте миокарда, и лишь электрокардиограмма позволяет дифференцировать эти заболевания. Хотя в ряде случаев грыжа пищеводного отверстия диафрагмы может вызвать спазм венечных сосудов с последующим развитием морфологических изменений в мышце сердца. Bergman описал эпифренальный синдром, характеризующийся загрудинной болью, нарушением сердечного ритма, вызванный сдавлением стволов блуждающих нервов в пищеводном отверстии диафрагмы желудком, выходящим в грудную полость.
Обычно боль появляется после поднятия тяжести, при наклоне туловища вперед (симптом «шнурков», по определению французских авторов), а также под воздействием других факторов, которые способствуют повышению внутрибрюшного давления. У многих пациентов боль усиливается после еды, в горизонтальном положении, ночью.
Следствием недостаточности замыкательной функции кардиального сфинктера является забрасывание кислого желудочного содержимого в пищевод и возникновение изжоги. Последняя носит упорный и мучительный характер и так же, как боль, чаще возникает в горизонтальном положении больного. У некоторых пациентов она превалирует в ночное время. Изжога уменьшается после еды, приема молочных продуктов, масла и усиливается после употребления острой пищи. Следует помнить, что не у всех людей забрасывание в пищевод даже весьма кислого желудочного содержимого сопровождается изжогой.
Если желудочное содержимое достигает глотки и ротовой полости, то тогда говорят о срыгивании. Последнее наблюдается у трети пациентов. Чаще обратный заброс кислой или горькой жидкости возникает внезапно при горизонтальном положении больного или при наклонах тела и не сопровождается тошнотой. Такая внезапность способна стать причиной аспирации, что приводит к приступу кашля и/или неприятному чувству «першения» в горле.
Частым симптомом ГПОД является отрыжка. Она может быть единственным симптомом заболевания, в тяжелых случаях больные не могут появляться из-за этого в общественных местах. Отрыгивание происходит или кислым содержимым, или воздухом. Часто отрыжка приносит облегчение, уменьшая чувство распирания в подложечной области, хотя у некоторых пациентов вслед за этим появляются жгучие боли за грудиной. Данный симптом в большинстве случаев возникает сразу же после еды или спустя 20-30 минут, что можно объяснить повышением внутрипросветного давления из-за переполнения желудка. У некоторых пациентов наблюдается отрыгивание при наклоне туловища вперед.
Жалобы на дисфагию предъявляют до трети пациентов с разными видами ГПОД. Этот симптом в начальных стадиях заболевания обычно возникает в результате спазма нижнего сегмента пищевода, а в поздних стадиях — вследствие образования пептических стриктур пищевода. Ощущение задержки пищи пациенты локализуют на уровне мечевидного отростка. При аксиальных грыжах дисфагия обычно не достигает значительной выраженности, появляется периодически и часто усиливается при еде в спешке и стрессовых ситуациях.
Особым симптомом является эпизодическая афагия. Она возникает внезапно, вызывается приемом пищи и питьем жидкости. Во время приступа больной полностью не может глотать. Приступ обычно продолжается несколько часов. Отмечается боль, образуется значительное количество слизи. Афагия прекращается внезапно или же уменьшается постепенно.
Как лечить патологию
Схема терапии рассматриваемого заболевания будет зависеть от того, какой тип грыжи диагностирован у конкретного пациента и насколько сильно выражена симптоматика.
Грыжа пищевода лечение без операции уместно в том случае, если выпячивание имеет небольшие размеры.
Целью такой терапии является избавление человека от дискомфорта, что требует соблюдения определенного режима питания.
Всем людям рекомендуется знать, как лечить и чем опасна рассматриваемая патология.
Медикаментозное лечение
Для снижения кислотности желудочного сока и регулировки его моторики медики назначают прием группы препаратов:
- Антациды: Маалокс, Ренни и Альмагель.
- Прокинетики: Дюспаталин, Просульин и Эглонил.
- Ингибитор протонной помпы: Омез.
Лечение должно быть назначено только квалифицированным гастроэнтерологом, поэтому самолечение запрещено.
Специальное питание
Пищеводная грыжа требует соблюдения определенной диеты. Пациенты должны соблюдать следующие рекомендации:
- Питаться часто, но маленькими порциями. Сразу после приема пищи не ложиться отдыхать, а немного прогуляться по свежему воздуху.
- Отказаться от употребления пряностей, шоколада, цитрусовых, лука и помидор.
- Кушать лишь теплую пищу. Не увлекаться мороженным и напитками с газом.
- Стараться меньше употреблять выпечки, молока, винограда, жиров и соли.
- Не есть жареную, копченую и острую пищу.
- Включать в рацион больше каш, мяса птицы и овощей. Из фруктов разрешены бананы, запеченные яблоки и груши.
При соблюдении всех указанных предписаний можно предотвратить риск осложнения рассматриваемой патологии.
Народная медицина
Некоторые пациенты не могут лечиться медикаментозными препаратами, поэтому они часто обращаются к народным целителям.
Стоит подробнее рассмотреть самые распространенные рецепты из народа:
- Взять мать-и-мачеху, льняное семя, мяту и корень алтея в равном количестве и смешать. Отделить 6 ложек сбора, залить их литром очищенной воды и оставить на 50 минут. После этого настой следует проварить около 5 минут на пару, остудить и процедить. Пить сбор рекомендуется около 6 раз по 0,5 стакана.
- Подготовить столовую ложку листьев крыжовника, залить их 0,5 литрами кипятка, настоять 1,5 часа и пить по 4 раза в день.
- Залить 50 грамм купены 4 стаканами молока, прокипятить на слабом огне около 5 минут, остудить, профильтровать. Пить по 2-3 столовые ложки пару раз в день.
Сразу следует уточнить, что проводить лечение народной медициной рекомендуется только после одобрения подобных действий врачом.
Причины возникновения
При развитии болезни в отверстии диафрагмы, прилегающем к пищеводу, появляются расширения разных размеров (грыжевые ворота), при некоторых условиях пропускающие часть пищевода или желудка вовнутрь. Основными причинами появления грыжи становятся: повышение давления внутри брюшины, расстройства моторики пищеварительного канала в его пищеводной части, а также ослабление соединительнотканных связок.
Исходя из этих причин, развитие ГПОД более характерно для лиц пожилого возраста в силу происходящих дегенеративных (инволюционных) изменений в тканях диафрагмы и связок желудка и пищевода. Это предположение подтверждает и частое наличие других грыж у больных с ГПОД (паховых, бедренных и т.д.).
Предрасположенными к появлению хиатальных грыж являются и люди со следующими хроническими заболеваниями, поражающими соединительную ткань:
- Геморрой.
- Варикоз.
- Плоскостопие.
Среди факторов риска, связанных с увеличением внутрибрюшного давления, выделяют:
- Обструктивные болезни легких.
- Болезни, сопровождающиеся сильной рвотой.
- Беременность.
- Тяжелая физическая работа.
- Травмы живота.
- Сильный метеоризм, поносы (например, при дисбактериозе, инфекционных заболеваниях ЖКТ), частые запоры.
- Опухоли брюшной стенки.
- Лишний вес.
Хиатальная грыжа, образовавшаяся из-за нарушения работы пищеварительного тракта, может сопутствовать следующим состояниям:
- Язвы пищевода и фундального отдела желудка, иногда — двенадцатиперстной кишки.
- Ожоги пищевода и желудка.
- Рефлюкс-эзофагит.
- Врожденное укорочение пищевода.
- Хронические заболевания селезенки, поджелудочной железы.
У детей ГПОД — редкое явление, в большинстве случаев связанное с врожденным дефектом строения пищеварительного тракта или диафрагмы (средостения).
Методы лечения
Терапия этого заболевания происходит по-разному. Ведущие клиники Израиля, Германии, Москвы, Санкт Петербурга и других больших городов России проводят на ранних стадиях болезни комплексное консервативное лечение, а также предлагают оперативный способ, так как считается, что он более эффективен на последних стадиях недуга. Хирургическое вмешательство показано в тех случаях, когда:
- большие размеры образования;
- образование склонно к ущемлению;
- медикаментозное лечение не дало результатов;
- произошла дисплазия слизистой оболочки пищевода;
- сформировалась околопищеводная скользящая грыжа;
- началось воспаление, кровотечение, язва, эрозия.
Стоимость лечения за рубежом на порядок выше, чем в российских медицинских центрах. К примеру, стоимость операции Хилла, названной самой эффективной при скользящей грыже, в немецкой клинике обойдется пациенту от 3 тысяч евро, а цена на аналогичное хирургическое вмешательство в московской клинике будет ровно в 2 раза дешевле. Однако во всех странах врачи рекомендуют начинать лечение без операции и проводить его настолько долго, насколько возможно.
Консервативное
К особенностям консервативного лечения можно отнести медикаментозную терапию, направленную на решение следующих задач:

- Профилактику рефлюкса эзофагита.
- Воздействие на воспаленную оболочку пищевода.
- Снижение кислотно-пептической секреции желудочного сока.
- Подавление желудочной секреции.
- Коррекцию дискинезий (расстройств) желудка и пищевода.
- Лечение сопутствующих осложнений.
После тщательного медицинского обследования впервые обратившегося пациента назначается лечение, которое проводится в стационарных условиях по МКБ -10 (международной классификации болезней). По завершении основного курса все больные с аксиальной грыжей пищеводного отверстия диафрагмы ставятся на диспансерный учет, во время которого проводится периодическая диагностика, профилактика, коррекция рецидивов и осложнений. Нередко после стационарного лечения больному показан для реабилитации санаторий.
После медикаментозного лечения не разрешается поднятие тяжестей и все виды работ, которые сопровождаются напряжением внутрибрюшных мышц. Не рекомендуется ношение бандажей, корсетов, тугих поясов. Гастроэнтеролог в обязательном порядке назначает щадящую диету, при которой запрещается переедание, употребление острой, жареной пищи и газированных напитков. Целесообразно исключить из рациона животные жиры, кофе, томаты, цитрусовые, алкоголь и шоколад – эти продукты способствуют снижению желудочной секреции.
Хирургическое
При безуспешности неоднократных курсов медикаментозной терапии и народного лечения показано оперативное вмешательство, при котором происходит полное удаление образования, ушивание грыжевых ворот, укрепление пищевода и кардиального отдела, восстановление связочного аппарата. Хирургическое вмешательство может происходить по открытому доступу или лапароскопией по нескольким методикам:
- Фундопликация по Ниссену, во время которой пищевод окутывается частью желудка, создавая своеобразный манжет. Он уменьшает пищеводное отверстие диафрагмы и предотвращает попадание в пищевод содержимого желудка. Этот способ эффективен при кардиофундальных грыжах, когда кардия расположена над диафрагмой.
- Операция Бэлси, при которой производится разрез в левой части груди, подшивается дно желудка к пищеводу, при этом часть его крепится к диафрагме. Это эффективный метод при хиатальной грыже, когда органы брюшной полости перемещаются в неположенное для них место из-за патологии отверстия пищевода.
- Гастрокардиопексия по методу Хилла осуществляется с помощью большого разреза над пупком, называемым лапаротомией. В ходе этой операции верхняя часть пищевода и желудка сшиваются с диафрагменными частями, к примеру с круглой связкой печени или большим сальником.
Диагностика
Для получения подтверждения ГПОД и эзофагита проводятся следующие исследования:
Наиболее ясная картина болезни ГПОД выясняется при аппаратном обследовании.
- контрастный рентген с сульфатом бария — для исследования функциональных способностей сфинктерной мышцы, стенок пищевода и желудка;
- эзофагоскопия — для визуального внутреннего осмотра просвета верхних отделов ЖКТ;
- биопсия — для анализа отобранной ткани с пораженного места с целью проведения гистологического исследования, чтобы исключить рак;
- pH- метрия пищевода — для расчета кислотности содержимого желудка и в просвете пищевода;
- эзофагоманометрия — для оценки сократительной функции кардии, перистальтической активности пищевода и их общего взаимодействия.
В зависимости от характера изжоги и боли за грудиной врач может принять решение о проведении дополнительного осмотра пациента с грыжей и эзофагитом кардиологом для исключения ишемического поражения сердца. Для исключения фоновых патологий сдаются анализы крови, кала и мочи.
Как диагностировать грыжу
Первым делом врач должен выявить все признаки, которые беспокоят пациента, и разобраться в причинах, их спровоцировавших.
Только после визуального осмотра и беседы, специалист начинает обследование, состоящее из таких мероприятий:
- Пальпация живота. При грыже орган становится плотнее в верхней части, ибо происходит дополнительное напряжение мышц. Кроме того, не исключено появление болезненности.
- Осмотр пациента. Грыжа пищевода характеризуется нарушением работы диафрагмы, что приводит к замедлению движений грудной клетки во время дыхания. В том случае, когда пациент на протяжении длительного времени не лечит патологию, его живот может «впадать».
- Применение фонендоскопа помогает услышать шум кишечника, находящегося в области грудины. Этот признак является симптомом грыжи.
Исходя из перечисленных методов диагностики, врач может установить предварительный диагноз. Но часто для его подтверждения и перестраховки пациентам проводят ультразвуковое исследование.
Диагностика
Диагностика хиатальной грыжи осуществляется с помощью современных методов, включая гастроскопию и эндоскопию. Эти процедуры позволяют определить наличие грыжи, уточнить ее характеристики, исключить другие патологии желудочно-кишечного тракта и оценить степень ослабления мышц диафрагмы.
Для постановки диагноза требуется использование нескольких методов. На основании жалоб пациента и осмотра предположить ГПОД с полной уверенностью невозможно. Основные методы диагностики должны точно установить патологии органов и насколько они через пищеводное отверстие в диафрагме передвигаются из брюшной полости в грудную. Для этого применяются:
- рентгенография грудной клетки;
- рентген пищевода и желудка с контрастным веществом;
- осмотр пищевода эзофагоскопом;
- фиброгастроскопия —способ выявления проблем слизистой пищевода и желудка с помощью гибкого тонкого шланга, снабженного оптикой.
Основные рентгенологические признаки ГПОД: аномально высокое расположение нижних сегментов пищевода с переходом в грудную полость, перемещение кардиального клапана в наддиафрагмальное пространство, растянутое пищеводное отверстие в куполе диафрагмы, застой контраста в содержимом грыжи. В результате эндоскопических исследований выявляют:
- воспаление желудка и пищевода;
- укорочение пищевода из-за спастического сокращения;
- зияние кардиального сфинктера или отсутствие герметичности при смыкании;
- рефлюксный заброс;
- смещение в наддиафрагмальное положение линии соединения пищевода с желудком;
- сужение нижнего конца пищевода.
При фиброгастроскопии берется биологический материал для цитологического исследования, чтобы исключить вероятность роста опухоли. Для выяснения склонности грыжи к кровотечениям проводят анализ кала на реакцию Грегерсена, при подозрении на анемию проверяют кровь на эритроциты, гемоглобин. Импедансометрия — способ выявления работы пищевода и желудка по зондовому замеру электрического сопротивления между введенными электродами. Гастрокардиомониторинг совмещает запись ЭКГ и замеры кислотности и применяется с целью одновременного исследования деятельности сердца и верхних отделов пищеварительного тракта. С помощью метода pH-метрии изучают кислотность желудочного сока, обратный заброс в пищевод, чтобы без операции сравнить эффективность действия комбинированного консервативного лечения грыжи. Дополнительно могут назначить УЗИ органов брюшной полости, чтобы исключить ряд патологий, не связанных с нарушением функции желудка или пищевода.
Как определяется степень грыжевого выпячивания?
Степень выпячивания грыжевого мешка зависит от перехода в грудную клетку прилегающих частей, выявляется рентгенологическим методом:
- первая – над диафрагмой размещается лишь конечная часть пищевода, которая в норме находится внутри кольца, размер отверстия не позволяет вклиниваться желудку, часто сопутствует язвенной болезни, появляется на фоне гастродуоденита, дивертикулов кишечника;
- вторая – в грудную полость переходит абдоминальная часть пищевода и верхний отдел кардии желудка;
- третья – в грыжевом мешке оказываются как абдоминальная часть пищевода, так и весь желудок с его содержимым.
Прогресс заболевания связан с продолжением воздействия причинных факторов. Своевременное устранение позволяет обойтись диетой и консервативными способами терапии.
Как лечить заболевание
В самом начале для лечения этого заболевания проводится консервативная терапия. Из медикаментов можно выделить наиболее эффективные:
- Антациды.
- Ингибиторы протонной помпы.
- H2-антигистаминные препараты.
- Прокинетики. Это лекарства, которые оздоравливают слизистую органов ЖКТ.
- Витамины группы B. Эти вещества помогают восстановить функциональность желудка.
- Нестероидные противовоспалительные средства используются для устранения боли.
Внимание! Препараты приведены с целью общего ознакомления, не назначайте себе лечение самостоятельно, перед применением проконсультируйтесь с врачом. Чтобы лекарства принесли максимальную пользу, необходимо следовать нескольким простым правилам:
Чтобы лекарства принесли максимальную пользу, необходимо следовать нескольким простым правилам:

- Скорректировать рацион питания.
- Если вес повышен, заняться похудением.
- Спать не лежа, а в полусидячем положении.
- Защитить себя от тяжелой физической работы, а также ограничить занятия спортом.
Если консервативное лечение не приносит пользы, врач может назначить оперативное вмешательство. Во время операции ушивают грыжевое отверстие, фиксируют положение желудка или удаляют часть пищевода.
Грыжа пищевого отверстия диафрагмы – коварное заболевание. Его симптомы часто «маскируются» под другие патологии, поэтому диагностировать его довольно проблематично. Ввиду этого при появлении каких-либо неприятных симптомов рекомендуется сразу же обращаться к врачу.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Диагностика
Главные признаки заболевания определяются при рентгенологическом исследовании. Для выявления аномального расположение конца пищевода и желудка используют:
- обзорное визуальное рентгеновское исследование с контрастированием начальных органов пищеварения – в настоящее время применяется редко;
- рентгенографию (серию снимков) пищевода и желудка.
Больному выполняют снимки в положении:
- лежа,
- стоя,
- на боку,
- в коленно-локтевой позе Тренделенбурга.
Рентгенологи учитывают, как прямой признак – явное смещение в грудную полость части желудка. К косвенным относятся:
- нарушенная форма газового пузыря или его отсутствие, изменение величины;
- увеличение угла Гиса;
- признаки рефлюксного заброса содержимого;
- движения пищевода, обратные правильной перистальтике.
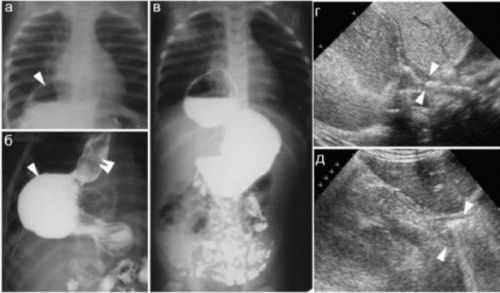 Специалисты по УЗИ-диагностике считают возможным участвовать в обследовании, картина имеет отличия от рентгенологических признаков (справа)
Специалисты по УЗИ-диагностике считают возможным участвовать в обследовании, картина имеет отличия от рентгенологических признаков (справа)
На эзофагогастроскопии видны:
- несмыкающиеся стенки пищевода в диафрагмальном участке (картина «зияния кардии»);
- кардиальный отдел расположен выше обычного за счет укорочения пищевода;
- желудочно-пищеводный рефлюкс;
- очаги разрастания чужеродного эпителия.
Эндоскопия помогает выявить тяжесть рефлюксного влияния, возможный переход в новообразование.
К дополнительным способам относятся:
- эзофагоманометрия,
- сцинтиграфия,
- внутрипищеводная рН-метрия.
Проведение общеклинического обследования помогает выявить осложнения:
- анализ кала позволяет обнаружить ранние признаки кровотечения;
- анализ крови показывает анемию, инфицирование;
- ЭКГ – обязательно необходима для исключения атипичной стенокардии.
Дифференциальную диагностику всегда проводят:
- с разными видами диафрагмальных грыж;
- рубцовыми изменениями пищевода;
- язвенной болезнью;
- злокачественным новообразованием;
- нарушениями, связанными с повышенным давлением в портальной вене;
- стенокардией;
- желчекаменной болезнью.





























