Артралгия
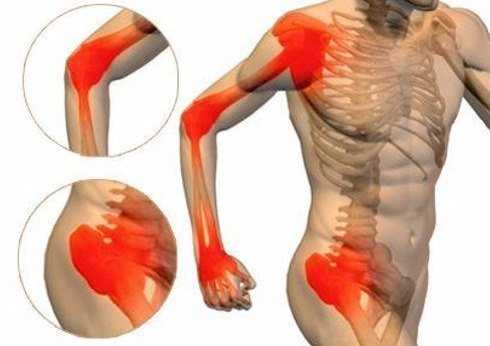
Код по МКБ-10 —, М25.5.
Симптоматика и причины болезни
Периодически возникающий болевой синдром – признак появления проблем. Самолечение на первых стадиях помогает справиться с болью, но не останавливает процесс разрушения сустава.
Причинами чаще всего становятся:
- недостаточное кровообращение и нарушение поступления полезных элементов,
- лишний вес,
- нерациональная физическая нагрузка,
- переохлаждения ног,
- инфекции.
Приобретенным фактором может стать травма.
Вирусы и бактерии вызывают артралгию не только у взрослых, но и у детей.
Диагностика болезни
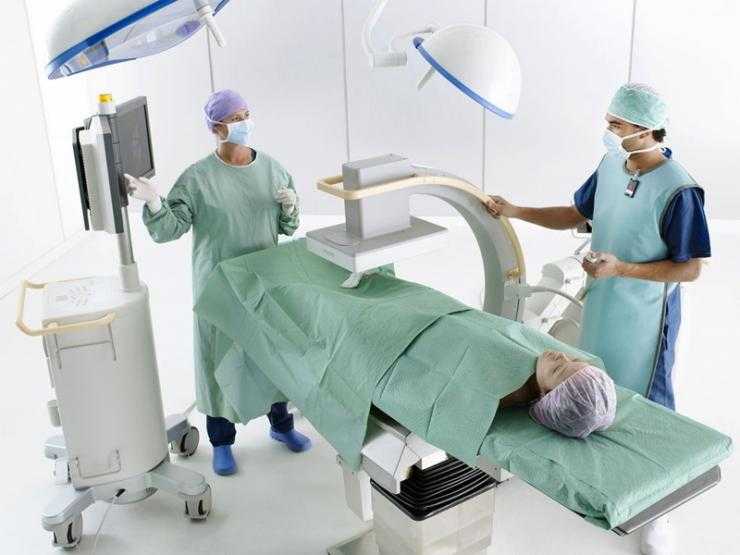
Составление анамнеза и первичный осмотр недостаточны и могут привести к ошибочным выводам. Для окончательного диагноза врач назначает одно или несколько исследований до полного прояснения ситуации. Чаще всего это:
- рентген,
- УЗИ,
- томография.
Лекарственное лечение
Анальгетики и противовоспалительные средства (Аспирин, Парацетамол) снижают проявление симптомов и дают возможность вести нормальный образ жизни.
Физиотерапия (лазеротерапия и магнитотерапия) положительно влияет на самочувствие и приостанавливает воспалительный процесс.
Детям по возрасту недоступны многие лекарства, а потому препараты назначаются исходя из конкретного случая. Бывает достаточно ЛФК, диеты и нормализации сна.
Диагностика
Деформирующий остеоартроз (остеоартрит), к сожалению, обычно выявляется достаточно поздно. Как указывалось выше, явные симптомы, с которыми больной приходит к врачу общего профиля или к ревматологу, появляются уже при выраженных патологических изменениях.
Предварительный диагноз устанавливается уже на основании характерных жалоб. Необходимо учитывать данные анамнеза, такие как возраст, пол, наличие травмирующих факторов и т. д.
Осмотр
При осмотре часто выявляется припухлость пораженного сустава, местное повышение кожной температуры. Околосуставные мышцы гипотрофированы, а кожа имеет сухой и истонченный вид.
Характерно ограничение движений в больном соединении, однако, полного их отсутствия не бывает. Конечность иногда, особенно при длительном течении заболевания, принимает вынужденное положение и имеет явные деформации.
Лабораторные исследования
Специфических изменений в анализах при ДОА нет. При развитии синовита – воспалении внутренней (синовиальной) оболочки, может умеренно повышаться СОЭ, а биохимических анализах крови незначительно увеличиваться уровень серореактивного белка (СРБ), фибриногена и альфа-2-глобулина.
Инструментальные методы исследования
В диагностике ДОА чаще всего используется рентген. Также применяется магнитно-резонансная и компьютерная томографии, сцинтиграфия, артроскопия – эндоскопическое исследование полости сустава.
Существует несколько специфических рентгенологических признаков, позволяющих установить диагноз.
- Остеофиты – костные разрастания по краям суставов.
- Сужение суставной щели. Более выражено в тех участках, которые несут основную нагрузку.
- Субхондральный склероз – уплотнение костной ткани.
Иногда встречаются дополнительные рентгенологические признаки ДОА (не являющиеся обязательными критериями): кисты, вывихи и подвывихи, эрозии (изъязвления).
Существует множество рентгенологических классификаций, которые основаны на этих признаках и позволяющие точно установить диагноз.
Клиническая картина заболевания
 Голеностопный сустав представлен двумя лодыжками, суставными связками и таранными костями (больше- и малоберцовой).
Голеностопный сустав представлен двумя лодыжками, суставными связками и таранными костями (больше- и малоберцовой).
При развитии в суставном хряще воспалительного процесса диагностируется артроз. Патологический процесс приводит к разрушению тканей, утончению хряща и снижению его прочности.
В процессе воспаления происходит разрастание костных образований, что приводит к деформации голеностопа.
По международной классификации заболеваний артрозу голеностопа присвоен код МКБ-10 М19. Развивается заболевание внезапно под влиянием располагающих факторов.
На самых ранних этапах симптоматическое проявление отсутствует, начинающиеся патологические изменения можно выявить только по рентгеновскому снимку. С течением времени признаки артроза будут усиливаться по мере возрастания степени процесса воспаления. Запущенная форма болезни становится причиной инвалидности.
Стадии и формы
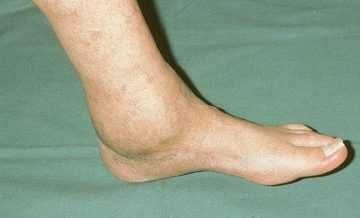 Артроз голеностопа может быть первичным или вторичным. В первом случае заболевание самостоятельно развивается в изначально здоровом суставе, во втором – является следствием травмирования хряща или осложнением связанного с ним другого заболевания. По происхождению артроз делится на несколько категорий:
Артроз голеностопа может быть первичным или вторичным. В первом случае заболевание самостоятельно развивается в изначально здоровом суставе, во втором – является следствием травмирования хряща или осложнением связанного с ним другого заболевания. По происхождению артроз делится на несколько категорий:
- Посттравматический – вызванный травмой голеностопа
- Диспластический – обусловленный невыявленной и невылеченной дисплазией
- Статический – возникающий в результате непропорционального деления нагрузки на суставы в течении длительного промежутка времени
- Послевоспалительный – имеющий место при остром или хроническом воспалении хряща
По месту локализации артроз может развиться на правом голеностопе или на левом. Чаще всего диагностируется двусторонняя патология. Заболевание протекает в 3 стадии.
Для 1 стадии характерно бессимптомное течение патологии в костных тканях. На 2 стадии деформации имеют более выраженный характер, появляются боли в области поражения. На заключительной стадии происходит обострение всех симптомов, способствующее потере подвижности сустава. Именно на этом этапе велика вероятность получения инвалидности.
Прогноз и профилактика артроза запястья
Чтобы избежать развития или прогрессирования лучезапястного остеоартроза, необходимо соблюдать несколько простых правил.
-
Устранить факторы, которые могут стать причиной развития заболевания.
-
При работе руками делать небольшие перерывы каждый час.
-
Показаны регулярные, но не чрезмерные физические нагрузки, пациентам с артрозом нельзя поднимать тяжести.
-
Правильно питаться, отказаться от вредной и тяжелой пищи, курения и употребления алкоголя, уменьшить количество соли в рационе.
-
Соблюдать питьевой режим — выпивать в день примерно 2 л чистой воды без газа.
-
Своевременно лечить инфекционные патологии.
-
Витаминотерапия: летом сезонные овощи и фрукты, зимой – витаминно-минеральные комплексы.
-
Профилактический прием хондопротекторов.
При подтвержденном диагнозе рекомендуется каждые полгода принимать курс хондопротекторов. Инъекции Артрадола способствуют оздоровлению всего опорно-двигательного аппарата. Входящий в его состав хондроитина сульфат ускоряет регенерацию костных, суставных, хрящевых тканей и поддерживает нормальную выработку синовиальной жидкости.
Полностью вылечить артроз невозможно. Но при соблюдении всех рекомендаций врача можно значительно замедлить его развитие. Категорически нельзя игнорировать признаки артроза и заниматься самолечением. Без правильной и своевременной терапии развиваются осложнения — хроническая боль, которая не дает уснуть, деформация и полная утрата функций лучезапястного сустава.
Развитие ДОА
Развитие артроза начинается с поражения тканей суставного хряща (код по МКБ-10:24.1). Процесс происходит незаметно и диагностируется, обычно, при значительных деструктивных изменениях суставного хряща.
Этиология
Основные факторы, способствующие развитию артроза: увеличенная физическая нагрузка на суставной хрящ, а также потеря им функциональной резистентности к обычным нагрузкам. Это приводит к его патологическим изменениям (трансформация и разрушение).
Факторы, способствующие развитию болезни, определяют основные предпосылки её возникновения. Так, потеря резистентности может быть вызвана следующими обстоятельствами:
- Наследственная предрасположенность;
- Эндокринные и метаболические нарушения;
- Возрастные изменения (особенно, после 50-летнего возраста);
- Заболевания костно-мышечной системы с иной этиологией.
Увеличенная нагрузка на суставной хрящ происходит в результате:
- Хронической микротравматизации. Это может быть связано с профессиональной деятельностью, спортивными нагрузками или бытовыми причинами;
- Избыточный вес, ожирение;
- Суставные травмы различного происхождения.
Патогенез суставного хряща
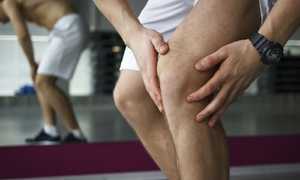 К деструкции суставного хряща приводят длительные микротравмы сочлененных костных поверхностей или одномоментная травма. Кроме этого, некоторые нарушения развития, например, дисплазия, способствуют изменению геометрии сочленяемых костных поверхностей, их совместимости. В результате этого суставной хрящ теряет свою упругость и целостность и перестает выполнять свои функции по амортизации и уменьшению трения.
К деструкции суставного хряща приводят длительные микротравмы сочлененных костных поверхностей или одномоментная травма. Кроме этого, некоторые нарушения развития, например, дисплазия, способствуют изменению геометрии сочленяемых костных поверхностей, их совместимости. В результате этого суставной хрящ теряет свою упругость и целостность и перестает выполнять свои функции по амортизации и уменьшению трения.
Это приводит к тому, что из соединительной ткани начинают образовываться тяжи, призванные компенсировать изменения кинематики работы сустава. Следствием является увеличение количества синовиальной жидкости в суставной полости, которая к тому же меняет свой состав. Истончение и деструкция суставных хрящей приводит к тому, что костные окончания начинают разрастаться под действием нагрузок с целью более равномерного их распределения. Образуются костно-хрящевые остеофиты (Код по МКБ-10: М25.7 Остеофит). Дальнейшие изменения касаются окружающей мышечной ткани, которая атрофируется и приводит к ухудшению кровообращения и нарастанию патологических изменений в суставах.
Методы лечения
Лечение артрозо-артрита коленного сустава назначает врач
Терапия артрозо-артрита направлена на купирование воспалительного процесса и восстановление двигательной активности пораженного сустава.
Цель лечения – остановить прогрессирование заболевания и не допустить полного разрушения хрящевой ткани.
Для лечения применяют медикаментозные и немедикаментозные методы. Медикаментозная терапия позволяет быстро устранить симптомы, а немедикаментозное лечение улучшает обменные процессы и питание хрящевой ткани.
Препараты для лечения
При артрозо-артрите коленного сустава лечение начинается с назначения нестероидных противовоспалительных средств. Это необходимо для уменьшения болевого синдрома и купирования воспалительной реакции. Нестероидные противовоспалительные препараты назначаются в форме таблеток, уколов или мазей, в зависимости от тяжести воспалительного процесса.
В случае инфекционного воспаления, назначают антибиотики широкого спектра действия. При инфицировании суставной капсулы чаще всего практикуется лечение уколами антибактериальных препаратов.
Артроз связан с нарушением питания хрящевой ткани, поэтому в терапии применяют сосудорасширяющие средства местного действия в форме мази. Это необходимо для улучшения кровоснабжения больного сустава.
Непосредственно для укрепления хрящевой ткани назначают хондропротекторы. Эти лекарственные средства восстанавливают поврежденный хрящ и препятствуют его дальнейшему разрушению.
Физиотерапия при артрозо-артрите колена
Для улучшения двигательной активности сустава применяют:
- ультразвуковую терапию;
- фонофорез с сосудорасширяющими препаратами;
- ношение бандажа;
- грязелечение.
Ношение бандажа позволяет нормализовать распределение нагрузки на больной сустав. Методы физиотерапии улучшают местные обменные процессы и кровоснабжение хряща, предотвращают развитие деформирующего артроза колена.
ЛФК и массаж
Курс лечебной физкультуры – обязательная часть комплексной терапии. Занятия ЛФК проводятся в специализированном кабинете медицинского учреждения. Занятия следует посещать ежедневно. Упражнения выполняются под контролем врача, что минимизирует риск ошибок во время тренировки.
Наравне с упражнениями, врач может порекомендовать курс мануальной терапии или массажа. Он направлен на нормализацию сгибательной функции сустава.
Народные средства
Лечение артрозо-артрита народными средствами может дополнить медикаментозную терапию, но не заменить ее. В домашних условиях можно применять:
- растирания настойкой прополиса;
- воздействие сухого тепла (подогретая соль);
- компрессы с маслом оливки и пихты (3 капли эфирного масла пихты на 2 ложки растительного масла);
- ванны с еловыми ветками.
Народные средства лечения запрещено использовать в случае инфекционного воспаления сустава.
Другие методы
Дополнительно рекомендуется принимать следующие средства:
- БАДы для суставов и хрящевой ткани;
- рыбий жир;
- витамин Д;
- витамины группы В;
- минеральные комплексы.
Необходимо отказаться от вредных привычек и скорректировать рацион, отказавшись от любых полуфабрикатов, большого количества соли, копченостей и кондитерских изделий. В рационе должны присутствовать продукты, полезные для хрящевой ткани, включая холодец и желе.
Методика лечения артроза голеностопа
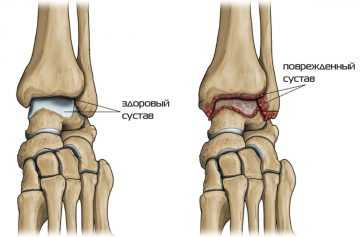 При просвечивании голеностопа рентгеном и подтверждении диагноза врач назначает наиболее подходящий курс лечения.
При просвечивании голеностопа рентгеном и подтверждении диагноза врач назначает наиболее подходящий курс лечения.
При этом учитываются общее состояние здоровья пациента, стадия развития болезни, ее разновидность и присутствие сопутствующих патологий.
Основными направлениями терапии являются:
- Снятие боли
- Устранение симптомов воспаления
- Налаживание процесса кровообращения и питания пораженного участка
- Восстановление подвижности сустава
Методика лечения для каждого пациента определяется индивидуально. В некоторых случаях единственно возможным вариантом остается проведение операции.
Медикаментозная терапия
При лечении в домашних условиях используются препараты, имеющие разную скорость действия: быстрое и замедленное. Первая группа применяется для симптоматического лечения, вторая – необходима для восстановления хряща и пораженных тканей.
Для снятия боли и предупреждения дальнейшего воспаления назначаются Ибупрофен, Диклофенак, Напроксен, Ацеклофенак, Нимесулид, Ацетоминофен перорально или в виде мази.
Большинство из них негативно отражаются на состоянии слизистой оболочке желудка, поэтому их длительное применение не рекомендуется.
Восстановить свойства и улучшить синтез хрящевых тканей помогают лекарства замедленного действия. К ним относятся Артродарин, Терафлекс, Артра, Алфлутоп, Структум. В них содержатся необходимые пораженному участку хондроитин, гиалуроновая кислота и глюкозамин.
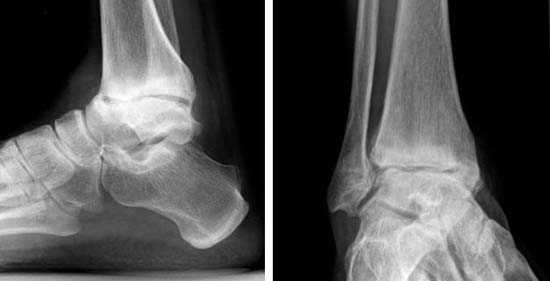
На фото рентгеновский снимок артроза
Мануальная терапия
Укрепить мышцы голени и стопы позволят сеансы лечебного массажа. Работа начинается с пальцев ног и по восходящему направлению поднимается к голени и бедру. Сеанс занимает не более 20 минут. Продолжительность курса устанавливается лечащим врачом.
Наиболее оптимальным решением является 3 повтора процедуры на протяжении 2-х недель с перерывами между каждым около 14 дней. меньшей эффективностью обладает самомассаж голеностопного сустава.
Физиотерапия
Назначение физиотерапевтических процедур производится с целью расширения сосудов и нормализации тока кровяных те и лимфы. При артрозе голеностопного сустава наиболее часто выписываемой манипуляцией считается магнитотерапия. Воздействие на пораженный участок оказывается 2-3 раза на протяжении дня.
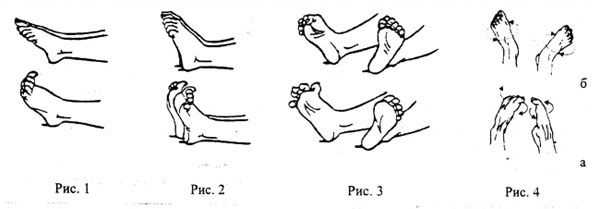
На фото упражнения для укрепления голеностопа
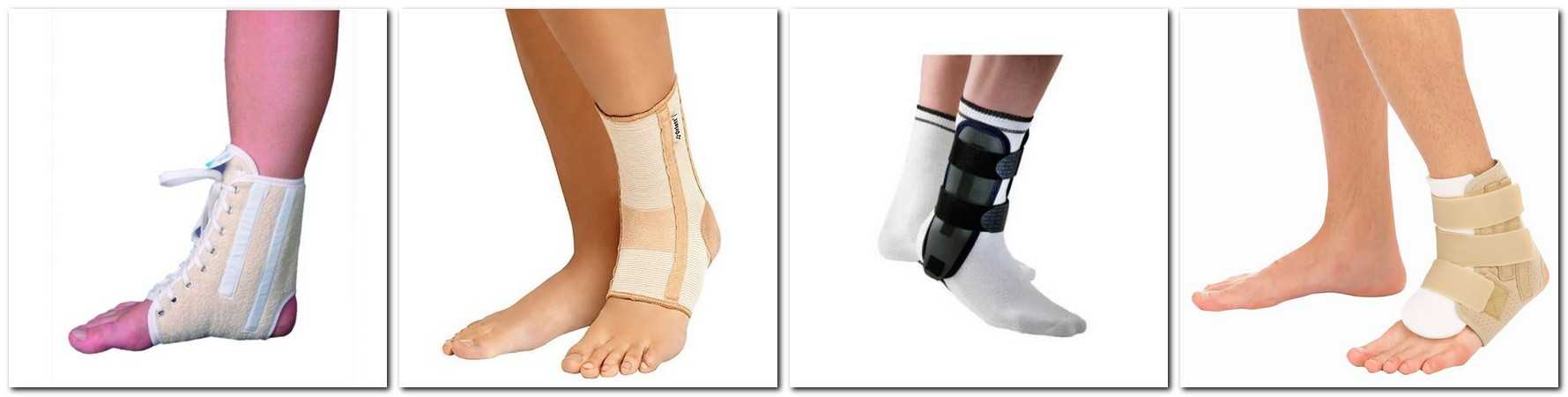
Ортопедические товары
При диагностировании артроза голеностопа рекомендуется носить ортопедическую обувь или применять ортостельки, полустельки или специальные корректоры.
Подобные приспособления позволяют снять нагрузку с сустава, облегчают болевой синдром и оптимизирует положение оси голени. Высота наружного или внутреннего края обуви позволяет корректировать происходящую деформацию.
Для фиксирования правильного положения стопы может также применяться голеностопный ортез. Он используется как во время лечения (при обострении болезни), так и в целях профилактики получения травм в быту или при занятиях спортом.
На фото ортопедические товары
Гимнастика и упражнения
Занятия гимнастикой при артрозе направлены на поддержание и восстановление тонуса мышц и повышение подвижности сустава. На начальном этапе занятий нагрузки минимальны, чтобы не усугубить течение болезни. ЛФК помогает укрепить иммунитет и улучшить обмен веществ в организме, что повысит доставку кислорода и питания к пораженным участкам. Исходная позиция всех выполняемых упражнений – лежа. Выполнять их можно дома или амбулаторно под присмотром специалиста.
При артроз голеностопного сустава полезно поочередно вращать стопы в обе стороны. Полностью расслабившись и вытянувшись на полу, поворачивайте голеностоп сначала на себя, потом от себя. Амплитуда движений при этом должна быть незначительна.
Хирургическое лечение
 При угрозе разрушения хряща или неэффективности консервативной терапии требуется хирургическое вмешательство. Завершающая стадия болезни лечится только посредством проведения операции. Есть несколько их видов:
При угрозе разрушения хряща или неэффективности консервативной терапии требуется хирургическое вмешательство. Завершающая стадия болезни лечится только посредством проведения операции. Есть несколько их видов:
- Артропластика (позволяет полностью сохранить сустав)
- Артродез (сустав замыкается искусственно, но сохраняются остатки хряща)
- Эндопротезирование (больной сустав полностью заменяется протезом)
Не всегда искусственный материал хорошо принимается организмом, потому что для него это инородное тело.
Выполняют протезы из металла, керамики или пластика. Срок их службы не превышает 25 лет. На это время больному обеспечено полное восстановление подвижности.
Предрасполагающие факторы
Существует мнение, что посттравматический коксартроз тазобедренного сустава или любой другой анатомической области возникает на фоне возрастных изменений. Дело в том, что по статистике после 40 лет такая патология проявляется у каждого десятого пациента, а уже после шестидесяти — у каждого третьего. Что касается людей в возрасте от 70 лет, то у них проблему диагностируют в 80% случаев.
Однако от дистрофически-дегенеративных нарушений никто не застрахован, поэтому они развиваются и в молодом возрасте. Этому могут сопутствовать такие предрасполагающие факторы:
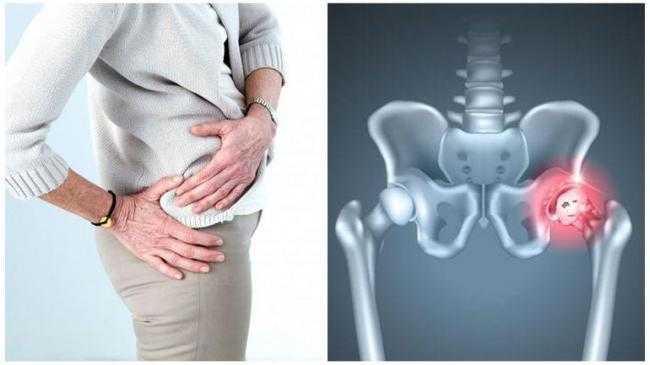
- Генетическая предрасположенность к суставным расстройствам или нарушению развития суставов. Проблема может долго не давать о себе знать, но по мере взросления или при интенсивных нагрузках симптомы будут периодически проявляться.
- Повреждение суставов из-за повышенных нагрузок. Зачастую такое явление проявляется у профессиональных спортсменов или у людей с избыточной массой тела. Также возникновению коксартроза сопутствуют травмы и инфекции, воздействующие на опорно-двигательные функции.
- Ряд заболеваний костно-мышечной системы, вызывающих патологическое перераспределение нагрузок.
- Сбои в сердечно-сосудистой системе и нарушение циркуляции крови.
Специалисты утверждают, что причиной возникновения коксартоза является совокупность предрасполагающих факторов, а если у пациента есть предрасположенность к такой патологии, то она начнет проявлять себя гораздо раньше. В зоне повышенного риска оказываются больные с сахарным диабетом, избыточной массой и другими отклонениями.
https://youtube.com/watch?v=bX2sXY6L1-w
Как развивается ДОА?
Деформирующий остеоартроз (остеоартрит) начинает развиваться с поражения суставного хряща. Долгое время заболевание протекает незаметно и для больного, и для врачей. Появление ярких симптомов происходит уже при значительном поражении тканей.
Этиология
Причины заболевания до сих пор до конца полностью не выяснены. В развитии болезни участвуют несколько факторов, из которых выделяют два доминирующих: избыточная механическая и функциональная перегрузка суставного хряща и нарушение его резистентности (сопротивляемости) к нормальным нагрузкам. Вследствие этого происходит патологическое перерождение и разрушение суставного хряща.
Факторы риска формирования ДОА:
- Выделяют несколько факторов риска, которые могут способствовать развитию поражения суставного хряща и развитию остеоартроза. К ним относятся:
- Наследственная предрасположенность.
- Лишний вес, ожирение.
- Эндокринные и метаболические нарушения (например, недостаток эстрогена в менопаузе).
- Профессиональные, спортивные или бытовые перегрузки на суставы (хроническая микротравматизация).
- Различные травмы.
- Возраст от 50 лет.
- Сопутствующие воспалительные и невоспалительные заболевания суставов.
Изменения суставного хряща
Причиной или пусковым фактором разрушения хряща обычно является травма или длительная микротравматизация суставных поверхностей. Также причиной начала болезни может стать изменение конгруэнтности (соответствия) суставных поверхностей в результате каких-либо патологических процессов, например, дисплазии.
Суставный хрящ изменяет свои свойства, теряет эластичность, становится шероховатым, на нем появляются трещины. Это увеличивает нагрузку на поверхности костей, образующих его, нарушается их целостность.
Что происходит дальше?
С целью стабилизации сустава внутри него появляются тяжи, образованные соединительной тканью. Увеличивается количество синовиальной жидкости, которая имеет измененный состав.
Впоследствии на краях сустава образуются костные разрастания – остеофиты. Мышцы, окружающие сустав, гипотрофируются, уменьшаются в размере. Это приводит к дальнейшим нарушениям кровообращения и усугублению патологических процессов, происходящих в суставе – развитию контрактур (тугоподвижности) и его нестабильности.
Посттравматический коксартроз
Одним из наиболее распространенных суставных заболеваний, имеющих собственное обозначение в международной системе, является посттравматический коксартроз. МКБ-10 классифицирует его как М15-М19.
Патология характеризуется началом дистрофически-дегенеративных изменений, которые нарушают нормальную функциональность крупных сочленений человеческого тела. Прогрессирование болезни вызывает разрушение межсуставного хряща, что приводит к дискомфортным ощущениям из-за перетирания хрящевых тканей. Отсутствие эффективного лечения грозит опасными осложнениями, в том числе и необходимостью инвалидизации.
Как известно, верхнюю часть кости покрывает хрящ, который способен сжиматься при каких-либо нагрузках и выделять специальную синовиальную жидкость. Ее задача заключается в смазывании двигающих элементов сустава. В состоянии покоя хрящевая структура расправляется, а при движении исполняет роль амортизатора.
При развитии коксартроза естественная смазка сильно густеет и уже не способна справляться со своей задачей. В результате хрящ начинает высыхать и деформироваться, а кости соприкасаются друг с другом и разрушаются из-за интенсивного трения.
Первичный коксартроз бывает как лево-, так и правосторонним. Зачастую он носит неизвестную этиологию и не обладает выраженными симптомами. Развитие вторичного коксартоза происходит на фоне онкологических заболеваний, травм и воспалительных процессов в тазобедренном суставе. Также этому способствует некроз головки бедренной кости.
К сожалению, патологические изменения являются необратимыми, но если вовремя принять нужные меры, провести диагностику и начать лечение, это позволит предотвратить последнюю стадию болезни и избежать полного разрушения суставов. Если отложить терапию, коксартроз быстро перейдет из одной стадии в следующую. В связи с этим вырастет риск инвалидизации пациента из-за снижения трудоспособности или ограничения подвижности.
https://youtube.com/watch?v=i2_rhUfe9O0
Симптомы
Заболевание длительное время ничем себя не проявляет. А те немногочисленные симптомы, которые могут появляться на ранних стадиях, обычно остаются незамеченными.
Деформирующий остеоартроз (остеоартрит) имеет несколько характерных симптомов, которые присутствуют практически у всех больных.
Боль
Жалоба на боль в пораженном суставе является основной причиной обращения к врачу. В начале заболевания она незначительная, может возникать лишь при ходьбе или физической нагрузке. Также боль может появляться при воздействии неблагоприятных факторов, например, при переохлаждении или при длительном вынужденном неудобном положении тела.
Постепенно боль приобретает постоянный характер, интенсивность ее возрастает. Характерной особенностью такой боли является то, что в покое интенсивность ее уменьшается, вплоть до исчезновения.
Скованность
На ранних стадиях ДОА у большинства больных появляется чувство «скованности» по утрам. Это состояние характеризуется уменьшением объема движений в суставе, снижением чувствительности и болью разной интенсивности. При движении это состояние постепенно проходит.
Хруст
Наличие посторонних звуков – хруст, щелчки в суставе, которые сначала появляются периодически при неблагоприятных условиях (долгая ходьба, вынужденное положение тела или конечности и т. д.). Со временем эти звуки сопровождают любые движения пораженного сустава.
Нестабильность
Этот симптом часто выражен в суставах конечностей. Проявляется патологической избыточной подвижностью. Также встречается подвижность в нехарактерной для движения сустава плоскости. Отмечается снижение чувствительности конечности.
Нарушение движений
Деформирующий остеоартроз (остеоартрит) проявляется нарушением основной функции сустава – движения. Такие нарушения могут быть в виде ограничения подвижности, особенно это выражено при обострении заболевания. Также иногда встречается увеличение подвижности – «разболтанность» сустава, что связано с гипотрофией мышц или повреждением связочного аппарата.
Нарушение функции конечности
Патологические изменения в суставе со временем вызывают нарушение функций всей конечности. Появляется хромота при ходьбе, ограничение движений, ощущение нестабильности сустава. Конечность деформируется, а в результате нарушения кровоснабжения возникают расстройства чувствительности и другие изменения (ощущение зябкости или, наоборот, жжения, похолодение конечности и т. д.).
Все это в конечном результате приводит к инвалидности.
Другие симптомы
Кроме вышеперечисленных, встречаются менее распространенные жалобы, преимущественно «косметического» характера. К ним относятся:
- Уменьшение или увеличение окружности конечности.
- Припухлость сустава.
- Наличие жидкости в суставе.
- Деформация сустава или конечности.
- Изменения со стороны кожи конечности: усиление сосудистого рисунка, пигментации и т. д.
Диагностика при артрозе запястья
При появлении первых признаков необходимо обратиться к ревматологу. Точный диагноз можно поставить только в клинике с хорошим оснащением. Назначить правильное и эффективное лечение можно только после тщательного обследования.
Диагностика артроза включает в себя следующие мероприятия:
-
Внешний осмотр со сбором анамнеза и анализом жалоб;
-
Общий и биохимический анализ крови для выявления степени тяжести воспаления и нарушения обмена веществ;
-
УЗИ — его результаты показывают изменения в околосуставных тканях;
-
Рентгеновский снимок — на нем видны изменения в суставе (более информативным методом является КТ).
-
МРТ — точный и информативный метод диагностики, позволяющий детально изучить состояние мягких, костных тканей, выявить патологические изменения на ранней стадии.
В рамках первичного исследования обязательно проводят дифференциальную диагностику для исключения ревматоидного и других видов артрита лучезапястного сустава. Характерное отличие — при артрите боль сильнее проявляется ночью или под утро.
Симптомы
К основным симптомам развития ДОА относят:
Болевые ощущения
Болезненность сустава является главным основанием для визита к специалисту. Первоначально она проявляется нерегулярно, в основном — при движении (бег, ходьба), переохлаждении организма или при продолжительном дискомфортном положении тела. Затем боль приобретает неисчезающий характер и возрастает её интенсивность.
Затрудненность движения
На ранней стадии гонартроз характеризуется чувством «скованности», появляющимся после длительного покоя (сна, отдыха). Коленный сустав становится менее подвижным, снижается его чувствительность и ощущаются боли различной интенсивности. Все эти проявления уменьшаются или совсем исчезают при движении.
Хруст
Еще одним характерным симптомом является скрип, щелчки и другие посторонние звуки, возникающие при длительной ходьбе или резком изменении положения тела. В дальнейшем эти звуки становятся постоянным аккомпанементом при движении.
Болтающийся сустав
Нередко артроз коленного сустава приводит к его патологически гипертрофированной подвижности. По коду МКБ 10: М25.2 это определено как «болтающийся сустав». Это проявляется в несвойственной для него линейной или горизонтальной подвижности. Отмечено понижение чувствительности концевых отделов конечностей.
Функциональные нарушения
 Основные функции коленного сустава состоят в перемещении (двигательная функция) и сохранении положения тела (опорная функция). Артроз приводит к функциональным нарушениям. Это может выражаться как в ограниченности амплитуды его движения, так и в избыточной подвижности, «расшатанности» сустава. Последнее является следствием повреждения капсульно-связочного аппарата или гипертрофированного развития мышц.
Основные функции коленного сустава состоят в перемещении (двигательная функция) и сохранении положения тела (опорная функция). Артроз приводит к функциональным нарушениям. Это может выражаться как в ограниченности амплитуды его движения, так и в избыточной подвижности, «расшатанности» сустава. Последнее является следствием повреждения капсульно-связочного аппарата или гипертрофированного развития мышц.
С развитием заболевания двигательная функция диартрозного сустава деградирует, начинают проявляться пассивные контрактуры, характеризующиеся ограниченностью пассивных движений в суставе (код по МКБ10:M25.6 Тугоподвижность в суставе).
Нарушение опорно-двигательной функции
Происходящие дегенеративно-дистрофические изменения с течением времени развиваются в дисфункцию (двигательную и опорную) всей нижней конечности. Это проявляется в хромоте и скованности движений, нестабильной работе опорно-двигательного аппарата. Начинаются необратимые процессы деформации конечности, что в конечном итоге приводит к потере трудоспособности и инвалидности.
Другие симптомы
К этим не основным видам симптомов можно отнести:
- Изменение размера конечности, его деформация;
- Опухлость сустава;
- Избыточное наличие суставной жидкости (на ощупь);
- Видимые изменения кожного покрова конечностей: увеличенная пигментация, характерная капиллярная сетка и т.п.
Лечение
Лечение проводят ортопеды и травматологи.
Артроз – длительное, постепенно прогрессирующее заболевание. Его невозможно полностью излечить, однако можно существенно замедлить развитие патологических изменений в суставе. Для достижения максимального эффекта необходимо серьезное отношение пациента к своей болезни и его готовность соблюдать рекомендации врача даже в период ремиссий.
Необходимо ограничить нагрузку на руку, исключив резкие движения, поднятие и длительное ношение тяжестей. Вместе с тем, следует учитывать, что бездействие тоже негативно влияет на больной сустав. Для поддержания мышц в нормальном состоянии, а также для восстановления плечевого сочленения нужно регулярно выполнять рекомендованный врачом комплекс ЛФК. Одной из наиболее актуальных задач при артрозе является борьба с болевым синдромом. Для устранения болей и уменьшения воспаления назначают НПВП: нимесулид, ацеклофенак, диклофенак, напроксен и другие лекарственные средства.
Препараты данной группы при бесконтрольном применении могут раздражать стенку желудка, оказывать негативное влияние на состояние печени и обмен веществ в хрящевой ткани, поэтому их следует принимать только по назначению врача. Наряду с препаратами для приема внутрь при артрозе активно используют средства местного применения, которые не вызывают перечисленных выше побочных эффектов. Назначают гормональные и негормональные гели и мази.
При выраженном болевом синдроме, который не устраняется другими способами, выполняют блокады сустава с использованием гормональных препаратов (триамцинолона, гидрокортизона ). Частое введение гормональных средств также может оказать негативное влияние на организм, поэтому блокады проводят не чаще 4 раз в год. Для восстановления и укрепления хряща на 1 и 2 стадиях артроза применяют средства из группы хондропротекторов – препараты, содержащие гиалуроновую кислоту, хондроитина сульфат и глюкозамин.
Курсы лечения длительные (от 6 месяцев до года и более), эффект становится заметен через 3 и более месяцев. Кроме того, при артрозе плечевого сустава активно используют физиотерапевтические методики: грязелечение, лечебные ванны, магнитотерапию, ультразвук, инфракрасную лазеротерапию, парафин, массаж.
В период ремиссии больных направляют на санаторно-курортное лечение. На 3 стадии заболевания, при значительном разрушении хряща, ограничении подвижности и потере трудоспособности выполняют эндопротезирование сустава.
Направление на операцию выдают с учетом возраста больного, уровня его активности, наличия тяжелых хронических заболеваний и некоторых других факторов. Использование современных керамических, пластиковых и металлических эндопротезов позволяет полностью восстановить функцию сустава.
Срок службы протезов составляет 15 и более лет.

Материалы статьи проверены врачебным коллективом клиники
- #Артроз плечевого сустава
- #Боль в плечевом суставе,
- #Ломота в суставах,
- #Ломота в теле,
- #Ограничение амплитуды движений,
Комментировать
+

























