Как оказать первую медицинскую помощь при коллапсе?
|
1. Позаботьтесь о безопасности пострадавшего:
— Поставьте пострадавшего в положение, обеспечивающее ему наибольший доступ кислорода, например, положите его на спину и поднимите ноги на подушку или скамейку. — Освободите дыхательные пути пострадавшего, убедитесь в отсутствии препятствий для дыхания (иссушенный язык, рвота и т. д.). |
2. Вызовите скорую помощь:
— При коллапсе необходимо незамедлительно вызвать скорую помощь, указав свои контактные данные и точное местонахождение пострадавшего. |
|
3. Обеспечьте пострадавшему доступ к свежему воздуху:
— Если это возможно, перенесите пострадавшего на свежий воздух и обеспечьте ему приток свежего воздуха. |
4. Следите за состоянием пострадавшего:
— Наблюдайте за состоянием пострадавшего, учитывая его пульс, дыхание и сознание. — В случае остановки сердца или дыхания начните проведение реанимационных мероприятий, если у вас есть соответствующие навыки и знания. |
|
5. Не предоставляйте пострадавшему пищу и напитки:
— Воздержитесь от предоставления пострадавшему пищи или напитков, чтобы не усугубить его состояние. |
Принципы диагностики и лечения
Коллапс – состояние опасное и крайне непредсказуемое. Иногда при резком снижении артериального давления счёт идёт на минуты, а цена промедления может быть слишком высока
Если у человека развились признаки острой недостаточности системы кровообращения важно вызвать «скорую» как можно раньше
Кроме того, каждый должен знать алгоритм оказания первой доврачебной помощи больным с коллапсом. Для этого специалистами ВОЗ была разработана простая и понятная инструкция.
Шаг первый. Оценка жизненно-важных показателей
Чтобы подтвердить диагноз, достаточно:
- Провести визуальный осмотр. Кожа больного бледная, с мраморным оттенком. Часто ее покрывает липкий пот.
- Прощупать пульс на периферической артерии. При этом он слабый, нитевидный или не определяется вообще. Ещё один признак острой сосудистой недостаточности – тахикардия – увеличение числа сердечных сокращений.
- Измерить артериальное давление. Для коллапса характерна гипотония – резкое отклонение АД от нормы (120/80 мм рт. ст.) в нижнюю сторону.
Проще всего прощупать пульс в проекции сонной артерии
Шаг второй. Первая доврачебная помощь
Пока «скорая» едет, проведите неотложные мероприятия, направленные на стабилизацию состояния больного и профилактику острых осложнений:
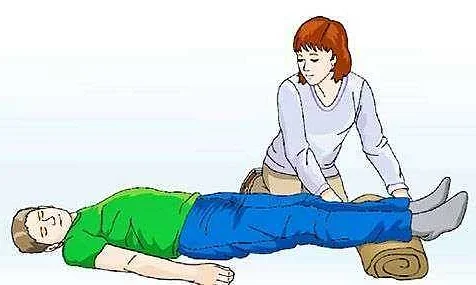
- Уложите пострадавшего на спину на ровную твердую поверхность. Приподнимайте ноги относительно всего туловища на 30-40 см. Это позволит улучшить кровоснабжение сердца и головного мозга.
- Обеспечьте достаточное поступление кислорода в помещение. Снимите стесняющую дыхательные движения одежду, откройте окно. При этом больной не должен замёрзнуть: при необходимости укутайте его пледом или одеялом.
- Дайте пострадавшему понюхать ватку, смоченную в нашатыре (растворе аммиака). Если лекарства под рукой нет, разотрите его виски, мочки ушей, а также ямку, расположенную между носом и верхней губой. Эти мероприятия помогут наладить периферическое кровообращение.
- Если причиной коллапса стало кровотечение из открытой раны, постарайтесь остановить кровь с помощью наложения жгута, пальцевого прижатия.
Приподнимите ноги пострадавшему
Шаг третий. Первая медицинская помощь
По приезду «скорой» вкратце опишите медикам ситуацию, упомянув, какая помощь была оказана. Теперь пострадавшего должен осмотреть врач. После оценки жизненных функций и определения предварительного диагноза показано введение 10%-ного раствора кофеин-бензоата натрия в стандартной дозировке. При инфекционном или ортостатическом коллапсе этого оказывается достаточно для стойкого продолжительного эффекта.
Кофеин способствует сужению сосудов и нормализации кровообращения
В дальнейшем неотложные мероприятия направлены на устранения причин, вызвавших сосудистую недостаточность:
- При геморрагическом характере коллапса необходимо произвести остановку кровотечения;
- При отравлениях и интоксикациях требуется введение специфического антидота (если существует) и дезинтоксикационные мероприятия.
- При острых заболеваниях (инфаркте миокарда, перитоните, ТЭЛА и др.) проводится коррекция опасных для жизни состояний.
После стабилизации жизненных функций решается вопрос о госпитализации пострадавшего
При наличии показаний пациента госпитализируют в профильный стационар для дальнейшего лечения и профилактики серьезных осложнений. Там в зависимости от причин заболевания проводится внутривенное капельное введение адреналина и норадреналина (для быстрого повышения артериального давления), вливание крови и ее компонентов, плазмы, физиологического раствора (для повышения ОЦК), кислородотерапия.
Таким образом, коллапс сосудов – серьезное и часто жизнеугрожающее состояние. Оно требует своевременной диагностики и раннего начала терапии, ведь неоказанная (или оказанная неправильно) первая медицинская помощь значительно ухудшает прогноз для пациента (чт. также Сердечно-сосудистая система: секреты и тайны человеческого «мотора»).
Патогенез развития болезни
Существует несколько механизмов развития острой сосудистой недостаточности. Одни из них связаны с органическими поражениями сердца, другие — с патологическими состояниями, которые могли возникнуть в результате травмы, ожога и пр.
Причины возникновения сосудистой недостаточности:
- Гиповолемия или циркуляционная сосудистая недостаточность — уменьшенное количество циркуляционной крови. Подобное встречается при кровотечениях, сильном обезвоживании организма, ожоговых состояниях.
- Васкулярная сосудистая недостаточность — количество циркуляционной крови увеличено. Тонус сосудистой стенки не поддерживается из-за нарушения эндокринного, нейрогуморального, нейрогенного воздействия. При неправильном приеме барбитуратов, ганглиоблокаторов также может развиться васкулярная ОСН. Иногда отмечается токсическое влияние на сосудистые стенки, расширение сосудов за счет избыточной концентрации в организме биологически активных веществ в виде брадикинина, гистамина пр.
- Комбинированная сосудистая недостаточность — выше изложенные факторы сочетаются и оказывают негативное влияние на функционирование сосудистого русла. В итоге диагностируется увеличенный объем сосудистого русла и недостаточное количество циркулирующей крови. Подобная патология нередко встречается при тяжело протекающих инфекционно-токсических процессах.
Таким образом получается, что ОСН возникает по самым разным причинам и все они, как правило, относятся к критическим состояниям или тяжелым патологиям.
Причины коллапса
Регуляция сосудистого тонуса осуществляется с помощью трех механизмов: местного, гуморального и нервного. Нервный механизм заключается в стимуляции стенки сосуда волокнами симпатической и парасимпатической нервной системы. Гуморальный способ реализуется за счет ионов натрия и кальция, вазопрессорных гормонов (адреналина, вазопрессина, альдостерона). Местная регуляция предполагает появление очагов эктопии непосредственно в сосудистой стенке, клетки которой обладают способностью к генерации собственных электрических импульсов. Кровеносная сеть скелетных мышц регулируется преимущественно нервным способом, поэтому причинами коллапса могут стать любые состояния, при которых подавляется активность сосудодвигательного центра головного мозга. Основными этиофакторами являются:
- Инфекционные процессы. К развитию сосудистой недостаточности приводят тяжелые инфекции, сопровождающиеся выраженной интоксикацией. Наиболее часто коллапс возникает при крупозных пневмониях, сепсисе, перитоните, менингите и менингоэнцефалите, брюшном тифе, очаговых воспалительных заболеваниях ЦНС (абсцессе мозга).
- Экзогенные интоксикации. Патология выявляется при отравлении фосфорорганическими соединениями, угарным газом, лекарственными средствами, способными влиять на сосудистый тонус (клофелином, капотеном, эбрантилом). Кроме того, коллапс может развиваться под действием препаратов для местной анестезии при их эпидуральном или перидуральном введении.
- Сердечные заболевания. Наиболее распространенной причиной является острый инфаркт миокарда. Коллаптоидные состояния также могут обнаруживаться на фоне пороков развития сердца, снижения сократительной способности миокарда, тахи- или брадиаритмии, нарушения функции синусно-предсердного узла (водителя ритма), отказов атриовентрикулярного соединения (АВ-блокада 3 степени) с дискоординацией работы предсердий и желудочков.
- Травмы. Основная причина сосудистой недостаточности при травмах – большой объем кровопотери. При этом наблюдается не относительное, а фактическое уменьшение ОЦК за счет физической утраты жидкости. При отсутствии профузной геморрагии падение сосудистого тонуса становится реакцией на сильную боль, что чаще встречается у детей и пациентов с высокой тактильной чувствительностью.
Лечебные мероприятия
Причина развития коллапса определяет алгоритм оказания помощи:
- при воздействии ядов, токсинов, лекарственных средств – как можно более быстрое и полное удаление веществ из организма, использование специфических антидотов;
- остановка кровотечения, восполнение кровопотери компонентами крови или кровезаменителями;
- прекращение применения лекарственного препарата, вызвавшего анафилактический шок, противошоковые мероприятия (инфузионная терапия, антигистаминные средства, адреномиметики, глюкокортикостероиды и так далее);
- применение антиаритмических препаратов, электроимпульсной терапии, временных или имплантируемых кардиостимуляторов при нарушениях сердечного ритма;
- использование кардиотроптоного лечения при остром инфаркте миокарда, миокардитах, перикардитах, кардиомиопатиях и других заболеваниях сердечно-сосудистой системы;
- использование противовирусных и/или антибактериальных препаратов при наличии инфекционного процесса и так далее (в зависимости от этиологического фактора).
Неотложная помощь при коллапсе практически любой этиологии включает применение:
- ингаляции увлажнённого кислорода;
- инфузионной терапии;
- глюкокортикостероидов;
- вазопрессорных препаратов.
Данные мероприятия используются после выполнения первой помощи, описанной выше. Пациент госпитализируется обычно в отделение интенсивной терапии (или в специализированный стационар), где продолжаются лечение и мониторинг гемодинамических показателей.
Видео по теме:
Вопрос-ответ:
Какие причины могут привести к коллапсу?
Коллапс может быть вызван различными факторами, включая кровопотерю, сердечный приступ, аллергическую реакцию, сильный стресс, недостаток жидкости и другие.
Какие симптомы сопровождают коллапс?
Симптомы коллапса могут включать потерю сознания, слабость, головокружение, бледность кожи, повышенное потоотделение, быстрый пульс и низкое артериальное давление.
Как оказать помощь пострадавшему до прибытия врачей?
Перед прибытием врачей необходимо положить пострадавшего на спину с поднятыми ногами, обеспечить доступ к свежему воздуху, развязать тугую одежду, контролировать дыхание и пульс, при необходимости провести искусственное дыхание и сердечно-легочную реанимацию.
Как провести первую медицинскую помощь при коллапсе?
При первой медицинской помощи при коллапсе необходимо вызвать скорую помощь, положить пострадавшего на спину с поднятыми ногами, обеспечить доступ к свежему воздуху, развязать тугую одежду, контролировать дыхание и пульс, при необходимости провести искусственное дыхание и сердечно-легочную реанимацию.
Когда следует обратиться за медицинской помощью при коллапсе?
В случае коллапса следует незамедлительно обратиться за медицинской помощью, так как это может быть признаком серьезного нарушения организма и требовать срочного лечения.
Что такое коллапс?
Коллапс — это состояние, при котором происходит резкое снижение кровяного давления и кровотока, что приводит к нарушению кровоснабжения органов и тканей.
Какие могут быть причины коллапса?
Причиной коллапса могут быть различные факторы, такие как: кровопотеря, острое сердечное или легочное заболевание, аллергическая реакция, неправильное дыхание, длительное нахождение в вертикальном положении и другие.
Как предотвратить коллапс?
Предотвращение коллапса может быть осуществлено путем принятия следующих мер:
1. Правильное питание Регулярное и сбалансированное питание является важным фактором в предотвращении коллапса. Убедитесь, что ваш рацион содержит достаточное количество белка, углеводов, жиров, витаминов и минералов. 2. Регулярная физическая активность Регулярные умеренные физические упражнения могут укрепить сердечно-сосудистую систему и улучшить кровообращение. Они также помогают поддерживать здоровый вес тела и контролировать артериальное давление, что в свою очередь способствует предотвращению коллапса. 3
Избегайте стресса Стресс может стать причиной коллапса, поэтому важно научиться эффективно управлять стрессовыми ситуациями. При необходимости обратитесь за помощью к специалисту
4. Избегайте перегрева Перегрев организма может вызвать коллапс. Поэтому следите за температурой окружающей среды, особенно в жаркое время года, и принимайте меры для охлаждения организма. 5. Не употребляйте алкоголь и наркотики Алкоголь и наркотики могут негативно влиять на сердечно-сосудистую систему и быть причиной коллапса. Поэтому важно избегать их употребления или умеренно контролировать. 6. Регулярные медицинские осмотры Регулярные медицинские осмотры помогут выявить и своевременно лечить любые заболевания, которые могут быть фактором риска развития коллапса.
Когда обратиться за медицинской помощью?
Когда возникают симптомы коллапса, следует немедленно обратиться за медицинской помощью
Важно запомнить, что коллапс может быть признаком серьезного заболевания или состояния, требующего немедленного вмешательства врачей
Если у вас или у кого-то рядом возникают следующие симптомы, необходимо незамедлительно вызвать скорую помощь:
- Острый и необъяснимый резкий ощущение слабости или усталости
- Чувство головокружения или потеря равновесия
- Бледность кожи или синюшность губ и ногтей
- Потеря сознания или нарушение сознания
- Быстрое и поверхностное дыхание
- Ощущение сильной жажды и сухости во рту
- Сильное ощущение жара или холода
- Сильное головная боль или головокружение
- Ощущение сердцебиения или проблем с сердцем
- Судороги или необычные движения тела
Если вы замечаете у себя или у кого-то из перечисленные симптомы, немедленно вызовите скорую помощь и оказывайте первую медицинскую помощь, следуя указаниям диспетчера скорой помощи.
Обморок
Обморок — это внезапная кратковременная потеря сознания, возникающая вследствие нарушения кровообращения мозга, из-за нехватки кислорода.
Симптомы обморока’, общая слабость, тошнота, рвота, темнеет в глазах, бледность, резкое падение пульса, похолодание конечностей, сужение зрачков, резкое расслабление мускулатуры, замедление дыхания. Происходит перераспределение крови — кожа и центральная нервная система анемизируются, а сосуды внутренних органов переполняются кровью.
Причины обморока’, общее истощение, анемия, утомление. Непосредственным этиологическим моментом являются сильное волнение, испуг, кровопотеря, голод, резкие, быстро развивающиеся боли (перелом, колика, ранение, сильный ушиб и т. п.).
Помощь при обмороке:
уложить на спину;
поднять ноги выше головы;
обеспечить свободный доступ воздуха.
дать нюхать нашатырный спирт;
брызгать на лицо и грудь холодной водой.
при более тяжелых состояниях показано переливание крови, кофеин, адреналин, камфара под кожу.
Близко к обмороку примыкают коллапс и шок. Они развиваются также в связи с наступлением острой сосудистой недостаточности вследствие развития паретического состояния мелких сосудов, особенно брюшных органов. Непосредственной причиной обычно бывают обширные размозжения тканей, обширные ожоги, кровопотери, болевые ощущения.
Клиническая картина
Все разновидности коллапса развиваются с одинаковыми клиническими проявлениями:
- Больной безразличен к своему состоянию и происходящим окружающим событиям, сознание может быть сохранено.
- Кожные покровы становятся бледными, слизистые оболочки и дистальные отделы конечностей приобретают цианотичную окраску.
- Тело покрывается холодным и липким потом, температура тела снижается, дыхание становится поверхностным и учащённым, возможно урежение дыхательных движений.
- Пульс слабого наполнения или нитевидный, частота его увеличивается (в более редких случаях может замедляться), возможны нарушения сердечного ритма.
- Артериальное давление снижается, при аускультации сердечные тоны приглушены.
- Количество выделения мочи уменьшается, в некоторых случаях возникает тошнота и рвота.
Коллапс симптомы причины первая помощь
Умение оказать неотложную помощь является безусловным требованием к любому медицинскому работнику вне зависимости от его специальности. К наиболее частым случаям угнетения сознания, при которых требуется срочное медицинское пособие, относятся ОБМОРОК и КОМА. Коллапс может являться предвестником обморочного состояния и также заслуживает самого пристального внимания.
Определение комы, коллапса, обморока.
1. Обморок характеризуется генерализованной мышечной слабостью, снижением постурального тонуса, неспособностью стоять прямо и потерей сознания (Реймонд Д., Адаме и соавт., 1993).
2. Кома (от греч. кота — глубокий сон) — полное выключение сознания с тотальной утратой восприятия окружающей среды и самого себя и с более или менее выраженными неврологическими и вегетативными нарушениями. Степень тяжести комы зависит от продолжительности неврологических и вегетативных нарушений. Комы любой этиологии (кетоацидотическая, уремическая, печеночная и т. д.) имеют общую симптоматику и проявляются потерей сознания, снижением или исчезновением чувствительности, рефлексов, тонуса скелетных мышц и расстройством вегетативных функций организма (ВФО). Наряду с этим, наблюдаются симптомы, характерные для основного заболевания (очаговая неврологическая симптоматика, желтуха, азотемия, и др.).
3. Коллапс (от лат. collabor, collapsus — ослабевший, упавший) — остро развивающаяся сосудистая недостаточность, характеризующаяся падением сосудистого тонуса и относительным уменьшением объема циркулирующей крови (ОЦК). Потеря сознания при коллапсе может наступить только при критическом уменьшении кровоснабжения головного мозга, но это не обязательный признак. Принципиальным отличием коллапса от шокового состояния является отсутствие характерных для последнего патофизиологических признаков: симпатоадреналовой реакции, нарушений микроциркуляции и тканевой перфузии, кислотно-щелочного состояния, генерализованного нарушения функции клеток. Данное состояние может возникнуть на фоне интоксикации, инфекции, гипо- или гипергликемии, пневмонии, надпочечниковой недостаточности, при физическом и психическом переутомлении. Клинически коллапс проявляется резким ухудшением состояния, появлением головокружения или потерей сознания (в этом случае речь будет идти об обмороке), кожные покровы становятся бледными, выступает холодный пот, отмечается легкий акроцианоз, поверхностное, учащенное дыхание, синусовая тахикардия. Степень снижения АД отражает тяжесть состояния. Неотложная помощь аналогична лечению обморока.
4. Острая сосудистая недостаточность — нарушение венозного возврата из-за увеличения емкости сосудистого русла. Наличие острой сосудистой недостаточности у пострадавшего не обязательно должно сопровождаться обмороком; последний наступает только при падении кровоснабжения головного мозга ниже критического. Обморок и кома относятся к количественные синдромы нарушения (угнетения) сознания. В нашей стране принята рабочая классификация угнетения сознания, предложенная А. И. Коноваловым и др., (1982), согласно которой выделяются 7 степеней оценки сознания: ясное; оглушение умеренное; оглушение глубокое; сопор; кома умеренная; кома глубокая; кома запредельная. Качественные синдромы нарушения (помрачения) сознания (делирий, онейроидный синдром, аменция и сумеречные расстройства сознания) представлены в теме «Неотложные состояния в психиатрии».
Источник
Неотложные состояния. Современная стоматологическая практика часто сталкивается с возникновением неотложных состояний у пациента.
Это распространенное явление, которое связано с несколькими факторами:
- Массовость обращений за стоматологической помощью. В таком случае зачастую невозможно тщательно и всесторонне обследовать пациента и собрать детальный анамнез. У пациента может быть аллергия на какие-либо компоненты лекарственных препаратов, которые применяются во время терапии или для обезболивания. Врач, в свою очередь, о наличии непереносимости или аллергии может не знать.
- У многих пациентов есть соматические заболевания, которые могут способствовать появлению неотложных состояний во время стоматологического лечения.
- Часто стоматологическое вмешательство происходит на том этапе, когда болевые ощущения пациента уже сильны и длятся продолжительное время. В таком случае у пациента наблюдается значительное усиление психо-эмоционального напряжения. Порог стойкости к раздражениям снижается, и реакции организма на стресс могут достигнуть патологического уровня.
- Стоматофобия – боязнь стоматологов, любых стоматологических процедур и манипуляций, также способствует тому, что повышается риск патологической реакции организма на стресс.
Чтобы избежать возникновения неотложных состояний, врачу перед началом лечения необходимо как можно тщательнее собрать анамнез, возможно, проконсультироваться с терапевтом. Также нужно установить доверительные отношения с пациентом, расположить его к себе, внушить уверенность в безопасности и безболезненности предстоящего лечения.
Как вылечить
При ортостатической гипотензии лечение должно быть комплексным. Оно направлено на то, чтобы помочь человеку вернуться к привычному образу жизни. Помогает уменьшить частоту приступов правильное питание. Для нормализации самочувствия врач рекомендует лечебную физкультуру и массаж. Если приступы случаются часто, то проводят полное обследование функций нервной и эндокринной систем.
При развитии ортостатического коллапса лечение осуществляют медикаментозными средствами. Врач может назначить следующие лекарства:
- адренергические препараты — сужают периферические сосуды, не позволяя резко снижаться давлению;
- адаптогены — стимулируют ЦНС, активизируют работу симпатического отдела в части, которая отвечает за обмен веществ, пищеварение, дыхание и кровообращение;
- минералокортикоиды — удерживают ионы натрия в крови, увеличивают объем циркулирующей крови, повышают кровяное давление;
- бета-адреноблокаторы — помогают усилить эффективность минералокортикоидов, повышая показатель артериального давления;
- НПВС — оказывают воздействие на периферические сосуды, способствуя их сокращению.
Медикаментозная терапия гипотензии предусматривает применение нескольких лекарственных средств. С помощью препарата Флудрокортизон увеличивают объем жидкости в крови, что способствует повышению давления. Если ортостатическая артериальная гипотония развилась на фоне болезни Паркинсона, то используют средство Дроксидопа. Если эти медикаменты оказались неэффективными, врач назначает Эпоэтин, Кофеин и Пиридостигмина бромид.
С помощью природных адаптогенов (пантокрин, элеутерококк, женьшень, лимонник) увеличивается прилив энергии, повышается общая резистентность организма, поддерживается тонус сосудов. После приступа, чтобы возобновить мозговое кровообращение, можно принимать ноотропы — Пирацетам или Циннаризин.
Лечить ортостатический коллапс разрешается с помощью народной медицины. Для этого нужно принимать отвары следующих лекарственных растений:
- корень женьшеня;
- бессмертник;
- татарник;
- золотой корень;
- элеутерококк;
- китайский лимонник.
Можно приобрести в аптеке сбор трав и заваривать их как чай. Принимать напиток следует на протяжении месяца.
При ортостатической артериальной гипотензии важно придерживаться сбалансированного питания. Меню должно содержать продукты, которые оказывают на организм тонизирующее действие
Благодаря этому повышается давление и улучшается самочувствие человека.
Рацион больного включает в себя следующие продукты:
- зеленые овощи;
- яйца;
- цельнозерновые продукты;
- орехи, мед, джемы, варенье;
- вегетарианские супы;
- козье молоко, обезжиренные молочные продукты;
- диетическое мясо;
- нежирную морскую рыбу;
- макаронные изделия, крупы;
- сладкий чай, кофе.
Нельзя переедать, т.к. в этом случае кровоснабжение сосредотачивается в брюшной полости, из-за чего кровоток в головном мозгу снижается и развивается гипоксия, приводя к усилению симптомов гипотонии.
Из меню обязательно исключают:
- сладости, сахар;
- свежий хлеб;
- сою;
- очищенные зерновые культуры;
- соленую рыбу;
- колбасные изделия;
- копчености;
- жирные сорта рыбы и мяса;
- мясной и рыбный бульоны;
- бобовые;
- жирный и соленый сыр.
Чтобы давление не снижалось, нужно включать в рацион больше соли. Такой способ рекомендуется применять после консультации с врачом. Чрезмерное употребление соли повышает риск развития многих опасных заболеваний. Принимать еду необходимо маленькими порциями. Чтобы не снизилось артериальное давление, следует пить достаточное количество жидкости. Обязательно исключают употребление алкогольных напитков.
Можно выполнять регулярно физические упражнения. Перед тем как присесть, разминают мышцы голени. Нельзя сгибаться в пояснице. Если нужно что-то поднять с пола, приседают, согнув ноги в коленях.
Необходимо постоянно носить компрессионный трикотаж. С его помощью в ногах уменьшается объем крови во время вставания и облегчаются симптомы патологии. Нельзя резко подниматься с постели. Проснувшись, следует полежать в течение нескольких минут, после чего рекомендуется медленно сесть и пробыть в таком положении 1-2 минуты. После этого можно вставать.
Ортостатическая гипотония не опасна для жизни, особенно при кратковременных приступах и неглубоких обмороках. Но существует риск получить травмы во время падения. Такое патологическое состояние может спровоцировать инсульт, особенно у людей, которые предрасположены к этому (больных атеросклерозом, пожилых).
Коллапс
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования
Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Коллапс, или коллаптоидное состояние — остро развившееся резкое снижение системного артериального давления, обусловленное снижением сосудистого тонуса и увеличением емкости сосудистого русла. Развитие коллапса сопровождается признаками гипоксии головного мозга и угнетением жизненно важных функций организма. В значительной степени страдают имкроциркуляция и тканевой кровоток, поэтому клиническая картина может напоминать таковую при кардиогенном шоке. Главное отличие коллаптоидных состояний от кардиогенного шока в отсутствие признаков сердечной недостаточности.
Коллапс
Коллапс (латинское collapsus ослабевший, упавший) — остро развивающаяся сосудистая недостаточность, характеризующаяся в первую очередь падением сосудистого тонуса, а также острым уменьшением объёма циркулирующей крови. При этом происходит уменьшение притока венозной крови к сердцу, снижение сердечного выброса, падение артериального и венозного давления, нарушаются перфузия тканей и обмен веществ, возникает гипоксия головного мозга, угнетаются жизненно важные функции организма. Коллапс развивается как осложнение, чаще при тяжёлых заболеваниях и патологический состояниях.
Формами острой сосудистой недостаточности являются также обморок (смотри полный свод знаний) и шок (смотри полный свод знаний).
Учение о Коллапс возникло в связи с развитием представлений о недостаточности кровообращения (смотри полный свод знаний). Клинические картина Коллапс была описана задолго до введения этого термина. Так, С. П. Боткин, (1883) в лекции, в связи со смертью больного от брюшного тифа, представил полную картину инфекционные Коллапс, назвав это состояние интоксикацией тела. И. П
Павлов (1894) обратил внимание на особый генез Коллапс, отметив, что он не связан со слабостью сердца, а зависит от уменьшения объёма циркулирующей крови. Значительное развитие учение о Коллапс получило в трудах Г
Ф. Ланга, Н. Д. Стражеско, И. Р. Петрова, В. А. Неговского и других отечественных учёных.
Общепринятого определения Коллапс не выработано. Наибольшие разногласия существуют по вопросу о том, следует ли считать Коллапс и шок самостоятельными состояниями или рассматривать их лишь как разные периоды одного и того же патологический процесса, то есть считать ли «шок» и «коллапс» синонимами. Последняя точка зрения принята английский и американский авторами, которые считают, что оба термина обозначают тождественные патологический состояния, предпочитают пользоваться термином «шок». Франц. исследователи иногда противопоставляют Коллапс при инфекционные заболевании шоку травматического происхождения.
Г. Ф. Ланг, И. Р. Петров, В. И. Попов, Е. И. Чазов и другие отечественные авторы понятия «шок» и «коллапс», как правило, разграничивают. Нередко эти термины все же смешиваются.
Этиология и классификация. В связи с различиями в понимании патофизиологические механизмов Коллапс, возможным доминированием того или иного патофизиологические механизма, а также разнообразием нозологический форм болезней, при которых Коллапс может развиваться, чёткой общепринятой классификации форм Коллапс не разработано. В клинические, интересах целесообразно различать формы Коллапс в зависимости от этиологического факторов. Чаще всего Коллапс развивается при интоксикациях организма и острых инфекционные заболеваниях. При острой массивной кровопотере развивается так называемый геморрагический Коллапс, при работе в условиях пониженного содержания кислорода во вдыхаемом воздухе — гипоксический Коллапс. Иногда Коллапс может возникнуть и без существенных патологический отклонений (например, ортостатический Коллапс у детей).
Выделяют токсический Коллапс, который возникает при острых отравлениях (смотри полный свод знаний), в том числе проф. характера, веществами общетоксического действия (окись углерода, цианиды, фосфорорганические вещества, нитро и амидосоединения и другие) Вызвать развитие Коллапс может ряд физических факторов — воздействие электрического тока, большие дозы радиации, высокая температура окружающей среды (при перегревании, тепловом ударе), при которых нарушается регуляция функции сосудов.
Коллапс наблюдается при некоторых острых заболеваниях внутренних органов — при перитоните, остром панкреатите, что бывает связано с эндогенной интоксикацией, а также при остром дуодените, эрозивном гастрите и другие Нек-рые аллергические реакции немедленного типа, например анафилактический шок (смотри полный свод знаний), протекают с сосудистыми нарушениями, типичными для Коллапс
Инфекционный Коллапс развивается как осложнение острых тяжёлых инфекционные заболеваний: менингоэнцефалита, брюшного и сыпного тифа, острой дизентерии, пневмонии, ботулизма, сибирской язвы, вирусного гепатита, токсического гриппа и другие Причиной такого осложнения является интоксикация эндо и экзотоксинами микроорганизмов, преимущественно влияющая на центральной нервной системы или на рецепторы пре и посткапилляров.
Можно ли полностью излечиться от сосудистого коллапса?
Сосудистый коллапс — это состояние, при котором происходит резкое снижение кровяного давления, что может приводить к серьезным последствиям для организма. Однако, можно ли полностью излечиться от этого заболевания?
Ответ на этот вопрос не так прост. Во-первых, необходимо понимать причину, вызывающую сосудистый коллапс. Часто это может быть связано с дефицитом витаминов, микроэлементов, общей слабости организма, слишком сильным физическим или эмоциональным стрессом. В таких случаях, полное излечение возможно при проведении комплексной терапии, включающей в себя лекарства, режим питания и отдыха, а также устранение из жизни человека причинные факторы.
Однако, есть и другие формы сосудистого коллапса, например, если оно обусловлено нарушением работы сердца, сосудов, проблемами с гормональным фоном или наличием других заболеваний, в том числе онкологических. В таких случаях полностью избавиться от сосудистого коллапса не всегда возможно, но медикаментозная терапия и профилактические меры все же могут значительно улучшить качество жизни пациента и предотвратить возможные осложнения.
В любом случае, решение о лечении и возможности полного излечения должно приниматься квалифицированным врачом-кардиологом или терапевтом на основании диагностики состояния пациента и выявления всех факторов, вызывающих сосудистый коллапс.






























