Причины появления гарднереллеза
Как мы выяснили ранее основным способом передачи бактерий гарднереллы является незащищенный половой контакт с носителем этой инфекции. Это и можно назвать главной причиной попадания бактерии в организм.
Но существует несколько факторов, которые способствуют возрастанию количества гарднерелл и приводят к самому заболеванию. К ним относят:
заражение другими бактериями и микроорганизмами (хламидиоз, уреаплазмоз, микоплазмоз, трихомониаз, гонорея, впч, герпес 1 и 2 типа), которые приводят к воспалению слизистой стенки влагалища, изменению микрофлоры и активизации гарднерелл и других условно-патогенных микроорганизмов.
- частое спринцевание, без медицинских показаний, а также применение препаратов, предназначенных для вагинального введения. Эти действия способны нарушить баланс полезных и вредных бактерий и привести к дисбиозу.
- гормональные изменения, которые могут быть связаны с беременностью, поликистозом, мультифолликулярными яичниками, недостаточностью яичников, хроническими заболеваниями, длительным или неправильным использованием противозачаточных и антибактериальных препаратов.
- частое применение контрацептивов, в которых присутствует 9-ноноксинол (при частом контакте со слизистой он способен вызвать язвы на слизистой с последующим ростом числа болезнетворных бактерий).
- эндокринные заболевания нарушают кислотно-щелочной баланс всех слизистых, в т. ч. и влагалища.
- сильное отравление продуктами питания, которое способно привести к дисбактериозу кишечника, а оно может распространиться и на половые органы.
- лечебные инвазивные гинекологические процедуры (использование внутриматочных спиралей, аборт и т. д.)
- ослабление иммунной системы (часто повторяющиеся респираторные заболевания, заболевания крови, онкология, химиотерапия, жесткие диеты, длительная лекарственная терапия).
Присутствие гарднерелл в организме не обязательно вызовет бактериальный вагиноз, а вот совокупность предрасполагающих факторов скорее всего к этому приведет.
При появлении первых подозрительных симптомов хорошо бы сразу провести лабораторную диагностику, как раз об этом и поговорим в следующей главе.
Лечение
Первоочередной метод лечения – применение антибиотиков. Эффективны следующие комбинации препаратов: доксициклин, макролиды (препараты, содержащие Азитромицин), фторхинолоны (Например, Ципрофлоксацин).

Иммуномодуляторы, такие как Циклоферон (доступный в форме уколов, таблеток и свечей), могут быть прописаны одновременно.
Одновременно следует использовать противогрибковые средства — это могут быть лекарства в форме таблеток или свечей (например, Флуконазол, Тержинан).
Для восстановления здоровой микрофлоры в интимной зоне необходимо обратить внимание на терапию эубиотиками, такими как Бифибумбактерин. Для восстановления гормонального фона полезно употреблять комплексы витаминов А, Е и С
Для восстановления гормонального фона полезно употреблять комплексы витаминов А, Е и С.
Необходимо обязательно лечить партнёра. В начале лечения половая близость запрещена. В период восстановления следует использовать презерватив. Через месяц необходимо пройти повторные анализы. Чтобы предотвратить повторение заболевания, нужно отнестись к лечению очень ответственно.
Лечение
При уреаплазмозе лечение направлено на эрадикацию, то есть искоренение возбудителя. Поэтому основу терапевтического курса составляют антибактериальные препараты.
Антибиотики
Как мы уже знаем, уреаплазмы склонны к клеточному паразитированию. А это означает, что они проявляют высокую устойчивость не только к антителам, но и к некоторым группам антибиотиков. Пенициллины и цефалоспорины для уреаплазм не представляют угрозы, а потому в лечении не используются. Наименьшую устойчивость эти микроорганизмы проявляют к макролидам и частично — к тетрациклинам. Лучше всего в лечении уреаплазмоза себя зарекомендовали следующие препараты:
- джозамицин (группа макролидов),
- азитромицин (группа макролидов),
- доксициклин (группа тетрациклинов).
Продолжительность курса во многом зависит от выраженности симптомов и результатов лабораторных анализов. В среднем он составляет 10-14 дней.
Важно! Во время курса антибиотиков назначают пробиотики для нормализации баланса кишечной флоры. Средняя продолжительность курса их приема — 1-2 месяца
Наиболее эффективными в настоящее время считаются следующие препараты:
- Максилак,
- Бифиформ,
- Бактистатин,
- Бифидумбактерин,
- Линекс.
Ранее при лечении уреаплазмоза практически повсеместно применялись иммуномодулирующие препараты. Однако с точки зрения доказательной медицины их применение не имеет достаточных оснований.
Физиотерапия
Физиотерапевтические методы расцениваются как вспомогательные в контексте базового курса лечения, однако «вспомогательные» не означает «бесполезные». Физиопроцедуры помогают улучшить трофику тканей, дают противовоспалительный, иммуномодулирующий, бактерицидный и обезболивающий эффект. Наиболее распространенные методы:
- Озонотерапия — использование насыщенного озоном физраствора.
- Магнитотерапия — применение магнитных полей высокой и низкой частоты.
- Лазеротерапия — воздействие на паховую зону (именно в случае лечения последствий уреаплазмоза) низкоинтенсивным лазерным излучением.
- Электрофорез — воздействие слабого электрического тока позволяет вводить лекарственные средства через кожу и слизистые оболочки.
Особенности лечения при беременности
При лечении беременных женщин наиболее безопасными считаются антибиотики группы макролидов (джозамицин). В первом триместре антибиотики применять не рекомендуется
Всегда важно взвешивать риск для плода и матери
Что это за возбудители
Уреаплазмоз – заболевание, которое в основном развивается под воздействием бактерии, которая носит название уреаплазмы уреалитикум. Этот микроорганизм отличается очень маленькими размерами и способностью вызывать при определенных обстоятельствах выраженные нарушения в работе организма человека.
Гарднереллез вызывается микроорганизмом, который известен вод названием вагинальной гарднереллы или гарднереллы вагиналис. Часто пациенты интересуются вопросом о том, что объединяет эти две патологии между собой. Все очень просто, как отмечают врачи. Нередко развитие одного из этих заболеваний тянет за собой активизацию другого.
Подобная взаимосвязь объясняется довольно легко. Дело в том, что как гарднерелла, так и уреаплазма входят в состав нормальной микрофлоры женских половых органов. У женщины при достаточно сильном иммунитете микрофлора находится в равновесном состоянии. Тогда она не будет предъявлять никаких жалоб.
Так как условно-патогенные микроорганизмы не смогут полноценно размножаться. Но вот организм по каким-либо причинам ослабевает.

Условно-патогенные микроорганизмы начинают размножаться активнее, чем должны. Это неминуемо ведет к развитию заболевания.
Способствовать активному размножению гарднереллы и уреаплазмы в организме могут:
- длительное воздействие на организм разнообразных стрессовых факторов;
- наличие любых вирусных, грибковых или бактериальных заболеваний общего типа, таких как грипп, ОРЗ и др.;
- некоторые хронически протекающие заболевания, наносящие удар по общему иммунитету человека (например, болезни щитовидной железы или сахарный диабет);
- период беременности и грудного кормления у представительниц женского пола и др.
Как отмечают врачи, важно иметь в виду, что гарднерелла и уреаплазма – это возбудители в основном женских инфекций. Мужчины практически никогда не страдают от симптомов этих заболеваний, даже если заражены ими
Зато они являются носителями, выступая в качестве распространителей инфекции в женской популяции
Мужчины практически никогда не страдают от симптомов этих заболеваний, даже если заражены ими. Зато они являются носителями, выступая в качестве распространителей инфекции в женской популяции.
Методы диагностики уреаплазмоза и гарднереллеза
Любую из этих патологий, определить, получается, по явным признакам и некоторыми лабораторыми исследованиями.
Для начала лечащий врач назначает гинекологический осмотр, при прохождении которого им также осуществляется забор мазка из влагалища для определения на микроскопическое исследование.
Этот метод является самым действенным и эффективным, и его результаты могут служить полноценным образом для того чтобы назначить лечение, если его необходимость будет выявлена. И эффективное лечение уреаплазмы у женщин должно всегда идти с таким же у мужчины.
Сам мазок передаётся в лабораторию специалисту, который тщательным образом под микроскопом высокой чёткости определяет количество паразитов в составе имеющейся микрофлоры.
Все иные методики считаются малоэффективными и не несущими пользы, поэтому крайне редко используются.
Также кроме этого, вычисляется рН влагалища, так как увеличение количества паразитов в виде уреаплазмы и гарднереллы смещает его в щелочную сторону.
Окончательным методом диагностики заболеваний является тестирование на изонитрил.
С помощью этого исследования можно выявить огромное количество самых разнообразных бактерий и паразитов.
Гарднереллез диагностируется:
- При нахождении патологических клеток, когда на плоском эпителии закреплены анаэробные микроорганизмы.
- При щелочном рН влагалища.
- При возникновении однообразных и обильных выделениях патологического цвета с запахом гнили.
При присутствии всех трёх перечисленных критериев, врачом может диагностироваться заболевание, и в дальнейшем им разрабатывается специальная схема лечения уреаплазмы и гарднереллеза.
Если же из ряда перечисленных симптомов отмечается у пациента лишь один, то обычно диагноз гарднереллез не ставится.
Диагностика
Диагностика уреаплазм проводится при выраженных внешних симптомах воспалительного процесса, причиной которого могли стать эти бактерии. Например, затруднение и сильная боль при мочеиспускании, зуд и покраснение полового члена. Если у врача есть подозрение на наличие инфекций, передающихся половым путем (трихомониаз, генитальный герпес), он также назначает анализ на наличие уреаплазмы. У женщин эту диагностику проводят при планировании беременности, а также после выкидышей и при подозрении на бесплодие.
Уреаплазмы и преждевременные роды.
Врачи считают, что уреаплазмы не вызывают преждевременные роды. Но они могут сыграть свою роль в воспалительном инфекционном процессе, который может привести к родам до срока, инфекции оболочек плода и жидкости, воспалению пуповины, миграции плаценты, слишком малому весу новорожденного.
В обязательном порядке анализ на уреаплазмы сдают доноры спермы и пациенты, которым предстоит операция на органах мочеполовой системы, и в случае осложнений после пересадки почки.
К какому врачу обратиться
При наличии симптомов мужчинам нужно обращаться к дерматовенерологу или урологу, женщинам — к гинекологу. Как правило, врач сначала дает направление на анализы, передающиеся половым путем. Если результаты отрицательные, пациента просят сдать анализ еще и на уреаплазмы.
Фото: kenchiro75 / freepik.com
Какие анализы сдавать
В зависимости от метода на анализ направляют соскоб с уретры, прямой кишки, а также мочу, семенную жидкость и кровь. Так как уреаплазмы очень малы, микроскопией их выявить нельзя. Поэтому используют другие методы выявления уреаплазм.
Как подготовиться к анализам
В биоматериале, который получит лаборатория, должно содержаться достаточное количество бактерий. Перед походом к врачу следует:
воздержаться от походов в туалет хотя бы 3 часа (важно при взятии соскоба из уретры),
в течение 2 дней воздерживаться от половых контактов (важно при взятии эякулята и секрета простаты),
не есть минимум 5–6 часов перед анализом (важно при взятии крови).
Для исследования может потребоваться сдать среднюю порцию мочи. Собирать мочу нужно утром или как минимум через 2–3 часа после последнего мочеиспускания.
Все исследования следует проводить до начала приема антибактериальных препаратов.
Посев
Посев (микробиологический анализ) заключается во взятии биоматериала (выделений из уретры, семенной жидкости, мочи) и помещения его на питательную среду. Если бактерии в биоматериале присутствуют, они станут образовывать колонии. По времени этот анализ самый долгий, он занимает 5–7 дней, но считается самым достоверным способом для определения чувствительности бактерий к антибиотикам (антибиотикорезистентность). Также он дает информацию о титре бактерий. Титр выше 10 4 КОЕ на 1 мл скажет о наличии патологии. Все это поможет врачу определить наиболее подходящее лечение.
ПЦР
Самый популярный и наиболее чувствительный метод — метод ПЦР (полимеразная цепная реакция). В этом случае определяют наличие ДНК уреаплазм в образце взятого биоматериала. Если этот анализ даст положительный результат, есть большая вероятность того, что возбудитель инфекции — уреаплазмы.
Антитела в крови
Другой метод — метод ИФА (иммуноферментный анализ). Он определяет уровень антител к уреаплазме в крови из вены. Анализ делается натощак или через 5 часов после еды. Этот анализ говорит о том, что человек сталкивался с бактерией. Он может служить дополнительным подтверждением диагноза, но его результат не может быть поводом к началу лечения. Метод ИФА назначают только в совокупности с другими анализами.
Общий анализ мочи
В этом случае о наличии бактерий будут говорить увеличение числа лейкоцитов (лейкоцитоз) и присутствие бактерий в моче (бактериурия). При этом большинству пациентов с бессимптомной бактериурией лечение не назначают. Исключения составляют ситуации с высоким риском появления инфекции в мочеполовой системе. Например, при беременности, СПИДе, онкологическом заболевании, после операции по пересадке почки.
Мазки у мужчин
Так как при уреаплазмозе высокая концентрация уреаплазм у мужчин наблюдается на поверхности уретры, для исследования часто берут соскоб с ее поверхности. Инструментом в этом случае служит тонкий зонд с щеточкой на конце. Процедура может вызывать болевые ощущения, инструмент повреждает верхний слой эпителия. После взятия соскоба также возможна боль при мочеиспускании на протяжении 1-2 дней.
Клиническая картина
Наиболее выраженной является симптоматика заболеваний у женщин, поэтому рассмотрим более подробно, как протекает патологический процесс именно в них. Прежде всего, нужно заметить, что уреаплазмоз как самостоятельная болезнь практически не проявляет себя, поэтому в случае сочетания двух патологических состояний на первый план все же выступают проявления гарднереллеза.
Продолжительность инкубационного течения уреагарднереллезного поражения продолжается в среднем семь суток, после чего человека начинают беспокоить патологические ощущения, а именно:
- увеличение количества влагалищных выделений, при этом изменений претерпевает их внешний вид (они становятся серого оттенка) и консистенция;
- появление неприятного запаха выделений, напоминающего рыбу (он может присутствовать постоянно, а может появляться в период менструаций или после половых отношений);
- патологическое чувство жжения и зуда;
- болевые ощущения во время секса;
- дискомфортные ощущение распирания влагалища.
В случае присоединения уретрита, период инкубации которого составляет трое суток, наблюдается присоединение:
- болевых ощущений при совершении акта мочеиспускания;
- частых и ложных позывов к мочеиспусканию;
- боли, которая локализуется в надлобковой области и нижнем отделе живота;
- примесей крови в моче.
При отсутствии медикаментозного вмешательства патологический процесс распространяется на мочевой пузырь и почки, поэтому довольно часто можно наблюдать формирование, при диагностировании уреаплазмы и гарднереллы, пиелонефрита.
О процессе воспалительного характера, который локализуется в канале шейки матки, будут свидетельствовать болевые ощущения в нижней части живота и появление патологических выделений слизистого характера, какие имеют желтоватую окраску.
Методы профилактики
Несмотря на то, что многие пациенты не всегда относятся к заболеваниям такого типа с полной серьёзностью, особенно если возникает уреаплазма, либо гарднерелла у мужчин, подобные инфекции способны привести к очень неприятным последствиям.
Именно поэтому чтобы не доводить ситуацию до крайности, крайне рекомендовано соблюдать элементарные профилактические мероприятия, которые заключаются:
- В обращении в поликлинику при возникновении любых заметных изменений влагалищных выделений.
- При изменении цвета влагалищного секрета, или запаха, следует отказаться от применения ежедневных прокладок, поскольку из-за них не проникает воздух к половым органам, и они маскируют симптоматику возникших нарушений, вследствие чего заболевание прогрессирует.
- При возникновении симптомов, указывающих на уреаплазмоз и гарднереллез, обратиться к врачу для взятия мазка по Грамму.
- При лечении бактериального вагиноза, рекомендуется сесть на диету с максимальным количеством продуктов кисломолочного содержания, и есть их даже после проведения лечения.
Также не менее важно, даже если врач не назначает самостоятельно, рекомендуется сдача повторного мазка. Как видно из списка, изложенные методы достаточно просты, но именно они помогут каждому человеку открыто заявить, что у меня всё в порядке, и что самое главное, не подвергнуть заражению своих родных и близких
Об уреаплазмозе дополнительную информацию предоставит видео в этой статье
Как видно из списка, изложенные методы достаточно просты, но именно они помогут каждому человеку открыто заявить, что у меня всё в порядке, и что самое главное, не подвергнуть заражению своих родных и близких. Об уреаплазмозе дополнительную информацию предоставит видео в этой статье.
Микоплазмоз
Микоплазма – одноклеточный микроорганизм, занимающий промежуточное положение между грибами, вирусами и бактериями. У клеточной мембраны микоплазмы нет жесткой клеточной оболочки, вместо нее имеется очень тонкая пленка – плазмалемма. При помощи этой пленки микроорганизм приклеивается к клеткам хозяина и начинает паразитировать за его счет. Размер микоплазмы от 0,2 до 0,8 мкм, поэтому его не чувствуют защитные барьеры организма. Попав на слизистые оболочки, микоплазма начинает вызывать воспаление в клетках и усиливает развитие аутоимунных процессов.
Симптомы микоплазмоза
Урогенитальный микоплазмоз (вызванный Mycoplasma genitalium), может быть обнаружен как у мужчин, так и у женщин. В целом при микоплазмозе симптомы схожи с признаками воспалительных заболеваний мочеполовой системы (вагинит, эндометрит, цистит, уретрит, пиелонефрит и др.). Больные жалуются на зуд и жжение в половых органах, учащенное мочеиспускание. У мужчин после отхода мочи наблюдается жжение и боль в уретре, так как поражаются близлежащие к уретре ткани. У женщин после полового контакта возникает сильная боль внизу живота. Симптомы появляются примерно через 10 дней после заражения микоплазмой гениталиум.
Однако нередки случая бессимптомного протекания микоплазмоза.
Лечение микоплазмоза
Лечение этого заболевания – достаточно трудный процесс, требующих комплексных мер. Наибольшее действие оказывает лечение антибактериальными препаратами. Хорошей эффект дает использование экстракорпоральной антибактериальной терапии (плазмафереза).
Назначаются противогрибковые и противопротозойные препараты, физиотерапевтическое лечение и промывание мочевоиспускательного канала лекарственными средствами. Курс лечения -10 дней, затем проводится бакпосев.
1
Лечение микоплазмоза в МедикСити

2
Плазмаферез при лечении микоплазмоза

3
Плазмаферез при лечении микоплазмоза
Общие сведения
Гарднереллез относится к инфекциям, передаваемым преимущественно половым путем. Когда ее возбудитель – анаэробная бактерия Gardnerella vaginalis – впервые был обнаружен, ученые отнесли болезнь к венерическим.
Однако при детальном рассмотрении выяснилось, что этот микроорганизм можно считать условно-патогенным: в небольшом количестве он обнаруживается во влагалищной флоре практически каждой здоровой женщины, мирно сосуществуя с полезными лакто- и бифидобактериями. Активируется гарднерелла лишь при определенных условиях, вызывая такое неприятное состояние, как бактериальный вагиноз (иначе – дисбиотические изменения влагалищной микрофлоры).
На фото – микроскопия возбудителя инфекции
Спровоцировать развитие заболевания могут:
- частая смена половых партнёров;
- злоупотребление антисептиками (например, постоянное подмывание антибактериальным мылом, частые спринцевания, использование для контрацепции спермицидов с обеззараживающими компонентами);
- беременность (подробней читайте тут);
- длительное лечение антибиотиками.
Врачи не рекомендуют часто спринцеваться
Симптомы гарднереллезной инфекции довольно скудны. Среди них:
- выделения из влагалища (их количество может варьироваться) белого или желтоватого цвета;
- неприятный запах испортившейся рыбы.
Неприятный запах обусловлен жизнедеятельностью гарднерелл
Диагностика заболевания требует комплексного подхода.
Стандартная медицинская инструкция по обследованию пациента включает:
- Сбор жалоб и анамнеза, в ходе которых врач установит, когда появились первые жалобы, и как протекает заболевание.
- Мазок на степень чистоты.
- Определение рН влагалища (при дисбиозе влагалища остается щелочной).
- ПЦР-диагностика.
- Бакпосев.
Определить круг диагностического поиска можно уже во время беседы
Симптомы у женщин
Симптомы будут зависеть от заболевания, которое вызвал уреаплазмоз. У женщин воспалительные процессы обычно затрагивают влагалище и мочеиспускательный канал. Наиболее распространенные признаки:
- ощущение зуда или жжения во влагалище,
- неприятные ощущения в уретре,
- боль при мочеиспускании,
- обильные слизистые выделения.
 Фото: eddows-animator / freepik.com
Фото: eddows-animator / freepik.com
При бессимптомном течении все эти проявления будут смазаны, а большинство может отсутствовать вовсе. Однако даже слабо выраженные симптомы должны стать поводом для обращения к врачу. Если этого не сделать вовремя, болезнь может перейти в хроническую форму и вызвать осложнения.
Если не начать лечение вовремя, инфекция поднимается в матку. В этом случае возникают новые симптомы:
- нарушение менструального цикла,
- тянущая боль в нижней части живота, которая может усиливаться во время полового акта,
- в слизистых выделениях появляются примеси крови или гноя,
- слабость и повышение температуры тела.
Как узнать, нарушена ли микрофлора влагалища
Состояние микробиоценоза влагалища можно оценить с помощью специальных рН-полосок, которые продают в аптеках. Полоску нужно погрузить во влагалищную жидкость, после чего она изменит цвет в зависимости от того, насколько кислой является среда во влагалище (рисунок 2).
Нормальные показатели рН для влагалищной жидкости: 3,7 — 4,5. Превышение этих значений говорит о наличии дисбиоза, вызванного преобладанием в организме условно-патогенных бактерий. В этом случае стоит обратиться к врачу. Если симптомы присутствуют, а уровень рН влагалища остается нормальным, причиной неприятных ощущений может быть кандида или “молочница”.
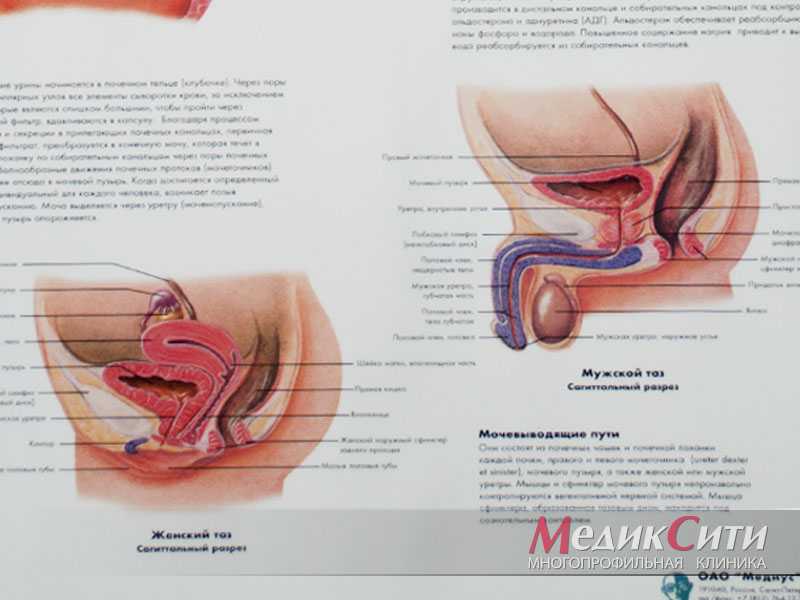
Уреаплазма и гарднерелла у женщин
Гарднерелла, в отличие от уреаплазмы, может колонизировать репродуктивную систему только у женщин. У мужчин бактерия обычно не приживается. Она может передаваться половым путем.

Но после инфицирования уретры никакие симптомы не появляются. А уже через несколько дней гарднерелла погибает и перестает определяться в анализах.
Только в 10% случаев формируется носительство. В этом случае мужчина тоже не страдает от симптомов. Но он является носителем инфекции. Поэтому способен передавать её другим женщинам.
Изредка мужчина сам страдает от воспалительного процесса. Чаще всего гарднерелла вызывает уретрит. Иногда она может спровоцировать анаэробный баланопостит. Причиной в основном становится дефицит иммунитета.
Предрасполагающими факторами являются сопутствующие инфекционные процессы.
У женщин гарднерелла вызывает бактериальный вагиноз, который сам по себе не проходит. Заболевание в большинстве случаев не опасно. Гарднереллы обычно не провоцируют тяжелых воспалительных заболеваний. Но гарднереллез может длиться годами. Бактерии уничтожают нормальную микрофлору влагалища и ослабляют защиту против других инфекций. Повышается риск неспецифических воспалительных процессов урогенитального тракта.
Увеличивается риск заражения инфекциями с половым путем передачи. В том числе повышается вероятность инфицирования уреаплазмозом. Эта бактерия, в отличие от гарднереллы, у женщин может вызывать ряд воспалительных патологий.
Она длительное время может персистировать без симптомов. Но в определенный момент проявляется воспалением мочеполовых органов.
Пусковым фактором могут стать:
- иммунодефицит;
- прием иммунодепрессантов или глюкокортикоидов;
- инвазивные диагностические или лечебные манипуляции;
- хирургические вмешательства на органах малого таза;
- беременность;
- роды.
Установлено, что уреаплазма повышает частоту возникновения эндометрита после родов или после хирургических операций. Обнаружить гарднереллу и уреаплазму можно разными методами.
Чаще всего для этого используют:
- культуральную диагностику – посев на питательные среды;
- ПЦР – анализы для определения ДНК возбудителей;
- ИФА (для уреаплазмоза) – обнаружение специфических антител к уреаплазме.
Культуральная диагностика предполагает посев на питательные среды. Она позволяет оценивать количественные показатели. А также дает возможность оценить чувствительность бактерий к антибиотикам.
ПЦР – ещё один метод, который можно использовать. Он дает более быстрые результаты – уже через несколько часов можно ставить диагноз.
Исследование также обладает большей чувствительностью. Оно обнаруживает уреаплазму даже при наличии бактерий в минимальном количестве.
Показанием для обследования на гарднереллу и уреаплазму могут стать:
- симптомы воспаления урогенитального тракта;
- незащищенный половой акт с носителем инфекции в анамнезе;
- лабораторные признаки воспаления мочеполовых органов (уретры, простаты, шейки матки и т.д.);
- подготовка к беременности (уреаплазмоз опасен для беременных женщин);
- обследование по поводу бесплодия (проводится диагностика для выявления инфекционного фактора нарушения фертильности);
- обильные выделения из влагалища на фоне отсутствия воспаления;
- наличие большого количества ключевых клеток в мазке на флору.
Иногда пациенты обследуются с профилактической целью. Потому что желают знать, нет ли у них половых инфекций.
Существует ещё одна группа анализов, которые могут применяться для диагностики уреаплазмоза. Это серологические исследования. Они направлены на поиск антител к этой инфекции.
В последние годы они применяются не так часто. Само по себе наличие антител не говорит о том, что человек страдает уреаплазмозом.
Для получения убедительных результатов проводится исследование на несколько видов иммуноглобулинов.

Желательно также проводить его 2 раза с оценкой динамики изменения титра антител. Если он возрастает в 4 раза в течение 1 недели, это говорит об активной острой инфекции, которую нужно лечить.
Об остром инфицировании также говорит присутствие в крови иммуноглобулинов А или М. Однако при обнаружении иммуноглобулина G речь вполне может идти о носительстве или вылеченной ранее инфекции. Потому что антитела могут сохраняться в крови даже после эрадикации возбудителя. Поэтому для контроля излеченности серологические тесты на уреаплазмоз не используются.
Основные виды терапии
Лечить уреаплазму, и гарднереллу следует с максимальной эффективностью и поэтому врач назначает специальные антибактериальные препараты.
Самыми действенными, при лечении обеих групп инфекций, являются:
- Ряд тетрациклиновых препаратов.
- Фторхинолоны.
- Макролиды.
Для того чтобы определить индивидуальную переносимость к отдельным препаратам, и насколько чувствительны паразиты к антибиотикам, предварительно назначается обследование и забор необходимых анализов.
Обуславливается это тем, что некоторые паразиты, в отдельных случаях проявляют повышенную устойчивость к препаратам.
Только после проведения предварительных процедур, врач основывается на результатах и назначает наиболее подходящую схему терапевтических мероприятий.
Особенно это касается категории беременных женщин, так как во время вынашивания ребёнка, применение некоторых лекарств строго запрещено.
После того как диагноз утвердится, будет подобран препарат для лечения от паразитов, при учёте индивидуальных особенностей и воздействии препарата на отдельные паразитные группы.
Кроме антипаразитарного лечения, терапия осуществляется и с помощью специальных средств для местного применения.
Для женщин самыми актуальными являются вагинальные свечи, среди которых наилучшим эффектом обладают Гексикон и Бетадин.
После того как будет пройден необходимый курс лечения, необходимо полностью восстановить нормальную микрофлору слизистой половых органов.
Если же этого не сделать, то будут осуществлены вновь все виды благоприятных условий для размножения и активности паразитов.
Иногда, в зависимости от некоторых обстоятельств, врач назначает при лечении лекарственные препараты с иммуномодулирующим действием, которые являются необходимыми для профилактики возникновения рецидивов. К ним относятся такие лекарства как Виферон и Кипферон.
Также во время лечения обязательно нужно учитывать тот факт, что такие паразиты как уреаплазма и гарднерелла, относятся к внутриклеточным организмам с возможной устойчивостью к любому виду препаратов и вследствие этого врач обычно назначает дополнительные курсы терапии.
После окончательных терапевтических мероприятий, следует выждать несколько недель и затем провести обследование на результативность проведённого лечения.
Также существуют и направленные методики лечения, именно при гарднереллезе.
К препаратам с местным применением для терапии гарднереллы у женщин относятся:
- Крем Клиндамицин 2% с курсом в одну неделю и единоразовым нанесением на ночь.
- Гель Метронидазол 0,75%, лечение которым проводится в течение пяти дней, в виде введения во влагалище утром и вечером.
- В качестве внутривенного препарата назначается Клиндамицин, который вводится в течение недели по 150 мг дважды в день.
- Метронидазол вводят по 250 мг два раза в день, а курс определяется врачом в индивидуальном порядке.
Заключение
Отечественные и зарубежные специалисты расходятся во мнениях относительно того, можно ли выделять уреаплазмоз как самостоятельное заболевание. Принято считать, что уреаплазмоз — не столько заболевание, сколько состояние, способное привести к воспалительным процессам в уретре и органах малого таза. Симптомы будут зависеть от того, какой орган вовлечен в патологический процесс.
Для уреаплазмоза характерно бессимптомное течение, что часто приводит к позднему выявлению и развитию таких осложнений, как воспаление яичников, матки и ее придатков. Особую опасность уреаплазмоз представляет для женщины в период беременности: в это время она подвержена повышенному риску инфицирования, при этом в случае развития воспаления не исключены такие осложнения, как замершая беременность и преждевременные роды.
Уреаплазмы передаются преимущественно при незащищенных сексуальных контактах. Не все виды уреаплазм опасны для человека — из 14 выявленных на сегодня биоваров воспалительные процессы могут спровоцировать только Mycoplasma hominis, Ureaplasma urealyticum, Mycoplasma genitalium и Ureaplasma parvum.




























