Симптомы
В 90% случаев инфекционный мононуклеоз у детей протекает в легкой форме, говорит Евгений Комаровский, а потому и диагностировать его удается редко. Дети до 2 лет болеют этим недугом нечасто, и у них в подавляющем большинстве случаев болезнь протекает легко. Значительно тяжелее переносят заболевание дети от 3 лет и старше, причем мальчики болеют чаще девочек. Почему это так, медицина ответить не может, но факт налицо.
После попадания в организм ребенка вируса мононуклеоза, чужеродный агент может довольно долгое время вести себя мирно. Тут все решает состояние иммунитета малыша. Если естественная защита крепкая, то может пройти и полтора, и два месяца. Если организм ослаблен, то симптомы начинающегося заболевания могут проявиться уже через 5-6 суток.

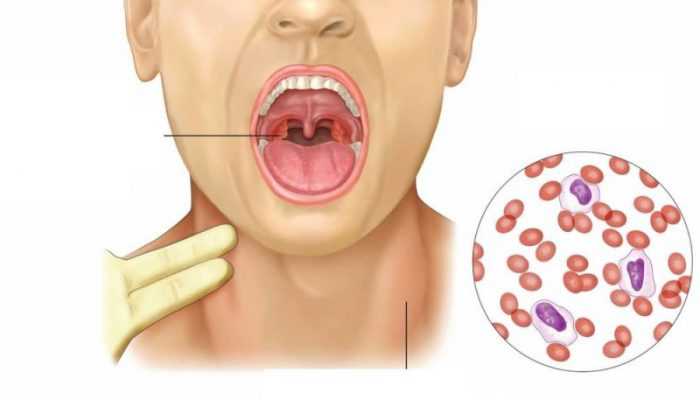
По словам Евгения Комаровского, самый первый признак — увеличение лимфатических узлов. В разной степени увеличиваются все группы узлов, но сильнее всего — шейные, подчелюстные, затылочные. На УЗИ в это время можно выявить увеличение в размерах селезенки и печени (эти органы состоят из лимфоидной ткани). А в клинических анализах крови будет выявлена измененная лимфоцитарная формула.
Сразу за этим начинает воспаляться и увеличиваться в размерах (отекать) лимфоидная ткань в носу, воспаляются миндалины. У ребенка нарушается носовое дыхание, он дышит преимущественно только ртом, появляется сильный ночной храп. Ребенок может жаловаться на боли в горле.

Общие симптомы, которые и вводят в заблуждение и родителей, и врачей, неспецифичны:
- Отсутствие или уменьшение аппетита.
- Плаксивость, капризность, вялость.
- Повышение температуры тела.
- Боль при глотании.
- Ощущение «ломоты» в теле.
Все эти симптомы вкупе и часть из них в отдельности могут вызвать подозрения у внимательных родителей и у вызванного педиатра. Обязательно следует сделать анализ крови. Лимфоциты, которые поражены вирусом, перестают быть таковыми, и превращаются в новые клетки, которых у здорового ребенка в крови нет и быть не может. Эти измененные клетки называются атипичными мононуклеарами. Если лаборант обнаружит их в крови малыша, то диагноз будет подтвержден полностью. Кроме того, в крови будет увеличено число лейкоцитов и моноцитов.

Опасность недуга кроется даже не в самом недуге, а в возможных сопутствующих инфекциях. Когда поражается лимфоидная ткань, которая играет важнейшую роль в работе иммунитета ребенка, то организм более, чем обычно, становится уязвим для различных вирусов и бактерий. Это может быть опасно с позиции того, что легко может начаться вторичное заболевание, любое, в зависимости от микроба или вирусного агента, который «присоединился». Чаще осложнения носят бактериальный характер: ангина, отит, пневмония.
Как не заразиться от больного ребенка взрослым и другим детям?
Если в семье есть ребенок или взрослый, который заболел инфекционным мононуклеозом, не заразиться остальным членам семьи будет достаточно сложно, не потому, что вирус очень заразен, а потому, что даже после выздоровления, переболевший ребенок или взрослый периодически может выделять вирус с частичками слюны в окружающую среду и остается вирусоносителем на всю жизнь.
Поэтому необходимости в карантине при инфекционном мононуклеозе нет, даже если здоровые члены семьи в период болезни ребенка не инфицируются, наверняка, заражение произойдет позже, в период когда больной уже поправиться и вернется к обычному распорядку жизни. При легком протекании заболевания, не стоит изолировать ребенка и устанавливать карантин, он может вернуться в школу как только поправиться.
Общая информация
Мононуклеоз является инфекционным заболеванием, который появляется у больного в результате проникновения в организм вируса Эпштейна-Барра. Этот возбудитель относится к группе герпес-вирусов. А что касается обычной ангины (тонзиллит), то он возникает вследствие попадания в тело человека стафилококков или стрептококков.
Процесс воспаления миндалин у пациента при мононуклеозе является только одним проявлением из множества симптомов. Ангина является как признак второстепенного ряда, ведь, помимо этого, существует множество клинических проявлений.
Клинические симптомы
По статистическим данным, мононуклеозом чаще всего болеют дети, чем взрослые. Это связано с тем что, иммунитет у ребенка не до конца сформирован, тем самым он не может полностью защищать организм от воздействий окружающей среды. Только детки до одного года редко болеют, из-за грудного вскармливания.
Очень редко мононуклеозная ангина затрагивает людей после 45 лет. Это связано с тем, что сформирован иммунитет пассивного характера. Возникнуть мононуклеоз может в результате неблагоприятных воздействий на организм, например, долгое нахождение на холоде.
Если сравнивать симптомы инфекционного мононуклеоза и ангины, то они практически одинаковы:
- Резкое увеличение в размерах миндалин.
- Гиперемия миндалин.
- Мгновенный скачок температуры до фебрильных цифр.
- Умеренная слабость.
- Потеря аппетита.
- Нарушение сна.
- Жалобы на боли в голове.
Что касается мононуклеоза, то при данном заболевании у человека диагностируется увеличение в размерах селезенки и печени (гепатоспленомегалия). Наблюдались тяжелые случаи, когда происходил разрыв селезенки. Это возникало в результате увеличения в размерах данного органа вследствие специфического заболевания Филатова. Для достаточно опытного врача не составит никакой сложности дифференцировать болезни. Длительность постепенного увеличения вышесказанных органов достигает одного месяца.
Пути передачи
Для того чтобы избежать любого недуга, в частности мононуклеарную ангину, необходимо знать, как проник вирус мононуклеоза. Для такого заболевания характерно:
- Контактный механизм передачи.
- Аэрозольный путь.
- Инъекционный путь.
Среди всех путей заражения бытовой является самым частым при инфекционном мононуклеозе. Вирус передается через предметы обихода, полотенце.
Аэрозольный, или воздушно-капельный путь, тоже является частым источником поражения человека. Вирус передается от больного человека во время разговора, чихания, кашля. Вирус Эпштейна-Барра довольно неустойчив в среде, поэтому передается при особо тесных контактах.
Инъекционный путь относительно других встречается реже. Вирус передается при переливаниях компонентов крови, при внутривенных или внутримышечных инъекциях. Очень редко наблюдается при трансплантации внутренних органов. Также редким путем заражения является трансплацентарный. Происходит заражения в результате передачи вируса ребенку от матери во время беременности.
Симптомы и основные признаки мононуклеоза
Моноцитарная ангина может быть обнаружена с помощью первых признаков только спустя 7-10-ть суток после заражения. Редко инкубационный период имеет большую продолжительность и увеличивается до месяца. Тонзиллит в такой форме начинается достаточно остро. У пациента наблюдается резкий скачок температурного режима до 39-ти градусов. Наблюдается рост размеров всех лимфатических узлов, особенно в области челюсти, затылка. При нажатии на них пальцами, больной не чувствует болезненности, но их увеличение заметно по внешним проявлениям.
От ангины лучше начать избавляться при первых ее проявлениях. Практически во всех случаях при мононуклеозе инфекционного вида наблюдается поражение носоглотки и миндалин. У больного закладывает носовые пазухи, осиплость голоса и затруднение дыхания. Дети во время болезни начинают храпеть во время сна. Гланды воспаляются и увеличиваются, на них зачастую возникает налет, который можно перепутать с образованием при дифтерии. Несмотря на воспалительный процесс, боль в горле заболевший не ощущает, и отсутствуют выделения из носоглотки.
У каждого пациента доктора обнаруживают увеличение внутренних органов, таких как селезенка и печень. У некоторых из них наблюдается желтуха. Но тяжелой формы гепатита такое воспаление не вызывает. Увеличенный размер печени может сохраниться на достаточно продолжительное время, а придет в норму только через 1,5 — 2 месяца от начала воспаления.
В разгар инфекции у некоторых зараженных может появиться сыпь на кожном покрове. Но возникают они в тех случаях, если при лечении использовался ампициллин, то есть антибиотик широкого распространения. Высыпания – пятнистые, ярко-красные и очень похожи на аллергию. Проходят они самостоятельно спустя неделю-две, без использования медикаментозного курса. Появление признаков на коже в таком случае не говорит об аллергии у больного на антибиотики, так как вирус меняется реакцию организма на введенные препараты.
Течение мононуклеозной инфекции обычно заканчивается за полторы-три недели, но может затянуться и на месяц. В-лимфоциты, поражение которых происходит в момент инфицирования, являются одними из главных клеток защитной системы. В связи с этим патологический процесс всегда сопровождается ослаблением иммунной системы и ростом повышенной чувствительности у пациента к другим инфекциям. Обычно вторичные болезни возникают под воздействием бактерий и расцениваются как осложнение при мононуклеозе. То есть каждый десятый пациент после того рода инфекции, повторно болеет ангиной, но вызванной стрептококком. Кроме того возможно развитие гнойного отита, воспаления легкого либо бронхит.
Лечение
Лечение инфекционного мононуклеоза у детей основано на общих принципах терапии вирусных инфекций. Обычно лечение проводится на дому, с рекомендацией соблюдать постельный режим и изолировать ребенка от здоровых членов семьи, особенно если в семье есть другие дети, которые могут заразиться. В случаях тяжелого заболевания может потребоваться госпитализация ребенка. Показания для госпитализации включают высокую температуру, лихорадку и бредовые состояния, интоксикацию, признаки асфиксии и развитие осложнений со стороны печени или селезенки.
Лечение инфекционного мононуклеоза у детей должно быть проведено в соответствии с рекомендациями врача, с учетом кратности приема препаратов и их дозировки. Родители должны внимательно следить за состоянием ребенка, чтобы не пропустить возможные осложнения. Целью терапии является снятие острых симптомов инфекции, облегчение состояния ребенка, стимуляция иммунитета, противовирусное лечение и купирование вторичной инфекции, если она присутствует.
Для лечения мононуклеоза у детей могут быть назначены жаропонижающие и противовоспалительные препараты, купирование признаков ангины, повышение иммунитета, витамины В, С и никотиновая кислота, антибиотики в случае наслоения вторичной бактериальной инфекции, антигистаминные препараты. Однако выбор препаратов должен быть осуществлен только врачом, с учетом возраста и клинических показаний ребенка. В случае разрыва селезенки, требуется спленэктомия – хирургическая операция.

Диетическое питание
Соблюдение диеты рекомендуется всем пациентам, включая взрослых и детей, страдающих от мононуклеоза
Важно, чтобы питание содержало достаточное количество витаминов и белков, но ограничивало потребление углеводов и жиров. Это связано с тем, что печень, подвергшаяся инфекции, испытывает перегрузку и требует помощи
Во время лечения мононуклеоза детям рекомендуется употреблять следующие продукты:
- кисломолочные продукты, сметана, молоко, твердый сыр;
- молочные каши из риса, пшена, кукурузы, овсяной крупы;
- нежирные мясные блюда, такие как индейка, курица, говядина;
- рыба, такая как судак, хек, щука, треска;
- зелень, такая как лук, сельдерей, петрушка, укроп, салат;
- макароны, темный хлеб из пшеницы;
- напитки из свежих фруктов и некислых ягод, такие как компоты и морсы;
- чай с малиной, лимоном, рябиной;
- оливковое и сливочное масло (не более 30 граммов в день).
Следует избегать жареной, жирной и сильно соленой пищи. Ребенку не рекомендуется употреблять твердую пищу, лучше остановиться на блюдах жидкой и полужидкой консистенции, таких как супы, пюре, каши и гуляш из мяса. Рыбу и мясные блюда лучше готовить на пару и добавлять оливковое масло.
Свежие овощи и фрукты можно употреблять в любых количествах, так как они помогают восполнить нехватку необходимых микроэлементов. Следует избегать сладких, мучных и сдобных изделий, а также ограничить потребление сахара, варенья и меда.
Важно удалить из рациона чипсы, сухарики, кока-колу и другие вредные продукты, даже если ребенок просит их во время болезни. При лечении мононуклеоза у детей может потребоваться прием препаратов-гепатопротекторов, если врач обнаружит выраженные воспалительные изменения в тканях печени
Препараты следует принимать даже после выздоровления, чтобы полностью восстановить клетки печени и предотвратить осложнения со стороны желудка и желчевыводящих путей
При лечении мононуклеоза у детей может потребоваться прием препаратов-гепатопротекторов, если врач обнаружит выраженные воспалительные изменения в тканях печени. Препараты следует принимать даже после выздоровления, чтобы полностью восстановить клетки печени и предотвратить осложнения со стороны желудка и желчевыводящих путей.

Симптомы болезни у детей
Профилактические меры для предотвращения вирусных инфекций не всегда эффективны, особенно у детей, у которых иммунитет еще не полностью сформирован. Поэтому, если ваш ребенок контактировал с больным ребенком, есть вероятность заражения. После обнаружения случаев заболевания в группе детского сада или школе, родители должны внимательно следить за состоянием ребенка в течение следующих 2,5-3 месяцев. Если у ребенка не появились симптомы инфекционного мононуклеоза, то, скорее всего, его организм самостоятельно справился с вирусной инфекцией и заражение прошло безопасно. Однако, если в течение этого периода у ребенка появились слабость, головные боли, увеличение лимфатических узлов и повышенная температура, а также кожная сыпь, стоит обратиться к врачу. Сначала необходимо посетить педиатра в ближайшей поликлинике, а затем обратиться к инфекционисту. Симптомы мононуклеоза проявляются разнообразно. Перед острой фазой может наступить период предромальных симптомов, во время которого ребенок ощущает слабость, становится вялым и сонным. По мере развития инфекции состояние ребенка ухудшается, появляется заложенность носа, температура чаще повышается до субфебрильных значений. Также начинают проявляться симптомы першения в горле, сопровождающиеся гиперемией слизистой оболочки и воспалением миндалин.

Острая фаза болезни
В половине случаев детей, страдающих от мононуклеоза, симптомы развиваются быстро и являются довольно явными. Эти симптомы включают лихорадочный синдром, усиленное потоотделение, озноб и признаки общей интоксикации организма, такие как головные боли, дискомфорт при глотании, болезненность и ломота в мышцах и суставах. После достижения пика в проявлении этих симптомов, появляются вторичные признаки заражения, включая боль в горле, острые симптомы тонзиллита, гепатоспленомегалию, лимфаденопатию и сыпь на коже по герпетическому типу. Сыпь на коже обычно появляется одновременно с лихорадочным синдромом и увеличением лимфатических узлов. Она имеет бледно-розовый оттенок и может затрагивать разные части тела. Сыпь исчезает самостоятельно без необходимости специфического лечения. Однако, если сыпь появляется после приема антибактериальных препаратов и вызывает сильный зуд, это может указывать на развитие аллергической реакции. Важным признаком острой фазы мононуклеоза у детей является полиаденит, который проявляется в виде серозных или бело-желтых отложений на миндалях и верхнем небе. Лимфоузлы также увеличиваются в размере и становятся подвижными. Увеличение лимфоузлов помогает отличить мононуклеоз от других похожих инфекций. В некоторых случаях лимфаденопатия может наблюдаться в области живота, что может вызывать боли и повышать риск неправильной диагностики. Также мононуклеоз характеризуется увеличением печени и селезенки, которые начинают увеличиваться в размере с самых первых дней заражения. Однако разрыв селезенки является редким случаем. Размеры печени и селезенки возвращаются к нормальным значениям через 3-4 недели после выздоровления от мононуклеоза.
Другие формы мононуклеоза
Мононуклеоз может иметь различные формы в зависимости от вируса, который поразил детский организм, и проявления болезни. Одна из форм – атипичная, которая может протекать без симптомов или с некоторыми признаками, не характерными для типичной формы. Цитомегаловирусная форма может передаваться от матери к ребенку или через переливание крови и обычно не обнаруживается антител к вирусу Эпштейна-Барр. Хроническая форма характеризуется рецидивирующим течением и может продолжаться до года-полутора лет. Лечение мононуклеоза зависит от своевременной диагностики и внимательного отношения родителей к состоянию здоровья ребенка. При подозрении на болезнь необходимо провести комплексное обследование для выяснения причины симптомов.

Симптомы мононуклеоза у ребенка
Поскольку сегодня от заражения вирусами практически нет никакой профилактики, если ребенок контактировал с больным инфекционным мононуклеозом, родителям следует внимательно следить за здоровьем ребенка в следующие 2-3 месяца. Если симптомов мононуклеоза не появится, следовательно, либо ребенок на заразился, либо иммунитет справился с вирусом и заражение прошло безопасно.
Если же у ребенка появились симптомы общей интоксикации — озноб, температура, слабость, сыпь, увеличились лимфатические узлы — к какому врачу обратиться? Сначала к участковому педиатру или семейному врачу, затем к инфекционисту.
Симптомы инфекционного мононуклеоза разнообразны. Порой проявляются общие явления продромального характера, такие как недомогание, слабость и катаральные симптомы. Постепенно самочувствие ухудшается, температура возрастает до субфебрильной, наблюдается постоянное першение в горле и трудность при дыхании из-за заложенности носа. Характерным явлением можно назвать также гиперемию слизистой оболочки ротоглотки, а также патологическое разрастание миндалин.
Иногда заболевание начинается внезапно, и его симптомы ярко выражены. В такой ситуации не исключена:
- лихорадка, она протекает по-разному (обычно 38 -39С) и продолжается несколько дней или даже месяц
- повышенное потоотделение, озноб, сонливость, слабость
- признаки интоксикации – головная боль, ломота в мышцах и болевые ощущения при глотании
Далее наступает кульминация заболевания, то есть проявляются основные особенности клинической картины инфекционного мононуклеоза, в том числе:
- ангина — возникает зернистость задней стенки слизистой глотки, ее гиперемия, фолликулярная гиперплазия, вероятно кровоизлияние слизистой
- гепатоспленомегалия — увеличение печени и селезенки
- лимфаденопатия — увеличение лимфатических узлов
- общая интоксикация организма
- появление сыпи на теле
Сыпь при мононуклеозе чаще всего возникает в начале заболевания, одновременно с лихорадкой и лимфаденопатией, при этом она может быть достаточно интенсивной, локализоваться на ногах, руках, лице, животе и спине в виде мелких красных или бледно-розовых пятнышек. Сыпь не требует лечения, поскольку она не чешется, ее нельзя ничем мазать, она самостоятельно ликвидируется по мере усиления борьбы иммунитета с вирусом. Однако, если ребенку назначили антибиотик и сыпь начала чесаться — это указывает на аллергическую реакцию к антибиотику (чаще всего это пенициллиновый ряд антибиотиков — ампициллин, амоксициллин), поскольку сыпь при мононуклеозе не чешется.
Однако, наиболее важным симптомом инфекционного мононуклеоза, традиционно считают полиаденит. Она возникает как результат гиперплазии лимфоидной ткани. В большинстве случаев на миндалинах носоглотки и неба развиваются островковые наложения серого или беловато-желтоватого оттенка. Их консистенция рыхлая и бугристая, они легко удаляются.
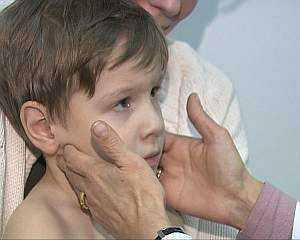
Кроме того, увеличиваются периферические лимфатические узлы. В них задерживается активно размножающийся вирус. Особенно интенсивно растут лимфоузлы на задней поверхности шеи: они становятся весьма заметными, когда ребенок поворачивает голову в стороны. Рядом расположенные лимфоузлы взаимосвязаны, и практически всегда их поражение носит двухсторонний характер.
Пальпация лимфатических узлов не очень болезненна, они подвижны и не плотно контактируют с кожей. Иногда увеличиваются и лимфоузлы, находящиеся в брюшной полости — они сдавливают нервные окончания в этой области и провоцируют возникновение признаков острого живота. Это может привести к постановке неточного диагноза и проведению хирургической операции.
Для инфекционного мононуклеоза характерна гепатоспленомегалия, то есть патологическое увеличение селезенки и печени. Эти органы очень чувствительны к заболеванию, поэтому изменения в них начинают происходить уже в первые дни после заражения. Селезенка может увеличиться настолько, что ее ткани не выдерживают давления, и она разрывается.
Первые 2-4 недели наблюдается непрерывный рост размеров этих органов, в некоторой степени он продолжается и после выздоровления ребенка. Когда температура тела возвращается к физиологическим значениям, происходит нормализация состояния селезенки и печени.
Симптомы
Заболевание может иметь острую или хроническую форму, типичное или атипичное течение. От этого зависят симптомы мононуклеоза. К типичным признакам при острой форме относятся:
Для атипичного течения мононуклеоза характерна стёртая симптоматика. Могут наблюдаться только некоторые характерные признаки. Например, ангина при нормальном размере лимфатических узлов и печени. Увеличение лимфатических узлов и лихорадка, без признаков поражения миндалин. Или же на первый план выходят нетипичные симптомы: сыпь на коже, желтушность.
Реже встречается хронический мононуклеоз, который длится от нескольких месяцев до года. Переход заболевания в хроническую форму связан с ослаблением иммунитета и наблюдается при разных видах иммунодефицита. Клинические симптомы протекают в более лёгкой форме, однако имеют склонность к рецидиву.
Инфекционный мононуклеоз: инкубационный период, симптоматика (сыпь, лимфоузлы, ангина)
Симптомы и признаки острой формы заболевания
Острая форма мононуклеоза начинается с продромального периода. Этот период характеризуется неспецифическими признаками мононуклеоза. Появляются общие симптомы слабости, усталости. Возникают признаки воспаления верхних дыхательных путей в виде заложенности носа, кашля. Также повышается температура тела до 38°С. Все вышеперечисленные симптомы встречаются и при других инфекционных заболеваниях. На этом этапе невозможно отличить мононуклеоз от ангины или респираторных вирусных инфекций.
Через несколько дней появляются специфические симптомы инфекционного мононуклеоза:
- Острый тонзиллит в виде мононуклеозной ангины. Первым признаком является боль в горле. Вначале тонзиллит имеет катаральный характер, при осмотре горла миндалины увеличены и отёчны, но признаков гнойного воспаления нет. Затем тонзиллит приобретает гнойный характер. Интенсивность боли увеличивается, при осмотре миндалин можно увидеть гнойные пробки.
- Лимфаденопатия. Лимфатические узлы увеличиваются симметрично с двух сторон. Наиболее выражены изменения в задних и передних шейных лимфоузлах. Их размеры достигают 1-2 см, при пальпации узлы плотные, не спаянные.
- Увеличение печени. Гепатомегалия развивается не сразу, чаще спустя 1-2 недели. В ряде случаев наблюдается не только увеличение органа, но и нарушение его функции. Проявляется это в виде гепатита.
- Увеличение селезёнки. Селезёнка, как и печень, увеличивается через 7-10 дней после появления первых признаков болезни. На самочувствие это может не влиять, однако существует риск разрыва селезёнки.
Иногда наблюдается боль в области живота, которая может быть связана с 2 факторами: увеличением печени или лимфатических узлов брыжейки.
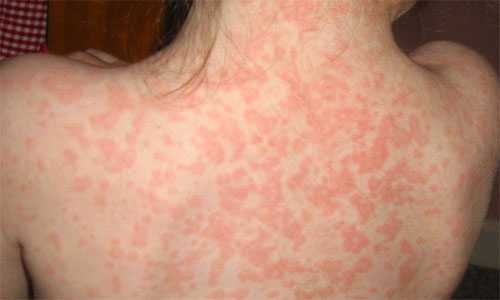
У 15% больных появляется сыпь на коже. Она локализуется на спине, животе, реже на верхних конечностях. Часто сыпь при мононуклеозе появляется после введения антибиотиков (пенициллинового ряда) в виде аллергической реакции. В половине случаев наблюдается периорбитальный отёк. С первых дней заболевания возникает симметричная отёчность верхних век.
Высыпания при мононуклеозе
 1
1 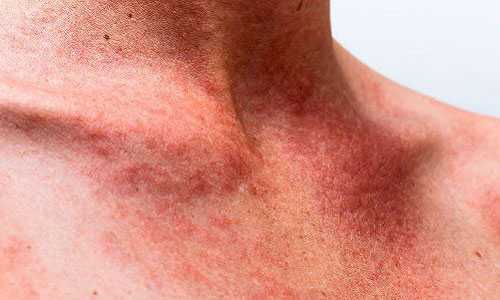 2
2
Симптомы хронического мононуклеоза
Реже болезнь мононуклеоз приобретает хроническое течение. После перенесённой первичной инфекции вирус остаётся в организме, находясь в иммунных клетках. При снижении иммунитета происходит реактивация вируса (повторное развитие инфекции). К реактивации инфекции могут приводить разные состояния, которые сопровождаются подавлением иммунитета:
- сопутствующие инфекционные заболевания;
- обострение хронической соматической патологии;
- заболевания крови;
- ВИЧ-инфицирование;
- другая патология иммунной системы.
В этом случае развивается хронический мононуклеоз. Длительность болезни составляет более 6 месяцев. Заболевание может иметь волнообразный или постоянный характер. В первом случае наблюдаются периоды ремиссии и обострения, то есть симптомы могут уменьшаться и вновь появляться. Во втором случае клинические признаки заболевания присутствуют всё время.
Доктор Комаровский о хроническом мононуклеозе
Хронический мононуклеоз у детей также является признаком снижения иммунитета и персистенции вируса. Ребёнок может жаловаться на длительное повышение температуры, постоянную усталость и слабость, снижение внимания. Также наблюдаются изменения со стороны лимфатических узлов, печени и селезёнки. У детей на фоне мононуклеоза возможно развитие интерстициальной пневмонии.
Как отличить два типа ангины
Как отмечалось ранее, вирусный мононуклеоз похож на ангину, поэтому эти две болезни очень часто путают. Делать так нельзя, поскольку лечение двух заболеваний будет отличаться. И если вовремя не определить и не лечить мононуклеоз, то недуг обернется крайне негативными последствиями. Итак, ангина или мононуклеоз?
Немногие знают, что ангина может быть симптомом другого, не менее опасного заболевания – мононуклеоза. Вирус отличается ярко выраженным воспалением, которое способствует увеличению печени и селезенки. В таких случаях ангина при инфекционном мононуклеозе является лишь симптомом.
Способ заражения идентичен с обычной ангиной. Стоит отметить то, что этот тип заболевания встречается намного реже, однако процент инфицированных все же остается довольно высоким
Важно знать, что в большинстве случаев причиной заражения становится слишком слабый иммунитет, поэтому основным фактором болезни может стать простуда
Среди основных симптомов болезни можно выделить:
- повышенную температуру тела;
- увеличение лимфоузлов;
- наблюдается высокий уровень потливости.
Для того чтобы поставить правильный диагноз, лечащий врач должен направить пациента на анализ крови, результат которого покажет наличие мононуклеаров.
Ангина, также как тонзиллит, проявляется в организме острым воспалением, которое преимущественно атакует миндалины. Болезнь передается только при контакте с зараженным человеком или же бытовым путем (например, употребление немытых продуктов).
Заболевание имеет несколько форм, однако для всех них характерны общие симптомы:
- болевые ощущения в горле;
- гнойный налет или покраснение на миндалинах;
- повышение температуры тела;
- чувство постоянной усталости и слабости;
- боль в лимфоузлах при надавливании.
Такие симптомы очень часто встречаются у взрослых, в то время как у детей болезнь может приобрести несколько другую клиническую картину. Например, ребенка могут беспокоить сильные боли в ухе, наблюдаются проблемы с раскрыванием рта. У совсем маленьких детей, которые еще не научились разговаривать, явным признаком ангины может стать отсутствие аппетита и даже отказ от употребления любых напитков, в том числе и воды.
Ангина наносит сильный удар по иммунитету не только взрослого человека, но и ребенка. Поэтому после того как болезнь отступит, следует принимать специальные лекарства, которые поспособствуют скорейшему восстановлению иммунной системы. Кроме медикаментозных препаратов, нужно также принимать витаминные комплексы и придерживаться здорового рациона.
Чем вызывается болезнь и как происходит заражение
Возбудителями инфекционного мононуклеоза считаются вирусы Эпстайна-Барра (В-лимфотропные) и относятся к группе вируса герпеса человека.
Как и все виды вирусов герпеса, возбудитель мононуклеоза, может длительное время находится в клетках человека после инфицирования в виде вялотекущей (латентной) инфекции. Поэтому инфицированный человек является носителем вируса в течение всей жизни.
Чаще всего это заболевание развивается у девочек в возрасте от четырнадцати до шестнадцати лет, а у мальчиков в 16-18 лет.
У ВИЧ-инфицированных пациентов активация этого вида вируса может происходить в любом возрасте, поэтому анализы на СПИД считаются на сегодняшний день обязательным обследованием пациентов с инфекционным мононуклеозом.
Инфицирование мононуклеозом происходит воздушно-капельным путем (чаще со слюной), контактно-бытовым путем или при переливаниях крови.
Инкубационный период при инфекционном мононуклеозе может длиться от нескольких дней до нескольких месяцев (от 4 – 15 дней до двух — трех месяцев) и сопровождается поражением лимфоидной ткани:
- лимфоузлов;
- селезенки;
- миндалин носоглотки.
В дальнейшем заболевание может протекать с последующим поражением печени (гепатит).






























