Симптомы дислипидемии
К сожалению, обнаружить дислипидемию на начальных стадиях сложно, особенно, если у близких родственников такого диагноза не было. Сама по себе дислипидемия протекает бессимптомно, о ее наличии можно узнать лишь после сдачи биохимического анализа крови.
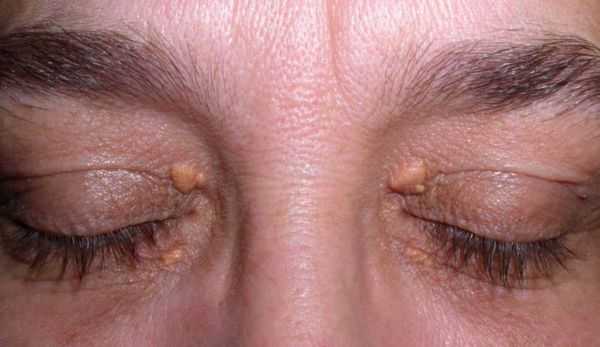
Если же причиной дислипидемии является наследственность, то могут быть более яркие симптомы в виде холестерина на коже век (ксантелазма), ладоней и т.д.
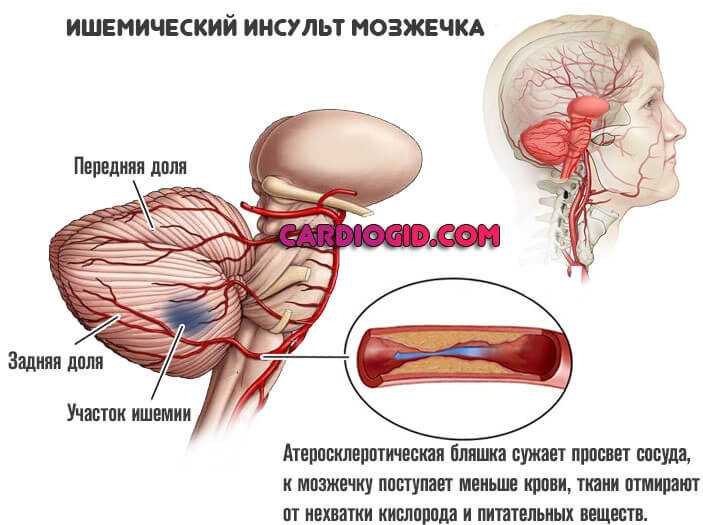
Постепенно дисбаланс липидов в крови организма приводит к отложению холестерина в стенке сосудов и образованию атеросклеротических бляшек. На этом этапе симптомы будут зависеть от того, в кровеносных сосудах каких органов образовались атеросклеротические бляшки (головной мозг, сердце, нижние конечности и т.д.) и степени перекрытия просвета сосуда. Например, холестериновые бляшки в сосудах шеи проявляются снижением памяти и внимания, суха и зрения, возможно возникновение обморочных состояний при резком повороте головы. Самое неприятное, что атеросклероз сосудов головного мозга опасен развитием ишемического мозгового инсульта.
Своевременная и правильная диагностика дислипидемии – необходимый компонент рациональной профилактики и терапии атеросклероза.
Причины дислипидемии
К причинам возникновения дислипидемии относят наследственность (первичные дислипидемии) и неправильный образ жизни или следствие каких-то сопутствующих заболеваний (вторичные дислипидемии). Дисбаланс в организме с развитием ненаследственной дислипидемии может произойти из-за:
- малоподвижного образа жизни и избыточного потребления жирной пиши;
- сахарного диабета;
- ожирения;
- чрезмерного употребления алкоголя;
- хронических заболеваний почек;
- заболеваний печени и желчного пузыря (жировая дистрофия печени, желчекаменная болезнь, удаление желчного пузыря и т.д.);
- приема некоторых лекарственных препаратов (мочегонные, антидепрессанты и т.д.).
Важно разделять первичные и вторичные дислипидемии, так для обеих причин принципиально отличается тактика лечения.
Различают дислипидемии и по длительности течения
Это важно, потому что дислипидемия может носить временный характер, например, при избыточном потреблении жирной пищи определяется изменение показателей липидограммы, а после соблюдения сбалансированной диеты наблюдается нормализация уровня липидов крови. К слову, правильно соблюдать некоторые правила перед сдачей анализа на определение липидного спектра.
В случае наследственной формы дислипидемии, либо при наличии у человека хронических сопутствующих заболеваний, болезнь больше связана с нарушением образования и обмена липидов в организме и носит уже постоянный характер.
Диагностика
Обследование проводится под контролем врача эндокринолога. При необходимости привлекаются другие специалисты. Но позднее. В основном для оценки тяжести осложнений и их типа.
Перечень обследований:
- Опрос, чтобы выявить жалобы. На начальных стадиях малоинформативен, затем приобретает больший смысл.
- Сбор анамнеза. Характер питания, повседневной активности, вредные привычки, наследственность, перенесенные и текущие болезни. Имеет значение все.
- Анализ крови. Позволяет в общих чертах исследовать концентрацию холестерина.
Куда больше информации предоставляет биохимия
Важно назначать развернутую картину по липидным соединениям (липидограмма). Это одна из наиболее точных методик выявления концентрации жиров
Иммунограмма по необходимости. Косвенно указывает на дислипидемию.
Далее проводится исследование под контролем кардиолога. Если процесс течет давно, необходимо выявить последствия.
Парадоксально, но осложнение может быть и причиной. Это лишний повод направить больного к врачу.
Показано измерение АД и частоты сердечных сокращений. ЭКГ, ЭХО, суточное мониторирование по показаниям.
Перечень не полный, это лишь часть возможных мероприятий. Но они назначаются практически всегда. Прочие — по усмотрению специалиста.
Симптомы
Клиническая картина зависит от вида процесса и этапа. Давности его существования.
На начальной стадии нарушений нет вообще. Человек и не подозревает о проблеме.
Подтвердить диагноз можно лабораторными методами. Но кровь не всегда дает явно завышенные показатели по холестерину, потому как это один из возможных вариантов, как уже выяснилось. Нужно искать целенаправленно.
Примерно у 40% пациентов наблюдается избыточная масса тела. По мере прогрессирования нарушения это число достигает почти 90%, и развивается и полная клиническая картина:
- Стабильное увеличение веса — верхушка айсберга.
- Рост артериального давления. Подобная форма гипертензии плохо поддается медикаментозной коррекции в изолированном виде.
Цифры быстро растут, повышая вероятность неотложных состояний и перегружая сердечно-сосудистую систему. В перспективе нескольких лет это может привести к необратимым изменениям в миокарде и головном мозге.
Акне. Угревая сыпь. Избыточное количество жирных соединений провоцирует образование небольших скоплений кожных липидов в порах дермы.
Внешне они выглядят как черные точки, при больших размерах нависают над поверхностью покрова, формируя прыщи.
Косметические средства в такой ситуации не помогают, нужно лечить основное заболевание.
- «Комплектом» идет жирная кожа. Также себорея, перхоть. В результате все тех же причин.
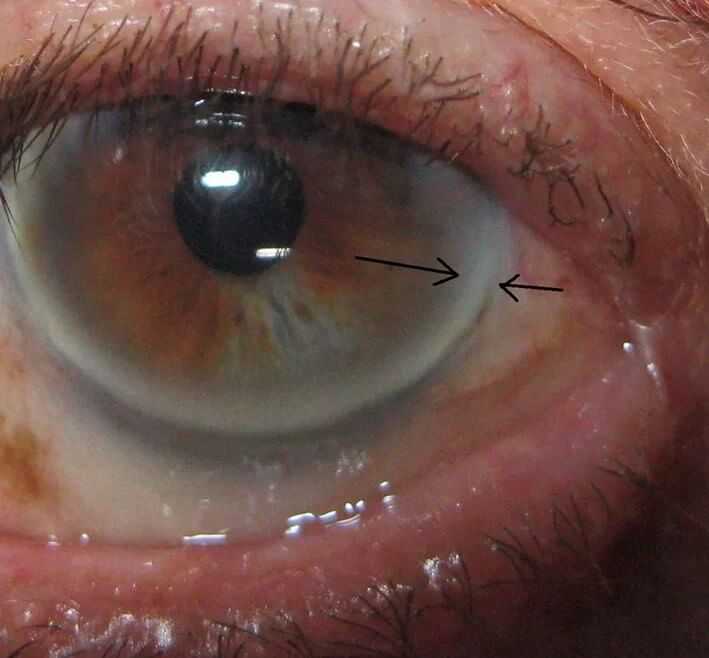
- В некоторых случаях обнаруживаются отложения липидов области радужки (липоидная дуга роговицы). Выглядят она как желтоватые кольца, обрамляющие глаз.
Возможно образование ксантом, атером. Жировиков и псевдоопухолевых структур на сухожилиях, около суставов.
Они не представляют опасности. Ощущаются как мягкие подвижные комки диаметром от 0.3 до 1 см. Лечения не требуют, но могут нарушать эстетику тела.
Помимо, наблюдаются симптомы, которые являются осложнениями атеросклероза.
Среди таковых неврологический дефицит (головная боль, нарушение ориентации в пространстве, вялость, слабость и сонливость, снижение скорости мышления).
Комплекс достаточно специфичный, чтобы натолкнуть врача на верные мысли. Также и мотивировать самого пациента обратиться к специалисту.
Детская дислипидемия
Исследователи обнаружили, что большинство ССЗ после 35 лет связаны с дислипидемией в детстве. В России аномалии липидов у детей растут, как и число детей с ожирением, причем ожирение тесно связано с высоким уровнем липидов в крови.
Причинами дислипидемии по частоте являются: ожирение, нарушение питания матери во время беременности, нарушение питания ребенка с первых лет жизни (фаст-фуд, сладости), заболевания печени (гепатит, билиарный цирроз), заболевания почек, эндокринные нарушения (сахарный диабет, гипотиреоз, гиперкальциемия, липодистрофия), генетические синдромы (системная красная волчанка).
У большинства детей с дислипидемией причиной является сочетание генетических факторов и факторов окружающей среды. Основной причиной у детей остается ожирение.
В зависимости от состояния и/или генетического дефекта, вызвавшего дислипидемию у ребенка, выделяют четыре типа дислипидемии: гиперхолестеринемия, гипертриглицеридемия, комбинированная гиперлипидемия и гипо-альфа-липопротеинемия.
Гиперхолестеринемия возникает, когда общий холестерин или ЛПНП (плохой холестерин) превышают норму. Гиперхолестеринемия у детей протекает бессимптомно, поэтому ее труднее обнаружить. Если не лечить, прогноз одинаково тревожный: стенокардия с 30 лет и 50% вероятность инфаркта миокарда до 60 лет.
Гипертриглицеридемия – определяется повышенным уровнем триглицеридов: более 100 мг/дл в первое десятилетие жизни и более 130 мг/дл после 10-летнего возраста. У детей не установлено четкой связи между гипертриглицеридемией и риском ССЗ, но показан риск развития тяжелого панкреатита.
Комбинированная гиперлипидемия индуцируется генетическим дефектом (передается через гены от родителей или во время внутриутробной жизни) и состоит из повышенного уровня холестерина и триглицеридов.
Гипо-альфа-липопротеинемия также вызвана генетическим дефектом и характеризуется уровнем ниже нормы ЛПВП (хорошего холестерина).
Врач начнет необходимые исследования в следующих случаях:
- ребенок страдает ожирением или избыточным весом;
- ребенок болеет сахарным диабетом, гепатитом, гипотиреозом или красной волчанкой;
- присутствует семейный анамнез гиперхолестеринемии или других дислипидемий;
- присутствует семейный анамнез ранней ишемической болезни сердца (до 50 лет), инфаркта миокарда, цереброваскулярных и ССЗ.
В возрасте 2-3 лет уровень холестерина у ребенка стабилизируется вне зависимости от того, ниже он или выше нормальных значений. В это время может начаться скрининг дислипидемии (оценка и контроль) — первоначально будет измеряться только уровень общего холестерина у ребенка. Если показатели в пределах нормы, анализ нужно повторить через 4 года, если же значения выше нормы, то ребенку необходимо сделать комплексные анализы (холестерин общий, ЛПНП, ЛПВП, ТГ).
Основой любого лечения дислипидемии является формирование и поддержание массы тела, соответствующей полу и возрасту ребенка. Диета детей с дислипидемией основана на снижении насыщенных жирных кислот и продуктов с плохим холестерином. Вместо этого вы можете включить в рацион продукты, которые содержат ненасыщенные жирные кислоты и клетчатку. Диета должна сопровождаться регулярными физическими упражнениями.
Профилактические мероприятия и исход
Чтобы избежать развития дислипидемии, необходимо соблюдать простые рекомендации специалистов:
- Вести здоровый образ жизни,
- Быть физически активным человеком,
- Правильно питаться,
- Поддерживать в норме массу тела,
- Избегать стрессов и психоэмоционального перенапряжения,
- Следить за уровнем артериального давления и глюкозы в крови,
- Своевременно лечить имеющиеся заболевания,
- Регулярно проходить медосмотр.
Липиды — разнородные по химическому составу вещества. В организме человека имеются разнообразные липиды: жирные кислоты, фосфолипиды, холестерин, триглицериды, стероиды и др. Потребность человека в жирах колеблется в диапазоне 80-100 г в сутки.
• Структурная: Липиды составляют основу клеточных мембран.
Липиды регулируют проницаемость мембран, их коллоидное состояние и текучесть, активность липидозависимых ферментов (например, аденилат‑ и гуанилатциклаз, Na + ,K + ‑АТФазы, Ca 2+ ‑АТФазы, цитохромоксидазы), активность мембранных рецепторов (например, для катехоламинов, ацетилхолина, инсулина, цитокинов).
Отдельные липиды — БАВ (например, Пг, лейкотриены, фактор активации тромбоцитов, стероидные гормоны) — регулируют функции клеток, органов и тканей.
• Энергообеспечивающая. Липиды являются одним из главных источников энергии для поперечнополосатой мускулатуры, печени, почек и дополнительным источником энергии для нервной ткани.
• Защитная. В составе подкожной клетчатки липиды образуют буферный
слой, защищающий мягкие ткани от механических воздействий.
•Изолирующая. Липиды создают термоизолирующую прослойку в поверхностных тканях организма и электроизолирующую оболочку вокруг нервных волокон.
• В зависимости от уровня нарушений метаболизма липидов выделяют расстройства:
Переваривания и всасывания липидов в ЖКТ (например, в результате дефицита липаз поджелудочной железы, нарушения желчеобразования и желчевыделения, расстройств полостного и «мембранного» пищеварения).
Трансмембранного переноса липидов из кишечника в кровь и утилизации их клетками (например, при энтеритах, нарушении кровообращения в стенке тонкого кишечника).
Метаболизма липидов в тканях (например, при дефекте или недостаточности липаз, фосфолипаз, ЛПЛазы).
• В зависимости от клинических проявлений различают ожирение, истощение, дислипопротеинемии, липодистрофии и липидозы.
Роль печени в обмене жиров
Кроме того, что печень сама синтезирует основные компоненты липидного обмена, именно в нее в первую очередь поступают всосавшиеся в кишечнике жиры. Это объясняется строением кровеносной системы. Природа не зря придумала систему воротной вены – такой себе «таможенный контроль»: все, поступившее извне, проходит «дресс-код» под наблюдением печеночных клеток. Они инактивируют вредные вещества самостоятельно или инициируют процесс их уничтожения другими клетками. А все полезное – запускают в нижнюю полую вену, т. е. в общий кровоток.
Жиры связываются с белками для транспортировки. Сначала жиробелковые комплексы содержат очень мало белка, обеспечивающего плотность соединениям. Это липопротеиды очень низкой плотности. Затем присоединяется еще немного белка, и плотность их растет (липопротеиды промежуточной плотности). При очередном связывании белковых молекул образуются липопротеины низкой плотности. Это именно те соединения, которые являются главными переносчиками жиров к клеткам организма.
Перечисленные вещества все поступают в кровь, но ЛПНП составляют основную их часть. А значит, концентрация низкоплотных липопротеидов самая большая, по сравнению с другими жиробелковыми комплексами. Большая концентрация в крови и липопротеидов высокой плотности – отработанных и «обнищавших». Снова попав в печень, они отщепляют липиды, которые связываются с первичными желчными кислотами и аминокислотами. Образованные липидные соединения уже являются составной частью желчи.

Желчь резервируется в желчном пузыре, а при поступлении пищевого комка в кишечник выбрасывается через желчные пути в просвет пищеварительного канала. Там липиды способствуют разложению еды на всасываемые компоненты. Неиспользованные в процессе переработки пищи жиры снова поступают в кровоток и отправляются в печень. И все начинается по-новому.
Процессы синтеза, распада и выведения происходят постоянно, причем показатели липидного обмена все время колеблются. И зависят они от сезона, времени суток, давности приема пищи и количества физических нагрузок. И хорошо, если эти изменения не выходят за пределы нормы. А что произойдет, если обмен липидов нарушится, и его маркеры окажутся за границами нормального диапазона? В каких ситуациях такое случается?
Механизм развития
В основе становления патологического процесса лежит не один момент, а группа отклонений, в том числе и тех, которые допускает сам пациент.
Говоря обобщенно, можно выделить следующие факторы:
Неправильное питание и недостаточная физическая активность
Это две стороны одной монеты.
Алиментарный фактор: у больных нет времени полноценно и правильно принимать пищу, готовить. В ход идут консервы, фаст-фуд, полуфабрикаты и прочие сомнительные продукты современной «индустриальной кулинарии», которые трудно назвать едой в принципе.
Отсюда избыточное поступление жиров в организм. При этом питательная ценность крайне мала при колоссальном числе липидов. Отсюда постоянное чувство голода, необходимость повторять приемы пищи.
Круг замыкается. Полученное количество жиров способствует выработке энергии. Но девать ее некуда, особенно при постоянном сидячем образе жизни.
Отсюда избыточная циркуляция в кровеносном русле, а затем запасание в виде массы.
Нарушение собственного самого жирового обмена в организме
Второй весомый фактор. Проявляется неправильной работой транспортных белков, которые перемещают липиды в теле и проблемы с запасанием (депонированием).
Названные вещества-транспортировщики крайне хрупкие, легко окисляются и разрушаются, оставляя после себя холестерин.
Даже при правильном перемещении соединений, на фоне активного всасывания, наблюдаются проблемы с уровнем целой группы веществ.
Обычно это наследственный процесс, но возможно его приобретение. Чаще всего подобные проблемы достаются человеку с диабетом, гормональным дисбалансом.
Оба механизма играют первичную роль в качестве фундамента.
Далее процесс движется по одной схеме.
Чрезмерное количество жирных веществ циркулирует в кровеносном русле. Липиды оседают на стенках артерий. Закрепляются и формируют целые комплексы. Так называемые бляшки. Не всегда холестериновые. Существует еще несколько видов жирных соединений.
Далее нарушается нормальный кровоток, органы страдают от недостатка кислорода и полезных веществ. Отсюда проблемы с работой мозга, сердца, повышение артериального давления.
Риски опасных состояний, в том числе инфаркта и инсульта растут существенно.
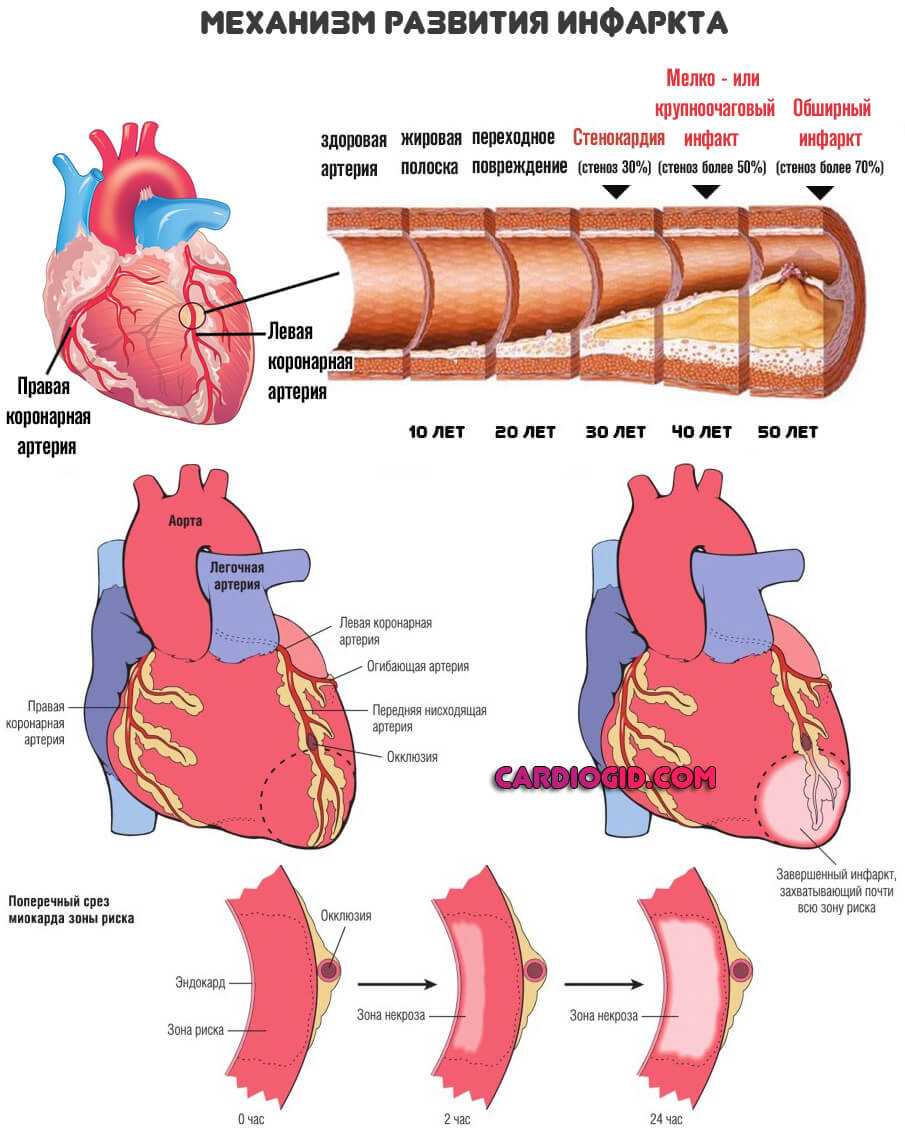
Знание механизма необходимо для понимания процесса развития. Без этого не может быть качественного лечения.
Общие характеристики липидного обмена
Суточная потребность человека в жирах составляет около 70-80 грамм. Большую часть веществ организм получает вместе с пищей (экзогенный путь), остальное вырабатывается печенью (эндогенный путь). Липидный обмен – это процесс, посредством которого жиры расщепляются на кислоты, необходимые для генерирования энергии или формирования запасов ее источника для использования в дальнейшем.
Жирные кислоты, также известные как липиды, постоянно циркулируют в организме человека. По своему строению, принципу воздействия данные вещества делятся на несколько групп:
- Триацилглицеролы – составляют основную массу липидов в организме. Они защищают подкожные ткани и внутренние органы, выступая в качестве теплоизоляторов и хранителей тепла. Триацилглицеролы всегда откладываются организмом про запас, в качестве альтернативного источника энергии, в случае нехватки запасов гликогена (формы углеводов, полученной путем переработки глюкозы).
- Фосфолипиды – обширный класс липидов, получивших свое название от фосфорной кислоты. Данные вещества формируют основу клеточных мембран, принимают участие в метаболических процессах организма.
- Стероиды или холестеролы – являются важным компонентом клеточных мембран, участвуют в энергетическом, водно-солевом обмене, регулируют половые функции.
Разнообразие и уровень содержания определенных видов липидов в клетках организма регулируется липидным обменом, включающим следующие этапы:
- Расщепление, переваривание и всасывание веществ в пищеварительном тракте (липолиз). Данные процессы берут свое начало в ротовой полости, где жиры, поступившие с пищей, под действием липазы языка распадаются на более простые соединения с образованием жирных кислот, моноацилглицеролов и глицерола. По сути, мельчайшие капельки жира под действием особых ферментов превращаются в тонкую эмульсию, которая характеризуется низшей плотностью и увеличенной площадью всасывания.
- Транспорт жирных кислот из кишечника в лимфатическую систему. После первоначальной обработки все вещества поступают в кишечник, где под действием желчных кислот и ферментов распадаются на фосфолипиды. Новые вещества легко проникают через стенки кишечника в лимфатическую систему. Здесь они вновь превращаются в триацилглицеролы, связываются с хиломикронами (молекулами, схожими с холестерином и более известными, как липопротеины) попадают в кровь. Липопротеины взаимодействуют с рецепторами клеток, которые расщепляют данные соединения и забирают себе жирные кислоты, необходимые для выработки энергии и строительства мембраны.
- Взаимопревращение (катаболизм) жирных кислот и кетоновых тел. По сути, это завершающий этап липидного обмена, во время которого часть триацилглицеролов вместе с кровью транспортируется в печень, где происходит их превращение в ацетил коэнзим А (сокращенно ацетил КоА). Если в результате синтеза жирных кислот в печени ацетил КоА выделился с избытком, часть его трансформируется в кетоновые тела.
- Липогенез. Если человек ведет малоподвижный образ жизни, при этом получает жиры с избытком, часть продуктов распада липидного обмена откладывается в виде адипоцитов (жировой ткани). Они будут использованы организмы в случае нехватки энергии или когда потребуется дополнительный материал на строительство новых мембран.
Значение инструментальных методов при диагностики атеросклероза
Для диагностики атеросклероза, заболевания, характеризующегося накоплением жировых отложений и образованием атеросклеротических бляшек на стенках сосудов, важную роль играют инструментальные методы исследования. При помощи этих методов возможно более точно определить степень поражения сосудов и оценить состояние пациента.
Одним из наиболее распространенных инструментальных методов при диагностики атеросклероза является ультразвуковое исследование (УЗИ). С его помощью можно изучить структуру стенок сосудов, определить наличие атеросклеротических бляшек и их размеры, а также оценить просвет сосуда. УЗИ позволяет выявить нарушения кровоснабжения и определить степень стеноза сосудов.
Еще одним инструментальным методом при диагностики атеросклероза является компьютерная томография (КТ). С помощью КТ можно получить трехмерное изображение сосудов и определить их состояние. КТ-ангиография позволяет выявить наличие атеросклеротических бляшек, степень стеноза сосудов и оценить кровоток.
Кроме того, для диагностики атеросклероза могут использоваться ангиография и магнитно-резонансная томография (МРТ). Ангиография позволяет визуализировать сосуды и определить степень их поражения. МРТ позволяет получить детальное изображение сосудов и их структуры.
Инструментальные методы при диагностики атеросклероза позволяют провести более точную оценку состояния сосудов и определить степень поражения, что в свою очередь позволяет выбрать наиболее эффективные методы лечения.
Типы дислипидемий
Что это такое и как лечить? Дислипидемия (гиперлипидемия) — это повышение содержания липидов и липопротеинов относительно оптимальных значений и/или возможное снижение уровней липопротеинов высокой плотности или альфа-липопротеинов
В группе дислипидемий основное внимание уделяется гиперхолестеринемии, так как повышенный уровень холестерина (липопротеинов низкой плотности) напрямую связан с повышенным риском возникновения ИБС
В плазме две основные фракции липидов представлены холестерином и триглицеридами. Холестерин (ХС) — важнейший компонент клеточных мембран, он формирует «каркас» стероидных гормонов (кортизол, альдостерон, эстрогены и андрогены) и желчных кислот. Синтезируемый в печени ХС поступает в органы и ткани и утилизируется самой печенью. Бόльшая часть ХС в составе желчных кислот оказывается в тонком кишечнике, из дистальных отделов которого абсорбируется примерно 97 % кислот с последующим возвратом в печень (так называемая энтерогепатическая циркуляция холестерина). Триглицериды (ТГ) играют важную роль в процессе переноса энергии питательных веществ в клетки. ХС и ТГ переносятся в плазме только в составе белково-липидных комплексов — липопротеинов (в состав комплексов входит простой белок — протеин).
В настоящее время существует несколько классификаций дислипидемий. Одна из них разделяет дислипидемии на виды по факторам возникновения на первичные и вторичные.
Первичные дислипидемии — нарушения липидного обмена, чаще всего связанные с генетическими отклонениями. К ним относят: обычные (полигенные) и семейные (моногенные) дислипидемии, семейную гиперхолестеринемию, семейную эндогенную гипертриглицеридемию, семейную хиломикронемию, семейную комбинированную дислипидемию.
Классификация первичных липидных нарушений была разработана еще в 1965 году американским исследователем Дональдом Фредриксоном. Она принята ВОЗ в качестве международной стандартной номенклатуры дислипидемий/гиперлипидемий и остается самой распространенной их классификацией (см. таблицу 1).
|
ТТип |
Наименование |
Этиология |
Выявляемое нарушение |
Встречаемость в общей популяции, % |
|
Тип I |
Первичная гиперлипопротеинемия, наследственная гиперхиломикронемия |
Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ – апоС2 |
Повышенный уровень ХМ |
0,1 |
|
Тип IIa |
Полигенная гиперхолестеринемия, наследственная гиперхолестеринемия |
Недостаточность ЛПНП-рецептора |
Повышенные ЛПНП (ТГ в норме) |
0,2 |
|
Тип IIb |
Комбинированная гиперлипидемия |
Снижение ЛПНП-рецептора и повышенный апоВ |
Повышенные ЛПНП, ЛПОНП и ТГ |
10 |
|
Тип III |
Наследственная дис-бета-липопротеинемия |
Дефект апоЕ (гомозиготы апоЕ 2/2) |
Повышенные ЛППП, увеличение уровня ХМ |
0,02 |
|
Тип IV |
Эндогенная гиперлипидемия |
Усиленное образование ЛПОНП и их замедленный распад |
Повышенные ЛПОНП |
1 |
|
Тип V |
Наследственная гипертриглицеридемия |
Усиленное образование ЛПОНП и пониженная липопротеинлипаза |
Повышенные ЛПОНП и ХМ |
1 |
Вторичные дислипидемии — нарушения липидного обмена, развивающиеся на фоне следующих заболеваний:
- ожирение (повышение уровня ТГ, снижение ХС-ЛПВП);
- малоподвижный образ жизни (снижение уровня ХС-ЛПВП);
- сахарный диабет (повышение уровня ТГ, общего ХС);
- употребление алкоголя (повышение уровня ТГ, ХС-ЛПВП);
- гипотиреоз (повышение уровня общего ХС);
- гипертиреоз (снижение уровня общего ХС);
- нефротический синдром (повышение уровня общего ХС);
- хроническая почечная недостаточность (повышение уровня общего ХС, ТГ, снижение ЛПВП);
- цирроз печени (снижение уровня общего ХС);
- обструктивные заболевания печени (повышение уровня общего ХС);
- злокачественные новообразования (снижение уровня общего ХС);
- синдром Кушинга (повышение уровня общего ХС);
- ятрогенные поражения на фоне приема: оральных контрацептивов (повышение уровня ТГ, общего ХС), тиазидных диуретиков (повышение уровня общего ХС, ТГ), b-блокаторов (повышение уровня общего ХС, снижение ЛПВП), кортикостероидов (повышение уровня ТГ, повышение общего ХС). Значения уровня холестерина см. в таблице 2.
|
Общий ХС, ммоль/л |
ХС-ЛПНП, ммоль/л |
|
|
Нормальный уровень |
ниже 5,2 (200 мг/дл) |
ниже 3,0 (115 мг/дл) |
|
Пограничная (легкая) гиперхолестеринемия |
5,2–6,2 (200–250 мг/дл) |
3,4–4,0 (130–159) |
|
Гиперхолестеринемия |
выше 6,2 (250 мг/дл) |
4,1–4,8 (160–189) |
|
Целевой уровень для больных ИБС, имеющих клинические проявления ССЗ, и больных сахарным диабетом |
менее 4,5 (175 мг/дл) |
менее 2,5 (100 мг/дл) |
Какие процессы включает метаболизм липидов
Обмен липидов проходит определенную последовательность этапов:
- переваривание жиров, поступивших в пищеварительный тракт;
- соединение с транспортными белками и всасывание в плазму крови;
- синтез собственных липидов и аналогичное связывание с белками;
- транспорт жиробелковых комплексов к органам через кровеносные и лимфатические магистрали;
- метаболизм в крови и внутри клеток;
- транспорт продуктов распада к выводящим органам;
- выведение конечных продуктов обмена.
Биохимия всех этих процессов очень сложна, но главное – понять суть происходящего. Если описывать их кратко, то липидный обмен выглядит так: соединившись с переносчиками, липопротеиды следуют к месту назначения, фиксируются на специфичных к ним рецепторах клеток, отдают необходимые жиры, тем самым увеличивая свою плотность.
Далее большая часть «обнищавших» соединений возвращается в печень, преобразуется в желчные кислоты и выводится в кишечник. В меньшей степени продукты липидного метаболизма непосредственно из клеток почек и легких выталкиваются во внешнюю среду.
Учитывая представленную схему жирового обмена, становится понятна главенствующая роль печени в нем.
Что такое липиды, и на какие группы они делятся?
Липиды – это жировые клетки, которые образуются в организме человека, а также попадают в его кровеносную систему, вместе с другими полезными веществами, во время приема пищи. В зависимости от выполняемых функций и строения, можно выделить несколько основных видов липидов:
- Фосфолипиды;
- Холестерин;
- Гликолипид;
- Триглицерид;
- Жировые кислоты.
 Холестерин, как один из видов липидов
Холестерин, как один из видов липидов
Все вышеперечисленные категории жировых клеток, также можно поделить на две основные подгруппы: хорошие и плохие липиды, разница между которыми, в первую очередь, будет наблюдаться в уровне их плотности (чем выше данный уровень у липида, тем лучше его характеристика). Однако, не зависимо от своей подгруппы, все жировые клетки, без исключения, могут принимать участие в липидном обмене, а значит, при нарушении их нормы в крови пациента, процесс метаболизма может существенно нарушаться.






























