Зарубежное и российское лечение: какой прогноз
Отечественные клиники иногда не имеют отлаженной системы реабилитации.
Поэтому лучше проходить операцию в зарубежных странах по хирургии позвоночника и опорно-двигательного аппарата (в Чехии, Германии, Израиле). Даже самые сложные в техническом плане манипуляции здесь вам проведут «чисто», безукоризненность ответственной процедуры обеспечена. Очень значимо и реабилитационное пособие получить качественно и в полном объеме, а вот эту часть лечебного процесса могут предоставить уже далеко не все зарубежные страны-лидеры. Кроме того, стоимость полноценной чешской программы высокопрофессионального комплексного лечения в 2-3 раза ниже, чем цена в Германии и Израиле только на одну услугу врача-хирурга. Прогнозы на благополучный послеоперационный исход в Чехии – 95%-100%.
Понятие и психологический портрет
Гипотоник – это человек с хронически пониженным артериальным давлением. Случается это чаще всего в молодом возрасте (от 19 до 40 лет), а пожилые страдают уже старческой (атеросклеротической) гипотонией. Большую часть гипотоников составляют спортсмены и студенты. Причины разные – результат один.
Статистика – вещь упрямая, она настаивает на том, что каждый четвертый житель планеты сталкивается с пониженным давлением. Женщины гораздо чаще мужчин (3:1). В России гипотонией страдает около трех миллионов человек, причем, каждый год от осложнений низкого давления погибает более 300 000.
У спортсменов высокие физические нагрузки вызывают компенсаторное привыкание к ним с адаптационным низким давлением без симптомов. Это физиологическая норма.
У студентов гипотония – это результат неправильного образа жизни: недосыпание, недоедание, постоянный стресс. Вот почему студентам постоянно рекомендуют есть больше витаминов, фруктов, овощей, гулять, высыпаться, равномерно распределять учебную нагрузку по академическому году, а не переносить ее на сессию.
Игнорирование подобных рекомендаций может привести к предобмороку, обмороку, коллапсу с непредсказуемым исходом. Не хотите в больницу вместо сессии – ведите себя разумно! Любители травки тоже подвержены низкому АД: марихуана расширяет сосуды, что автоматически вызывает падение давления.
У гипотоников сложный характер. Их поведение коррелируется с психотипом, темпераментом. Преобладают вспыльчивость, агрессивность, нервозность или плаксивость, пессимизм, апатия. Общая черта одна – нелюбовь к работе. Объясняется это просто: отсутствием сил. Там, где обычному человеку хватает 8 часов сна, гипотонику нужно не меньше 10. Недоспав, он априори теряет работоспособность, у него падает настроение. Если при этом лишить его чашечки утреннего кофе (кофеинового допинга) – ситуация усугубляется многократно.
Патологические причины
Список возможных заболеваний включает в себя:
Проблемы с самим сердцем. Частый вариант. Врожденные и приобретенные пороки, длительно текущая гипотензия, кардиосклероз после перенесенного инфаркта миокарда, стеноз митрального клапана и иные состояния. Несмотря на многообразие, сопровождаются почти одинаковыми симптомами: болями в груди, одышкой, аритмией по типу тахикардии, брадикардии или изменения времени между каждым последующим ударом. Многие пороки не проявляют себя вообще, единственный признак состояния — остановка сердца.
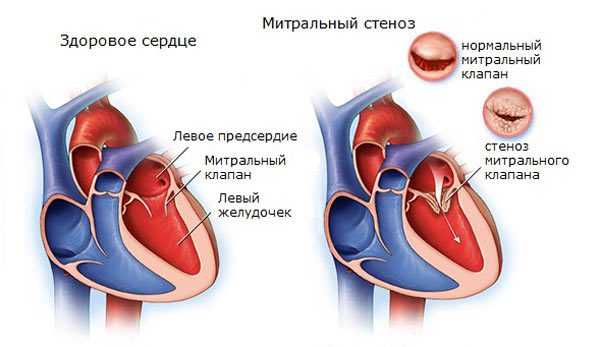
Атеросклероз аорты и ее ветвей. Иные сосудистые проблемы, затрагивающие легочную, почечные артерии. Сопровождаются как падением так и ростом АД до существенных отметок и 80/50 мм рт. ст. не предел. Симптомов кроме некоторых перебоев в работе сердца нет.
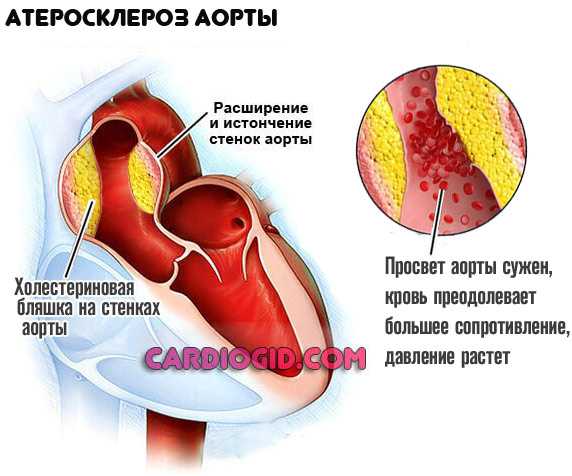
Эндокринные патологии. Гипотиреоз (недостаток гормонов щитовидной железы), гипокортицизм (дефицит кортизола). Как то, так и другое становится итогом опухолей, проведенных операций, врожденных пороков анатомического развития. Симптоматика разнообразна: помимо понижения артериального давления, также наступает гипотермия, слабость, сонливость, изменение массы тела. Лечение у эндокринолога.
Проблемы с почками. Перечень болезней широк, причина падения уровня АД кроется в нарушении вывода жидкости с одной стороны, с другое — в снижении концентрации ренина в крови (он участвует в регулировании тонуса сосудов наравне с иными веществами: альдостероном и ангиотензинном-II).
Симптоматика примерно одинакова: боли в пояснице, полиурия (увеличение суточного количества мочи), обратный процесс, частые ложные позывы посетить туалетную комнату.
Гепатит или цирроз печени. Нарушается синтез особого прегормона. Отсюда невозможность нормального регулирования сосудистого тонуса. Проявления типичны: боли в правом боку, горечь во рту, обесцвечивание кала, желтизна кожи.
Причины давления 80 на 50 патологические в 70% случаев, остальные 30% приходятся на представленные естественные факторы.
Оценку проводит группа врачей после диагностики. В отсутствии данных за органические поражения систем ищут физиологические моменты.
Лечение низкого артериального давления
Комплекс лечебных мероприятий включает лечение заболеваний, на фоне которых развивается гипотония, общеоздоровительных процедур, изменение образа жизни, применение фармацевтических и натуральных препаратов.
Народные методы
Настойка женьшеня
Гипотония из всех кардиологических болезней лучше всего поддается коррекции при помощи лекарственных растений. Подобные препараты относятся к группе растительных адаптогенов:
- настойка женьшеня, лимонника, аралии, элеутерококка;
- отвары и настои зверобоя, тысячелистника, татарника;
- витаминные чаи из листьев и плодов черной смородины, малины, рябины;
- продукты пчеловодства – маточное молочко, мед и цветочная пыльца.
Образ жизни
При низком давлении нужно обратить внимание на продолжительность ночного сна, после которого рекомендуется легкий комплекс упражнений перед тем, как встать с постели. В течение дня обязательно должно быть время для лечебной гимнастики и прогулок на свежем воздухе
Хорошо стимулирует контрастный душ, который завершают прохладной водой, растирание полотенцем и легкий массаж.
В питании рекомендуются такие группы продуктов:
- зеленый чай, темный шоколад, натуральный кофе в первую половину дня;
- нежирное мясо, рыба и творог;
- сырые фрукты и ягоды, свежевыжатые соки из них;
- соленья;
- овощные салаты с растительным маслом и соком лимона, свежая зелень;
- каши из цельных злаков и отруби.
О том, какие продукты повышают давление, смотрите в этом видео:
Медикаментозная терапия
При плохом самочувствии, частых приступах головокружения, головной боли и общей слабости может быть назначено такое лечение:
- церебростимуляторы – Винпоцетин, Активегин, Церебролизин, Энцефабол, Энерион, Фитоцеребролизин;
- ноотропная терапия – Луцетам, Глицин, Фенотропил, Цераксон;
- антиоксиданты и витамины – янтарная кислота, Гинкго билоба, витамины С, Е и группа В;
- антидепрессанты и дневные транквилизаторы.
Рекомендуем прочитать о том, можно ли заниматься спортом при повышенном давлении. Вы узнаете о влиянии физических нагрузок на течение гипертонии, запрещенных и рекомендуемых спортивных занятий при высоком АД. А здесь подробнее о лечении почечной гипертонии.
Прочее
Эффективным методом лечения гипотонии является санаторно-курортное лечение, где используются климатотерапия, активирующее влияние солнечных ванн, морских купаний, терренкуров и физиотерапевтических методов лечения. К ним относятся:
- водные процедуры – циркулярный душ, подводный массаж, минеральные и жемчужные ванны, плавание в бассейне;
- рефлексотерапия;
- активирующий массаж с аромомаслом;
- электрофорез с кофеином, кальцием или мезатоном на воротниковую зону.
Гипотония может быть неопасной при отсутствии заболеваний. Хронические понижение давления приводит к недостатку снабжения кровью всех систем организма. Для его лечения используется комплекс из оздоровительных процедур, народных и медикаментозных способов лечения на фоне нормализации образа жизни и питания.
Факторы, которые являются провокаторами гипотензии
Гипотензия — это хроническое низкое давление, которое сочетается с нарушениями вегетативной системы.
Спровоцировать низкое давление могут несколько факторов:
- Пассивный образ жизни;
- Табакокурение;
- Стрессовая ситуация;
- Употребление алкоголя;
- Напряженная работа;
- Неправильное питание;
- Заболевания внутренних органов в хронической форме.
При установлении диагноза артериальная гипотония, необходимо учитывать то, насколько больной комфортно ощущает себя при низком давлении.
В случае, когда у человека низкое давление сопровождается ярко выраженными симптомами и сильным недомоганием, тогда ставят диагноз — артериальная гипотензия.
Скачки давления при панкреатите
Что и как влияет на АД?
На изменение уровня АД могут влиять следующие факторы:
- Из-за нарушения в работе поджелудочной железы в организме не вырабатывается в нужном количестве вещество, которое контролирует нормальный уровень сахара в крови и проникновение специфических элементов в клетки организма.
- Из-за воспаления в организме нарушился баланс питательных веществ, витаминов, макро-и микроэлементов, в результате чего возрастает нагрузка на сердце и сосуды, и показатели тонометра изменяются в сторону повышения или снижения.
- Из-за осложнения, вызванного воспалением, организм страдает от интоксикации и скопления в тканях токсических продуктов распада. Сердечная мышца начинает усиленно сокращаться, возрастает нагрузка на почки и печень. Внутренние органы пытаются справиться с токсинами, скорее вывести их из организма.
- АД и фазы панкреатита
Врачи разделяют торпидную фазу на 3 степени, каждая из которых имеет характерно выраженную симптоматику и уровень показателя тонометра
Если близкие заметили у больного подобные симптомы, важно срочно звонить в больницу и вызывать «скорую помощь». Чем выше степень тяжести, тем тяжелее нормализовать состояние человека
В этом случае самолечение и применение народных методов противопоказано, так как может стоить человеку жизни.
Что делать когда меняется АД на разных фазах?
Степень тяжести
Уровень АД, мм рт. ст.
Симптомы
Лечение, препараты
1-я
110/90
Давление начинает падать, развивается тахикардия, организм старается нормализовать уровень АД в сосудах. Из-за этого человек становится вялым, плохо реагирует на окружающих. Чтобы не дать боли распространяться, применяют обезболивающие препараты.
Обезболивающие «Анальгин», «Спазмалгон», «Но-шпа», «Папаверин». В больнице, для купирования болевого симптома врачи могут ввести наркотические препараты «Промедол», «Омнопон».
2-я
75/90
Симптомы тахикардии усиливаются, дыхание прерывистое, поверхностное, из-за недостатка кислорода человек может потерять сознание
На этой стадии важно скорее оказать больному неотложную медицинскую помощь.
Средства против обезвоживания.
Лекарства, которые стимулируют работу сердца и других органов.
Болеутоляющие.
3-я
65/70
Нарушается работа почек, состояние больного критическое, дыхание поверхностное, пульс слабый, конечности холодные, кожные покровы бледно-синюшные.
Проводят реанимационные мероприятия, дают препараты, способные поднять АД. Если в этот период ничего не делать и не помогать больному, он умрет.
Если случился приступ панкреатита и у больного явные признаки болевого шока, необходимо срочно вызвать скорую помощь. Но и до ее приезда не сидеть, сложа руки
Важно оказать первую помощь — уложить человека в удобное положение, дать «Но-Шпу» или «Папаверин», освободить тело от сдавливающей одежды, а в комнату обеспечить приток свежего воздуха
Какое давление является опасным?
Если происходит повышение давления до 140/90 — это I стадия артериальной гипертензии.
Если происходит понижение АД до 96/66 мм. рт. ст — это I стадия артериальной гипотензии.
Опасно для организма человека резкое повышение артериального давления до 180/110 мм. рт. ст — это может спровоцировать инсульт.
Минимальное давление может быть 90/50 мм. рт. ст. Такой коэффициент давления явлется опасным для человеческого организма.
Какое артериальное давление хуже: низкое или высокое?
Для организма любого человека опасно состояние высокого давления, так и состояние резкого его понижения.
В системе кровоснабжения органов данные колебания провоцируют патологические изменения.
Даже при малом скачке напора в крови, поражаются стенки кровеносных сосудов головного мозга, а также внутренние жизненно важные органы не дополучают необходимо для нормальной функциональности количество кислорода с кровью.
Стенки сердечной мышцы становятся утолщеннее и плотнее, что не достаточно для нормальной деятельности миокарда. Это грозит развитием таких болезней, как сердечная недостаточность разной степени, истощение стенок сердечной мышцы и патология в работе клапана миокарда и риск инфаркта миокарда.
Гипотония гораздо реже приносит отрицательные и серьезные нарушения в органах человека, чем гипертония, но это происходит до тех пор, пока состояние гипотонии не начинает переходить в состояние гипертонии.
Такое состояние плохо сказывается на артериях и сосудах. Для таких людей минимальное повышение АД грозит серьезной проблемой. У пожилых людей давление повышается от низкого к высокому.
Можно ли умереть от пониженного давления?
Индекс давления, который показывает ниже 100/60 мм рт. ст. оценивается, как низкое давление. Главная причина гипотонии заключается в отклонении работы механизмов, которые регулируют тонус артерий и импульсы нервной системы.
Если АД сильно понизилось, кровоток к периферическим сосудам затруднен, что вызывает отмирание клеток этих сосудов.
От кислородного голодания страдает сердечная мышца. Опасными последствиями низкого давления могут быть ишемическая патология сердечной мышцы и главное опасное осложнение гипотонии — это кардиогенный шок.
Это сердечная недостаточность в последней стадии, когда кровообращение не снабжает жизненно важные системы и органы кровью.
Кардиогенный шок провоцирует остановку сердца и смертельный исход.
Медленный кровоток неполноценно снабжает клетки внутренних жизненно важных органов кислородом. Если в клетку органа не попадает кислород в течение 120 секунд, тогда эта клетка отмирает. Это становится причиной развития в этих органах и системах патологии.
Кислородное голодание клеток приводит к обморочному состоянию и инсульту с летальным исходом.
При каком низком давлении человек умирает?
В результате травмирования и потери большого объема крови, происходит резкое снижение давления. Это опасно для организма. Человек может умереть, когда диастолическое давление снижается до от метки 40 — 30 мм. рт. ст.
Сроки реабилитации
После проведенной операции больного переводят в палату, где медицинские работники контролируют выход из наркоза и возможные осложнения от его применения
При отсутствии проблем через 8 часов больной может осторожно приподниматься и двигаться в постели
В первые дни пациент получает анестетики, антибиотики для исключения инфицирования, все его движения контролируются медсестрами.
Лапароскопия выбирается, если аппендицит не осложнен и нет противопоказаний к ее применению. Это наиболее щадящий вариант вмешательства. Больной может подниматься через сутки после манипуляции, при отсутствии осложнений выписка происходит на 3-7 день.
Срок послеоперационной реабилитации после удаления аппендицита методом лапароскопии составляет 2, реже 4 недели.
Полостная операция требует более длительного восстановительного периода. Обычным сроком является месяц. При сопутствующих осложнениях может потребоваться до полугода, чтобы полностью восстановиться.
Топография позвоночных артерий: ключ к разгадке
Напомним, что существует четыре сегмента, в которых могут поражаться позвоночные артерии, слева и справа по их длиннику:
- первый сегмент — это самое начало артерий, от их отхождения от левой и правой подключичной артерии до места впадения в канал поперечных отростков позвонков, это уровень C5 или C6. Это сегмент V1, который называется превертебральным, вне позвоночных сегментов;
- второй сегмент V2 — это место прохождения позвоночных артерий внутри поперечных отростков, в их канале, от уровня впадения до второго шейного позвонка;
- третий сегмент V3 — это так называемый подзатылочный, от выхода сосудов на уровне второго шейного позвонка до впадения их в полость черепа, где они прободают шейно-затылочную, или окципитальную мембрану.
Топография позвоночных артерий
Именно в этом узком третьем сегменте позвоночные артерии нарушают свой ход, отклоняются вверх и вперёд, входят в полость черепа через большое затылочное отверстие. Поэтому именно в этом сегменте позвоночные артерии могут сдавливаться, вызывая классическую клинику, и в том числе при неправильном положении головы во время сна.
Таким образом, даже без всяких протрузий и грыж одно лишь неправильное положение головы может приводить к выраженной клинической симптоматике, и в том числе — к изменению артериального давления. Как будет протекать типичный синдром позвоночной артерии, или, точнее, приступ?
Профилактика низкого давления
Снизить риск развития гипотонии (низкого давления) можно, придерживаясь простых правил:
- Установите режим дня, вовремя просыпайтесь и идите ко сну. Считается, что спать нужно не менее 8-9 часов. В реальности и этот показатель строго индивидуален. Кто-то чувствует себя отдохнувшим и за 7 часов сна, кому-то нужно 10. Главное, чтобы вы чувствовали себя выспавшимся и отдохнувшим в течение дня.
- Не вставайте с постели резко. Посидите 1-2 минуты после пробуждения.
- Полезен и контрастный душ, который заканчивается прохладной водой, но перед применением контрастного душа стоит все же проконсультироваться с врачом. Иногда он бывает противопоказан.
- Утренняя зарядка, прогулка на свежем воздуха, размеренная физическая нагрузка помогают снизить риск гипотонии.
- Питаться надо строго по режиму, завтрак — обязательный пункт программы. Но не стоит и переедать. Кофе придется ограничить. Две чашки в сутки — максимум.
- Не стоит часто измерять давление без определенных причин. Вы лишь добавите себе переживаний. Мерить давление стоит, если это рекомендовал врач, если у вас плохое самочувствие и есть симптомы гипотонии.
Послеоперационный уход за больным в условиях стационара
В послеоперационном периоде возможно ухудшение состояния из-за внезапно возникших осложнений. Самое частое из них — острый панкреатит, особенно если хирургическое вмешательство распространялось на двенадцатиперстную кишку (ДПК), желудок или протоки желчного пузыря и поджелудочной железы. Он протекает как панкреонекроз: у пациента начинает сильно болеть живот, повышается температура, появляется рвота, в крови — лейкоцитоз, повышенная СОЭ, высокий уровень амилазы и сахара. Эти признаки являются последствием удаления части ПЖ или близлежащих органов. Они свидетельствуют о том, что произошло развитие гнойного процесса, а также может отходить камень или сгусток крови.
Помимо острого панкреатита, есть риск и других послеоперационных осложнений. К ним относятся:
- кровотечение,
- перитонит,
- печеночно-почечная недостаточность,
- панкреонекроз,
- сахарный диабет.
Учитывая высокую вероятность их развития, сразу после операции больной поступает в палату интенсивной терапии. На протяжении суток он находится под наблюдением. Мониторируются важные жизненные показатели: артериальное давление, ЭКГ, частота пульса, температура тела, гемодинамика, сахар крови, гематокрит, показатели мочи.
Во время пребывания в реанимационном отделении пациенту назначается диета № 0 — полный голод. Разрешено только питье — до 2 л в виде минеральной щелочной воды без газа, отвара шиповника, слабо заваренного чая, компота. Сколько жидкости необходимо выпивать, рассчитывает врач. Восполнение необходимых белков, жиров и углеводов проводится за счет парентерального введения специальных белковых, глюкозо-солевых липидных растворов. Необходимый объем и состав также рассчитываются врачом индивидуально для каждого пациента.
Если состояние стабильное, больной через 24 часа переводится в хирургическое отделение. Там проводится дальнейшее лечение, уход, с третьих суток назначается диетическое питание. Комплексная терапия, включающая и специальное питание, назначается также индивидуально, с учетом проведенной операции, состояния, наличия осложнений.
В стационаре больной пребывает длительное время. Продолжительность нахождения зависит от патологии и масштабов хирургического вмешательства. Не менее 2 месяцев необходимо для восстановления пищеварения. На протяжении этого периода корректируется диета, контролируется и приводится к норме сахар в крови и ферменты. Поскольку после операции может возникнуть ферментная недостаточность и гипергликемия, назначается замещающая энзимная терапия и сахароснижающие препараты. Послеоперационный уход так же важен, как и успешно проведенная операция. От него во многом зависит, как в дальнейшем человек будет жить и чувствовать себя.
Выписывается пациент в стабильном состоянии с открытым больничным листом для дальнейшего амбулаторного лечения. К этому моменту его пищеварительная система адаптировалась к новому состоянию, и ее функционирование восстановлено. В рекомендациях подробно указываются необходимые реабилитационные мероприятия, медикаментозное лечение, диета. С больным обсуждается, какой режим он должен соблюдать, что кушать, чтобы избежать рецидива.
Какие факторы влияют на падение давления после операции?
Анестезия. Применяемые в ходе операции лекарства могут оказывать седативный эффект, который может вызвать падение кровяного давления. Кроме того, анестезия может провоцировать расширение кровеносных сосудов, что также влияет на понижение давления.
Потеря крови. Во время операции может происходить потеря крови. Уменьшение объема циркулирующей крови в организме приводит к снижению давления.
Ослабление сердечной функции. После операции сердце может работать менее эффективно из-за последствий операции или других факторов, таких как стресс, болезни или побочные эффекты лекарств. Это может привести к понижению давления.
Увеличенная чувствительность к побочным эффектам лекарств. После операции организм может стать более чувствительным к некоторым лекарственным препаратам, что может вызвать падение давления. Это особенно верно для пациентов, которые принимают антигипертензивные или другие лекарства, влияющие на давление.
Стресс и тревога. Операция часто вызывает стресс и тревогу, которые могут негативно влиять на функционирование органов и систем организма, в том числе на давление.
Длительное пребывание в постели. После операции пациенты часто вынуждены длительное время проводить в постели. Это может привести к снижению мышечного тонуса и слабости, а также к снижению давления.
Все вышеперечисленные факторы могут взаимодействовать друг с другом и усиливать эффект падения давления
Поэтому важно, чтобы пациенты, которым предстоит операция, получали подходящую подготовку и заботу, а также соблюдали все рекомендации врача по восстановлению после операции
Реабилитация после операции
Минимальное время реабилитации после операции составляет 2 месяца. Но это не максимальный срок. Состояние больного, его возраст, наличие осложнений и сопутствующих заболеваний так же будет влиять на скорость восстановления.
Уже в самой больнице начинается процесс послеоперационной реабилитации.
Первое, на что обращают внимание – процесс выхода из наркоза. Для профилактики попадания рвоты в дыхательные пути, пациента поворачивают на здоровый бок
Так же назначаются антибиотики и обезболивающие средства. Для восстановления крови, потерянной в процессе операции, могут быть назначены капельницы с физраствором.
Все время, пока пациенты находятся в стационаре, им ежедневно проверяют:
• Температуру тела;• Артериальное давление;• Мочеиспускание и дефекацию с целью контроля их восстановления;• Состояние раны и швов;• Нет ли развития послеоперационных осложнений.
В дальнейшем обычно пациент направляется в санаторий и пребывает там минимум 21 день под внимательным присмотром терапевта и гастроэнтеролога. Основные процедуры для оздоровления и приведения организма в норму – это: физиотерапия и диета. О последней поговорим в следующем абзаце.Физиотерапия же включает в себя главный курс – грязелечение иловыми сульфидными грязями. В России есть много регионов, где её используют, но чаще всего восстанавливаться ездят в Кисловодск, Ессентуки и Пятигорск. Эти города прославлены как гастро-курорты и излюблены туристами не только из нашей страны, но и со всего света. На Кавказе реабилитация грязями Тамбуканского озера неотъемлемая часть такого лечения. Для проведения курса процедур используют
аппликаторы лечебные Тамбуканские. Способы их применения различны, но чаще всего их накладывают на живот, утепляют и дают аппликаторам возможность оздоровить необходимый участок тела.
Такие медицинские изделия так же продают в аптеках по рецепту и без, однако с консультацией врача.
Чем опасны оперативные вмешательства при низком давлении?
Все знают – гипертония весьма опасна для жизни. Но и пониженное давление связано с определенной долей риска, особенно, когда речь идет о хирургических вмешательствах. Если у пациента гипотония, в период проведения операции, и некоторое время после нее, возможен летальный исход.
Эти опасения подтверждаются статистическими данными. Так, под наблюдением докторов длительное время находились свыше 252 тысяч пациентов, нуждавшихся в хирургических операциях.
Определяющими факторами при обследовании больного являлись:
- проблемы со здоровьем;
- пол;
- национальность;
- прием лекарственных препаратов;
- объективные риски при операции, после нее;
- давление пациента.
Выяснилось – пациенты, имеющие пониженное систолическое давление (меньше 100 мм р.с.), на 40% чаще умирали уже на операционном столе, либо сразу же после хирургического вмешательства. Еще хуже ситуация была у тех, чей нижний показатель был меньше 40 мм.р.с. – риск летального исхода возрастал у них в два с половиной раза.
Представленные статистические данные позволили сделать вывод – внимание хирургов, готовящих пациентов с пониженным давлением к операциям, нельзя назвать достаточным. Количество летальных исходов убедительно доказывает это
Сейчас на вопрос, можно ли делать операцию при гипотонии, следует ответить так – при показателях, приближенных к критическим (менее 100/ ниже 40), это чрезвычайно опасно.
Но однозначного вердикта пока еще не вынесли.
Ученым только предстоит выяснить, станет ли прием лекарств, повышающих давление, действенным средством для проведения удачных операций и стабильного течения реабилитационного периода.
Пациенты с гипотонией автоматически попадают в группу риска при хирургических вмешательствах, и после них, им следует не только знать об этом, но и предпринимать меры, приводящие их состояние к норме.
Можно и стоит ли лечить гипотонию?
Если патология ничем себя не проявляет, жалоб со стороны пациента нет, а низкие показатели АД являются случайной находкой или физиологической особенностью человека, лечить гипотонию не следует.
Организмом найден оптимальный баланс работы внутренних органов, не требующий коррекции. Достаточно тонизирующих напитков по утрам, активного образа жизни.
Если же гипотония начинает заявлять о себе клинически, то на первых порах тонус сосудов легко поднимут адаптогены: настойки женьшеня, лимонника, элеутерококка, которые по несколько капель следует добавлять в чай.
Помимо этого, следует обратить внимание на возможности физиотерапии: водолечение, ванны с травами, природными минеральными водами, массаж, электрофорез на воротниковую зону. Рекомендуется ЛФК (приседания, велосипед, скакалка), сбалансированный рацион, при необходимости – лекарственные средства под наблюдением врача:
Рекомендуется ЛФК (приседания, велосипед, скакалка), сбалансированный рацион, при необходимости – лекарственные средства под наблюдением врача:
- Цитрамон, Цитрамон П, (У, М) – основные компоненты ацетилсалициловая кислота, парацетамол, кофеин – анальгезирует, демонстрирует свойства психостимулятора, нестероидного противовоспалительного средства (НПВС);
- Артериол – снижает концентрацию холестерина крови, содержит рыбий жир, Омега-3 кислоты, комплекс витаминов (А, Д, Е), железо, марганец, кальций, магний;
- Кофеин помогает бороться с усталостью;
- Сапарал или корень аралии – стимулятор ЦНС, гипертензивен, снижает сахар крови, обладает общетонизирующими свойствами;
- Глицин – ноотроп, улучшает мозговое кровообращение, стимулирует приток крови, кислорода к головному мозгу. Читайте подробнее: что такое ноотропы и зачем они нужны.
Среди трав, плодов эффективны зверобой, бессмертник, боярышник, шиповник, чертополох, левзея, родиола розовая.
Как можно поднять АД в домашних условиях?
Сделать это не так сложно, но нужно четко следовать алгоритму:
- Измерить уровень артериального давления, зафиксировать числовое значение.
- Принять таблетку кофеина, можно две. За неимением пойдет Цитрамон, но он опаснее ввиду наличия парацетамола в составе. Оба препарата должны быть в домашней аптечке.
- Выпить тонизирующий напиток на выбор, можно крепкий чай, одну или две чашки.
- Принять горизонтальное положение, расслабиться и не делать резких движений во избежание дальнейшего падения АД по ортостатической схеме.
Если через 20 минут эффекта не наступило, принять настойку элеутерококка (одну чайную ложку), женьшеня (30 капель). За неимением подойдет лимон с корицей и медом в количестве 3 чайные ложки.
Если после всех действий артериальное давление так и осталось прежним, нужно вызывать скорую помощь.
Речь точно идет не о физиологическом явлении. Налицо болезнетворный процесс. Нужно разбираться какой именно.
Чего следует избегать:
- Физических нагрузок.
- Препаратов, снижающих АД (бета-блокаторов, ингибиторов АПФ, антиаритмических средств и иных).
- Горячих ванн, контрастного душа.
- Спиртного.
Необходимые обследования
Проходят под контролем врача-кардиолога. Возможно привлечение иных специалистов: по эндокринологии, выделительной системе и т.д. Комплексная диагностика включает в себя такие мероприятия:
- Фиксация жалоб пациента, объективизация симптомов.
- Сбор анамнеза, в том числе семейного для выявления причин патологического процесса.
- Измерение артериального давления на руках и ногах с интервалом в несколько десятков минут. Лучше проводить в стационаре для получения более точных данных.
- Суточное мониторирование с помощью автоматического тонометра. Позволяет оценить динамику АД в нормальных, привычных условиях жизни.
- Электрокардиография. Для диагностики пороков сердца и нарушений функциональной активности органа.
- Эхокардиография. Необходима для выявления изменений в сердечных структурах. Это наиболее точная методика.
- Исследование состояния кровотока в головном мозгу. Допплерография сосудов.
- Анализы крови на гормоны, общий и биохимический.
- При необходимости ангиография, МРТ, КТ.
- УЗИ почек.
В отсутствии данных за органическую патологию, ищут естественные факторы. Если нет ни того, ни другого, речь об идиопатической форме гипотензии.
Симптомы аппендицита
В случае развития острого аппендицита, симптомы ярко выражены. Возникает приступ боли в правой подвздошной области, выраженной местной и общей реакцией организма. Как правило, боли при остром аппендиците начинаются внезапно.
В начале приступа они нередко локализуются в эпигастральной области, в области пупка или по всему животу, а через несколько часов (иногда через 1—2 сут.) — в правой подвздошной области. Чаще боли носят постоянный характер, никуда не иррадиируют, но усиливаются при покашливании. Боль в животе не дает больному уснуть, но интенсивность ее обычно невелика; характерно уменьшение болей в положении на правом боку.
В первые часы заболевания могут возникать тошнота и рвота. Стул и газы часто задерживаются. Значительно реже наблюдаются жидкие испражнения (преимущественно при тяжелой интоксикации). Температура тела повышается до 37,5—38°, реже остается нормальной. Пульс в первые сутки от начала заболевания учащается до 90—100 ударов в 1 мин, АД не изменяется и только при тяжелой интоксикации несколько снижается. Язык вначале слегка обложен и влажен, но скоро становится сухим.
Так же при аппендиците есть и другие симптомы. Например, при осмотре живота часто определяют отставание при дыхании нижних отделов брюшной стенки
Пальпацию живота следует проводить осторожно, начиная с левой его половины. При этом в правой подвздошной области, как правило, отмечается резкая болезненность, сочетающаяся с защитным напряжением мышц брюшной стенки на ограниченном участке
У большинства больных легкое постукивание пальцами в различных участках брюшной стенки помогает быстро установить место наибольшей болезненности.
Однако далеко не всегда симптомы и течение острого аппендицита являются столь характерными. Особенно своеобразной может быть клиническая картина заболевания у детей, лиц пожилого и старческого возраста, а также при атипичном расположении червеобразного отростка. В любом случае, при возникновении симптомов похожих на аппендицит необходимо вызвать скорую помощь.
Хронический аппендицит протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении.
Признаки аппендицита
Существует множество различных признаков проявления аппендицита у взрослых и детей. Сигналом же начала заболевания служит сильная боль. В самом начале она не имеет относительно четкого месторасположения. Человеку может казаться, что у него просто болит живот. Однако по истечении 4-5 часов боль концентрируется ближе к правой подвздошной области.
Стоит отметить, что аппендикс у разных людей может располагаться по-разному, всё зависит от строения тела. В случае, если отросток имеет нормальное положение, то боль будет наблюдаться в правой подвздошной области. Если отросток расположен несколько выше, то боль будет справа под рёбрами. Ну, а, если отросток опущен вниз, то будет болеть в области таза. Помимо всего прочего, больного может беспокоить и рвота, а в некоторых случаях понос.
Среди других популярных признаков аппендицита можно отметить следующие: сухость языка, потемнение мочи, повышение температуры, которое может достигать 40 градусов, у беременных может проявляться повышенная боль во время поворота с левого бока на правый.





























