Противопоказания к применению антибиотиков
Антибиотики группы фторхинолов при кишечной инфекции у детей противопоказаны возрастной группе младше 2 лет. Их назначают, если заболевание протекает тяжело, при этом стараются выбрать максимально щадящие современные препараты
С осторожностью применяют антибиотики и у подростков. Дело в том, что эти препараты могут отрицательно влиять на состояние мышечной и костной систем
Антибиотики группы эритромицина при кишечной инфекции нежелательно назначать во время беременности и лактации.
Любые антибактериальные средства выписываются с осторожностью лицам, страдающим заболеваниями печени и мочевыводящей системы
Несколько самых распространённых кишечных инфекций
Ротавирусная инфекция
70% всех случаев кишечных инфекций у детей составляет ротавирусная инфекция. Это наиболее распространённая причина тяжёлой диареи в детском возрасте. Подъём заболеваемости наблюдается в осенне-зимний период. Болеют преимущественно дети в возрасте от 6 месяцев до 3 лет. Эта возрастная группа является и группой риска по развитию тяжёлых осложнений.
Инкубационный период у этой инфекции составляет от 24 часов до 7 суток (чаще в пределах 72 часов). Путь передачи данной инфекции фекально-оральный или бытовой.
Заболевание развивается остро и чаще всего протекает в форме гастроэнтерита. Одновременно появляются рвота, жидкий стул и повышение температуры. Рвота чаще многократная, неукротимая и наблюдается в среднем в течение 3 дней.
Жидкий стул в типичных случаях водянистого, пенистого характера, а у детей первого года жизни могут наблюдаться примеси слизи и крови. Потери жидкости и электролитов при этом часто значительные и приводят к развитию тяжёлого обезвоживания. Боль в животе может быть разной интенсивности и различной локализации. Купирование симптомов заболевания обычно наблюдается в течение 7 дней.
Иммунитет после перенесённой инфекции нестойкий и непродолжительный.
В настоящее время разработана вакцина для профилактики ротавирусной инфекции. Она пока не внесена в национальные календари прививок, но уже доступна практически повсеместно и CDC рекомендует её к использованию в первую очередь у детей раннего возраста.
Норавирусная инфекция
Вторая по частоте встречаемости причина острых кишечных инфекций — это норавирусная инфекция. Чаще поражаются дети школьного возраста и взрослые люди. Для этой инфекции характерна зимняя сезонность. Инкубационный период короткий и обычно составляет 24-48 часов. Источником инфекции является больной человек.
В клинической картине на первый план выступает рвота. Она может носить многократный характер. Помимо этого, может наблюдаться обильный жидкий стул водянистого характера. Симптомы длятся в течение 1-3 дней. Течение заболевания обычно проходит в более лёгкой форме, чем при ротавирусной инфекции.
После перенесённых вирусных кишечных инфекций может развиться вторичная лактазная недостаточность.
Сальмонеллёз
Из бактериальных возбудителей одной из самых частых кишечных инфекций является сальмонеллёз. Источниками этой инфекции обычно являются животные, реже — больной человек или бактерионоситель. В большинстве случаев переносчиками выступают куры, гуси, свиньи, коровы, быки, козы, овцы и другие.
Из продуктов питания сальмонеллу могут содержать курица, яйца, свинина, говядина, не пастеризованное молоко. При чем заражение может произойти как от инфицированного мяса животного, так и в процессе приготовления, его разделывания, а также хранения продуктов.
Подъём заболеваемости сальмонеллёза отмечается в летне-осенний период. Инкубационный период составляет от 5 до 72 часов. Заболевание начинается остро и может протекать в виде различных форм, но чаще встречается в виде гастроэнтероколитической формы. То есть симптомы представлены рвотой, жидким стулом с наличием патологических примесей и лихорадкой.
Для сальмонеллёза типичным считается цвет стула темно-зелёный, цвет «болотной тины». Стул, как правило, носит скудный характер, но частота его за сутки может достигать 15 раз и более. Длительность кишечных симптомов может составлять до 2 недель, а у детей до 1 года – 1 месяц. Сальмонеллёз опасен развитием генерализованных форм с полиорганным поражением.
В группе риска по развитию такого тяжёлого течения находятся дети с наличием иммунодефицитных состояний, сопутствующих хронических патологий, дети раннего возраста. Возрастной пик заболеваемости сальмонеллёзом наблюдается в возрасте до 4 лет.

Список эффективных препаратов
При лечении детей специалисты используют различные группы антибиотиков, такие как тетрациклины, цефалоспорины и пенициллины. Кроме того, могут быть рекомендованы антибиотики из других групп.
Список последних достаточно обширен:
-
Фуразолидон – это антибиотик из семейства нитрофуранов. Он доступен в виде таблеток, гранул для создания суспензии и порошков. Этот препарат не рекомендуется назначать детям, которым не исполнился 1 год.
-
Фталазол относится к группе сульфаниламидов. Его можно приобрести только в виде таблеток. Препарат рекомендуется детям старше 3 лет.
-
Эрсефурил – это антибиотик-нитрофуран. Он не назначается новорожденным до 28-дневного возраста. Препарат доступен в виде суспензий и капсул.
-
Интетрикс – это амебицидное средство. Он разрешен для детей старше 14 лет. Препарат выпускается в форме капсул.
-
Бисептол – это антибиотик-сульфаниламид. Он доступен в виде готового раствора, порошков для инъекций и таблеток. Данный препарат назначается детям с 2 месяцев.
К препаратам группы пенициллинов относятся Мономицин и Ампициллин. Мономицин можно применять у детей после 1 года, а Ампициллин – с 1 месяца.
Препараты группы тетрациклинов:
-
Тетрадокс – это антибиотик, который выпускается в ампулах. Он рекомендуется детям старше 9 лет.
-
Доксал не назначается детям до 8 лет, так как может вызывать образование нерастворимых химических соединений в костях и зубной эмали. Препарат доступен в виде порошка для инъекций, таблеток и капсул для детей.
-
Вибрамицин назначается детям после достижения 8 лет. Он доступен в форме таблеток.
Препараты группы цефалоспоринов преимущественно выпускаются в виде порошков для приготовления растворов для введения внутримышечно.
Основные препараты этой группы:
-
Роцефим может быть назначен с рождения.
-
Клафоран не рекомендуется детям, не достигшим 2,5 лет.
-
Цефтриаксон разрешен с рождения.
Терапия антибиотиками при острых кишечных инфекциях у детей необходима в 20% случаев и назначается только при бактериальном происхождении воспалительного процесса. В случае вирусной патологии или пищевого отравления антибиотики не применяются.
Антибиотики для лечения
Нередки случаи, когда нет возможности вызвать врача. Как определить, какой антибиотик при кишечной инфекции подходит именно вам, мы расскажем и опишем, какие антибактериальные препараты существуют.
В схему лечения входит антибиотик широкого спектра действия:
Цефалоспорины – антибиотики бактерицидного действия. Торговые названия: «Цефотаксим», «Цефабол», «Роцесим», «Клафоран». По структуре схожи с пенициллинами, обладают побочным эффектом – аллергией.
Тетрациклины – хорошо всасываются из желудочно-кишечного тракта при приёме внутрь, имеют бактериостатическое действие, вызывают осложнения (до глухоты), противопоказаны детям. Торговые названия: «Доксициклин», «Вибрамицин», «Тетрадокс».
Пенициллины – «Амоксициллин», «Ампициллин», «Мономицин» и другие – обладают хорошей проникновением в клетки организма и избирательностью действия, не оказывая вредного влияния на системы и органы; разрешены к применению детям, беременным и кормящим, побочный эффект – аллергические реакции.
Аминогликозиды – «Гентамицин», «Неомицин» и другие – используются для лечения заболеваний с распространением микробов в организме, вплоть до сепсиса, обладают высокой токсичностью, поражают почки, печень, разрешены по жизненным показаниям.
Фторхинолоны – антибиотики, подавляющие фермент, ответственный за синтез ДНК у микробов; назначаются врачами
С осторожностью применяются у людей, страдающих заболеваниями с сосудистыми поражениями, запрещены детям до 18 лет, беременным и кормящим женщинам. Торговые названия: «Левофлоксацин», «Ципролет», «Норфлоксацин», «Офлоксацин», «Нормакс», «Ципрофлоксацин» и другие.
Макролиды – «Рокситромицин», «Азитромицин», «Эритромицин» – имеют бактериостатическое действие, эффективны в отношении микроорганизмов
Разрешены к применению детям, беременным и кормящим, когда противопоказаны пенициллины из-за аллергической реакции.
«Левомицитин» (хлорамфеникол) – препарат от кишечной инфекции, утратил свою популярность из-за побочных эффектов, одним из которых является поражение костного мозга.
Большинство антибиотиков применяется для лечения инфекционных заболеваний. Пенициллинами и аминогликозидами лечат ЛОР-органы, ларингиты, трахеиты, бронхиты, плевриты (наличие жидкости в лёгких) и т.д.
А от кишечной инфекции назначают антибиотики из групп цефалоспоринов и фторхинолонов, сульфаниламидов. Редко назначают тетрациклин: в основном только по жизненным показаниям.
В случае возникновения острой инфекции антибактериальный препарат назначают в 100% случаев, в форме инъекций. Современные дозировки препаратов предполагают курс: один укол в день за 7 дней. Антибиотики от кишечной инфекции у взрослых используются все.
Кишечные антисептики
Они приобретают все большую популярность. Это препараты, которые уничтожают патогенную флору кишечника, не оказывая влияния на нормофлору.
Антисептики подавляют рост условно-патогенной микрофлоры – стафилококка, протея и других. Назначаются в педиатрической практике или когда есть противопоказания к антибактериальным препаратам:
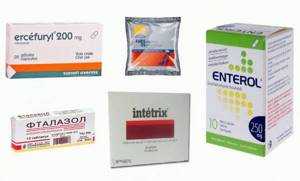
«Эрсефурил» (нифуроксазид) – не имеет противопоказаний, разрешён к применению детям с 6 лет, подавляет рост патогенной микрофлоры. Микроорганизмы не выработали к препарату резистентности. Эффективен в отношении дизентерии, ротавирусной инфекции.
«Фуразолидон» – проверенный антибактериальный препарат, эффективен против патогенов, таких как шигеллы, сальмонеллы, других бактерий, обладает иммуностимулирующим действием;
«Интетрикс» – является не только антимикробным, но и противогрибковым и амебоцидным средством, вызывает побочные эффекты: тошноту и боль в желудке, применяется как профилактическое средство в походах и путешествиях;
«Фталазол» – препарат широкого спектра действия, активен в отношении патогенов
Помогает быстро, имеет ряд побочных эффектов, назначается с осторожностью детям.
«Энтерол» – живые дрожжи, являющиеся антагонистами патогенных микроорганизмов. В препарате содержится фермент протеаза, разрушающий эндотоксины, продуцируемые болезнетворными бактериями типа клостридий, кишечной палочки
Там же находятся пробиотики, способствующие росту «полезной» флоры кишечника. Дополнительные препараты после антибиотиков не нужны. Эффект заметен после приёма одной капсулы. Препарат не применять в комплексе с антибиотиками, адсорбентами. Рекомендуется к применению детям, беременным и кормящим матерям. Не имеет противопоказаний.
Это интересно: Что выпить от рвоты: препараты и народные средства от тошноты
Лечебная тактика
Лечение кишечных инфекций зависит от тяжести течения заболевания и характера возбудителя.
Когда ребёнка можно оставить дома?
Ребёнка можно оставить дома, если он активен. Если он может пить, есть и главное — усваивать это. Если у него отсутствуют выраженные признаки обезвоживания. Если у ребёнка не наблюдается уменьшение числа и объёма мочеиспусканий.
Направление в стационар
Чаще всего в стационар попадают дети раннего возраста, особенно первого года жизни. Это связано с тем, что процентное содержание воды в их организме значительно выше, чем у взрослого человека и составляет 80-85%.
Опасные признаки обезвоживания выглядят у ребёнка следующим образом:
- сухие губы и видимые слизистые оболочки;
- большой родничок на голове у младенцев западает (ниже уровня костей черепа);
- количество выделенной мочи снижено и цвет её насыщенный;
- ребёнок вялый, сонный;
- в очень тяжёлых случаях – когда ребёнок плачет, то слезы отсутствуют у него, глаза запавшие, кожная складка на теле расправляется медленно (дольше 3 сек), жажда отсутствует.
В этих случаях лечение ребёнка обязательно должно проводиться в условиях стационара.
Основные этапы лечения и лекарственные препараты
В большинстве случаев лечение кишечных инфекций носит симптоматический характер.
Этиотропное лечение
Этиотропное лечение назначается только в случае бактериального характера заболевания в виде антибактериальных препаратов. Выбор препарата осуществляется с учётом предполагаемого возбудителя, возможности перорального приёма препаратов.
Например, при сальмонеллёзе — Амоксициллин, Триметоприм-сульфаметоксазол, Азитромицин в возрастных дозировках. При невозможности приёма антибиотика внутрь, среднетяжёлых и тяжёлых формах, при генерализованном варианте назначаются внутривенные антибактериальные препараты (цефалоспорины 3-4 поколения (Цефтриаксон, Цефотаксим), аминогликозиды (Амикацин), карбапенемы (Меропенем).
При вирусной этиологии не назначаются никакие противовирусные препараты. Антибактериальные препараты в этих случаях не только не помогают, но и могут навредить ребёнку.
Сорбенты
Назначение препаратов энтеросорбентов обязательный компонент в лечении любой кишечной инфекции. Они помогают купировать симптомы. В возрастных дозировках применяются Смектит, Энтеросгель, Активированный уголь, Полисорб, Полифепан и другие. Они назначаются до купирования симптомов у ребёнка.
Регидратационная терапия
Проведение выпаивание ребёнка является обязательным при всех кишечных инфекциях.
Выпаивание проводиться готовыми глюкозо-солевыми растворами (Нормогидрон, Оралит, Гастролит и другие), калиевым компотом из сухофруктов, сладким чаем без ароматизаторов. Давать жидкость ребёнку нужно дробно, то есть по 1-2 чайные ложки каждые 5 мин. Этот процесс всегда требует терпения и усидчивости родителей. Для детей раннего возраста удобно использовать шприц без иголки, пипетки, бутылочку с соской.
При неэффективности выпаивания и развитии обезвоживания у ребёнка обязательно проведение инфузионной терапии глюкозо-солевыми растворами в условиях стационара.
Противорвотные препараты
Противорвотные препараты показаны только в случаях упорной и неукротимой рвоты у ребёнка и должны применяться с осторожностью. Данная группа препаратов, если используется необоснованно при кишечных инфекциях, может усугубить состояние ребёнка
Из противорвотных препаратов могут быть назначены Мотиллиум (Мотиллак), Ондансетрон. Данные препараты нельзя давать ребёнку без назначения врача.
Противодиарейный препарат Лоперамид (Имодиум) противопоказан при всех кишечных инфекциях и может вызвать серьёзные осложнения! Он парализует перистальтику кишечника и происходит массивное скопление токсинов и возбудителей в просвете кишки.
Нифуроксазид при дисбактериозе
Нифуроксазид является кишечным антисептиком для лечения нарушенной микрофлоры кишечника. Оказывает антибактериальное и бактерицидное действие, помогает устранить различные инфекции. Из-за быстрого действия препарат не успевает всасываться в кровь, что исключает пагубное влияние на микрофлору кишечника.
Показания к применению препарата:
- колиты;
- дисбактериоз кишечника;
- диарея, вызванная инфекцией;
- пищевые отравления.
- профилактика развития инфекции при проведении операций, например, при аппендиците.
Способ применения:
- Взрослым и детям от 6 лет – по 2 таблетки 4 раза в сутки.
- Дети от 2 до 6 месяцев – препарат дается в форме суспензии по ½ ч. л. 2 раза в день.
- Для детей от 6 месяцев до 6 лет – по 1 ч. л. Суспензии до 3 раз в сутки.
Во время лечения дисбактериоза Нифуроксазидом необходимо придерживаться правильного питания
Важно исключить овощи и фрукты в сыром виде, а также острую и жирную пищу, поскольку данные продукты способны вызвать воспаление и раздражение слизистой кишечника. Благодаря высокой эффективности препарата, а также наличие абсорбирующих свойств, которые помогают выводить токсические вещества, лечение происходит быстро
Нифуроксазид можно сочетать с приемом других лекарственных средств. Курс лечения составляет от 5 до 7 дней. При возникновении любых реакций прием препарат необходимо прекратить. Некоторые пациенты наблюдают появление нарушений со стороны работы пищеварительного тракта, при возникновении такого эффекта прием лекарства отменять не нужно.
При возникновении тошноты, рвоты, диареи, слабости часто возникает подозрение на отравление или кишечную инфекцию. Это группа заболеваний, объединённых этиологическими, патогенетическими и симптоматическими особенностями.
Патогенные микроорганизмы, вызывающие эту инфекцию, по своему происхождению бывают:
- бактериями;
- вирусами;
- простейшими.
Кишечные инфекции бактериальной и вирусной этиологии занимают больший удельный вес в структуре всех инфекций в кишечнике. На устранение первопричин – возбудителей заболеваний – и направлена терапия.
В зависимости от вида микроорганизма, назначают лечение. Если заболевание бактериальной этиологии, назначается антибактериальный препарат.
Антибиотик при отравлениях и кишечных инфекциях назначают после диагностики заболевания и определения вида возбудителя. Так как большинство микроорганизмов приобрели лекарственную устойчивость, при диагностике вида возбудителя делают тест на определение чувствительности патогенов к антибиотикам.
Врач скажет, какие антибиотики пить при кишечной инфекции в вашей ситуации.
Механизм воздействия антибиотиков
Лекарства из этой группы широко используют в медицине. Но их применение имеет ряд особенностей, которые нужно учитывать, чтобы терапия было эффективной, а риск появления побочных эффектов свести к минимуму.
Это особые препараты, которые воздействуют на болезнетворные микроорганизмы. Главное назначение антибиотиков – это полное уничтожение патогенных бактерий. Эта группа лекарств имеет два механизма воздействия:
-
Бактерицидное заключается в повреждении клеточной мембраны вредных микроорганизмов, что приводит к их гибели.
-
Бактериостатическое основано на воздействии на синтез белков, остановке размножении вредных микроорганизмов. Препараты с таким эффектом используют не только для лечения, но и для профилактики инфекционных заболеваний.
Качественные антибиотики должны блокировать болезнетворные бактерии, не нанося вреда здоровым клеткам. Такое возможно благодаря особому свойству лекарств этой группы – избирательной токсичности. Исключение – особо сильные антибиотики, имеющие побочные эффекты.
Когда рекомендуют принимать антибиотики?
Первая заповедь любого лечения недаром звучит как «не навреди», это относится и к терапии инфекционных недугов желудочно-кишечного тракта, тем более если речь идет о приеме антибактериальных средств.
Сами по себе антибиотики эффективны, но только если они выбраны правильно и используются в комплексе с другими методами. Поэтому не стоит лечиться самостоятельно, а при первых признаках недуга лучше обратиться к специалистам. Это позволит не допустить осложнений и за более короткие сроки устранить инфекцию.
Стоит отметить, что заболевания кишечника инфекционного происхождения, в большинстве своем имеющие острый характер, в медицинской практике называемые кратко — ОКИ, по распространенности находятся на втором месте и уступают только ОРВИ. Но антибактериальные препараты назначаются в среднем в одном случае из пяти, так как для их применения необходимы определенные условия:
- диагностирование выявило наличие сальмонеллеза, эшерихиоза, шигеллеза или холеры;
- заболевание привело к осложнениям;
- ОКИ протекает тяжело — у пациента острая диарея, постоянные рвотные позывы, которые приводят к обезвоживанию, сильные болевые ощущения и другие неприятные и опасные симптомы;
- частый понос — акты испражнения происходят больше 10 раз в день;
- болезнь приводит к сепсису (заражению крови) и развитию очагов инфекции за пределами кишечника;
- наблюдаются явные признаки интоксикации, от которых не избавляют обычные в подобной ситуации меры — прием сорбирующих средств, промывка желудка водно-солевым раствором, употребление большого количества жидкости;
- слизистая или/и кровянистая примесь в кале.

Обязательно назначаются антибиотики при кишечных инфекциях у взрослых и детей, когда они протекают на фоне гемолитической анемии, иммунодефицитных патологий или различных опухолевых образований.
Только специалист после диагностирования может определить, что стало причиной кишечной инфекции. Он же решает, требуется ли прием антибиотиков или с заболеванием можно справиться без их использования.
Если антибактериальный препарат включен в план лечения, то требуется индивидуальная схема, которая определяется исходя из тяжести недуга, возраста пациента и имеющихся сопутствующих болезней.
Особенности выбора препарата и приема антибиотиков
Если рассматривать самые частые причины развития кишечных инфекций, то ими являются сальмонеллы, стафилококки, шигеллы и эшерихии (кишечная палочка). Как было отмечено, если выявляется подобный инфекционный возбудитель, то антибиотик чаще всего назначается.
Существует свыше 4-х десятков болезнетворных микроорганизмов, которые могут вызывать расстройства ЖКТ. Это одна из причин, почему чаще всего при терапии данного заболевания применяют антибактериальные средства с широким спектром действия, которые воздействуют на большое количество патогенов.
В большинстве случаев при кишечных инфекциях назначаются цефалоспорины или фторхинолоны. Если тип возбудителя точно выявлен, то могут быть применены средства из ряда пенициллинов, тетрациклинов или аминогликозиды. Продолжительность антибиотикотерапии составляет 3-7 дней и определяется в каждом случае индивидуально.
Так как антибактериальные средства могут стать причинами дисбактериоза (нарушения кишечной микрофлоры), то одновременно с их приемом назначают лечебные вещества — пробиотики. Пить их следует и после завершения курса антибиотиков.
Принципы терапии
Инфекции, которые протекают в легкой форме, лечатся с использованием кишечных антисептиков (Фуразолидона, Интестопана, Бисептола, Энтероседива, Фталазола). Эти препараты уничтожают патогенные микроорганизмы, не вредя нормальной микрофлоре.
Антибиотикотерапия обязательно назначается в следующих случаях:
- сальмонеллезе, эшерихиозе, дизентерии, брюшном тифе, холере;
- появлении крови в кале;
- иммунодефицитном состоянии;
- возникновении очагов воспаления вне ЖКТ;
- наличии новообразований.
При необходимости лечение проводится в стационарных условиях.
Для лечения кишечных инфекций используются:
- противорвотные средства (Церукал, Мотилиум, Атропин) – эффективно снимают тошноту;
- регидратационные растворы (Регидрон, Оралит) – восстанавливают водно-минеральный баланс;
- противодиарейные препараты (Лоперамид, Тримебутин) – нормализуют стул.
Для восстановления кишечной микрофлоры и предотвращения дисбактериоза назначаются бактериофаги (Лактулоза, Бактисубтил, Бифидумбактерин, Лактиале).
Также могут быть рекомендованы сорбенты (Смекта, Энтеросгель, активированный уголь). Они помогают удалить токсические вещества из организма.
Прием антибиотиков с целью профилактики
Иногда человек заражается кишечной инфекцией по независящим от него обстоятельствам. Однако если соблюдать правила гигиены, то риски могут быть сведены к минимуму.
Если принимать кишечные антисептики во время туристических походов или путешествий, то можно минимизировать риск развития кишечной инфекции.
При возникновении тошноты, рвоты, диареи, слабости часто возникает подозрение на отравление или кишечную инфекцию. Это группа заболеваний, объединённых этиологическими, патогенетическими и симптоматическими особенностями.
Патогенные микроорганизмы, вызывающие эту инфекцию, по своему происхождению бывают:
Кишечные инфекции бактериальной и вирусной этиологии занимают больший удельный вес в структуре всех инфекций в кишечнике. На устранение первопричин – возбудителей заболеваний – и направлена терапия.
В зависимости от вида микроорганизма, назначают лечение. Если заболевание бактериальной этиологии, назначается антибактериальный препарат.
Антибиотик при отравлениях и кишечных инфекциях назначают после диагностики заболевания и определения вида возбудителя. Так как большинство микроорганизмов приобрели лекарственную устойчивость, при диагностике вида возбудителя делают тест на определение чувствительности патогенов к антибиотикам.
Врач скажет, какие антибиотики пить при кишечной инфекции в вашей ситуации.
Основные причины кишечных инфекций у детей
Кишечная инфекция у детей обычно вызывается вирусами, бактериями и их токсинами, простейшими или паразитами.
Вирусы
Вирусы являются самой распространённой причиной возникновения кишечных инфекций у детей. Среди них чаще всего виновниками развития заболевания являются ротавирусы.
Кроме этого, встречаются следующие вирусы:
- Норавирусы;
- Астровирусы;
- Реовирусы;
- Энтеровирусы (Коксаки, ЭКХО);
- Аденовирусы;
- Коронавирусы;
- Орбовирусы;
- Торовирусы.
Перечень вирусов огромен и постоянно открываются все новые возбудители кишечных инфекций, а также совершенствуются методы диагностики. В последние годы отмечается рост в числе выявленных случаев среди вирусов — норавирусов и энтеровирусов.
Бактерии
Бактериальные кишечные инфекции встречаются реже, чем вирусные, но в этих случаях чаще наблюдается развитие осложнений.
Список наиболее актуальных бактериальных возбудителей в настоящее время:
- Сальмонеллы;
- Шигеллы;
- Кишечная палочка (Эшерихия коли);
- Стафилококки;
- Холерный вибрион;
- Клостридии;
- Иерсинии;
- Кампилобактерии.
Несмотря на то что такая особо опасная инфекция, как холера не встречается в странах СНГ, забывать о ней не стоит ни в коем случае, так как в некоторых странах она есть. Заболевание высоко контагиозно, протекает очень тяжело и может привести к летальному исходу. Об этом необходимо помнить, планируя путешествия с ребёнком, особенно в экзотические страны.
Бактериальные кишечные инфекции опасны развитием грозного осложнения – гемолитико-уремического синдрома.
Он проявляется развитием острой почечной недостаточности, гемолитической анемии и тромбоцитопении. Виновниками в этой ситуации обычно являются шигеллы, кишечная палочка.
Зачастую внешне ребёнок по поведению активен и выраженность у него кишечных симптомов идёт на спад, настораживает только выраженное снижение диуреза, а в биохимическом анализе крови нарастают мочевина и креатинин. В общем анализе крови резко снижены тромбоциты, эритроциты, гемоглобин. Такие дети нуждаются в длительном лечении в условиях отделения реанимации.
Токсины
Клиника кишечной инфекции может развиться после приёма химических токсинов, содержащихся, например, в ядовитых грибах, испорченных консервах (например, ботулотоксин), экзотических морепродуктах.
Данной категории детей должна обязательно оказываться неотложная помощь. В этом случае дети госпитализируются в отделения реанимации для последующего лечения и наблюдения.
Кроме этого, некоторые лекарственные препараты (антибиотики, нейролептики и другие) могут вызвать клинику кишечной инфекции у ребенка.






























