Операция и методы ее проведение
Открытый метод резекции делится на несколько этапов:
- Врачом-хирургом проводится разрез в области пораженной зоны кишечника. Чтобы достичь зоны повреждения, разрезать необходимо кожу и мышцы.
- С двух сторон пораженного участка кишки специалист накладывает зажимы и проводится удаление больного участка.
- Анастомозом проводится соединение краев кишечника.
- По показаниям пациенту могут установить трубку, чтобы лишняя жидкость или гной вытекали из брюшной полости.
После проведения операции, врач может назначить колостому для сбора испражнений.
Для пациентов в тяжелом состоянии после проведения операции, врач может назначить колостому. Это необходимо для отведения от пораженного участка каловых масс. Колостома накладывается немного выше удаленного участка и способствует выведению испражнений. Кал, выходя из кишечника, собирается в мешочек, специально прикрепленный на брюшной полости. После того как прооперированный участок заживает, врач-хирург назначает дополнительную операцию по удалению колостомы.
Отверстие в брюшной полости зашивается и убирается мешочек для сбора испражнений. Если удаляется основная часть толстой или тонкой кишки, пациент будет приспосабливаться к жизни с колостомой. Иногда по показаниям специалист принимает решение удалять большую часть пищеварительного органа, и даже некоторые соседние органы. После проведения резекции пациент находится под присмотром медицинского персонала, дабы избежать осложнений после удаления пораженного участка кишечника и боли.
Реабилитация после операции резекции кишечника
После операции резекции кишечника необходима тщательная реабилитация для быстрого восстановления функций организма. В первые дни после операции показана постельный режим с ограничением движений.
Для предотвращения осложнений и восстановления кишечника показана специальная диета, которая уменьшает нагрузку на органы пищеварения. Первые дни после операции назначают жидкое питание, затем постепенно вводят легкие продукты.
Кроме того, пациентам показаны особые упражнения для восстановления кишечной мотильности. Врачи могут назначать массажи живота и применять лекарственные препараты для улучшения моторики кишечника.
Важным элементом реабилитации являются лечебные процедуры для снижения болевых ощущений и уменьшения воспалительных процессов. Для повышения иммунитета и ускорения реабилитации могут назначаться физиотерапевтические процедуры.
- Основной принцип реабилитации после резекции кишечника — постепенное и аккуратное восстановление функций организма;
- Специальная диета играет важную роль в реабилитации, помогая восстановить работу кишечника;
- Лечебные процедуры и физиотерапия помогают снижать болевые ощущения и ускоряют процесс реабилитации.
Реабилитация
Пациенты с постоянной колостомой переносят процесс реабилитации тяжелее, чем другие пациенты с патологиями прямой кишки. Терапевт обязательно должен предупредить пациента о необходимости формирования стомы. Человек имеет право отказаться от вмешательства
Поэтому очень важно морально подготовить пациента и его семью, ведь с колостомой можно вести полноценную жизнь
ВНИМАНИЕ! Новейшие калоприемники отличаются «невидимостью». Они не выделяются под одеждой и имеют удобную систему крепления
Все запахи остаются внутри калоприемника.
Реабилитация подразумевает обучение пациента уходу за стомой. На этом этапе он учится пользоваться калоприемником и контролировать процесс дефекации.
После оперативного вмешательства пациент имеет право на государственную поддержку: получение бесплатных калоприемников и пластин для их крепления.
В последнее десятилетие значительно возросла заболеваемость недугами пищеварительной системы, в частности, онкологическими. Нередко пациенты обращаются за помощью или узнают о своей проблеме только на том этапе, когда помочь могут только радикальные операции по удалению органа (часто прямой кишки). Это влечет за собой серьезные изменения в функционировании желудочно-кишечного тракта, качестве жизни человека и, к сожалению, не в лучшую сторону.
Восстановление кишечника после хирургического вмешательства (особенно формирования костоломы на передней брюшной стенке) в контексте общей реабилитации организма даст пациенту возможность повысить комфорт и функции утраченного органа.
Резекции тонкого кишечника
К резекции прибегают только в том случае, если консервативная терапия не была эффективной. Также проводят срочные операции, когда болезнь угрожает жизни пациента, например, внутреннее кровотечение при открытой язве двенадцатиперстной кишки, острая непроходимость, некроз.
Показаниями к резекции тонкого кишечника могут служить:
- Мезентериальный инфаркт (как следствие некроз кишки).
- Острая травма.
- Полип с признаками озлокачествления.
- Язвенная болезнь с прободением.
- Острая непроходимость.
- Болезнь Крона.
Резекция тонкого кишечника производится под общим наркозом, поэтому во время процедуры пациент не ощущает боли, а пребывает в состоянии сна. Длительность операции может варьироваться от 1 до 4 часов, в зависимости от объема хирургического вмешательства.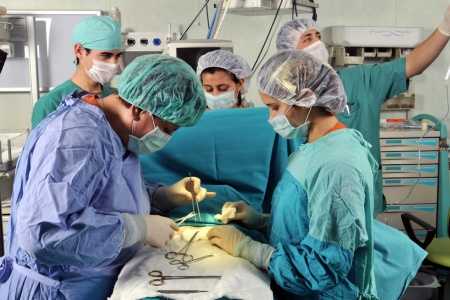
На продолжительность также существенно влияет выбранный метод проведения. При лапаротомии время заметно сокращается ввиду большего удобства для хирурга, лучшего обзора.
Практически каждый форум в интернете, на котором обсуждаются вопросы здоровья после резекции кишечника, пестрит восторженными отзывами тех, кому проводили оперативное вмешательство путем лапароскопии. Но при удалении злокачественной опухоли это грозит вероятностью неполного удаления лимфоузлов, оставленного незамеченного соседствующего новообразования, что впоследствии ухудшит прогноз вживания пациента. Поэтому не прельщайтесь красивыми видео, на которых лапароскопия выглядит безопасно и не столь кроваво. Выбор должен быть за вашим хирургом – доверьтесь профессионалу!
Как проходит процесс восстановления после операции
Когда проводится полная экстирпация ректума, то на этом месте хирургами создаётся стома. Врачи должны предупредить о проведении и создании искусственного анального отверстия. Этот факт становится причиной отказа от проведения экстирпации.
После операции необходимо придерживаться рекомендаций врача. Несколько дней пациент проводит в стационаре. Послеоперационное пребывание в больнице позволяет нормализовать пищеварение и процессы организма. Врач-онколог выписывает медикаментозные средства. Если пациент с колостомой, то ему объясняют, как жить с этим приспособлением. В современной медицине отверстие могут быть закреплены пластинами, которые прилегают к коже. Кроме этого, оговариваются методы и средства по уходу за стомой.
Восстановление после резекции кишечника
Полное восстановление после резекции кишечника занимает много времени, зачастую до 2 месяцев. В течение этого времени врачи регулярно проверяют состояние пациента. В целом, врачи рекомендуют избегать таких действий, которые вызывают нагрузку на живот, таких как тяжелая атлетика или тяжелая физическая активность. Они также могут дать человеку дополнительные рекомендации по физическим упражнениям.
Во время выздоровления кишечник должен заживать. Определенная диета может помочь уменьшить нагрузку на кишечник, способствуя процессу заживления. Как правило, в рекомендациях следует употреблять мягкие, легко усваиваемые продукты, такие как картофель, рис и макароны.
Ход проведения вмешательства
Вне зависимости от вида операции и метода её проведения, первым этапом является подключение всех необходимых инфузий, и введение пациента в наркоз. После этого проводят антисептическую обработку операционного поля и делают либо один большой (при лапаротомии), либо несколько (обычно 2-3, но не более 6 – при лапароскопии) разрезов.
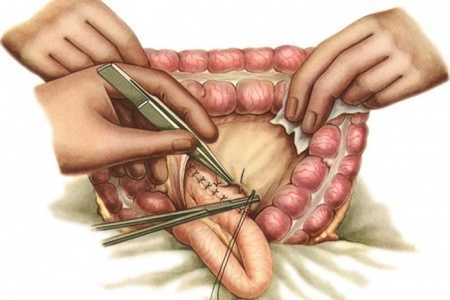 После этого находят участок органа, который подлежит удалению, накладывают зажим выше и ниже границ иссечения для предотвращения кровотечений. Необходимо учитывать, что видимо здоровая ткань на самом деле может быть нежизнеспособной (к этому может привести некроз), поэтому иссечение производят «с запасом». Также удалению подлежит часть брыжейки вместе с питающими кишку сосудами, которые предварительно необходимо перевязать. Иссечение должно производиться максимально аккуратно, дабы предупредить некроз тканей. Если есть возможность, то после удаления части кишки, два свободных конца сразу же соединяют, выбрав подходящий вид анастомоза (при вмешательствах на тонком кишечнике применяют только вида – «бок в бок» и «конец в конец»).
После этого находят участок органа, который подлежит удалению, накладывают зажим выше и ниже границ иссечения для предотвращения кровотечений. Необходимо учитывать, что видимо здоровая ткань на самом деле может быть нежизнеспособной (к этому может привести некроз), поэтому иссечение производят «с запасом». Также удалению подлежит часть брыжейки вместе с питающими кишку сосудами, которые предварительно необходимо перевязать. Иссечение должно производиться максимально аккуратно, дабы предупредить некроз тканей. Если есть возможность, то после удаления части кишки, два свободных конца сразу же соединяют, выбрав подходящий вид анастомоза (при вмешательствах на тонком кишечнике применяют только вида – «бок в бок» и «конец в конец»).
Если на данном этапе произвести такую манипуляцию невозможно, или есть необходимость отсрочить её, дав кишке восстановиться, то накладывают временную или постоянную илеостому (при вмешательствах на прямой кишке – колостому). В случае временной – в дальнейшем необходимо повторное хирургическое вмешательство для восстановления целостности органа одним из видов анастомоза.
В завершение операции пациенту при необходимости устанавливают дренажные трубки в брюшную полость, при резекциях тонкой кишки – в полость желудка – для откачивания жидкости. После этого накладывают швы. Исход операции зависит от слаженности работы, внимательности медперсонала, правильности выбранной методики.
Крайне важно во время вмешательства как можно чаще промывать брюшную полость, тщательно изолировать оперируемую область с помощью тампонов, чтобы предупредить перитонит и другие инфекционные осложнения!
Для чего проводят
Процедура резекции пораженного участка кишки проводится с целью лечения и устранения различных заболеваний и патологий, которые могут влиять на функциональность кишечного тракта. Одной из основных индикаций для проведения резекции являются злокачественные опухоли кишечника, такие как рак. Эта хирургическая процедура позволяет удалить опухолевший сегмент, предотвращая дальнейшее распространение раковых клеток и способствуя контролю заболевания.
Кроме того, резекция может быть проведена при воспалительных заболеваниях кишечника, таких как болезнь Крона или язвенный колит. Удаление пораженной части кишки в таких случаях помогает уменьшить воспаление, облегчить симптомы и улучшить качество жизни пациента.
Повреждения кишечника, вызванные травмой или перфорацией, также могут быть предметом резекции. Эта процедура направлена на восстановление целостности кишечника и предотвращение развития осложнений, связанных с нарушением его структуры.
Кроме того, резекция кишки может быть необходима при наличии язв, полипов, кровотечений или других неопухолевых образований, которые могут представлять угрозу здоровью пациента. Все эти случаи требуют хирургического вмешательства для восстановления нормальной функции кишечника и предотвращения дальнейших осложнений.
Классификация операций
Резекция — хирургическое вмешательство по удалению воспаленной части пищеварительного органа. Это достаточно сложная операция и классифицировать ее можно по нескольким факторам: по виду и по отделам кишечника, по анастомозу. Ниже приведена классификация применяемых хирургических техник в зависимости от характера и особенностей поражения органа.
Происходит на следующих видах пищеварительного органа:
- толстой кишке;
- тонком кишечнике.
Иссечение по отделам
Предполагается классификация согласно пораженному отделу кишечника:
- тонкокишечное удаление: подвздошной, тощей или 12-перстной кишки;
- толстокишечные резекции: слепого отдела, ободочной кишки или прямокишечного участка.
Классификация по анастомозу
Согласно определению подразумеваются такие типы техник:
- «Конец в конец». Характеризуется соединением двух концов кишки, после удаления пораженного участка. Могут соединяться соседние отделы. Такой тип соединения тканей — физиологичный, но риск осложнений в виде рубцов высокий.
- «Бок в бок». Такой тип операции позволяет крепко скрепить боковые ткани кишечника и избежать развития осложнения в виде непроходимости пищеварительного органа.
- «Бок в конец». Анастомоз делается между отводящей и приводящей кишечной зоной.
Классификация резекции
Немало разновидностей и большое число классификаций имеют операции, проводящиеся с целью удаления части кишечника. Основными среди них являются следующие:
- по виду кишечника, на котором проводится операция;
- удаление части толстой кишки;
- удаление части тонкой кишки.
В свою очередь, на ещё одну классификацию разделяются операции, проводимые на отделах тонкой и толстой кишки:
- резекции подвздошной кишки, двенадцатиперстной могут проводиться среди отделов тонкой кишки;
- резекция слепой кишки, ободочной и прямой могут проводиться среди отделов толстого кишечника.
По такому параметру, как вид анастомоза, который накладывается при проведении операции резекции кишечника, можно выделить следующие:
- По типу «конец в конец». Когда проводится операция этого вида, то две части резецируемой кишки соединяются друг с другом или же во время оперативного вмешательства происходит соединение двух соседних отделов. Более физиологичным является такое соединения и при этом нормальный ход в системе пищеварения она полностью повторяет. Однако при таком анастомозе возникает риск рубцевания, а также формирование состояния непроходимости.
- По типу «бок в бок». В этом случае во время оперативного вмешательства происходит соединение боковых поверхностей отделов кишечника, что позволяет сформировать прочный анастомоз, исключив при этом риск развития непроходимости.
- «Бок в конец». В этом случае при формировании кишечного анастомоза его создают между двумя концами: отводящего, местом расположения которого является резецируемый отдел и приводящего, который располагаются, который находится на соседнем отделе кишки.
Как Bookimed может помочь вам или вашим близким?
➤ Врачи-координаторы Bookimed подберут для вас клинику и доктора, который специализируется на диагностике и лечении эпилепсии. Мы учтем особенности медицинского случая, ваши потребности и пожелания. Вы получите индивидуальную программу процедур со стоимостью и сможете заранее спланировать бюджет поездки.
➤ Bookimed — международный сервис по подбору медицинских решений и организации лечения более чем в 25 странах. Каждый месяц наши врачи-координаторы помогают 6 000 пациентов. Наша миссия — предоставить каждому необходимое медицинское решение и оказать помощь на всех этапах: от выбора клиники и организации поездки до возвращения домой. Мы остаемся на связи с вами 24/7, чтобы ваш путь к здоровью был простым и комфортным.
➤ Услуги Bookimed для пациентов бесплатны. Подбор решения и организация поездки не влияют на ваш счет за лечение.
Оставьте обращение, чтобы получить консультацию врача-координатора Bookimed.
Получить консультацию
Обработка культи поджелудочной железы.
Чаще всего накладывают соустье между культей поджелудочной железы и тощей кишкой. Такой анастомоз может быть произведен по типу конец в конец или конец в бок. Первый вариант применяется реже, так как диаметр культи не всегда соответствует просвету кишки.
Техника наложения анастомоза по типу конец в бок
Через отверстие, образованное в брыжейке поперечной ободочной кишки, проводят петлю тощей кишки. Культю железы мобилизуют на протяжении 2 см и к ней подводят петлю кишки. Затем рассекают стенку кишки соответственно поперечному размеру железы и накладывают первый ряд шелковых узловых швов на заднюю стенку культи и серозную оболочку кишки.
Панкреатодуоденальная резекция. Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок. Подшивание кишки к задней стенке культи железы.
Вторым рядом узловых швов сшивают задний край культи железы с задней губой бокового отверстия кишки.
Панкреатодуоденальная резекция. Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок. Подшивание задней губы разреза кишки к внутреннему краю культи железы.
После этого таким же образом, но в обратном порядке накладывают два ряда узловых швов на переднюю стенку соустья.
Панкреатодуоденальная резекция. Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок. Подшивание передней губы разреза кишки к наружному краю культи железы.
Панкреатодуоденальная резекция. Наложение анастомоза между культей железы и тонкой кишкой по типу конец в бок. Ушивание передней стенки анастомоза рядом узловых серо-серозных швов.
Техника наложения анастомоза между культей поджелудочной железы и тонкой кишкой по типу конец в конец, а также техника вшивания протока поджелудочной железы в тонкую кишку по способу Виппла
Панкреатодуоденальная резекция. Способ наложения анастомоза между культей железы и тонкой кишкой по типу конец в конец.
Панкреатодуоденальная резекция. Способ вшивания протока поджелудочной железы в стенку тонкой кишки по Випплу.
Закончив обработку культи поджелудочной железы, приступают к наложению соустья между общим желчным протоком или желчным пузырем и тощей кишкой. Анастомоз накладывают несколько дистальнее соустья культи поджелудочной железы.
Для отведения желчи более целесообразно производить холедохоеюностомию. Эта операция имеет ряд преимуществ перед холецистоеюностомией, так как в послеоперационном периоде реже возникают холангиты и сужения соустья. Кроме того, исключается опасность прорыва культи общего желчного протока, что имеет место при холецистоеюностомии.
Наложение такого соустья не представляет затруднений при расширенном общем желчном протоке. Однако если желчный проток сужен, то возникают значительные технические трудности, в таких случаях легче произвести холецистоеюностомию.
Основные методы операции
Резекция кишечника — хирургическое вмешательство, при котором удаляется часть кишечника. Существует несколько методов выполнения этой операции:
- Открытая резекция — наиболее распространенный способ проведения операции. Хирург делает небольшое разрезы в животе пациента и удаляет больную часть кишечника. Затем кишечник соединяется снова, чтобы восстановить нормальный пищеварительный процесс.
- Лапароскопическая резекция – более современный способ операции. Хирург делает несколько небольших разрезов в животе пациента и использует специальные инструменты и видеокамеру для удаления больной части кишечника. Этот метод имеет преимущества в виде более быстрого восстановления и меньшего риска осложнений, но требует более высокой квалификации хирурга.
- Роботизированная резекция – наиболее инновационный метод операции. Вместо прямого управления инструментами, хирург использует специального робота-хирурга, который выполняет все необходимые действия под его контролем. За счет более точного управления и отсутствия тряски, роботизированный метод позволяет проводить более сложные операции с меньшими повреждениями окружающих тканей и быстрым восстановлением пациента.
Выбор метода операции зависит от множества факторов, включая состояние пациента, сложность заболевания, а также опыт и предпочтения хирурга. Как правило, врачи стремятся выбрать наиболее безопасный и эффективный способ для каждого конкретного случая резекции кишечника.
Почему операция невозможна без точной диагностики
“При хирургическом лечение рака прямой кишки важно комплексно удалить опухоль и окружающие ее ткани, в которых находятся раковые клетки. Если этого не сделать, восстановление пациента может занять долгое время, а болезнь со временем вернуться
Именно поэтому особенно важно, чтобы оперирующий хирург точно понимал, где находиться опухоль и какие ткани она поразила.”
Антонио де Ласи Фортуни, топовый абдоминальный хирург Европы с 30-летним стажем
Точная диагностика рака прямой кишки позволяет определить:
- стадию заболевания и выявить возможные метастазы;
- размер и расположение опухоли, степень ее прорастания в соседние ткани;
- общее состояние организма и его способность перенести хирургическое вмешательство.
Только на основании всех этих данных доктор назначит лучшее лечение, подберет хирургическую методику, которая позволит максимально удалить новообразование с минимальным риском осложнений и побочных эффектов.
Что должно включать обследование перед операцией при раке прямой кишки?
- Общий и биохимический анализы крови позволит обнаружить возможные инфекции и нарушения в работе внутренних органов, которые могут повлиять на выбор метода лечения.
- Колоноскопия с биопсией опухоли и исследование полученных тканей может точно установить стадию рака прямой кишки и необходимость дополнительной терапии, выбрать наиболее эффективную хирургическую методику.
- МРТ или КТ создаст точное изображение новообразования и окружающих тканей, позволит установить точное расположение опухоли и ее размер, подобрать оптимальный вид хирургического доступа.
- ПЭТ-КТ всего тела сможет обнаружить даже небольшие метастазы размером от 2 мм в других органах. От этого будет зависеть лечение рака прямой кишки после операции.
Получить консультацию по диагностике
Что такое колостома и илеостома? Можно ли этого избежать?
Колостома — выведение толстой кишки к передней брюшной стенке и формирование искусственного заднего прохода, через который происходит опорожнение кишечника. Илеостома — такое же выведение тонкой кишки.
После вмешательств при раке прямой кишки чаще всего врачи выводят именно колостому. Она может быть временной или постоянной. Временная необходима для того, чтобы швы на кишечника быстро заживали. После полного восстановления пациента, врачи проводят еще одну операцию по закрытию временной стомы. Постоянная колостома необходима в том случае, если удаляют большие участки кишечника.
Лучшие онкологи и хирурги по всему миру работают над тем, чтобы найти способ с помощью лучевой и химиотерапии избавить пациентов от необходимости выведения стом. Уже сейчас облучение перед хирургией позволяет уменьшить опухоли в средней и нижней частях прямой кишки, поэтому хирург может удалить меньше тканей кишечника и сохранить сфинктер. Врачи также разрабатывают новые методики органосохраняющих операции при раке прямой кишки, во время которых оставшийся участок кишечника возможно напрямую соединять с анальным отверстием.
Если дома вам рекомендовали хирургическое вмешательство при раке прямой кишки с выведением стомы, вы можете получить консультацию зарубежного врача. Возможно, вам предложат другой вид вмешательства или альтернативное лечение.
Важно! В некоторых случаях при обширных поражениях кишечника на поздних стадиях, временной или постоянной колостомы не избежать. Для пациента это может быть трудно как физически, так и психологически
Однако каждый должен решить, что важнее именно для него — эстетический эффект или долгая здоровая жизнь.
Роботизированная резекция сигмовидной кишки
Описание процедуры
Роботизированная резекция сигмовидной кишки — это процедура, при которой операцию выполняет робот-хирург под наблюдением хирурга. Во время процедуры робот-хирург помещает свои механические руки в тело пациента через небольшие разрезы в брюшной стенке. Хирург управляет роботом с помощью компьютерной системы, которая переводит движения хирурга в движения робота.
Показания и преимущества
-
-
- Наличие опухолей в сигмовидной кишке
- Заболевания кишечника, такие как язвенный колит или болезнь Крона
- Подверженность к болезням кишечника на генетическом уровне
-
Роботизированная резекция сигмовидной кишки позволяет хирургам оперировать пациентов с точностью и меньшими рисками для здоровья, чем при традиционных методах. Эта процедура также имеет более короткий период восстановления и меньшее количество работы сотрудников медицинского персонала.
Перспективы использования
Роботизированная резекция сигмовидной кишки — это новая и эффективная методика лечения, начиная с 2000-х годов. В будущем, ее использование может стать более распространенным и помочь лечить больше пациентов, страдающих заболеваниями кишечника, с дополнительными преимуществами, такими как минимальный доступ и операции без ран.
Общая информация
Все хирургические вмешательства, которые проводятся на кишечнике, можно разделить на несколько категорий. Так выделяют:
В зависимости от зоны вмешательства:
- Операции на толстом кишечнике.
- Операции на тонком кишечнике (резекция):
- двенадцатиперстной кишки;
- тощей кишки;
- подвздошной кишки.
В зависимости от метода проведения:
- Лапаротомия (подразумевает классический доступ путем рассечения брюшной стенки).
- Лапароскопия (с помощью лапароскопа через небольшие разрезы брюшной стенки).
- Методы в зависимости от вида анастомоза:
- «бок в бок»;
- «конец в конец»;
- «бок в конец»;
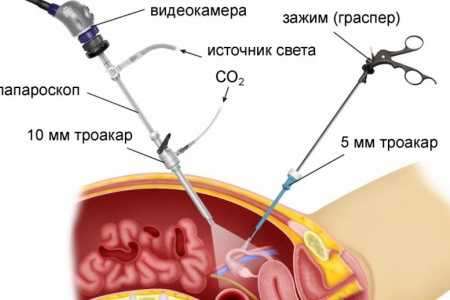
Выбор оперативного вмешательства производит врач-хирург на основании результатов полного обследования с учётом всех анализов, наличия и характера сопутствующих патологий, возраста, веса пациента и других необходимых данных.
Подготовительный этап
За день до проведения резекции необходимо очистить кишечник от каловых масс. Для этого назначаются клизмы и специальные слабительные препараты. Тщательное очищение кишечника значительно снижает риск возникновение осложнений. В течение всего дня накануне операции не разрешается употреблять твердую пищу. Допустимы только вода, бульон, чаи, компот.
Также следует строго по графику принимать все препараты, которые назначает только доктор. Это могут быть:
- бета-блокаторы – снижают риск осложнений со стороны работы сердца у пациентов с атеросклерозом сосудов;
- диуретики – уменьшают риск сердечного приступа, который может возникнуть из-за переизбытка жидкости в организме;
- антигипертензивные препараты способствуют стабилизации давления в ходе операции.
Запрещено принимать перед операцией лекарственные средства, влияющие на свертываемость крови. Это НПВС (в частности ибупрофен и аспирин), антикоагулянты. Прием лекарств от диабета обязательно необходимо согласовать с врачом.

Возможные осложнения
Тщательное обследование, подготовка к операции, подготовленный медперсонал, высокий профессионализм врача, к сожалению, не гарантируют отсутствие осложнений. Изучив данные медстатистики, можно говорить о том, что те или иные сложности подстерегают 90 % прооперированных по данному поводу.
Осложнения, которые наиболее часто встречаются:
- Присоединение инфекции (чаще всего нагноение швов, перитонит). Высокая температура, усиление болей. Покраснение, припухлости – первые признаки развития данного состояния.
- Развитие грыжи. Даже правильно наложенные швы и отличное сращение тканей не гарантирует такой же прочности брюшной стенки, которая была до операции. Поэтому место разреза часто трансформируется в грыжевые ворота.
- Спайки и рубцы. Могут не только стать причиной возникновения болей, тянущих ощущений, но также нарушить проходимость кишечника и вызвать другие неприятные последствия; при этом состоянии может быть повышена температура.
- Кровотечения. Также нередкое явление после резекции кишечника, которое может вызвать даже летальный исход при несвоевременном оказании помощи.
Когда необходима резекция кишечника?
По данным Национального института диабета, болезней органов пищеварения и почек (National Institute of Diabetes and Digestive and Kidney Diseases), людям с болезнью Крона обычно требуется хирургическое вмешательство. Исследования показывают, что около 60% людей перенесли операцию в течение 20 лет после постановки диагноза болезни Крона. Врач может порекомендовать операцию людям со стриктурами, которые не поддаются стандартному лечению. Резекция кишечника может быть необходима, когда другие виды оперативного вмешательства, такие как стриктурная пластика, неэффективны или не являются подходящим вариантом. Стриктура может замедлить усвоение пищи и вызвать несколько симптомов, в том числе:
- вздутие живота;
- боль в животе и спазмы;
- тошноту и рвоту;
- запор.
Эти симптомы могут очень серьезны и могут привести к потенциально опасным осложнениям, таким как перфорация, формирующаяся в стенке кишечника. Врач также может порекомендовать резекцию кишечника с образованием свищей. Свищ – это искусственный канал, который образуется между двумя различными частями кишечника или соединяет кишечник с другим органом. Свищи могут возникать после сильного воспаления кишечной стенки. Во время резекции кишечника хирург сосредоточится на удалении свища и поврежденных тканей вокруг него.
Выводы
Для некоторых людей с болезнью Крона врач может порекомендовать резекцию кишечника для лечения тяжелых осложнений, таких как стриктуры и свищи. Операция включает в себя удаление поврежденного участка тонкой кишки и затем соединение здоровых участков. Успешная операция по резекции кишечника может позволить человеку жить годами без симптомов. Однако у некоторых людей симптомы могут вернуться, и иногда может потребоваться повторная операция
Для человека важно заботиться о своем организме перед операцией и во время восстановления, чтобы дать себе шанс на излечение. Тесное сотрудничество с врачом может помочь поддержать правильное выздоровление и снизить риск осложнений
Авторы другого исследования утверждают, что у пациентов с болезнью Крона чаще отмечаются тревожные расстройства.




























