Последствия удаления селезенки
Без селезенки человек жить может
, так как наши компенсаторные возможности велики. И все же, поскольку селезенка — одна из защитных линий, оберегающих остальные органы от инфекций, ее потеря, безусловно, ослабляет организм. Не случайно перед операцией больного вакцинируют — делают ему прививки против наиболее опасных инфекций. После удаления селезенки ее основные функции берут на себя костный мозг и печень. Но вот чистить кровь от отживших свой век тромбоцитов становится некому, этот шлак «болтается» в крови и грозит дополнительными тромбозами. Вот почему людям без селезенки врачи назначают антикоагулянты
, то есть препараты для разжижения крови и уменьшающие склеивающую способность тромбоцитов. Часто такие пациенты навсегда остаются на контроле у гематологов.
Удаление селезенки проводится под общей анестезией, и во время операции человек спит и ничего не чувствует. Существует 2 способа спленэктомии: лапароскопическая операция и полостная операция. Лапароскопическое удаление селезенки делается с помощью инструмента, который называется лапароскоп. Он представляет собой тонкую трубку, на конце которой находится миниатюрная видеокамера и источник света. Хирург делает 3-4 небольших разреза на животе и вставляет в один из них лапароскоп. Это позволяет ему видеть брюшную полость и селезенку. Через остальные отверстия вводятся другие медицинские инструменты. Один из них предназначен для того, чтобы раздуть брюшную полость углекислым газом. Это отделяет органы друг от друга и дает хирургу пространство для манипуляций. Хирург изолирует селезенку от окружающих тканей и кровотока и затем вынимает орган через самый большой разрез. Затем все разрезы зашиваются.
В ходе операции хирург проверяет наличие дополнительных селезенок. Около 15% больных имеют более одной селезенки. Это особенно характерно при идиопатической тромбоцитопенической пурпуре. У таких пациентов должны быть удалены все дополнительные селезенки.
Что лучше: лапароскопия или полостная операция?
Лапароскопия менее травматична и болезненна, чем открытая операция. После лапароскопической операции человек быстрее восстанавливается и меньше времени проводит в больнице. Но лапароскопия рекомендуется не всем. Какой метод выбрать, зависит от общего состояния здоровья и размера селезенки. Сильно увеличенную селезенку невозможно удалить с помощью лапароскопии. Кроме того, такая операция противопоказана при сильном ожирении и рубцовых изменениях в области селезенки от предыдущих операций.
Подготовка к операции
Перед проведением операции на селезенке пациент должен пройти обследование. Необходимо сдать анализ крови и мочи, обязателен анализ на свертываемость крови. Врач изучает историю болезней человека, принимаемые медикаменты.
Инструментальное обследование включает:
- УЗИ или рентген брюшной полости;
- КТ или МРТ;
- электрокардиограмму;
- сцинтиграфию (при гемолитических нарушениях крови).
Обязательно проводится обследование для выявления аллергических реакций на медикаменты.
Если операция плановая, то за 2 недели до нее пациент должен привиться от гриппа, поскольку первое время его организм будет уязвим к вирусам. За неделю до вмешательства необходимо пройти курс лечения противовоспалительными средствами, а также отказаться от препаратов, которые разжижают кровь.
Накануне операции нужно убрать из рациона твердую пищу, разрешена только жидкая еда. Необходимо принять слабительное.
Правильное питание после операции
В связи с тем, что после спленэктомии функции селезенки берет на себя печень, нужно обязательно соблюдать особую диету. Питательный рацион пациента не должен сильно нагружать ЖКТ и печень.
Питание должно быть щадящим и сбалансированным. Медицинские специалисты рекомендуют составлять рацион исключительно из полезной пищи. Меню можно дополнить:
- свежими фруктами и овощами;
- различными кашами;
- нежирной рыбой и мясом;
- маложирными молочные продуктами.
Чтобы стабилизировать функционирование печени и отток желчи, нужно время от времени пользоваться желчегонными травами. Однако к фитотерапии следует обращаться исключительно после беседы с доктором.
Улучшить работу печени и избежать неприятностей со ЖКТ после удаления селезенки можно, избегая следующих продуктов:
- острые приправы и блюда;
- жирная и тяжелая пища;
- крепкие кофейные напитки и спиртное;
- сладкая выпечка;
- рыбные консервы;
- копчености;
- жирные молочные продукты;
- сало.
Питательный рацион после удаления селезенки должны быть насыщен углеводами и белками. А также будут очень полезны продукты с содержанием железа. Пищу рекомендуется готовить на пару или варить.
После спленэктомии жить можно. Удаление селезенки не особо опасно для здоровья. Однако чтобы продлить жизнь и улучшить ее качество, нужно строго соблюдать медицинские рекомендации при реабилитации и обеспечить своему организму надежную защиту от инфекций.
https://youtube.com/watch?v=IQlQQyrlCEw
Реабилитация
 Наиболее быстрое и легкое восстановление происходит у пациентов после лапароскопического удаления селезеночного органа. Обычно реабилитация в подобной ситуации занимает не больше 3-5 дней.
Наиболее быстрое и легкое восстановление происходит у пациентов после лапароскопического удаления селезеночного органа. Обычно реабилитация в подобной ситуации занимает не больше 3-5 дней.
Если же вмешательство осуществлялось открытым способом, то на восстановление уйдет не меньше недели. Если в ходе оперативного вмешательства произошла обильная кровопотеря, то пациенту показано проведение переливания крови.
В целом жизнь после спленэктомии практически не отличается от таковой до операции. Безусловно, поначалу пациенту придется соблюдать массу ограничений, чтобы организм настроился на новый режим жизнедеятельности.
В процессе реабилитационно-восстановительного периода нужно:
- Регулярно производить замену повязок;
- Пройти курс профилактической антибактериальной терапии, ежедневно инфузионно вливать препараты обезболивающего действия;
- Исключить физические нагрузки, но не лежать, больше ходить пешком, чтобы исключить спаечные процессы;
- Первые 72 часа нужно исключить попадание на операционные раны воды;
- Следует пересмотреть рацион, кушать больше фруктов, овощных культур;
- Следует защитить организм от переохлаждения, исключить нездоровые привычки и отказаться от управления автомобилем в течении минимум полутора-двух месяцев.
После спленэктомии пациенту следует обязательно оформиться на учет к специалисту-гепатологу. Полное восстановление занимает порядка 2-3 месяцев, в течение которых обязательно ведется наблюдение за функциональностью всех внутриорганических структур. В связи с ослабленностью иммунного статуса пациентам следует избегать пребывания в местах, где бывает много народа.
Лапароскопическая спленэктомия в отделении детской хирургии клиники Шнайдер
У 15% больных имеется разрастание селезеночной ткани вне селезенки, называемое добавочной селезенкой. Похожим образом происходит и удаление желчного пузыря лапароскопическим методом, когда необходимо минимизировать хирургическое вмешательство в организм ребенка. Если при обследовании брюшной полости обнаруживается добавочная селезенка, она удаляется.
Когда вся селезенка полностью отсечена от кровеносных сосудов, ее помещают в специальный герметический контейнер. Извлечение селезенки из брюшной полости является достаточно сложной проблемой и требует больших затрат времени. После удаления селезенки производится тщательная ревизия органов брюшной полости.
Иногда возникает необходимость установить в брюшной полости дренаж (тонкую трубку, предназначенную для оттока жидкости из дренируемой области). Обычно через несколько дней трубку удаляют. После операции на разрезы или проколы накладываются швы или небольшие скобки. Малоинвазивная хирургия и в частности лапароскопические операции у детей помогают избежать многих послеоперационных осложнений.
Переход от малоинвазивной хирургии к открытой операции
У небольшого числа пациентов отделения детской хирургии клиники Шнайдер операцию невозможно завершить методом малоинвазивной хирургии. Иногда причина состоит в том, что у таких пациентов трудно отделить селезенку с помощью инструментов, иногда в том, что анатомия их органов брюшной полости такова, что они с трудом визуализируются видеокамерой.
Когда хирург решает, что для безопасности пациента необходимо провести «открытую» операцию, это вовсе не означает какого-либо осложнения, это необходимое и разумное медицинское заключение.
Вероятность проведения «открытой» операции увеличивается, если ранее пациент перенес операцию на верхней брюшной полости или, если у пациента началось кровотечение. Решение проводить традиционную операцию может быть принято до лапароскопии или в ходе вмешательства, но всегда – это решение коллектива высококвалифицированных специалистов, и оно принимается исходя лишь из соображений безопасности и здоровья пациента.
Как борются с осложнениями после операции в отделении детской хирургии?
Проведение любой операции, в том числе операции по удалению селезенки, всегда сопряжено с риском развития осложнений, особенно таких, как инфицирование и кровотечение. При лапароскопической спленэктомии осложнения встречаются значительно реже, чем при традиционных операциях.
Самое серьезное, но, к счастью, очень редкое осложнение, это трудноизлечимая бактериальная инфекция. Во избежание этого каждый пациент, который подвергся спленэктомии, получает прививку против инфекций. Кроме того, больному рекомендуется назначать антибиотики в качестве средства защиты против общей инфекции, а лечение необходимо начинать как можно раньше. Некоторым пациентам лечащий врач рекомендует регулярный профилактический прием антибиотиков в течение продолжительного периода времени.
При лапароскопическом методе проведения операций также снижается риск повреждения соседних органов, таких как желудок, поджелудочная железа и кишечник. Лишь в чрезвычайно редких случаях может развиться субдиафрагмальная инфекция, при которой требуется установка дренажной трубки. Трубка обычно вставляется в прокол на коже, но иногда необходим хирургический дренаж.
Как проходит реабилитация после лапароскопической спленэктомии?
Сразу после выхода пациента из наркоза его переводят в послеоперационную палату, где остается под наблюдением врача до тех пор, пока полностью не придет в себя. Затем пациент поступает в хирургическое отделение. Боли обычно беспокоят его только в первые сутки после операции. При выписке домой больному выдают рецепт на обезболивающие препараты.
Через день после операции рекомендуется начать двигаться, единственным ограничением для ходьбы могут быть сильные боли. Также нет никаких препятствий для принятия душа на следующий день после операции. Спустя неделю после лапароскопической спленэктомии пациент может возвратиться к своей повседневной деятельности. Если температура поднимается выше 37,5, появляются такие симптомы, как озноб, рвота, затруднение мочеиспускания или выделения из операционных рубцов, необходимо срочно связаться с хирургом.
Диагностика спленомегалии
Селезёнка может увеличиваться, выполняя свои обычные функции в ответ на другое заболевание. Некоторые инфекции и заболевания, поражающие клетки крови, увеличивают кровоток в селезёнке. Кроме того, болезни, поражающие селезёнку, являются распространёнными причинами её увеличения. Спленомегалия не всегда является ненормальным состоянием, и размер селезёнки не обязательно говорит о нарушении её функций.Как правило, увеличение селезёнки удаётся прощупать. В то же время совершенно здоровый орган может увеличивать свою массу в определённых ситуациях в два раза. Поэтому определение границы, начиная с которой увеличение селезёнки нужно считать спленомегалией, довольно условно.Масса здорового органа составляет до 150 г. Размеры селезёнки 10-11см, ширина 3-4 см. Как правило, спленомегалию диагностируют при увеличении массы селезёнки свыше 200 г. Остальные случаи диагностируются эхографией, томографией или «тихой перкуссией» (постукиваниями) и патологией не считаются.Кроме пальпации, используется рентгенографическое исследование брюшной полости, компьютерная томография. Магнитно-резонансная томография (МРТ) помогает определить степень кровоснабжения селезёнки. При сканировании с помощью слаборадиоактивных элементов выявляется, разрушаются ли в селезенке в больших количествах кровяные клетки.Анализ крови позволяет определить уменьшение количества эритроцитов, лейкоцитов и тромбоцитов. В некоторых случаях по форме и размеру клеток крови можно определить причину увеличения селезенки.
Причины спленомегалииЕсли не выяснить точные причины увеличения селезёнки и не начать соответствующее лечение, селезёнка начнет разрушать не только патологические клетки, но и вполне здоровые.Причины спленомегалии разнообразны и варьируются от злокачественных заболеваний (рак), инфекций, перегрузки (увеличения притока крови) и инфильтрации селезёнки другими заболеваний до воспалительных заболеваний и заболеваний клеток крови.
Наиболее распространённые причины увеличения селезёнки• Заболевания печени (цирроз печени вследствие хронического гепатита В, хронический гепатит С, жировая дистрофия печени, продолжительное злоупотребление алкоголем)• Рак крови (лимфома, лейкемия, миелофиброз) • Инфекции (мононуклеоз, бактериальный эндокардит, малярия, СПИД, сифилис, туберкулез, микобактерии, лейшмания)• Аномальный ток крови и закупорки (тромбоз вен селезенки, закрупорка портальной вены, застойная сердечная недостаточность)• Болезнь Гоше (болезнь липидного обмена)• Заболевания клеток крови (серповидно-клеточная анемия, талассемия, сфероцитоз)• Воспалительные заболевания (красная волчанка, ревматоидный артрит)• Идиопатическая тромбоцитопеническая пурпура (ИТП).
Симптомы спленомегалииИз-за близкого расположения селезёнки от желудка увеличенная селезёнка часто является причиной жалоб на переполненность желудка даже после скромного приёма пищи. Иногда болит живот или слева сзади, отдает в левое плечо. Как правило, это случается, когда отдельные части селезёнки получают мало крови и оттого начинается их разрушение.
Реабилитация после операции
После удаления селезенки пациент некоторое время находится под врачебным наблюдением в послеоперационном боксе, до отхождения наркоза. Как правило, спленэктомия в международной клинике Медика24 хорошо переносится пациентами и не дает никаких осложнений.
Далее пациент переводится в общую палату. После лапароскопической операции выписка обычно происходит на 2 — 3 день, после лапаротомической (открытой) спленэктомии — на 7 день.
Реабилитационный период составляет от 4 — 6 недель до 10 — 12 недель. В течение первых трех дней не рекомендуется принимать ванну, душ. До снятия швов их нужно обрабатывать антисептиками. В течение первых полутора месяцев следует ограничить физические нагрузки, а также меньше бывать в людных местах.
Несмотря на то, что отсутствие селезенки практически не влияет на качество жизни, нужно помнить, что в первое время после ее удаления иммунитет будет понижен. Поэтому рекомендуется использовать средства индивидуальной защиты, исключить контакты с носителями инфекций. Обычно через 2 недели после операции назначается повторная вакцинация от пневмококковой инфекции.
Со временем функции удаленного органа примут на себя печень, поджелудочная железа, легкие, лимфатическая система. Чтобы этот процесс прошел как можно скорее и с лучшими результатами, следует огранить нагрузку на печень, поджелудочную железу, соблюдать рекомендованную врачом диету, употреблять пищу с высоким содержанием железа, витаминов и необходимых микроэлементов.
Материал подготовлен врачом-онкологом, хирургом международной клиники Медика24 Рябовым Константином Юрьевичем.
Виды лечения заболеваний селезенки
Такие заболевания, как аутоиммунная тромбоцитопения, принято лечить стероидными гормонами, которые изменяют патологическую реакцию иммунной системы. При некоторых хронических заболеваниях и развитии опухолей частью лечебного процесса является удаление селезенки. До недавнего времени эта операция проводилась через широкий разрез передней брюшной стенки, однако в последнее время все чаще она выполняется лапароскопически. Эта методика начала применяться с 1992 г и в настоящее время все большее число удалений селезенки выполняется в технике микроопераций.
Как выполняется лапароскопическая операция
Пациент находится под общим наркозом. Хирург выполняет небольшой разрез в левой части живота или в области пупка небольшой разрез, через который вводит лапароскоп (трубку) — он снабжен видеокамерой и оптическим волокном, освещающим полость живота. Видеокамера посылает изображение на специальный экран, что позволяет хирургу видеть всю картину.
С помощью нескольких дополнительных малых отверстий врач вводит специальное оборудование, с помощью которого селезенка отделяется от окружающих ее тканей, а ее кровеносные сосуды ушиваются. Теперь селезенка полностью отделена от остальных тканей, и она помещается в специальный герметичный мешок, который также вводится в брюшную полость. Горловина мешка закрывается, после чего вакуумный отсос удаляет содержимое мешка наружу.
К основным преимуществам лапароскопической операции относится то, что этот процесс не вызывает таких сильных болевых ощущений, как традиционное оперативное вмешательство, а также приводит к значительно более быстрому выздоровлению. К тому же, очень малый размер операционных отверстий позволяет гораздо более эффективно предупреждать развитие послеоперационных инфекций. Как правило, больной выписывается домой через один-два дня после операции и в течение недели возвращается к нормальному образу жизни.
Показания к открытой операции
Иногда встречаются больные, у которых проведение лапароскопии невозможно или нежелательно. Это бывает, когда с помощью инструментов для микрооперации невозможно отделить селезенку от окружающих тканей, или когда анатомическое строение органов брюшной полости таково, что линзы видеокамеры не создают на экране четкого изображения.
Определенные ограничения на применение метода лапароскопии накладывает и значительное увеличение размеров селезенки — хотя для случаев, когда ее диаметр не превышает 20 см, создана специальная лапароскопическая аппаратура.
В каждом случае решение о методике операции по удалению селезенки хирург принимает после тщательного обследования больного. Случается и так, что операция, первоначально намеченная как лапароскопическая, по ходу дела требует перехода на «открытую» операцию.
Осложнения операции по удалению селезенки
Любая операция, независимо от способа ее проведения иногда вызывает осложнения, прежде всего — это заражение и кровотечение. Надо отметить, что при микрооперациях осложнения встречаются реже.
Наиболее тревожное осложнение, к счастью, встречающееся в исключительных случаях — это микробное инфицирование, которое очень трудно поддается лечению в связи с тем, что удаление селезенки крайне ослабляет деятельность иммунной системы. Чтобы предупредить это осложнение, каждый больной, прошедший операцию по удалению селезенки, получает прививку против наиболее распространенных микробов, которые могут вызывать заражение.
Дополнительно, рекомендуется лечение антибиотиками при любом микробном воспалении — причем начинать это лечение следует как можно раньше. В некоторых случаях лечащий врач назначает больному профилактически длительный курс антибиотиков. Кроме того, имеется крайне небольшой риск поражения других внутренних органов — таких, как желудок, поджелудочная железа и др.
В единичных случаях возникает поддиафрагмальное воспаление, которое требует чистки очага воспаления. Такая чистка как правило проводится через отверстие в коже, но иногда для этого требуется еще одна полноценная операция.
После операции
После лапароскопического удаления селезенки пациент может вернуться к обычной жизни примерно через неделю — включая ходьбу, вождение машины, подъем по лестнице, поднятие предметов и половую жизнь. Если появляется температура порядка 37,5°C, озноб, рвота, затруднения в мочеиспускании или неприятные ощущения в области операционных швов — больной должен срочно обратиться к оперировавшему хирургу.
Показания к удалению
Удаление проводится по причине потери функциональности органа. Показаниями к удалению являются:
- Травма живота, при которой происходит разрыв селезенки. Это может вызывать кровотечение, опасное для жизни. Разрыв селезенки возможен при дорожно-транспортной аварии, сильном ударе, при занятиях спортом. Разрыв часто вызывает спленоз — посттравматическую имплантацию тканей селезенки.
- Спленомегалия — аномальное увеличение селезенки в своих размерах. Оно может носить воспалительный и невоспалительный характер. Причинами воспалительного увеличения являются инфаркт, вирусные и бактериальные инфекции, абсцесс. Невоспалительное увеличение связывают с сахарным диабетом, ревматизмом, железодефицитной анемией, полимиозитом, псориазом и заболеваниями желудочно-кишечного тракта. Частыми причинами спленомегалии являются острая и хроническая бактериальные инфекции. Удаление органа назначается в тех случаях, когда консервативное лечение не приносит положительных результатов.
- При идиопатической тромбоцитопенической пурпуре чаще всего назначают удаление органа. Заболевание возникает из-за сниженного количества тромбоцитов, их патологическая склонность к склеиванию развивает множественные кровоизлияния на кожной поверхности и слизистой оболочке. Патология существует в виде идиопатической, аутоиммунной и тромботической пурпуры. До сегодняшнего дня остаются неизвестными причины и механизм развития патологии. Достоверной является генетическая предрасположенность к болезни, развивающаяся при физических и психических травмах, солнечном излучении, инфекциях. Предполагают, что заболевание может иметь иммуноаллергическую основу, в этом случае организм вырабатывает антитела, уничтожающие собственные тромбоциты.
- Рак селезенки встречается редко, диагностируется сложно. Начальная стадия заболевания имеет схожие симптомы со всеми видами онкологии. В дальнейшем развитие опухоли увеличивает размеры селезенки, возникают тяжесть и болезненность в районе органа. Развиваются лейкопения, тромбопения. Распространяясь, метастазы поражают соседние органы. Основное и единственное лечение рака — операция по удалению селезенки. В случаях обнаружения рака на ранней стадии проводят частичную спеленэктомию. В ходе операции удаляется злокачественная ткань с незначительной частью здоровой ткани. Лечение закрепляется химиотерапией или лучевым лечением.
- Абсцесс провоцируется инфарктом селезенки. Зачастую возникает из-за гнойно-воспалительного заболевания соседних органов. Абсцесс может быть спровоцирован перекручиванием ножки селезенки, травмой. Гнойные очаги бывают одиночные и множественные, дислоцируются в разных местах. При диагнозе абсцесс селезенки проводится срочная операция по ее удалению.
Среди других причин удаления селезенки выделяют заболевания крови, сосудистые нарушения, лейкоз, кисту селезенки.
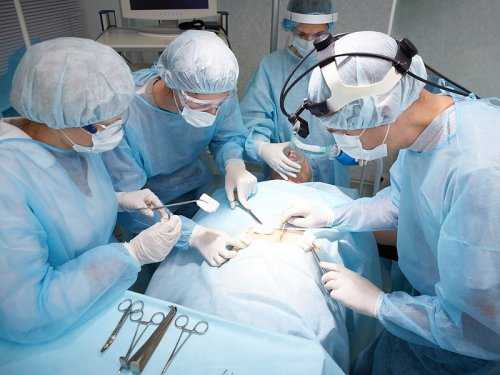
Кому нужна спленэктомия?
Возможно, вам потребуется удалить селезенку, если у вас есть травма, которая повреждает орган, в результате чего его покрытие разрывается или разрывается. Разрыв селезенки может привести к опасному для жизни внутреннему кровотечению. Распространенные связанные с травмой причины разрыва селезенки включают автомобильные аварии и сильные удары по животу во время контактных видов спорта, таких как футбол или хоккей.
Спленэктомия также может быть рекомендована, если у вас рак, связанный с селезенкой, или определенные заболевания, которые влияют на клетки крови. Определенные условия могут вызывать опухание селезенки, делая орган более хрупким и подверженным разрыву. В некоторых случаях болезнь, такая как серповидноклеточная анемия, может привести к уменьшению селезенки и прекращению ее функционирования. Это называется аутоспленэктомия.
Наиболее распространенной причиной удаления селезенки является заболевание крови, которое называется идиопатическая тромбоцитопеническая пурпура (ИТП). Это аутоиммунное состояние, при котором антитела нацелены на тромбоциты крови. Тромбоциты необходимы, чтобы помочь крови свернуться, поэтому человек с ITP подвержен риску кровотечения. Селезенка участвует в создании этих антител и удалении тромбоцитов из крови. Удаление селезенки может быть сделано, чтобы помочь лечить состояние.


























