Когда нужно обязательно вызвать врача?
В сложных ситуациях вышеперечисленные меры могут оказаться бесполезными. Если сердечный ритм и артериальное давление не приходит в норму, то нужно быстро обратиться за неотложной медицинской помощью. В этом случае симптомы проявляются следующим образом:
- болезненные ощущения в районе грудной клетки;
- человек теряет сознание;
- сильная одышка и постоянное головокружение;
- очень сильное понижение артериального давления;
- беспричинное возникновение приступа.
Для остановки тахикардии пациентке вводится Лидокаин и препараты для стабилизации артериального давления. В некоторых случаях может понадобиться госпитализация с последующим комплексным обследованием.
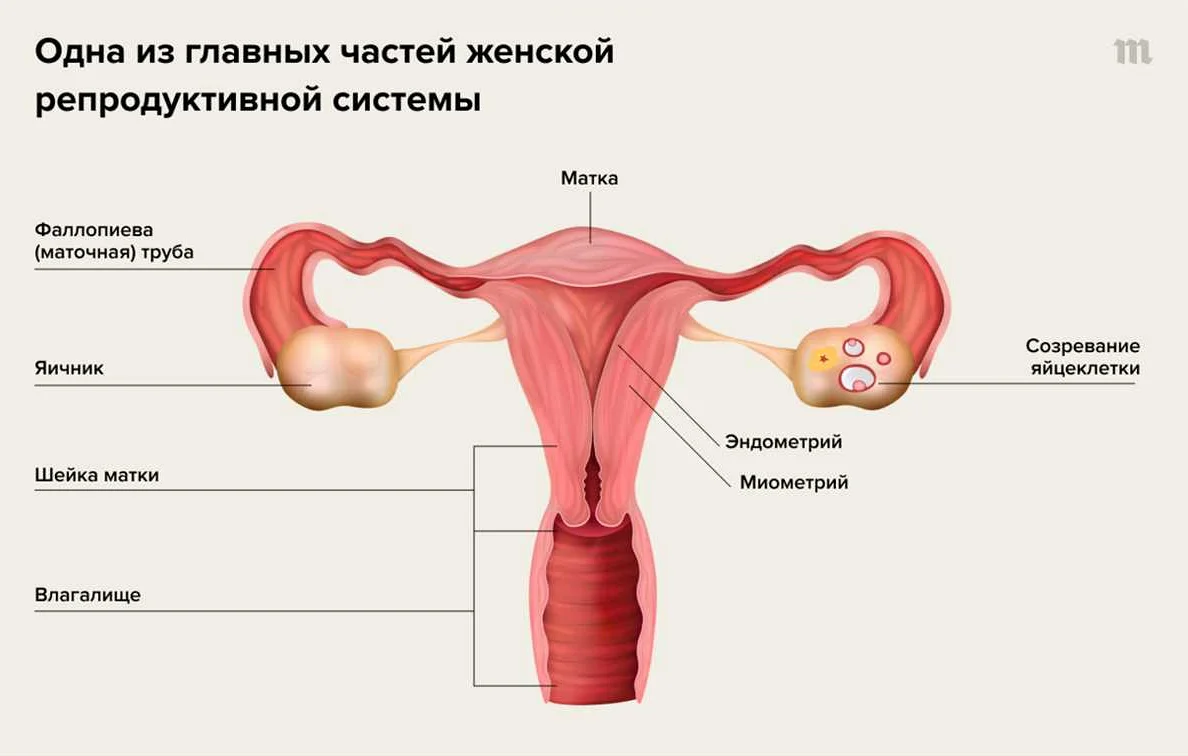
Что влияет на изменение интенсивности менструации?
Интенсивность менструации может изменяться под воздействием различных факторов. Одним из основных влияющих факторов является уровень гормонов в организме женщины. Каждый месяц в организме происходит циклическое изменение уровней эстрогенов и прогестерона, что может повлиять на интенсивность и продолжительность кровотечения.
Также интенсивность менструации может зависеть от общего состояния здоровья женщины. Хронические заболевания, такие как анемия, склонность к тромбозам, нарушения функции щитовидной железы и другие, могут отразиться на интенсивности менструаций.
Некоторые внешние факторы, такие как стресс, психоэмоциональное состояние и физические нагрузки, также могут влиять на интенсивность менструации. Во время стресса организм может выделять больше адреналина и кортизола, что может запрограммировать менструацию на более интенсивное кровотечение.
Необходимо отметить, что интенсивность менструации может также изменяться с возрастом. В период входа в половую зрелость и перед менопаузой менструация может становиться более обильной или, наоборот, менее интенсивной.
Предменструальный синдром
Предменструальный синдром характеризуется комплексом отклонений в работе психосоматической, обменной, эндокринной и сосудистой систем, которые могут проявляться за 2-15 дней до появления месячных. У девушек и женщин во время предменструального синдрома нередко болит сердце, женщине становится плохо и часто это объясняется гормональной перестройкой организма. На проявление больше всего влияют вегетососудистые нарушения и эмоциональная нестабильность (стресс, тревога и др).
психосоматические проявления
Во время ПМС происходит уменьшение числа гормонов прогестерона и эстрогена. В тоже время количество возбуждающего вещества — окситоцина, из-за которого нервная система приходит в возбуждение, возрастает. При возбуждении нервной системы в организме женщины происходят процессы, доставляющие дискомфорт, в том числе в области груди. Как следствие, ткани давят и вызывают ощущение тянущей боли.
вегетососудистые проявления
За счет увеличения гормона пролактина, при месячных болит сердце. Нарушение гормонального фона влечет за собой появление отеков, что увеличивает объем циркулирующей крови. В результате этого, сосудистое давление повышается, что приводит к сдавливанию внутренних органов, и сердца в частности. Проявляется это в виде:
- замедленного или учащенного ритма;
- тошноты;
- повышения давления;
- головокружений;
- недомогания;
- ноющих, тупых болей в области груди.
обменно-эндокринные нарушения
Во время месячных происходят не только гормональные изменения. Перед ПМС и во время цикла высвобождаются стероидные гормоны надпочечников, что приводит к задержке ионов фосфора, калия, натрия в женском организме. Кратковременное нарушение обменно-эндокринных процессов вызывает слабость, отечность, повышение аппетита.
беспокоит сердце во время менструации
Лечение болезненных месячных: нужно ли идти к гинекологу?
Цель лечения дисменореи — выявление причины заболевания, её ликвидация и устранение боли. Гинеколог назначает терапию исходя из формы дисменореи, характера болевого синдрома, его причины и индивидуальных особенностей пациентки.
Большинство женщин «лечат» менструальную боль препаратами, которые снимают болевой синдром. При этом они полагают, что такое решение — оптимальный способ избежать посещения врача. На самом же деле дисменорея может быть симптомом серьезного заболевания гинекологической сферы.
Временно устранив боль, вы не избавитесь от причины, которая ее порождает, поэтому посещение гинеколога — лишь вопрос времени. Особенно это касается вторичной дисменореи, возникающей после нормально протекающих месячных. Эта патология часто возникает в результате воспаления одного из органов половой системы.
Причины тахикардии
Тахикардия самостоятельным заболеванием не является, а выступает лишь следствием сбоя в работе определенных функций или органов человеческого организма. Принято различать следующие причины патологии:
Физиологические, возникают в результате следующих факторов:
- Чрезмерной физической нагрузки;
- Сильных эмоциональных переживаний;
- Сексуального перевозбуждения;
- Принятия тонизирующих средств.
- Употребления отдельных видов лекарств.
- Климатических и температурных воздействий.
Патологические, возникающие по причине следующих заболеваний:
- Попадание и развитие различных инфекций (при воспалении и повышении температуры);
- Шоковые состояния (при сбоях кровообращения и дыхания);
- Поражение отделов сердца и развитие в них воспалительного процесса;
- Неоциркулярная астения (в случае нервных отклонений);
- Гормональные нарушения (гипертиреоз);
- Механические факторы, мешающие работе сердца (воспаления, дегенеративные процессы, опухоли в грудном отделе);
- Фибрилляция предсердий (при патологиях легких и сердца).
- Трепетание предсердий;
- Трепетание и фибрилляция желудочков (под действием электрического тока и в других случаях);
- Травмы, сильные кровотечения;
- Врожденные аномалии сердца;
- Опухоль надпочечников (феохромоцитома);
- Отравление.
К патологиям, приводящим к тахикардии, относят гормональные изменения женского организма при менопаузе, подростковом возрасте и при беременности. В результате колебаний уровня эстрогена в крови происходит периодическое сужение и расширение сосудов. При подобных перепадах признаки тахикардии у женщин проявляются учащенном биении сердца, головокружении, жаре, повышенном потоотделении.

Также выделяются интрарадикальные причины, приводящие к росту сердечных сокращений:
- Сердечная недостаточность в острой и застойной форме.
- Тяжелая степень стенокардии.
- Инфаркт миокарда, при котором тахикардии сопутствует брадикардия.
- Аномальные изменения в структуре сердца, включая врожденные и приобретенные пороки.
- Эндокарит, развивающийся при бактериальном возбудителе.
- Различные виды миокардита.
- Кардиосклероз.
- Эмболия легочных артерий.
- Воспаление наружной сердечной оболочки и адгезивный перикардит.
К внесердечным причинам развития патологии у женщин относят следующие:
- Наличие определенного заболевания, к примеру, недостаточность надпочечников или феохромоцитома надпочечников, которая усиленно выделяет адреналин или норадреналин, вызывающий приступ тахикардии.
- Неправильная работа щитовидной железы, при котором усиленное сердцебиение вызывает повышенная выработка гормонов.
- Болезнь сахарным диабетом и гипогликемия.
- Анемия, которая часто встречается у женщин, и острая сосудистая недостаточность.
- Большая кровопотеря в результате менструации.
- Прием гормонального средства Дюфастона при бесплодии, отсутствии месячных, дисменорее, эндометриозе, и других болезнях.
- Хронические обструктивные заболевания бронхов.
- Различные инфекционно-воспалительные процессы, при которых повышается температура тела.
- Физиологические факторы – эмоциональные переживания, сильная боль, физическая нагрузка.
Возможные причины синусовой тахикардии помимо заболеваний – это фармакологический и токсический фактор. К первому типу причин относят прием препаратов, возбуждающих симпатическую нервную систему (Эуфиллин, кортикостероиды, гипотензивные средства, диуретики). Во втором случае сердцебиение провоцирует прием большого количества кофеина, курение и прием алкоголя.

Синусовая тахикардия у детей и взрослых
Синусовая тахикардия у ребенка
Синусовая тахикардия выявляется у 40% младенцев, которые являются на самом деле здоровыми, а это явление связано у них с незрелостью сосудов и бурным ростом. В подобных случаях данное нарушение не представляет опасности и проходит самостоятельно в течение 1 года жизни, хотя дети, у которых диагностировано такое состояние, нуждаются в постоянном врачебном надзоре.
После возраста 12 месяцев явление расценивается как симптом какой-либо патологии.
Спровоцировать развитие синусовой тахикардии в детском возрасте могут следующие состояния и заболевания:
- • обезвоживание;
- • кислородное голодание;
- • шоковые состояния;
- • повышенная температура;
- • анемия;
- • отек легких;
- • гиперкальциемия;
- • гипертиреоз.
Главными симптомами нарушения являются приступы учащенного пульса, которые могут сопровождаться головокружениями, чувством давления в грудной клетке и обмороками.
Состояние оценивается как опасное в том случае, если у больного имеются патологии сердца и сосудов, а также если приступ продолжается более 5 минут и вызывает обморок. В этом случае требуется срочное обращение к врачу и проведение полного обследования с дальнейшим назначением терапии.
https://youtube.com/watch?v=v0r8ZAM5HzI
Синусовая тахикардия у подростков
В подростковом возрасте заболевание является распространенным явлением, которое также провоцируется быстрым ростом и серьезными гормональными перестройками. Сосуды подростков еще недостаточно зрелые, чтобы успевать за этими изменениями в организме, что и приводит к повышенному пульсу.
В ряде случаев после окончания полового созревания проблема проходит, но если она спровоцирована какой-либо болезнью, то без лечения переходит и во взрослый возраст.
Патологические причины возникновения синусовой тахикардии у подростков такие:
- • эндокринные нарушения;
- • вегетососудистая дистония;
- • анемия;
- • гипертрофия сердечной мышцы.
Часто данная форма аритмии протекает бессимптомно и выявляется случайно при плановом осмотре. Это указывает на то, что у подростка нет патологий и состояние связано с перестройками и «гормональной бурей». В то же время, если вовсе не обратить внимания на наличие тахикардии, есть вероятность того, что сформируется вегетососудистая дистония или сердечная недостаточность.
Из-за этого при выявлении нарушения необходимо соблюдение врачебных рекомендаций, даже при отсутствии симптоматики. Если же имеют место патологии, то во время приступа подросток будет жаловаться на боли в груди, головную боль, потливость, дрожь в конечностях и одышку.
Синусовая тахикардия у взрослых
У взрослых синусовая тахикардия может быть функциональной и патологической. Первая появляется в ответ на нагрузки или эмоциональные переживания, и ее лечение не требуется – она проходит сама. При второй, которую способны вызывать многие заболевания сердечной мышцы, а также гипоксия, необходима терапия.
Патология проявляется приступами, во время которых, кроме учащенного пульса, отмечаются:
- • чувство дрожи в сердце;
- • тяжесть в грудной клетке;
- • одышка;
- • боль в области сердца сжимающего характера, которая продолжается не более 5 минут;
- • головокружение;
- • выраженная резкая слабость;
- • обморок.
Если приступы сопровождаются затяжной болью и обмороками, больному необходима срочная врачебная помощь, так как это может указывать на предынфарктное состояние или развитие тяжелой сердечной недостаточности.
Синусовая тахикардия во взрослом возрасте может быть обусловлена приемом ряда лекарственных препаратов, таких как некоторые гормональные средства, антидепрессанты и гипотензивные. В этом случае необходимо, чтобы лечащий врач заменил препарат или откорректировал дозировку.
Основные группы препаратов для лечения тахикардии
Нарушенное сердцебиение при климаксе базируется не только на устранении симптоматики, но и на профилактике возможных обострений. В список основных медикаментов входят:
- Седативные препараты. Помогают женщине успокоиться, а также предотвратить возможные приступы в будущем (Валериана, Пустырник).
- Бета-блокаторы. Нормализуют сердечный ритм, стабилизируют АД, а также положительно влияют на сократительную функцию сердца (Атенолол, Карведилол, Целипролол).
- Лекарственные средства с антиоксидантами. Помогают организму нормализовать кровообращение и восстановить функционирование миокарда (Предуктал или Мексикор).
- Блокаторы натриевых каналов. Оказывают общее действие на работу сердца, обеспечивают эффективное регулирование коронарного кровотока и АД (Ритмонорм, Аллапинин).
О тахикардии
Синусовая тахикардия что это? В широком смысле термин «тахикардия» принято понимать как сердцебиение сердца с учащенным темпом. Норма сокращения желудочков женщин варьируется от 60 до 80 ударов в минуту.
Сердцебиение может достигать от 140 до 180 сокращений/минуту, если синоатриальный узел сбоит и чаще генерирует импульсы.
Синусовая тахикардия сердца кроме учащенного сердечного ритма проявляется в следующих симптомах:
- одышка;
- вялость, слабость организма;
- головокружение;
- боль, давление в груди.
Учащенное сердцебиение – не болезнь, это симптом. Можно характеризовать как особенное физиологическое состояние в определенный момент времени, так и одну из множества болезней.
Диагностика
Установить факт учащения сердечных сокращений можно самостоятельно. Для этого необходимо измерить пульс на внутренней стороне запястья или на шее, слабо нажав на лучевую артерию. Пульс измеряют либо 1 минуту, либо 30 секунд. В последнем случае число ударов надо умножить на 2. Если количество пульсовых волн составляет 90 и более, значит, имеется тахикардия. Конечно, не нужно впадать в панику, но следует пройти полноценное обследование в больнице.
Врач может назначить следующие исследования:
- электрокардиограмму (к сожалению, если патология носит эпизодический характер, на кардиограмме она может и не изобразиться);
- анализ крови как общий, так и на уровень гормонов;
- холтеровское мониторирование (на тело пациента устанавливается специальный датчик, который носят в течение 24 часов, чтобы он фиксировал малейшие изменения сердечного ритма);
- УЗИ сердца (эхокардиографию), чтобы выявить врожденные или приобретенные патологии.
Это минимальный перечень обследований. Врач, опираясь на их результаты, может назначить дополнительные процедуры или прописать медикаментозное лечение.

Симптомы тахикардии
Вместе с учащением сердцебиения, при тахикардии проявляются и другие симптомы, среди которых наиболее характерны следующие:
- Ощущение слабости, высокая утомляемость.
- Чувство недостатка воздуха, приступы удушья.
- Головокружение, темнота в глазах – следствие недостатка в мозге артериальной крови.
- Боль в груди.
- Чувство близости потери сознания или обморок.
Тахикардия у женщин в большинстве случаев сопровождается вегетативными симптомами, что связано с высоким тонусом данного отдела НС. Они не опасны, способны привести только к общему дискомфорту, и проявляются в следующем:
- Появлением страха смерти.
- Чувством недостаточного вдоха.
- Тошнотой, а иногда и рвотой.
- Головокружением и предобморочным состоянием.
- Повышенной тревожностью.
- Одышкой.
При достижении частоты сердечных сокращений критического уровня (более 150 ударов/мин), возникают признаки нарушения в центральной гемодинамике. Это вызывает значительную гипоксию в периферических тканях, и проявляется в следующих симптомах:
- Бледность кожных покровов.
- Цианоз губ и периферических отделов конечностей.
- Возникновение пятен на коже, вызванных застоем крови.
- Снижение количества вырабатываемой мочи.
- Снижение давления.
Организм пытается справиться с возникшими проблемами, но если этого оказывается недостаточно, недостаток крови начинают испытывать внутренние органы, что проявляется в следующих симптомах:
- Нарушении зрения.
- Головокружении, потере сознания.
- Грудной боли.
- Острой сердечной недостаточности.
- Временных симптомах очаговых изменений в головном мозге.
Возникновение у женщин желудочковой тахикардии в большинстве случаев вызывает остановку кровообращения и клиническую смерть. Больная при этом теряет сознание, дыхание останавливается, пульс не прощупывается, верхняя часть тела приобретает цианотичный цвет, иногда изо рта идет пена.
https://youtube.com/watch?v=Y1uV0Xo71BY
Что такое дисменорея: норма ли боли при менструации?
Менструацию недаром называют критическими днями, поскольку в это время представительницы прекрасного пола испытывают целую гамму неприятных чувств. Одна из самых распространенных ассоциаций, связанных с месячными — боль.
Почему-то считается, что болезненная менструация – это норма, что на самом деле заблуждение. Любая боль, в том числе и менструальная, требует обязательной диагностики и лечения, что существенно облегчит жизнь женщины, вернет ей работоспособность и уверенность в себе.
В медицине боли при месячных считаются заболеванием и имеют самостоятельный диагноз. Пациентке, обратившейся с такой проблемой ставится дисменорея (альгоменорея). Дисменорея – одно из наиболее часто встречающихся гинекологических расстройств.
Дисменорея имеет разные причины, чаще всего это воспаление репродуктивных органов и гормональные заболевания, а это значит, что, пройдя обследование и лечение, можно навсегда забыть о проблеме.

Частой причиной дисменореи и других нарушений являются попытки вмешаться в естественный цикл гормональными препаратами. Если возникает потребность перенести менструацию, чтобы сохранить все планы в силе, можно воспользоваться специальными мягкими тампонами, с которыми возможно купание, занятия спортом и даже проникающий секс во время менструации. Такие тампоны производит немецкая компания Joy Division под брендом Freedom и с ними допустимы любые активности, обычно недоступные во время менструации.
Препараты
Синусовая тахикардия возникает по различным причинам, которые должны быть устранены в первую очередь. При аритмии, вызванной острым переживанием даже банальных бытовых конфликтов, не обходится без курсового приема нейролептиков и (или) транквилизаторов.
Особенно хорошо зарекомендовали себя производные бензодиазепинов:
- • Алпразолам;
- • Диазепам;
- • Клобазам;
- • Мидазолам;
- • Лоразепам;
- • Реланиум.
Если патология развилась на фоне тяжелой затяжной депрессии, то в лечебные схемы включаются антидепрессанты, например, Флуоксетин. Для укрепления нервной системы показаны Ноопепт, Магнелис, Комбилипен, Нейробион, Мильгамма, Пентовит и сбалансированные витаминно-минеральные комплексы.
С легкой формой невроза справятся щадящие седативные, успокаивающие средства — Тенотен, Ново-Пассит, настойки пиона, валерианы пустырника.
Для восстановления работы сердца, купирования скачков артериального давления, улучшения проводимости миокарда пациентам назначаются препараты таких клинико-фармакологических групп:
- • блокаторы кальциевых каналов. Проявляют антиаритмическую, гипотензивную и антиангиальную активность, за счет блокирования «медленных» кальциевых каналов, которые расположены в сердечной мышце, проводящей системе и кровеносных сосудах. Чаще всего в терапии синусовой тахикардии применяются Верапамил и Дилтиазем;
- • сердечные гликозиды. Используются при неэффективности блокаторов кальциевых каналов, повышают сократительную способность сердечной мышцы за счет увеличения концентрации ионов кальция в кардиомиоцитах. Самый востребованный представитель сердечных гликозидов — Дигоксин в форме таблеток или раствора для парентерального введения;
- • антиаритмические средства. Оказывают прямое мембраностабилизирующее и местноанестезирующее воздействие на клетки сердечной мышцы. Одновременно проявляют -адреноблокирующую активность, блокируют мембранные натриевые каналы. Для лечения этой аритмии применяются Пропафенон и его аналоги — Ритмонорм, Пропанорм;
- • тиреостатики. Используются для снижения повышенной активности щитовидной железы, регулируют выработку ею гормонов. Самым безопасным тиреостатиком при болезнях сердца считается Мерказолил;
- • препараты с железом. Для устранения часто сопутствующего синусовой тахикардии анемии применяются Феррум-Лек, Ферроплекс, Тотема. Средства восполняют запасы железа в организме, что благоприятно сказывается на процессах кроветворения.
Но препаратами первого выбора в терапии синусовой тахикардии всегда становятся бета-адреноблокаторы. Курсовой прием Бисопролола, Метопролола, Небивалола и их структурных аналогов приводит к снижению чувствительности миокарда к провоцирующим факторам.
Замедляется и передача нервных импульсов в центральную нервную систему. Бета-блокаторы хорошо переносятся даже при наличии тяжелых сердечных патологий, не вызывают привыкания и синдрома отмены.
Учащенное сердцебиение после еды
Увеличение ЧСС может возникать как во время приема пищи, так и сразу после еды (спустя полчаса). В медицине это явление называют гастрокардиальным синдромом. Кроме тахикардии, может появиться тошнота, головокружение, боль в груди, холодный пот, испуг. Пищеварение – очень затратный в плане энергии процесс, поэтому сердце начинает работать быстрее. Частое сердцебиение, возникающее во время и после еды, может быть индивидуальной особенностью человека. В этом случае медики рекомендуют соблюдать следующие правила:
- есть чаще маленькими порциями;
- исключить или ограничить вредную пищу (острое, жареное, жирное, копченое, фастфуд, газировки, сахаросодержащие продукты);
- уменьшить количество мяса в рационе;
- не пить воду после еды;
- не заниматься сразу после приема пищи физкультурой.
Диагностика
Перед началом лечения женщину или девушку тщательно обследуют, выясняя причину болезненных месячных. Это позволяет отличить первичную форму болезни от вторичной.
Гинеколог проводит обследование на основании жалоб и клинических проявлений, при этом обязательно учитывая возраст, анамнез жизни и болезни пациентки.
- Изначально гинеколог проводит гинекологический осмотр и пальпацию молочных желез.
- Далее диагностика продолжается назначением анализов клинического минимума – общего и биохимического анализов крови. С их помощью возможно выявление признаков воспаления и анемии (сигнализирует о воспалительном процессе, эндометриозе либо внутрибрюшном кровотечении).
- Проводятся лабораторные исследования влагалищных мазков и гормонального статуса.
Затем проводится инструментальное обследование, включающее:
- вульвоскопию и кольпоскопию для выявления аномалий развития влагалища, воспалительных заболеваний и патологий шейки матки.
- УЗИ органов малого таза для выявления спаек, опухолевидных образований, воспалительных процессов в матке и придатках, генитального эндометриоза.
В некоторых случаях может назначаться гистероскопия, лапароскопия, диагностическое выскабливание стенок полости матки, МРТ, КТ. При наличии жалоб на головную боль проводится энцефалография для исключения других причин. Дополнительно может понадобиться консультация эндокринолога, онколога и хирурга.
Виды аритмии при менструации
Аритмия во время месячных или после них может проявляться в разных формах. Сердечный ритм может замедляться или ускоряться по сравнению с нормой. В таком случае имеет место или .
Если периодически наблюдаются сердечные сокращения, не относящиеся к общему ритму, то их называют экстрасистолами. В зависимости от источника возникновения, они бывают или . По характеру проявления экстрасистолы могут быть единичными или множественными (групповыми).
Различают также патологическую и физическую аритмию. Первый ее тип наблюдается на фоне нарушений работы сердца.
Во время месячных или перед ними обычно наблюдают физическую аритмию. Она является реакцией организма на различные раздражители и проявляется на фоне отсутствия патологий сердечно-сосудистой системы.
В течение менструального цикла самочувствие большинства женщин начинается меняться за неделю до месячных и в первые два дня после их начала.
Помимо изменения частоты сердечных сокращений может наблюдаться отклонение от нормы артериального давления. Нередко оно повышается, особенно в первые 2 дня месячных. Такое явление связывают со сменой гормонального фона.
Аритмия во время месячных может сопровождаться разными симптомами. В основном сбои сердечного ритма проявляются следующими признаками:
- головной болью;
- головокружением;
- болью за грудиной;
- перебоями в работе сердца;
- отечностью;
- перепадами артериального давления;
- потерей сил.

Аритмия может сопровождаться также тошнотой, позывами к рвоте.
Различают несколько форм ПМС. Аритмия чаще наблюдается при кризовой и цефалгической форме:
- При кризовой форме ПМС помимо нарушения сердечного ритма наблюдаются перепады артериального давления, частые позывы к мочеиспусканию, боль в сердце, возможны панические атаки. Женщинам с такими проявлениями свойственны проблемы с сердечно-сосудистой системой, желудочно-кишечным трактом, почками.
- При цефалгической форме ПМС аритмию сопровождает боль в сердце, мигрень, тошнота, рвота, повышенная чувствительность к запахам и звукам. Часто такие особенности сопровождаются проблемами с сердечно-сосудистой системой, желудочно-кишечным трактом, гипертензией.
В обоих случаях сердечный ритм обычно учащается, то есть имеет место тахикардия.
При нарушениях сердечного ритма и сопутствующих симптомах необходимо обратиться к специалисту, который назначит необходимую диагностику. Это позволит выявить не только наличие аритмии, но и причину ее возникновения.
Стандартным методом диагностики после сбора анамнеза и физикального осмотра является электрокардиограмма. В некоторых случаях однократного обследования недостаточно, потому прибегают к суточному контролю – Холтеровскому мониторированию. Оно позволяет не только выявить отклонения в работе сердца, но и проследить частоту их возникновения, длительность, связь с некоторыми факторами (физическая нагрузка, эмоциональный всплеск, ночное время).
Для выявления причины аритмии прибегают к ряду дополнительных диагностических методов:
- Анализ крови. Особый интерес представляет липидограмма (биохимическое исследование), которое позволяет выявить особенности жирового обмена в организме. Проводят также биохимическое исследование для изучения электролитов.
- Ультразвуковое сканирование. В большинстве случаев таким методом обследуют сердце и щитовидную железу, но при необходимости проверяют состояние и других внутренних органов.
- Компьютерная или магнитно-резонансная томография. К таким исследованиям прибегают реже, когда отклонения в работе сердца серьезны и нужно провести детальное сканирование этого органа и других систем.
Полученные в ходе диагностики данные необходимы для оценки произошедших изменений и необходимости лечения
Для выбора лекарственного препарата важно определить тип аритмии и изучить особенности организма
Выводы
Выводы, которые можно сделать на основе представленной информации:
Высокий пульс при месячных может быть обусловлен физиологическими изменениями, связанными с менструальным циклом. Уровень пульса может варьироваться в зависимости от фазы цикла, уровня гормонов и индивидуальных особенностей организма. Основные причины высокого пульса при месячных включают повышенную активность симпатической нервной системы, изменения в уровне эстрогена и прогестерона, а также возможное нарушение работы сердечно-сосудистой системы
Важно обращаться к врачу, если высокий пульс при месячных сопровождается другими симптомами, такими как сильные боли, обильные выделения или проблемы со здоровьем в целом. Для стабилизации пульса при месячных рекомендуется следить за здоровым образом жизни, включающим регулярные физические нагрузки, сбалансированное питание, достаточный отдых и управление стрессом
При наличии серьезных проблем со здоровьем, связанных с высоким пульсом при месячных, может потребоваться консультация специалиста и назначение соответствующего лечения.
Почему у меня повышенный пульс во время месячных?
Повышенный пульс во время месячных может быть связан с изменениями уровня гормонов в организме. В это время уровень эстрогена и прогестерона может быть выше, что может привести к увеличению сердечного ритма. Также, у многих женщин во время месячных возникает повышенная тревожность и стресс, что также может влиять на сердечную активность.
Может ли повышенный пульс при месячных быть признаком патологии?
В большинстве случаев, повышенный пульс при месячных является естественной реакцией организма на изменения гормонального фона. Однако, если повышение пульса сопровождается другими симптомами, такими как сильная боль, обмороки или общее недомогание, рекомендуется обратиться к врачу для более детального обследования.
Какие еще причины могут вызывать повышенный пульс при месячных?
Помимо изменений гормонального фона, повышенный пульс при месячных может быть вызван физической активностью, например, упражнениями или спортом. Также, стресс, недостаток железа, повышенный уровень щитовидных гормонов, а также прием некоторых лекарственных препаратов могут также повлиять на сердечный ритм.
Что можно сделать, чтобы снизить пульс во время месячных?
Для снижения пульса во время месячных можно попробовать следующие меры: снизить физическую активность, расслабиться и справиться со стрессом, употреблять пищу, богатую железом, и избегать крутого подъема и наклона тела. Также, можно обратиться к врачу для консультации и назначения дополнительных мероприятий, если пульс остается высоким и сопровождается другими симптомами.
Когда повышенный пульс при месячных требует обращения к врачу?
Повышенный пульс при месячных требует обращения к врачу, если сопровождается следующими симптомами: сильная боль, обмороки, чувство слабости, резкие изменения пульса, затрудненное дыхание или другими необычными симптомами. Врач проведет детальное обследование и назначит необходимые мероприятия для установления причины и лечения.






























