Список продуктов с небольшим содержанием пуринов
При гиперурикемии можно есть продукты, которые нормализуют кислотно-щелочной баланс мочи. Поэтому больным рекомендована растительно-молочная диета. Ограничивают супы, приготовленные с мясом или грибами, потому что в них содержатся кислоты и экстрактивные компоненты. В диету включают фрукты и крупы с небольшим количеством пуриновых соединений.
Продукты с малым содержанием пуринов
| Группы продуктов | Примеры |
| фрукты, ягоды | сладкий виноград, абрикосы, нектарин, яблоки, дыня, арбуз, вишня, персики, крыжовник |
| овощи, зелень | тыква, патиссоны, свежие огурцы, свекла, картошка, морковка |
| крупы и каши | пшенка, манка, гречка, овсянка |
| сухофрукты, орехи | чернослив, финики, курага, грецкие орехи |
| мясо | индейка, крольчатина, куриное филе |
| молочные продукты | ацидофилин, кефир, сливки, сметана, ряженка, йогурт, твердый сыр, творог |
| рыба, морепродукты | ламинария |
| напитки | овощные соки, фруктовые морсы и компоты, отвары из толокнянки, минеральная вода, кофе с молоком |
| другие продукты | куриные яйца, сахарный песок, мед, некислые соусы, варенье, пастила, сливочное масло |
У женщин с гиперурикозурией нередко диагностируется уратная мочекаменная болезнь. Чтобы предотвратить выпадение солей кислот в осадок, в диету включают морепродукты с омега-3 и омега-9. Ненасыщенные жирные кислоты стимулируют метаболизм, снижают уровень кислоты в моче.
Примерное меню при повышении мочевой кислоты
Ниже приведено меню больного на один день, согласно которому он будет питаться безопасно, с пользой для здоровья:
Завтрак – каша гречневая молочная, кусочек хлеба, зеленый чай.
Второй завтрак – одна груша.
Обед – суп вегетарианский овощной с включением пшена, салат – огурцы со сметаной 10%.
Полдник – творог, естественно обезжиренный.
Ужин – рис отварной, паровая котлета из курицы.
Желательно, чтобы меню составлял для больного опытный диетолог, но при отсутствии такой возможности можно придумать его аналогично описанному, не включая вредную пищу, и тогда в скором будущем здоровье непременно улучшится!
Основные принципы питания
Чтобы лечебное питание было эффективным, соблюдайте несколько важных принципов:

- Нужно потреблять много воды. Она выведет соли из организма естественным путем, облегчит самочувствие пациента.
Следует отказаться от соли, специй, пищевых добавок. Пища должна быть пресной, без излишеств.
Голодания исключены, питаться надо каждые 2-3 часа, иначе приступ боли в суставах гарантирован.
Жирное, жареное и мучное из рациона сразу исключаются.
Потребление мяса сокращают. Выбирают нежирные сорта: говядину, телятину, индейку или курицу.
Сладкие газированные напитки заменяют травяными отварами, компотом, морсами.
Главное правило приготовления пищи — отказ от жаренья. Продукты готовят на пару, в процессе варки или запекания. Суточная калорийность — от 2500 до 2800 ккал, вес — 2,3-2,8 кг.
В день нужно есть 5-6 раз. Если появилось чувство голода, нужно перекусить. Нельзя терпеть голод — он только усугубит состояние.
Диетологи называют продукты первой необходимости — они выводят из организма мочевую кислоту. К ним относятся яблоки, картофель, сливы, груши.
Диета при подагре — что можно и что нельзя (таблица продуктов)

Рацион диеты при подагре и повышенной мочевой кислоте сформирован по принципу исключения из питания продуктов с высоким содержанием пуринов – азотосодержащих веществ, которые входят в состав всех живых организмов и содержаться в продуктах животного и растительного происхождения.
Наибольшее количество пуринов находиться в мясном, рыбном и грибном бульонах, в красном мясе, жирных сортах рыбы, а также в растениях семейства пасленовых (помидоры, баклажаны), которые являются запрещенными в таблице продуктов.
| Что можно есть | Что нельзя есть |
|---|---|
| Хлеб и мучные изделия | |
| Бездрожжевой хлеб из белой, цельнозерновой или ржаной муки | Дрожжевой хлеб, сдобная выпечка с высокой жирностью, слоеное тесто, пирожные с масляными кремами |
| Мясо и птица | |
| Белое мясо при отсутствии обострений в ограниченном количестве (постная говядина, телятина, крольчатина, индейка, курятина) | Жирное мясо с салом, птица с кожей. Свинина, утка, гусь. Почки, печень, язык. Колбасные изделия, ветчина, сосиски и мясные консервы |
| Рыба и морепродукты | |
| В ограниченном количестве нежирные сорта рыбы (треска, хек серебристый, минтай, лещ, щука, камбала, навага, сайда, путассу, судак, речной окунь) | Скумбрия, килька, севрюга, сельдь, угорь, сом, палтус. Речной рак, омар, лангуст, креветки, анчоусы, гребешки. Икра. Рыбные консервы. Копченая, соленая, жареная рыба |
| Бульоны | |
| Овощные | Мясной, рыбный, куриный, грибной |
| Яйца | |
| Куриные, перепелиные | Жареные яйца |
| Молочные продукты | |
| Молоко, сыр, творог, йогурт, сметана, ряженка, сыворотка | |
| Крупы | |
| Коричневый рис, гречка, овсяная крупа, перловка | Манная крупа, овсяные хлопья |
| Бобовые | |
| Свежий или замороженный зеленый горошек | Консервированный горошек. Чечевица, фасоль, соя |
| Овощи | |
| Артишок, лук, тыква, сельдерей, морковь, огурцы, болгарский перец, свекла, картофель, спаржа, белокочанная капуста, стручковая фасоль, оливки | Пасленовые: помидоры, кабачки, баклажаны. Шпинат, щавель, редис. Соленые, маринованные и квашеные овощи |
| Приправы | |
| Сушеный укроп, базилик | Горчица, хрен, черный перец, уксус |
| Фрукты | |
| Лимон, грейпфрут, мандарины | Яблоки, виноград, груши, инжир, финики |
| Ягоды | |
| Вишня, черная смородина, малина, ежевика, клубника, черника | |
| Орехи | |
| Грецкий орех, миндаль, кешью, фисташки | Арахис |
| Десерты | |
| Десерты на основе фруктов (желе, мармелад) и молочных продуктов (домашнее мороженное, творог с ягодами) | Мед, сироп агавы, кукурузный сироп. Изделия с большим количеством фруктозы в составе |
| Напитки | |
| Щелочная минеральная вода, овощные соки | Чай, кофе, какао, горячий шоколад. Напитки с большим количеством фруктозы: фруктовые соки, энергетики. Пиво и другие алкогольные напитки |
Также на диете исключаются продукты, оказывающие негативное влияние на пуриновый обмен в организме, увеличивая выработку или препятствуя выведению мочевой кислоты из организма:
- Алкоголь. Этанол в составе алкогольных напитков нарушает почечную экскрецию и негативно влияет на расщепление пуриновых соединений. Пиво наиболее часто, по сравнению с другими видами алкоголя, вызывает приступы подагры, так как, помимо спирта, содержит приблизительно 15 мг пуринов на 100 мл.
- Фруктоза. Фруктоза способствует развитию заболевания в результате повышения интенсивности химических реакций распада пуриновых соединений, закисления организма из-за замедления выведения мочевой кислоты. На диете исключаются фрукты и соки с высоким содержанием фруктозы, а также газированные напитки (в том числе диетические, без сахара).
Как понизить мочевую кислоту
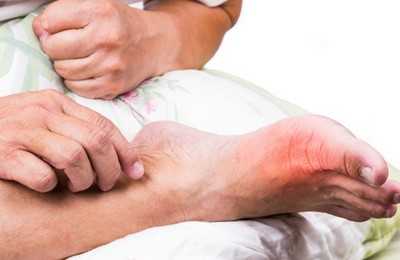
С целью предупреждения рецидивов подагрического артрита, подбирают антигиперурикемическую терапию (аллопуринол). Как альтернатива аллопуринолу могут назначаться урикозурические препараты (пробенецид, сульфинпиразон).
У пациентов с гиперурикемией, вызванной лечением тиазидными диуретиками, целесообразно применение лозартана (антагонист рецепторов ангиотензина II).
Также возможно применение цитрата калия (Уроцит-К). Препарат способствует активной утилизации кристаллов МК.
Немедикаментозное лечение заключается в:
- нормализации веса;
- увеличенном приеме жидкости;
- соблюдении малокалорийной и низкоуглеводной диеты, с увеличенным содержанием полиненасыщенных жирных кислот (диета при повышенной мочевой кислоте — обязательна);
- отказе от приема спиртных напитков.
Диета при гиперурикемии предусматривает максимальное ограничение продуктов, содержащих много пуринов (жирного мяса и рыбы, грибов, щавеля, шоколада, какао, орехов, шпината, спаржи, бобовых, яиц, субпродуктов, пива). В периоде обострения подагрического артрита эти продукты полностью исключаются.
Также, при подагре вредно употребление любой жирной, жаренной, острой пищи, газированных сладких напитков, алкоголя и крепкого чая.
Важно. При возможности, желательно полностью исключить прием алкоголя
В периоде стойкой ремиссии допускается употребление бокала сухого вина, не чаще трех раз в неделю.
Также, важно максимально ограничить прием продуктов, содержащих фруктозу. Ограничивается употребление сладостей, ягод, фруктов, сиропов, кетчупа
Сдобу и слоеное тесто, необходимо заменить на изделия из цельного зерна. Также следует увеличить употребление овощей.
Лучше отдавать предпочтение молочным продуктам, имеющим пониженное содержание жиров. Полезен нежирный творог, кефир, каши, сваренные на разведенном молоке.
Увеличенное потребление жидкости (при отсутствии сердечно-сосудистых заболеваний и патологий почек) также способствует снижению МК и достижению стойкой ремиссии.
Правила лечебного питания
Вне зависимости от данных исследований пациенту при повышенной мочевой кислоте назначают специальный диетический стол. Рацион питания составляется преимущественно из продуктов, обладающих низким содержанием МК. За счёт нормализации обменных процессов удаётся минимизировать риски рецидива.
Придерживаться принципов антипуриновой диеты рекомендуется на протяжении всей жизни. За основу можно взять правила питания вегетарианцев или соблюдать назначения специалистов.
Уровень уратов повышается при употреблении белковой пищи. Чтобы избежать этого, следует сократить до минимума использование продуктов, богатых белком. Еда должна быть постной и пресной. От соли лучше отказаться, или хотя бы использовать её как можно меньше. Вода очищает организм от вредных химических соединений
Поэтому важно придерживаться питьевого режима с суточной нормой 2-3 л. Пить жидкость следует часто, но небольшими порциями (по стакану). В блюда не стоит добавлять специи
Они провоцируют раздражение слизистой пищеварительной системы. Пищу следует употреблять 5-6 раз в день. Порции не должны быть большими. Голодать не нужно, иначе могут возникнуть боли в области желудка, кишечника. Женщинам с лишним весом необходимо принять меры для его снижения. Для этого стоит полностью отказаться от жирной, жареной и копчёной пищи, забыть про выпечку и кондитерские изделия. Хлеб выбирать из ржаной или пшеничной муки. К столу подавать его после 1-2 суток выдержки
В блюда не стоит добавлять специи. Они провоцируют раздражение слизистой пищеварительной системы. Пищу следует употреблять 5-6 раз в день. Порции не должны быть большими. Голодать не нужно, иначе могут возникнуть боли в области желудка, кишечника. Женщинам с лишним весом необходимо принять меры для его снижения. Для этого стоит полностью отказаться от жирной, жареной и копчёной пищи, забыть про выпечку и кондитерские изделия. Хлеб выбирать из ржаной или пшеничной муки. К столу подавать его после 1-2 суток выдержки.
К диетическому рациону рекомендуется подобрать витаминный комплекс. Это поможет сбалансировать полезные вещества в организме. Всегда на столе должны быть свежие фрукты и овощи.
https://youtube.com/watch?v=CzlxjLUPOHQ
Диета для снижения мочевой кислоты идет в совокупности с медикаментозным лечением. Питание направлено на улучшение обмена веществ.
Основой и главным правилом считается включение в рацион продуктов с малым количеством пуринов в составе:
- продукты из молока;
- фрукты и овощи;
- бездрожжевые продукты;
- соки и компоты.
Режим питания состоит из дробного питания — 5-6 раз в день, с разгрузочным днем в середине недели. В перерывах между приемами пищи необходимо обильное питье — 2-3 литра жидкости. Голодание строго запрещено, поскольку оно приведет к интенсивному распаду пуринов. А распад пуринов приведет к увеличению мочевой кислоты в организме.
На заметку! В зависимости от тяжести гиперурикемии лечебная диета может длиться несколько месяцев, а может быть и пожизненной.
Пример меню при псориазе
Имея список разрешенных, нерекомендованных и полностью запрещенных продуктов, можно составить полноценный рацион питания при псориазе. Пример меню на один день с учетом основных правил диеты:
- Завтрак: ячневая каша на воде с добавлением сухофруктов, травяной чай.
- Второй завтрак: зеленый чай без сахара или кофе без молока.
- Обед: нежирный вегетарианский борщ, отварная курица, ромашковый чай.
- Полдник: компот из сухофруктов, йогурт, яблоко или стакан нежирного молока.
- Ужин: запеченная рыба с овощами, овощной салат, чай.

Дополнительно ежедневно необходимо выпивать 6-8 стаканов чистой воды, желательно после еды. Полезно употреблять натуральные слабительные средства. Лучшими в этом плане считаются свежие фрукты и овощи. Также при псориазе важен витамин B, содержащийся в проростках пшеницы, пивных дрожжах, цельнозерновом ячмене, соевом молоке, ржаном хлебе, зеленолистных овощах.
Таким должно быть питание и при обострении псориаза. Соблюдение принципов диеты в сочетании с правильными наружными средствами лечения поможет быстрее достичь ремиссии и поддерживать ее длительное время. Если вы придерживаетесь диеты, но не видите результата, обратитесь к опытному дерматологу, который сможет оценить составленный вами рацион и предложить более правильное питание для выхода из стадии обострения заболевания.
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1
Исследование крови на АЦЦП

2
Анализ крови на С-реактивный белок

3
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Рекомендации диетологов на время соблюдения
Чтобы лечебное питание было наиболее эффективным, рекомендуется питаться часто, но не переедать, питаться максимально разнообразно. Организм получит больше витаминов и быстрее восстановиться.
Если больной не ощущает аппетита и отказывается от пищи, следует дать ему травяной отвар либо фруктовое пюре.
Во время диеты нужно ограничить потребление мяса, но совсем от него не оказываются. Порции мясных блюд должны быть минимальными.
Чтобы не голодать, стоит употреблять много воды, фруктов и овощей. Молочные продукты также допустимы, от них не надо отказываться.
Пациент быстрее наберется сил, если заменит обычный чай травяным отваром или ягодным морсом.
Причины повышения значений (гиперурикемия)
Зачем нужна диета при гиперурикемии
Гиперурикемия возникает при нарушении обмена пуринов – органических веществ, которые метаболизируются в печени до мочевой кислоты. Если ее концентрация превышает 6-6.8 мг/дл, увеличивается выделение мочекислых солей с уриной. Такое состояние называется гиперурикозурией. Оно опасно серьезными заболеваниями:
- уратный нефролитиаз;
- вторичный пиелонефрит;
- недостаточность почек;
- тубуло-интерстициальный нефрит;
- астенический синдром;
- постоянная боль в суставах.
Уровень пуринов и кислоты зависит от их поступления с продуктами, от особенностей питания. Поэтому при диагностировании гиперурикемии врач назначает диету, нацеленную на:
- восстановление обмена пуриновых оснований;
- снижение уровня кислот в моче и крови;
- профилактику камнеобразования в почках и мочевых путях;
- нормализацию выделительной функции почек.
При чрезмерном выделении мочекислых солей с мочой диету обязательно сочетают с фармакотерапией. Для снижения концентрации кислоты применяются лекарства, влияющие на метаболизм пуринов, – Фебуксостат, Аллогексал, Аденурик.
В рамках диеты исключают продукты с повышенной концентрацией пуринов. Рациональное питание восстанавливает метаболизм, вследствие чего уровень кислоты в крови понижается. При соблюдении диеты pH мочи сдвигается в сторону щелочей. Это препятствует кристаллизации солей, из которых формируются уратные камни.
Повышенный уровень мочевой кислоты
Повышение содержания мочевой кислоты в сыворотке крови человека может быть связано с рядом заболеваний, которые имеют системный или локальный характер. Некоторые из них на первый взгляд могут не иметь прямого отношения к метаболизму данного вещества, однако сложные биохимические связи в организме обеспечивают взаимодействие всех органов и систем, за счет чего такие взаимодействия становятся возможными.
Рассмотрим основные причины повышения уровня мочевой кислоты в крови.
Подагра
Подагра – это заболевание, которое чаще всего приводит к гиперурикемии. Механизм развития данной патологии напрямую связан с метаболизмом мочевой кислоты. При подагре значительно ускоряется ее синтез в печени из-за того, что в организме образуется большое количество пуринов – азотистых оснований. Вследствие этого мочевая кислота не успевает выделяться из организма и откладывается в тканях и органах. В больших количествах она патологически воздействует на организм, чем и объясняется развитие заболевания.
В первую очередь при подагре страдают почки. Прогрессирование заболевания может привести к тяжелейшему осложнению – почечной недостаточности. Мочевая кислота повреждает и другие органы и системы.
Классическим проявлением данного заболевания являются боли в суставах, так как в них откладываются соли мочевой кислоты. Вещество неблагоприятно воздействует и на сосудистую стенку. Это способствует развитию атеросклероза, который, как известно, является одним из факторов риска инфаркта миокарда и инсульта.
При подагре определяется резкое повышение уровня мочевой кислоты в сыворотке крови. Данный показатель является одним из важных критериев, позволяющих поставить диагноз пациенту.
Гипертоническая болезнь
Гипертоническая болезнь – это патология, причины возникновения которой до сих пор окончательно не установлены. Клинические исследования показали, что при данном заболевании на 2 стадии течения значительно повышается уровень мочевой кислоты в крови.
Врачи пока не решили, является ли это последствием воздействия высокого давления на ткани организма или, наоборот, является одной из причин появления гипертензии. Однако анализ на мочевую кислоту активно используется при диагностике гипертонической болезни.
Стоит отметить, что большая концентрация вещества пагубно воздействует на ткани почек, вызывая их отмирание и атрофию. Поэтому такое явление, как гиперурикемия, значительно осложняет течение гипертонической болезни.
Болезни желез внутренней секреции
Повышение мочевой кислоты может наблюдаться при таких патологиях, как:
- Акромегалия (повышенная выработка СТГ – гормона гипофиза);
- Гипопаратиреоз (недостаточность функциональной активности паращитовидных желез);
- Сахарный диабет (недостаточность выработки инсулина поджелудочной железой).
В здоровом организме эндокринные железы вырабатывают гормоны, которые регулируют работы органов и систем тела. При нарушении их работы резко изменяется гормональный фон. Как недостаточное, так и избыточное образование гормона может быть причиной патологических изменений.
При перечисленных заболеваниях нарушается регуляция одного из важных циклов метаболизма – обмена пуриновых нуклеотидов. Данные вещества в норме содержатся в составе ДНК и РНК. Если они больше не нужны организму, то нуклеотиды разрушаются в печени с формированием мочевой кислоты.
Данный процесс регулируется с помощью гормонов гипофиза, поджелудочной и паращитовидной железы. При их патологиях функционирование цикла нарушается, и уровень мочевой кислоты в крови значительно повышается.
Ожирение и атеросклероз
Данные заболевания во многом взаимосвязаны, так как они возникают из-за нарушения метаболизма липидов в организме. Данный процесс напрямую связан с метаболизмом пуринов. Поэтому если у человека имеется нарушения липидного профиля, то высока вероятность появления у него гиперурикемии.
Другие причины
Вышеперечисленные заболевания наиболее часто приводят к возникновению повышенного уровня мочевой кислоты. Однако имеется и ряд других факторов, которые влияют на ее метаболизм. К ним относятся:
- Употребление в пищу большого количества пуриновых оснований (они содержатся в субпродуктах, вине, мясе);
- Использование некоторых лекарственных средств (например, фуросемида);
- Интоксикации (отравления свинцом ацидоз при различных патологиях, токсикозы беременных);
- Патологии крови (полицитемия, лейкоз, анемия с дефицитом витамина В12).
Одной из причин повышенной мочевой кислоты может быть также массивное разрушение тканей в организме. Например, такое явление возникает при ожоге тяжелых степеней, когда у пациента развивается ожоговый шок.
Общие принципы диеты при подагре
Подагра является проблемой мужчин в возрасте 40+, женщины иногда сталкиваются с недугом после менопаузы. Вести терапию подагрического артрита можно в условиях дома, ведь стационарное лечение при таком заболевании не требуется. В первую очередь необходимо скорректировать рацион больного, обогатив меню овощами, фруктами и другими полезными позициями з минимальным содержанием пуринов. Составить подходящее меню поможет лечащий врач-терапевт либо диетолог.
Продукты питания при подагрическом артрите не должны содержать пурины. Последние преобразовываются в мочевую кислоту, чрезмерное количество в организме которой и является причиной патологии. К таким продуктам относят как некоторые овощи, так и фрукты.
Терапевтическая диета благотворно скажется на общем состоянии больного, поможет ему в кратчайшие сроки избавиться от боли и воспалении в суставах. И наоборот, употребление слишком острых либо жирных блюд вызовет только рецидив и быстрое ухудшение состояния пациента, так как показатель мочевой кислоты повысится за короткое время
Важно сразу исключить алкоголь, в частности пиво, и виноградные спиртные напитки
Правильное питание в острый период подагрического артрита должно присутствовать ежедневно. Поскольку лечение ведется дома, пациент должен сам хотеть избавиться от признаков патологии, что и станет для него мотивацией не сойти с намеченного пути. Ниже приведена таблица, где указан список разрешенных и запрещенных продуктов питания для больных подагрой.
Питание при подагре остается разнообразным, так как не предполагает излишне строгих ограничений. Но рацион способствует правильному и здоровому образу жизни, позволяет обрести полезные пищевые привычки.































