Частые вопросы
Чем отличается фиброколоноскопия от колоноскопии?
Фиброколоноскопия и колоноскопия – это два различных метода эндоскопического исследования толстой кишки. Основное отличие между ними заключается в типе используемого эндоскопа. В фиброколоноскопии используется гибкий эндоскоп с оптическими волокнами, а в колоноскопии – жесткий эндоскоп с видеокамерой.
Как проходит фиброколоноскопия?
Фиброколоноскопия – это процедура, при которой гибкий эндоскоп вводится через анальное отверстие и прокладывается по всей толщине толстой кишки. Во время исследования врач может брать биопсийные образцы, удалять полипы или выполнять другие манипуляции. Пациенту может быть предложена общая анестезия или седация для комфортного проведения процедуры.
Какие показания для проведения колоноскопии?
Колоноскопия обычно назначается для выявления и диагностики заболеваний толстой кишки, таких как полипы, опухоли, воспалительные процессы и язвы. Она также может использоваться для контроля после операции на толстой кишке или для скрининга на предмет колоректального рака у пациентов старше 50 лет или с повышенным риском развития этого заболевания.
Что нужно для проведения обследования
Высокотехнологичное оборудование

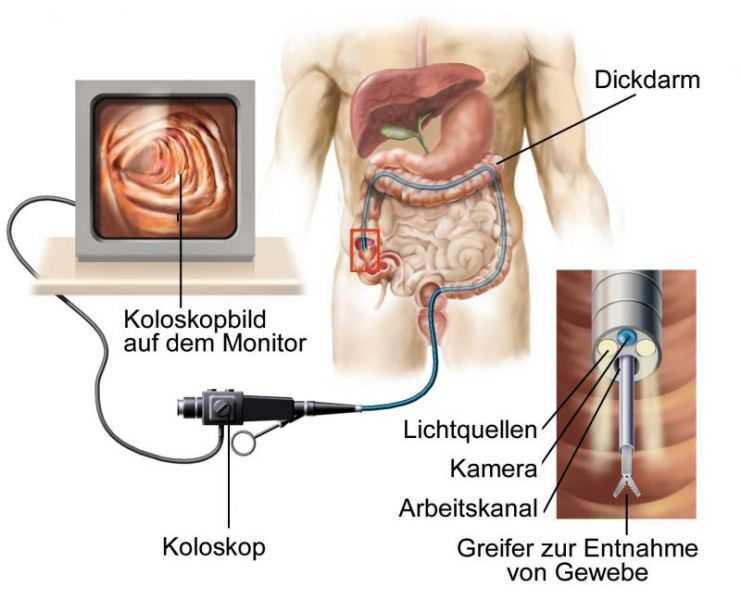
Колоноскоп: гибкая прочная трубка длиной до 160 см, диаметром около 11—13 мм. Свободный конец трубки подвижен, на нём располагается видеокамера, источник света, отверстие для вводимых инструментов, отверстие для подаваемой воды и воздуха. На другом конце трубки располагается аппарат управления, который врач держит в своих руках. Здесь задаётся направление движения эндоскопа, осуществляется подача воды и воздуха, отсасывание жидкости. Внутри трубки колоноскопа есть канал, через который вводятся инструменты для биопсии (взятие участка стенки кишки на анализ) и удаления полипов при необходимости. Источник света на конце трубки не нагревается и не может обжечь слизистую.
Эндоскопическая стойка: на ней расположен монитор, куда выводится цветная картинка с камеры на конце гибкой трубки. Также на стойке есть устройство подачи света, видеопроцессор для обработки изображения, аспиратор, куда всасывается жидкость.
Квалифицированный врач—эндоскопист
Перед началом практики врач проходит долгое и сложное обучение. Чаще всего в кабинете присутствует ассистент или медсестра, а также врач — анестезиолог, если процедура требует проведения наркоза.
Колоноскопия проводится в специально предназначенном для этого кабинете.
Какие недостатки у колоноскопии под наркозом?
Временные затраты — вот главный недостаток. Если вам введут Пропофол, у вас будет целый ряд ограничений до следующего дня, например, вы не сможете водить машину или поехать на работу. После процедуры кому-то необходимо будет отвезти вас домой.
Наркоз — это дополнительные риски. В целом используемые седативные средства достаточно безопасны, но небольшой риск побочных эффектов всё-таки существует. К возможным осложнениям относятся: падение артериального давления, проблемы с дыханием, рвота или длительная заторможенность.
Третий недостаток — более высокая цена. Наркоз закономерно увеличивает стоимость у всей процедуры.
Есть ли у колоноскопии минусы?
Минусов, которые перевешивали бы плюсы, у процедуры нет, поскольку это единственный настолько точный способ исследования кишечника. Конечно, она сопровождается дискомфортом, как физическим, так и психологическим, требует тщательной подготовки и имеет свои ограничения, но это можно принять.
Даже список возможных побочных эффектов достаточно краток:
- аллергическая реакция на препараты, которые использовались в процессе;
- тошнота, рвота во время и после приема пищи;
- повышение давления и температуры;
- боли в области кишечника.
Иногда результатом процедуры становятся кровотечение из заднего прохода, проблемы с дефекацией и даже инфекции. Это свидетельствует о том, что в процессе были повреждены стенки кишки, то есть, врач не был профессионален и аккуратен
Именно поэтому так важно выбрать проверенную клинику с хорошими отзывами.
Показания и противопоказания к обследованию
Подробно о колоноскопии
Колоноскопия – это тщательное исследование кишечника при использовании эндоскопа – специального прибора, состоящего из длинной гибкой трубки и зафиксированной на конце мини-камеры. Этот прибор в ходе процедуры заводится через анальный проход в прямую кишку, и постепенно продвигается по всему толстому кишечнику.
В процессе осмотра и при обнаружении различных дефектов на слизистой врач-диагност иссекает их, используя щипцы с петлей, закрепленные на конце эндоскопа. Тканевой материал отправляется в лабораторию для подробного изучения на предмет качества новообразований. Детально увидеть процесс колоноскопии можно на видео.
Благодаря возможности скрупулезного осмотра и непосредственного контакта со слизистой поверхностью кишечника, колоноскопия считается самым информативным методом. Она позволяет диагностировать наличие полипов и язв, воспалительных процессов, а также онкологические заболевания на ранних стадиях их возникновения задолго до перерождения в злокачественные формы.
Анестезия и наркоз
Мнение врачей, проводить колоноскопию с наркозом или без такового, зависит от состояния пациента. Есть безусловные показания к наркозу:
- дети до 12 лет
- перенесенные операции на кишечнике ранее, при которых образовались спайки
- высокая тревожность
Термин „наркоз“ при колоноскопии условен, так как для полноценного наркоза нужны условия операционной с соответствующим оборудованием. Эндоскопические исследования предполагают седацию, облегчённый вид наркоза. Препарат вводится в вену, пациент быстро засыпает и практически не сохраняет воспоминаний о произошедшем. Использование седации предварительно обсуждается, так как использование медикаментозного сна имеет свои риски.
Колоноскопия, проводимая опытным специалистом, не должна вызывать болевых ощущений.
Показания к колоноскопии кишечника во сне
- Детский возраст до 12 лет.
- Обширный деструктивный процесс в исследуемых зонах, провоцирующий боль во время манипуляции.
- Спаечная болезнь.
- Низкий болевой порог у человека и его нежелание терпеть дискомфорт от введения.
Показания к обследованию:
- Примесь в кале крови, гноя, слизи, часто являющихся признаками воспаления и злокачественных опухолей.
- Чередование запоров и поносов, проявляющееся при колите и нарушениях проходимости кишок.
- Боли в животе, сопровождающиеся повышенным газообразованием и непереносимостью некоторых видов пищи.
- Выявление причин анемий неясного происхождения. Недостаток железа часто вызывается колитом, сопровождающимся нарушением усвоения микроэлементов из пищи.
- Аллергические заболевания, причиной которых может быть нарушение работы ЖКТ.
- Подозрение на новообразования — плохой, аппетит, потеря веса, задержка стула, тошнота.
Обследование толстой кишки желательно пройти всем людям старше 50 лет, особенно если у родственников были случаи рака кишечника, неспецифического язвенного колита и полипов.
Показания для проведения колоноскопии с седацией
Колоноскопия с седацией подходит пациентам, которые стремятся избежать стресса и неприятных ощущений при проведении эндоскопического обследования. Находясь под седацией, вы не испытываете ни малейшего дискомфорта, а врач получает возможность спокойно и тщательно провести диагностическую процедуру.
Показаниями для колоноскопии являются:
- симптомы, характерные для поражения толстой кишки – запоры, поносы и/или неустойчивый стул, наличие в кале гноя, слизи или крови;
- патологические изменения толстого кишечника, выявленные в ходе других исследований (ирригоскопии, анализа кала на скрытую кровь и т.д.);
- заболевания смежных органов (опухоли забрюшинного пространства, органов малого таза или брюшной полости);
- анемия с неустановленными причинами.
Что брать с собой на исследование
Об этом вам расскажет ваш лечащий врач, но, как правило, у вас должны быть:
- направление;
- паспорт, медицинский полис;
- простынь (если не выдают в клинике);
- туалетная бумага;
- тапочки или бахилы;
- желательно результат предыдущей колоноскопии (если делали);
- выписка из больницы, если было оперативное вмешательство в области живота.
Правильная подготовка облегчает задачу эндоскописту и сокращает время обследования!
Будьте здоровы!
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
С наркозом или без?
Возможно проведение колоноскопии без наркоза, под наркозом исследование осуществляют пациентом с нестандартным строением кишечника или заболеваниях, которые усиливают болевые ощущения. За анестезию придется существенно доплатить: стоимость процедуры с наркозом увеличивается в два раза.
Марина, 29 лет: «Невыносимо без наркоза, под наркозом можно делать»
У меня не слишком «удачная» для этой процедуры конституция: одновременно высокий рост и маленький вес и, как следствие, более изогнутый кишечник. Исследование заняло без малого почти час. Это была настоящая экзекуция. Никакое ФГДС и рядом не стояло.
Хотя я весьма терпеливый к боли человек, не могла удержаться от охов, стонов, а затем и криков. Я выла, угрожала врачам, требовала немедленно прекратить и сделать общий наркоз за любые деньги. Но меня не слушали, а упорно продолжали выворачивать мои кишки. Если кому-то придется делать эту процедуру, не жалейте денег. Поверьте, уж лучше перестраховаться, чем испытать тот ад, через который прошла я.
Евгений, 36 лет: «Насколько будет больно, зависит от строения кишечника»
Я делал колоноскопию не только без наркоза, но даже без обезболивания. Мне повезло: попался очень осторожный, опытный и внимательный врач. Но все равно было больно почти все время: иногда весьма терпимо, а порой хотелось заорать.
https://youtube.com/watch?v=xTT9zJGU9bo
Врач объяснил, что будет больно или нет, зависит от того, полный человек или нет. Если худой, то кишечник словно «болтается», не прилегает к жировой прослойке. Поэтому кишка более изогнута, а именно при прохождении поворотов и возникает боль. Кроме того, влияет и болевой порог. Только врач может с точностью установить, необходима ли колоноскпия. Если он настойчиво рекомендует пройти эту процедуру, не стоит оттягивать или пытаться избежать ее. Она поможет обнаружить многие опасные заболевания, в том числе злокачественные опухоли.
Многочисленные заболевания желудочно-кишечного тракта (ЖКТ), не выявленные на ранних стадиях приводят к печальным последствиям
Это часто случается из-за неспособности оценить важность своевременной диагностики или из-за страха перед тем или иным обследованием
Одним из таких методов диагностики является колоноскопия (ФКС), всегда пугающая одним только пониманием, что врач будет изнутри осматривать слизистую кишечника. Да, действительно эта процедура и есть изучение внутренней поверхности кишечника при помощи специального прибора – эндоскопа, путем ввода его в просвет толстой кишки.
Несмотря на присутствие незначительных неприятных ощущений это обследование наиболее информативный метод, позволяющий предотвратить развитие многих патологий на ранних стадиях, и отказаться от него означает подписать себе приговор на мучительное заболевание впоследствии. Некоторые пациенты не представляют, как может проходить колоноскопия без наркоза безболезненно, и стараются любыми путями избежать ее или пройти с обезболиванием. Но не всегда это является наилучшим выходом.
Показания к проведению
Проводится колоноскопия кишечника с целью подтверждения предварительного диагноза. Она позволяет точно определить место и степень патологических изменений. Это особенно уместно при таких состояниях и заболеваниях:
- кровотечение из прямой и толстой кишки (в ходе процедуры выполняется термокоагуляция);
- новообразования в кишечники доброкачественной природы (удаление полипов);
- онкопатология в толстом отделе кишечника (забор биоптата для гистологического исследования);
- болезнь Крона (гранулематозное воспалительное заболевание);
- неспецифический язвенный колит;
- полное нарушение пассажа содержимого по кишечнику;
- нарушения стула (частые диареи или хронические запоры);
- стремительная потеря веса по непонятным причинам;
- пониженный гемоглобин;
- продолжительно держащаяся субфебрильная температура.
Колоноскопия прямой кишки показана в целях профилактики 1 раз в год пациентам в возрасте от 50 лет. Особенно это касается тех, у кого имеется плохая наследственность (у близких родственников был диагностирован колоректальный рак).
Противопоказания
Противопоказания к К. обусловлены общими и местными причинами. К общим относятся резко выраженная сердечно-сосудистая и дыхательная недостаточность, коматозные состояния. Относительными противопоказаниями являются ишемическая болезнь сердца, гипертоническая болезнь, перенесенные инфаркты и инсульты.
Местные противопоказания — заболевания и состояния толстой кишки, при которых имеется повышенная опасность нарушения целостности стенки кишки (запущенные формы язвенного колита, выраженный дивертикулит, первые дни после операций на кишке), острые воспалительные заболевания аноректальной зоны.
Эндоскопическая картина различных отделов ободочной кишки
Слизистая оболочка сигмовидной ободочной кишки розовой окраски с четко прослеживающейся нежной сосудистой сетью в подслизистой основе (цветн. рис. 1). При раздувании кишки воздухом просвет ее принимает цилиндрическую форму, но т. к. кишка постоянно изгибается в различных направлениях, то просматривается она на глубину 3—6 см. Полулунные складки слизистой оболочки довольно широкие, закруглены, плавно переходят одна в другую и имеют поперечное и косопоперечное направление. Переход нисходящей ободочной кишки в сигмовидную ободочную определяется по резкому изгибу кишки и выраженной в этом месте поперечной складке (цветн. рис. 2). Нисходящая ободочная кишка имеет характерный вид длинного прямого туннеля, ход к-рого удается обычно видеть сразу на всем протяжении, т. е. на 20—25 см. Слизистая оболочка ее по цвету мало отличается от цвета сигмовидной ободочной кишки, просвет округлой формы, складки выражены не резко, расположены в поперечном направлении и чередуются равномерно (цветн. рис. 3). Левый изгиб ободочной кишки определяется но резко выраженной косопоперечной складке, за к-рой скрыт вход в поперечную ободочную кишку (цветн. рис. 4). Просвет поперечной ободочной кишки, в отличие от нижележащих отделов, имеет довольно четко выраженную треугольную форму с равномерно чередующимися глубокими и остроконечными складками слизистой оболочки (цветн. рис. 5). В области правого изгиба ободочной кишки (цветн. рис. 6) просвет кишки несколько расширяется, складки имеют нечетко выраженное косопоперечное спиралеобразное направление. Восходящая ободочная кишка имеет цилиндрическую форму и несколько больший диаметр, чем поперечная ободочная кишка (цветн. рис. 7). Слизистая оболочка этого отдела более яркого розового цвета, с выраженным густым сосудистым рисунком, образует мягкие, идущие в поперечном направлении складки. Ход восходящей ободочной кишки удается видеть на значительном протяжении. В области слепой кишки цвет слизистой оболочки становится темнее, просвет значительно расширяется (до 6—8 см), гаустрация выражена, складки остроконечные, идут как в продольном, так и в поперечном направлении. На вершине этих складок, на медиальной стенке слепой кишки, отступя примерно 5 см от купола, открывается вход в подвздошную кишку (цветн. рис. 8). Сам илеоцекальный клапан имеет щелевидную, воронкообразную или переходную между ними форму. В одном из углублений между складками купола слепой кишки определяется устье червеобразного отростка, представляющее собой углубление диам. 2—3 см, по цвету не отличающееся от окружающей слизистой оболочки.
После введения колоноскопа за илеоцекальный клапан удается осмотреть от 10 до 30—40 см терминального отдела подвздошной кишки. Слизистая оболочка тонкой кишки ярко-розового, почти красного цвета, складки ее мелкие, волнообразные, сосудистая сеть чрезвычайно густая и тонкая.
Цветные иллюстрации
Библиография: Березов Ю. Е., Сотников В. Н. и Корнилов Ю. М. Колоноскопия в диагностике заболеваний толстой кишки, Вестн. АМН СССР, № 2, с. 65, 1972; Покровский Г. А., Стрекаловский В. П. и Кузьмин А. И. Полипэктомия из ободочной кишки, Хирургия, № 3, с. 132, 1976; Савельев В. С., Буянов В. М. и Балалыкин А. С. Эндоскопия органов брюшной полости, М., 1977; Эндоскопия при заболеваниях прямой и ободочной кишки, Атлас, под ред. В. Д. Федорова, М., 1978, библиогр.; Вanez А. У. Use of the fiberoptic colonoscope in surgery, Amer. J. Proctol., v. 25, p. 57, 1974; Кobayashi S. a. Kasugai T. Polypoid lesions of the colon and rectum with special reference to early detection of polypoid cancer, Endoscopy, v. 5, p. 117, 1973; MatsunageF. Colonofiberscopy, в кн.: Advanc, gastrointestinal endoscopy, ed. by G. Marcozzi a. M. Crespi, p. 833, Padua — L., 1972; Nagasako K. а. o. The insertion of fibercolonoscope into the cecum and the direct observation of the ileocecal valve, Endoscopy, v. 2, p. 123, 1970; Ottenjann R. Colonic polyps and coloscopic polypectomy, ibid., v. 4, p. 212, 1972.
В. М. Буянов; цветн, рис. В. M. Буянова и В. А. Романова.
При каких симптомах нужно делать колоноскопию?
Показаниями для проведения процедуры являются такие симптомы, как:
- частые запоры,
- частые повторяющиеся боли в области кишечника,
- кровянистые либо слизистые выделения из прямой кишки;
- наличие крови или слизи в кале,
- необъяснимое похудение, утомляемость,
- ощущение переполнения кишечника, склонность к частому вздутию живота, газообразованию, метеоризм,
- подготовка к различным гинекологическим операциям,
- подозрение на различные заболевания толстого кишечника,
- частые боли в животе,
- частые поносы,
- ранее выявленные полипы,
- анемия,
- наследственность – наличие родственников, страдающих онкологическими заболеваниями кишечника,
- аллергические реакции неясного происхождения,
- присутствует повышение концентрации специфичных онкомаркеров в анализе крови;
Как выполняется колоноскопия в ЦЭЛТ?
Гибкий аппарат для исследования (фиброскоп), оснащенный световодом и видеокамерой, вводится в кишку через анальное отверстие. При колоноскопии исследуется весь толстый кишечник (а это около 2 м), а также терминальный отдел тонкой кишки, что нельзя сделать при каком-либо другом исследовании. Например, такое исследование, как ректороманоскопия, позволяет обследовать только прямую кишку и дистальный отдел сигмовидной кишки (приблизительно 20 см).
Колоноскопия в нашем Центре проводится с инсуфляцией углекислого газа (CO2), а не воздуха. Этот современный метод позволяет избежать болезненных ощущений во время и после процедуры, так как газ быстро всасывается тканями из просвета кишки и не причиняет дискомфорта.
Колоноскопия позволяет выполнить биопсию любого подозрительного участка слизистой оболочки, а также удалить во время исследования выявленное новообразование (полип) с последующим гистологическим исследованием полученного материала.
Для чего выполняют колоноскопию?
Специальные манипуляции при колоноскопии
С появлением фиброволоконных эндоскопов возник новый раздел хирургии — эндоскопическая хирургия — выполнение с помощью эндоскопа ряда операций, по леч. эффективности равных полостным хирургическим вмешательствам. В первую очередь это относится к удалению полипов толстой кишки, потенциальная опасность малигнизации которых Общепризнана. Полипэктомия осуществляется гибкими петлями, вводимыми через инструментальный канал аппарата. Петлю накидывают на основание полипа, затягивают и путем смены режима резания и коагуляции производят его электроотсечение (цветн. рис. 21—24). При наличии множественных полипов электроотсечение их начинают с проксимально расположенного полипа. Эндоскопическая полипэктомия позволяет избежать лапаро- и колотомии и значительно сокращает сроки стационарного лечения больных полипозом толстой кишки. При нарушении техники операции может произойти перфорация кишки, кровотечение. Полипэктомия — технически сложная манипуляция, ее может выполнять лишь врач, хорошо владеющий методом К.
С помощью К. возможна электро-коагуляция кровоточащих участков слизистой оболочки, извлечение инородных тел, разрушение копролитов и др.
См. также Кишечник, методы исследования, патология; Эндоскопия.
Что такое колоноскопия?
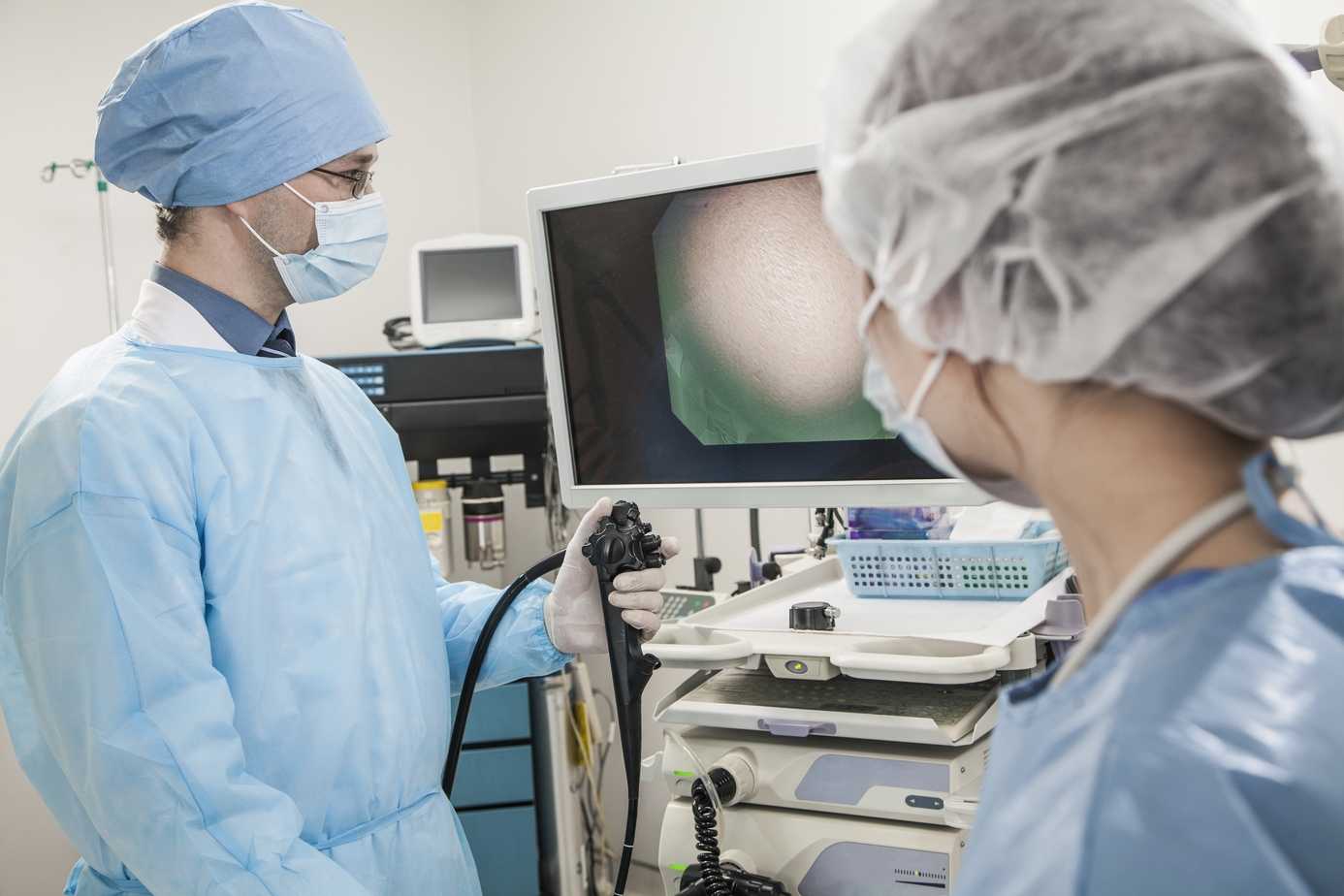
Этот метод диагностики помогает оценить состояние толстого кишечника. Для проведения исследования используется специальный инструмент – колоноскоп. Он представляет собой гибкий зонд с подсветкой, окуляром и видеокамерой. В препарате также есть трубки для подачи воздуха и щипцы для биопсии. Длина колоноскопа составляет около 160 см, что позволяет осмотреть кишечник, учитывая его изгибы.
Основные показания
Колоноскопию назначают в следующих случаях:
- при регулярных нарушениях стула: запорах или диарее;
- для диагностики неспецифического язвенного колита;
- при болезненности без определенной локализации;
- при подозрении на болезнь Крона;
- при появлении крови, слизи или гноя в кале;
- для удаления инородного предмета из кишечника;
- при внезапной потере веса или развитии анемии;
- для остановки кровотечения в толстом кишечнике;
- при наличии опухолей или полипов;
- при стенозе.
Как правильно подготовиться
Перед проведением диагностики необходимо полностью очистить кишечник для получения точных результатов. Для этого несколько дней перед процедурой рекомендуется соблюдать специальную диету. За сутки до колоноскопии и в день ее проведения назначается полная голодовка. Также рекомендуется принимать слабительные препараты, например, Эндофальк.
Во время процедуры врач может:
- Оценить состояние слизистой оболочки, наличие наложений и ее сосудистый рисунок.
- Изучить оттенок и блеск слизистой оболочки.
Продолжительность колоноскопии составляет примерно 30 минут.
Противопоказания
В некоторых случаях колоноскопия противопоказана.
Процедуру не проводят при следующих состояниях:
- при перитоните;
- в состоянии шока любого происхождения;
- при остром инфаркте миокарда;
- при стремительно прогрессирующем ишемическом колите;
- при кишечных кровотечениях;
- при легочной недостаточности;
- при больших грыжах;
- после множественных хирургических операций в тазовой области.
Также процедура не проводится у пациентов с сердечной недостаточностью.
Ощущения во время диагностики
Болезненна ли колоноскопия? Для многих людей представления об эндоскопических исследованиях связаны с болью и крайним дискомфортом. Здесь всё индивидуально.
Обычно колоноскопия сопровождается чувством распирания живота, позывами на дефекацию. Такие же ощущения возможны и после процедуры. Они связаны с наполнением кишечника воздухом (его остатками, если исследование уже окончено).
В зависимости от типа медучреждения, где планируется пройти колоноскопию, возможно применение дополнительных мер, снижающих неприятные ощущения. Это может быть местное обезболивание, использование седативных средств, а также наркоз. Последняя мера обязательна, если пациент младше десяти лет.
Как проводят процедуру?
- Продолжительность от 30 мин.
- Подготовка заключения до 20 мин.
- Общее время пребывания в клинике около 1 часа
Диагностическая эндоскопия кишечника в среднем продолжается 30 минут. Если требуется провести биопсию или лечебные манипуляции, то время увеличивается.
Основные этапы процедуры:
- Пациента просят раздеться ниже пояса, лечь на левый бок, согнуть ноги и прижать колени к животу.
- Вводят препарат, который погружает пациента в состояние «медикаментозного сна». Это помогает перенести процедуру без дискомфорта.
- Врач наносит на конец колоноскопа лубрикант и аккуратно вводит в задний проход.
- Перемещая колоноскоп, врач осматривает слизистую оболочку.
- Изображение с видеокамеры колоноскопа транслируется на экран аппарата, ведется видеозапись.
- Когда процедура завершена, врач аккуратно извлекает инструмент.

Чтобы улучшить обзор, кишку во время процедуры растягивают газом. В клиниках «Евроонко» для этого используется углекислый газ. Он обладает спазмолитическим эффектом (расслабляет мышечную ткань в кишечной стенке), а впоследствии всасывается через кишечную стенку и покидает организм намного быстрее, чем другие газы, используемые для подобных процедур.
Показания
Назначение делается, после тщательного сбора анамнеза заболевания. Поводом для проведения колоноскопии становятся:
- Жалобы пациента на устойчивые постоянные боли, имеющие локализацию в области живота.
- Наличие выделений из ануса (гноя или слизи).
- Обнаружение в каловых массах следов крови.
- Выявление нарушений работы пищеварительной системы (упорных запоров или продолжительных поносов).
- Анемия с невыясненной этиологией, резкая потеря веса, наследственная предрасположенность к раку толстой кишки.
- Подозрения на наличие в просвете полого органа инородного тела.
- Обнаружение симптомов болезни Крона, кишечной проходимости, неспецифичного язвенного колита (колоноскопия поможет подтвердить диагноз).
Кроме этого, нередко описываемую диагностическую процедуру проводят после ректороманоскопии или ирригоскопии (менее информативных тестов) для уточнения диагноза.
Как делают колоноскопию кишечника?
Непосредственно перед началом обследования пациенту может быть выдана специальная защитная одежда, в которую он должен переодеться, иначе больной просто раздевается ниже пояса. Затем он ложится на диван и принимает позу, когда колени подтянуты к подбородку. Иногда бывает, что во время обследования пациента просят изменить положение, чтобы внутренняя часть кишечника стала более заметной.
Как проходит колоноскопия без анестезии?
Перед процедурой врач проводит местное обезболивание препаратами содержащими Лидокаин. Врач осматривает область заднего прохода на предмет возможных абсцессов, свищей или геморроя, а также может провести ректальное обследование. Затем в задний проход вдувается воздух, позволяя лучше визуализировать стенки кишечника и врач начинает постепенно вводить эндоскоп. Пациент может почувствовать вздутие и распирание в животе, общий дискомфорт. Во время процедуры из тела пациента могут выделяться газы и жидкости, но это естественная реакция организма.
Во время колоноскопии, при необходимости могут быть выполнены лечебные манипуляции, такие как:
- извлечение инородных тел из толстой кишки;
- полипэктомия – при обнаружении полипа его удаляют с помощью инструментов, вводимых через рабочий канал эндоскопа,
- биопсия – извлечение фрагмента ткани с помощью щипцов или иглы эндоскопа для последующего гистопаталогического анализа;
- восстановление кишечной проходимости;
- остановка кровотечений.
Колоноскопия с анестезией
Для уменьшения болевых ощущений может быть применена седация или общий наркоз. Общий наркоз назначается детям до 12 лет, пациентам со спаечной болезнью или обширным деструктивным процессом в кишечнике и лицам с низким порогом болевой чувствительности. В иных случаях применяется седация препаратами:
- Пропофол;
- Мидазолам.
Эти препараты вводятся в вену пациента перед процедурой. Седация представляет собой введение человека в поверхностный сон, при котором ощущения от процедуры максимально притупляются и боль отсутствует.
Сколько длится колоноскопия?
Процедура может занять от 15 до 45 минут. Время проведения зависит от того, какие манипуляции будут проведены. Если предполагается забор биологического материала или другие лечебные манипуляции, то длительность колоноскопии увеличивается.
После процедуры
Сразу после обследования врач проинформирует пациента о том, были ли обнаружены признаки болезни и как будет выглядеть дальнейшее лечение. Если используется седация или наркоз, пациенту следует отдохнуть или находиться под наблюдением в течение примерно 1-2 часов после колоноскопии. В день обследования нельзя садиться за руль или управлять какой-либо другой техникой. В большинстве случаев пациент может вернуться к своей обычной диете в тот же день.
Альтернативные диагностические методики
Помимо колоноскопии, для ранней диагностики колоректального рака применяют и другие исследования:
- Анализ кала на скрытую кровь обладает точностью 62–79%, его рекомендуется проходить ежегодно. Положительный результат анализа удается получить только у 6–8 пациентов из 10 со злокачественными опухолями. Если пациент недавно принимал пищу, богатую витамином C, или витаминные препараты, красное мясо, лекарственные средства из группы нестероидных противовоспалительных препаратов, то результат может получиться ложноположительным. При положительном результате анализа требуется эндоскопия для уточнения или исключения диагноза.
- Гибкая сигмоидоскопия – эндоскопическая процедура, в процессе которой исследуется прямая кишка и нижняя часть толстой. Помогает выявить 70–80% полипов, проводится раз в 5 лет.
- Анализ фекальной ДНК в сочетании с анализом стула на скрытую кровь обычно рекомендуется проходить раз в 3 года. Точность в диагностике предраковых состояний составляет 42%, злокачественных опухолей – 92%.
- Виртуальная колоноскопия (КТ-колонография) представляет собой мультиспиральную КТ, во время которой кишку заполняют воздухом. Помогает выявлять 94% новообразований размером более 1 см и 65% полипов диаметром от 6 до 9 мм. Полипы диаметром менее 6 см не выявляются. КТ-колонографию рекомендуется выполнять раз в 5 лет. Если во время нее обнаружен полип, то для его удаления всё равно придется выполнять эндоскопическую процедуру.

Подводя итог, можно сказать, что эндоскопия кишки является наиболее точным методом ранней диагностики толстокишечных полипов и колоректального рака. Преимущества эндоскопии кишечника в том, что во время нее можно сразу выполнить биопсию и некоторые лечебные манипуляции.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Список литературы:
- С. В. Кашин, Е. Л. Никонов, Н. В. Нехайкова, Д. В. Лилеев. Стандарты качественной колоноскопии (пособие для врачей). Российский научно-исследовательский медицинский университет им. Н. И. Пирогова. Москва, 2019.
- Субботин А.М. Идеальная подготовка к колоноскопии – реальность или цель на горизонте? Этапы повышения ее качества. Регулярные выпуски «РМЖ» №28 от 10.12.2010.
- Шульпекова Ю. О. Качественная подготовка к колоноскопии – залог точной диагностики // МС. 2017. №15.
- Ивашкин В.Т., Шелыгин Ю.А., Халиф И.Л., Белоусова Е.А. и др. Клинические рекомендации российской гастроэнтерологической ассоциации и ассоциации колопроктологов россии по диагностике и лечению язвенного колита. Колопроктология, 2017, №1 (59).
- Общероссийский союз общественных объединений ассоциация онкологов россии. Клинические рекомендации по диагностике и лечению больных раком ободочной кишки. Москва, 2014.
- Никифоров П.А. , Блохин А.Ф. , Вахлаков А.Н. , Виноградова Н.Н. , Грибунов Ю.П. , Данько А.И. , Никитина С.А. Опыт 20-летнего применения колоноскопии в диагностике опухолей толстой кишки. Регулярные выпуски «РМЖ» №28 от 28.12.2003.
- K A Forde. Therapeutic colonoscopy. World J Surg. Nov-Dec 1992;16(6):1048-53. doi: 10.1007/BF02067060.
- Крушельницкий В. С., Корочанская Н. В., Дурлештер В. М., Габриэль С. А., Гучетль А. Я. Колоноскопия в диагностике и лечении полиповидных образований толстой кишки // ЭиКГ. 2013. №6.
- В. Н. Волков, В. А. Овчинников За и против виртуальной колоноскопии // Вестник Смоленской государственной медицинской академии. 2012. №1.
- Жолдыбай Ж.Ж., Аманкулов Ж.М., Абдрасилова Ж.С., Каримбаева А.М., Садибекова А.К. Виртуальная колоноскопия // Вестник КазНМУ. 2018. №3.






























