Можно ли комбинировать антикоагулянты прямого и непрямого действия?
Как уже стало понятно, антикоагулянты используются с лечебной и профилактической целью при сердечных приступах, стенокардии, эмболии сосудов различных органов, тромбозе, тромбофлебите. При острых состояниях обычно назначают антикоагулянты прямого действия, которые обеспечивают немедленный эффект и препятствуют свертываемости крови. Через 3-4 дня (при условии успешности первичного лечения) терапию могут усилить антикоагулянтами непрямого действия.
Комбинированная антикоагулянтная терапия также проводится перед операциями на сердце и сосудах, при переливании крови, а также для профилактики тромбоза. Лечение комбинацией из разных видов антикоагулянтов должно проводиться под постоянным контролем медицинских работников. В связи с увеличением частоты приступов стенокардии и пароксизмальной мерцательной аритмии, при лечении двумя видами препаратов одновременно, постоянно контролируется наличие осадка в моче, скорость свертывания крови и уровень протромбина в крови.
 Комбинированная антикоагулянтная терапия должна происходить под контролем медиков
Комбинированная антикоагулянтная терапия должна происходить под контролем медиков
Лечение комбинацией разных антикоагулянтов противопоказано при:
- геморрагическом диатезе;
- заболеваниях, сопровождающихся понижением свертываемости крови;
- во время беременности;
- нарушении функции печени и почек;
- злокачественных новообразований;
- язвенной болезни.
Также необходимо срочно прервать комбинированную терапию при появлении крови в моче.
Сдать анализ на антитромбин – стоимость
В организме человека кровь постоянно находится в жидком состоянии. Поддерживать такое состояние помогает эндогенный коагулянт, который называется антитромбин III. Антитромбин является основным плазменным белковым фактором, который синтезируется непосредственно в сосудистом эндотелии и клетках печени. Его основное действие направлено на регуляцию и угнетение процессов свертывания крови, тем самым предотвращая образование тромбов. Определение антитромбина в крови является достаточно важным лабораторным исследование в диагностике нарушений процессов свертывания. Кроме того, данная диагностическая мера позволяет выявить ряд патологий, которые могут привести к летальному исходу. Кровь на антитромбин III сдается для выяснения этиологии его дефицита, который может быть, как врожденным, так и приобретенным. Также следует провести анализ крови у людей с синдромом ДВС в комплексе с другими коагулологическими исследованиями. Анализ позволяет оценивать активность антитромбина и его количество.
Как правило, данный вид гематологического исследования проводится в частных лабораториях. Итак, чтобы сдать кровь на антитромбин 3, цена которого колеблется от 250 до 480 рублей, необходимо обратиться в одну из клиник вашего города. Это можно сделать самостоятельно без направления врача, также благодаря мобильности, высокой квалификации, а также новейшему оборудованию, на данный момент можно сдать анализ, не выходя из дома. В таком случае, если необходимо сдать на дому антитромбин III цена анализа увеличится в зависимости от того, где проживаете. В среднем стоимость выезда и забора анализа на дому выйдет около 1100 рублей. Также стоит отметить, что коммерческие медицинские лаборатории предоставляют такую услугу, как срочный анализ, результат которого можно получить в течение 2-4 часов. В том случае стоимость анализа на антитромбин (цена) будет составлять практически в два раза выше, чем при обычном выполнении исследования.
Почему уровень меняется
Антитромбин, как и большинство кровяных компонентов, время от времени может как повышаться, так и снижаться по отношению к нормальным показателям. Если речь идет о повышении, то чаще связано это с регулярным приемом препаратов, которые разжижающим образом влияют на кровь. Кроме этого, нельзя исключать:
- острую нехватку витамина К;
- острый вирусный гепатит;
- процессы воспалительного характера;
- менструацию.
Стоит отметить, что если речь идет о повышении патологической природы, то создается высокий риск кровотечений. Состояние такое представляет опасность для здоровья и жизни человека, а соответственно, требует своевременного лечения.
Пониженный показатель антитромбина III тоже может встречаться. Чаще повлиять таким образом на него может запуск каскада коагулятивной направленности. Это приводит к вероятному риску развития осложнений тромботического характера. Появляется такая особенность и в последний триместр беременности. Наблюдается такая особенность у девушек в середине менструального цикла и при приеме оральных контрацептивов или гормонов. Речь идет об эстрогенах.
Нельзя исключать и врожденный дефицит антитромбина, печеночные заболевания, синдром внутрисосудистого свертывания диссеминированного типа. Проявиться такая проблема может при сепсисе, тромбоэмболии.
О повышенном антитромбине III, как правило, говорят мало. Иной раз сами пациенты не могут разобраться понижен показатель или повышен, ведь по отношению к другим лабораторным тестам чаще применяется слово «повышенный», и люди к этому привыкли. Дело в том, что касательно антитромбина 3 действительно чаще идет речь о пониженных его значениях, то есть, о дефиците, который, исключая физиологическое падение уровня у новорожденных и при беременности (не ниже, однако, определенных концентраций) наблюдается в случаях:
- Длительного применения гормональных пероральных противозачаточных средств;
- Состояний после хирургических вмешательств, травм;
- Продолжительного постельного режима (иммобилизация конечностей, например);
- Терапии L-аспарагиназой;
- Использования высоких доз гепарина, который заметно повышает разрушение антитромбина 3 в плазме;
- Задержки процесса овуляции;
- Длительного использования кортикостероидов;
- Массивной кровопотери;
- Генетически обусловленной недостаточности данного антикоагулянта, в том числе, возрастной наследственной тромбоэмболии;
- Синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), коагулопатии потребления;
- Повреждений печеночной паренхимы с нарушением функции печени, обеспечивающей синтез белка (печеночная недостаточность, цирроз, рак);
- Злокачественных опухолевых процессов;
- Тромбозов;
- Септических состояний;
- Шока;
- Применения высоких доз препаратов крови (фибриноген, криопреципитат, фибриностат), предназначенных для остановки кровотечений;
- Нефротического синдрома, когда с мочой теряется большое количество АТ III.
Случаев, когда данный естественный антикоагулянт повышен, значительно меньше:
- Острый гепатит вирусного происхождения;
- Лечение непрямыми антикоагулянтами;
- Недостаток витамина К;
- Холестаз;
- Воспалительные процессы (острые и хронические).
- Терапия анаболическими гормонами.
Недостатки антагонистов витамина К
Варфарин — настоящий «старожитель» фармацевтического рынка
До конца 2010 года антагонист витамина К (варфарин) был единственным пероральным антикоагулянтом, одобренным всемирной организацией здоровья, для профилактики тромбоэмболических осложнений у пациентов с неклапанной фибрилляцией предсердий и лечения венозной тромбоэмболии. За полвека фармацевты подробно изучили эффективность препарата, а также четко определили недостатки и побочные эффекты.
К самым распространенным можно отнести:
- узкое терапевтическое окно (для отравления достаточно выпить минимальное количество таблеток);
- взаимодействие с продуктами, богатыми витамином K (прием таблеток в сочетании с ежедневным употреблением зеленых овощей может привести к гиперкалиемии);
- задержка антикоагулянтного эффекта (это значит, что между началом терапии и получением первых результатов должно пройти несколько недель). Для профилактики венозного тромбоза такой срок является слишком длительным;
- необходимость частого мониторинга состояния крови и корректировки дозы;
- возможность возникновения кровоподтеков и кровотечений.
Механизм действия антикоагулянтов
Это препараты, которые оказывают влияние на свертываемость крови, применяются для снижения риска формирования тромба.
Из-за образования закупорки в органах или сосудах может развиться:
- Гангрена конечностей;
- Ишемический инсульт;
- Тромбофлебит;
- Ишемия сердца;
- Воспаление сосудов;
- Атеросклероз.
По механизму действия антикоагулянты подразделяются на лекарственные средства прямого/непрямого действия:
«Прямые»
Воздействуют непосредственно на тромбин, понижая его активность. Эти препараты являются дезактиваторами протромбина, ингибиторами тромбина и тормозят тромбообразование. Чтобы не допустить внутренних кровотечений, нужно контролировать показатели свертывающей системы.
Прямые антикоагулянты быстро попадают в организм, всасываются в ЖКТ и достигают печени, оказывают лечебное действие и выводятся наружу с мочой.
Их делят на следующие группы:
- Гепарины;
- Низкомолекулярный гепарин;
- Гирудин;
- Натрия гидроцитрат;
- Лепирудин, данапароид.
Гепарин
Самым распространенным веществом препятствующим свертыванию является Гепарин. Это антикоагулянтный препарат прямого действия.
Он вводится внутривенно, внутримышечно и под кожу, а также используется в виде мази как местное средство.
К гепаринам относятся:
- Адрепарин;
- Надропарин натрия;
- Парнапарин;
- Дальтепарин;
- Тинзапарин;
- Эноксапарин;
- Ревипарин.
Противотромботические препараты местного действия имеют не очень высокую эффективность и незначительную проницаемость в ткани. Используются для лечения геморроя, варикоза ног, синяков.
Чаще всего с гепарином применяются следующие средства:
- Гепариновая мазь;
- Лиотон гель;
- Венолайф;
- Тромблесс гель;
- Троксевазин НЕО;
- Гепатромбин.
Гепарины для подкожного и внутривенного введения – снижающие свертываемость препараты, которые индивидуально подбираются и не заменяются один другим в процессе лечения, поскольку не являются равнозначными по действию.
Активность данных препаратов достигает максимума примерно через 3 часа, а длительность действия составляет сутки. Эти гепарины блокируют тромбин, уменьшают активность плазменных и тканевых факторов, препятствуют формированию фибриновых нитей и предотвращают слипание тромбоцитов.
Для профилактики тромбозов и тромбоэмболий назначают Ревипарин и Гепарин.
Гидроцитрат натрия
«Непрямые»
Оказывают влияние на биосинтез побочных ферментов свертывающей системы. Они не подавляют активность тромбина, а полностью уничтожают его.
Кроме антикоагулянтного воздействия, препараты этой группы оказывают расслабляющее воздействие на гладкую мускулатуру, стимулируют кровоснабжение миокарда, выводят из организма ураты и оказывают гипохолестеринемическое воздействие.
«Непрямые» антикоагулянты назначают при лечении и профилактике тромбозов. Их применяют исключительно внутрь. Форма таблеток применяется длительно в условиях амбулатории. Резкая отмена приводит к повышению протромбина и тромбозу.
К ним относятся:
| Вещества | Описание |
|---|---|
| Кумариновые | Кумарин в естественных условиях содержится в растениях (доннике, зубровке) в форме сахаров. При лечении тромбоза впервые был использован дикумарин – его производное, выделенное из клевера в 20-х годах прошлого века. |
| Производные Индан -1,3-дион | Представитель – Фенилин. Данный пероральный препарат выпускается в таблетках. Действие начинается через 8 часов после приема, а максимальная эффективность наступает спустя сутки. При приеме необходимо проверять мочу на наличие крови, а также контролировать протромбиновый индекс. |
К «непрямым» относятся препараты:
- Неодикумарин;
- Варфарин;
- Аценокумарол.
Варфарин (ингибиторы тромбина) нельзя принимать при некоторых болезнях печени и почек, тромбоцитопении, при склонности к кровотечениям и острых кровотечениях, во время беременности, при ДВС-синдроме, врожденной нехватке протеинов S и С, лактазной недостаточности, если нарушается всасываемость глюкозы и галактозы.
Главный недостаток Варфарина – повышенный риск развития кровотечений (носовых, желудочно-кишечных и других).
Препараты антикоагулянты нового поколения
Особенностью лекарств является возможность не производить постоянный контроль показателя свертываемости крови (МНО). Если судить по этому свойству, то новые препараты превосходят Варфарин по удобству применения. Однако, высокая цена лекарств ограничивает их доступность, что является существенным недостатком.
В перечень препаратов антикоагулянтов нового поколения входят:
1. Ксарелто (Германия). Активным компонентом медикаментов является ривароксабан. Клинические исследования доказали высокую эффективность данного средства. Прост в применении. Не привязывает пациентов к постоянной сдачи анализов.
Стоимость таб.15 mg 28 шт. — 2700 руб.
2. Эликвис (США). Основное действующее вещество апиксабан восстанавливает проходимость вен. Применяется для профилактики кардиоэмболического инсульта. Не требует систематического контроля гемостаза.
Цена таблеток 5 mg 60 штук — 2400 р.
3. Прадакса (Австрия). Главным компонентом лекарства дабигатрана этексилат. Назначается при венозных и системных тромбоэмболиях, в том числе поражении лёгочной артерии после тяжёлых травм и сложных операций.
Хорошо переносится. Во время медикаментозной терапии практикующие врачи отмечают низкий риск кровотечений.
Капсулы 110 mg 30 шт. — 1750 рублей.
Описание
Место синтеза антитромбина III – печень и внутренняя стенка сосудов или эндотелий. По строению это двухкомпонентный белок, находящийся в плазме. Форменные элементы или клетки крови не слипаются благодаря именно этому веществу, чтобы кровь оставалась жидкой. Это первичный фактор коагуляции, который постоянно присутствует в крови и контролирует ее жидкое состояние, его уровень не зависит от того, требуется ли в данный момент образование сгустка или нет.
Если повреждается кровеносный сосуд, включается коагуляционный каскад или последовательность биохимических реакций, приводящих к закрытию раны тромбом и остановке кровотечения…
АТ III управляет этим процессом, по его «команде» образование тромба останавливается. Образуется именно такой сгусток, который требуется для закупорки раневого просвета – не больше и не меньше. АТ III необратимо связывает основной белок, который образует сгустки – тромбин. Тромбин образует каркас, на котором собирается сгусток. Без этого каркаса синтез тромба невозможен.
Самостоятельное связывание происходит медленно, нарастает постепенно. Если добавить гепарин, то связывание тромбина ускоряется в разы. Поэтому АТ III имеет другое название – кофактор или «ускоритель» гепарина. Антитромбин III состоит из двух функциональных частей – одна часть необратимо связывает гепарин, другая его ингибирует или сдерживает и тормозит.
Если уровень АТ III низкий, то человек попадает в зону риска тромбозов. Дефицит антитромбина III может быть врожденным и приобретенным. При врожденной форме тромбозы случаются уже в возрасте 20-30 лет, что вызывает инфаркты и инсульты.
Чаще дефицит этого вещества бывает приобретенным, различают две его формы. В одном случае АТ III имеет нормальную структуру, но его количество недостаточное. В другом – количество нормальное, но структура неполноценная, из-за чего вещество не может выполнять свою функцию.
По этому показателю судят о возможностях и ресурсах противосвертывающей системы крови, это обязательный компонент коагулограммы.
Главное проявление недостатка АТ III – тромбозы, возникающие в артериях и венах различных органов. Повышенный уровень этого показателя говорит о риске кровотечений.
У беременных женщин свертывающая система работает интенсивно, у них нормальные показатели отличаются от таковых у здоровых людей.
Читать полностью
Антитромбин III — 400 руб.
Срочный анализ — 800 руб.
Сроки выполнения
Обычный – 1 день.
Срочный – 1,5 — 2 часа.
Показания
- подбор лечения для профилактики тромбозов у лежачих больных
- подготовка к хирургической операции
- беременность и подготовка к родам
- травмы различных органов
- венозный тромбоз
- контроль лечения антикоагулянтами
- патологическое менструальное кровотечение
- острая фаза вирусного гепатита
- дефицит витамина К
Материал для анализа
Плазма крови (цитрат). Материал должен быть доставлен в лабораторию в течение 2-х часов от момента взятия крови или заморожен при температуре -20 гр С
Подготовка к исследованию
Материал – венозная кровь, которую берут утром натощак после ночного перерыва в еде от 8 до 14 часов. За сутки до забора крови нельзя перегружаться физически и пить спиртное. Питьевая вода не ограничивается. В срочных случаях допускается забор крови через 4 часа после еды.
Антикоагулянты прямого действия
Среди возможных показаний к применению:
Тромбозы любой локализации. Как правило, процесс поражает крупные сосуды нижних конечностей. Характерная черта — образование сгустков из форменных клеток и белка-фибрина, перекрывающих просвет структур.
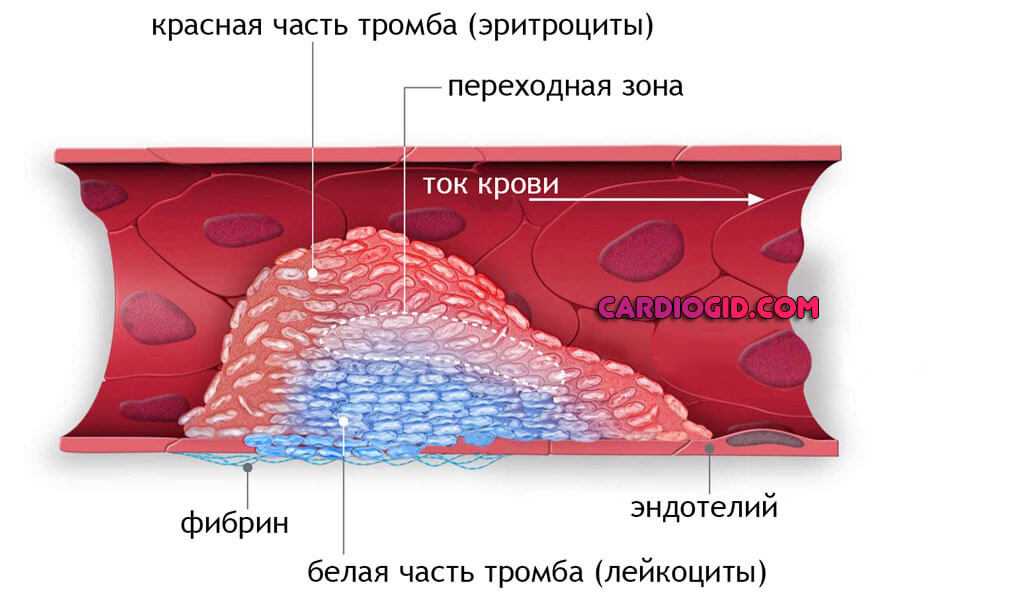
Нормальное кровообращение изменяется, становится слабым и недостаточным для питания тканей. Антикоагулянты способны помочь в рамках начальных стадий патологического процесса. Далее уже не обойтись без тромболитиков.

ТЭЛА. Поражение легочной артерии. Встречается в практике специалистов часто. Сопровождается стремительным ростом давления, проблемами в работе сердца. Если перекрытие просвета сосудов не столь велико, еще есть шансы на восстановление. Антикоагулянты прямого действия применяются в качестве вспомогательного противотромботического средства.

Тромбофлебит. Типично образование сгустков с одновременным развитием воспалительного процесса со стороны сосудов. Сопровождается куда более тяжелым состоянием, восстановление проводится в стационаре.
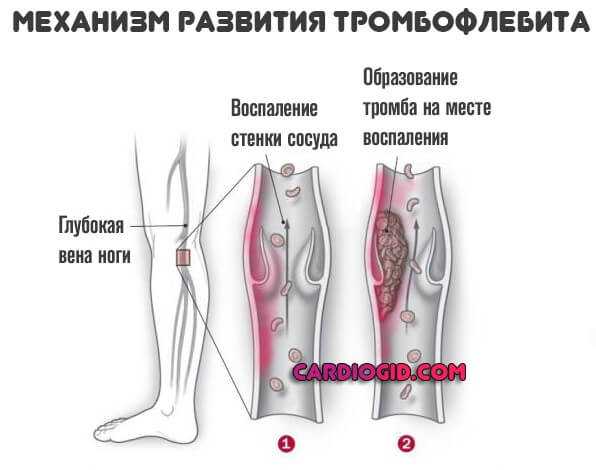
Стенокардия. Острое нарушение кровотока в сердечных структурах, однако, степень расстройства еще не достигает критической точки. Потому обширного отмирания тканей мышечного органа не происходит. Шансы на восстановление все еще есть, причем без последствий.
Инфаркт миокарда в острой фазе. Применение антикоагулянтов возможно на любой стадии патологического процесса. Наибольший полезный эффект наблюдается при назначении в начальную фазу. В период реабилитации после ИМ прием необходим в силу высоких рисков образования сгустков.
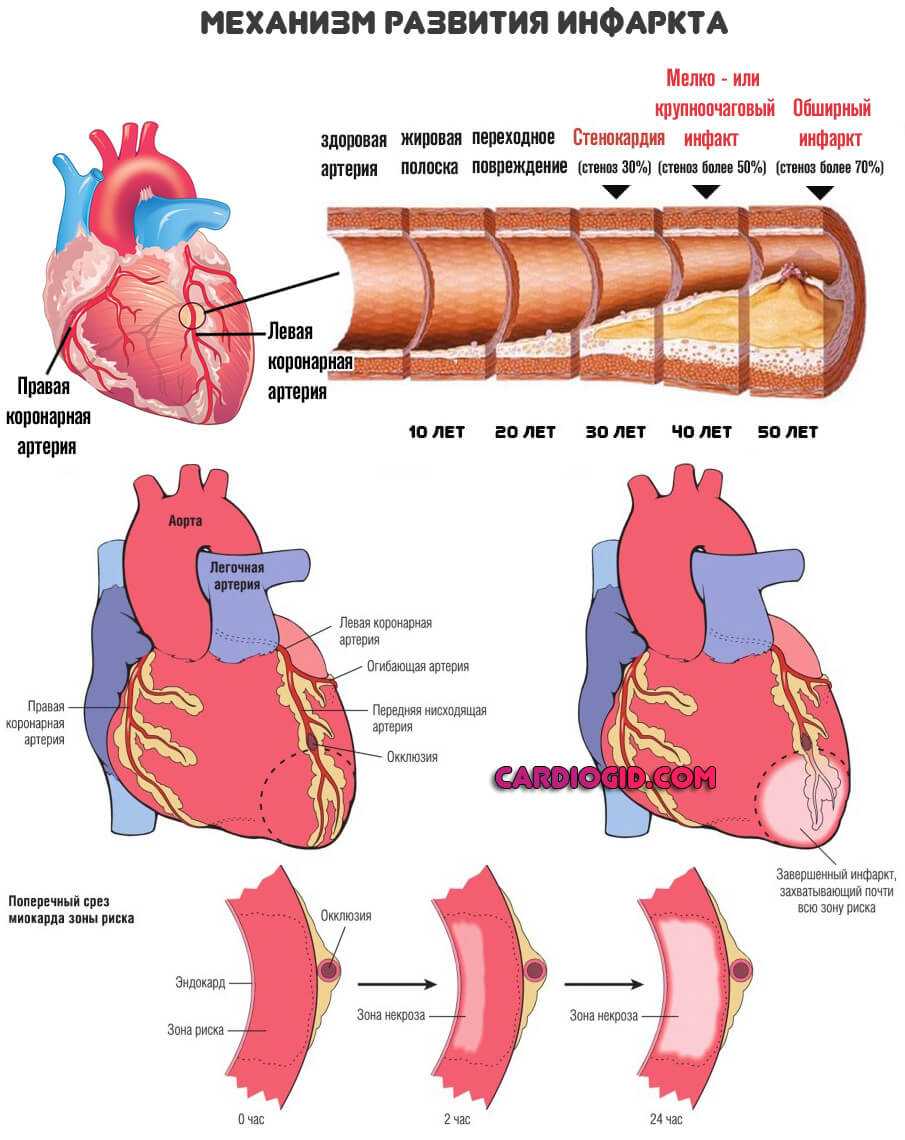
- ДВС-синдром в фазе тромбического поражения.
- Аутоиммунные расстройства со стороны почек, также системные патологические процессы по типу красной волчанки. Применение возможно на любой стадии.
- Нарушения микроциркуляции. В рамках профилактических мероприятий. Однако использовать антикоагулянты допустимо только короткими курсами. Под контролем специалиста.
- Геморрой. В качестве мазей для наружного применения.
Список препаратов
Гепарин для местного использования — классическая форма медикамента. Назначается при гематомах, на начальных стадиях варикозного расширения вен.
Концентрация действующего компонента минимальна, потому и вероятность побочных эффектов при правильном применении незначительна.
Список антикоагулянтов прямого действия: Гепарин, Лиотон, Венолайф, Гепатромбин, Гепариновая мазь. Частично компонент присутствует в мази Троксевазин.
Средства для внутреннего приема. Используются для лечения системных заболеваний, когда ограничиться местным воздействием невозможно.
Сюда относят два подтипа лекарств:
- Первые — гепарины с низкой молекулярной массой. Перечень наименований препаратов: Клексан, Кливарин, Фрагмин, Фраксипарин, Гемапаксан, Тропарин. Они обеспечивают быстрый эффект и сравнительно мощный, влияют на прочие факторы свертывания помимо тромбина, на него же в меньшей мере. Применяются по показаниям, в качестве экстренных средств или для терапии хронических болезней.
- Вторые — гепарины со средней молекулярной массой. Распространенное наименование — Кибернин.
Список препаратов антикоагулянтов куда шире, однако, ключевые представленные на фармацевтическом рынке как раз и основаны на названном веществе.
Противопоказания
Характерные основания для отказа от применения:
- Кровотечения любой локализации. Не миновать усиления процесса, что в конечном итоге станет смертельным для пациента.
- Доказанные нарушения свертывания. При различных заболеваниях, будь то тромбоцитопатии, расстройства выработки особых веществ, участвующих в агрегации форменных клеток.
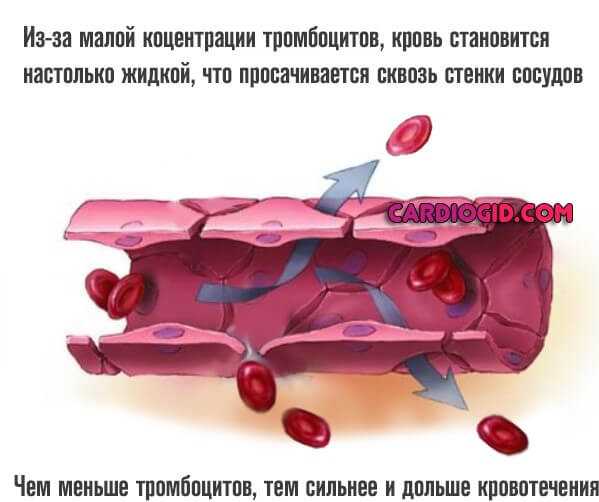
Инсульт геморрагического типа. Сопровождается разрушением сосуда в области головного мозга. При параллельном применении прямых антикоагулянтов развивается крупная гематома, компрессирующая нервные ткани. Это путь к смерти.
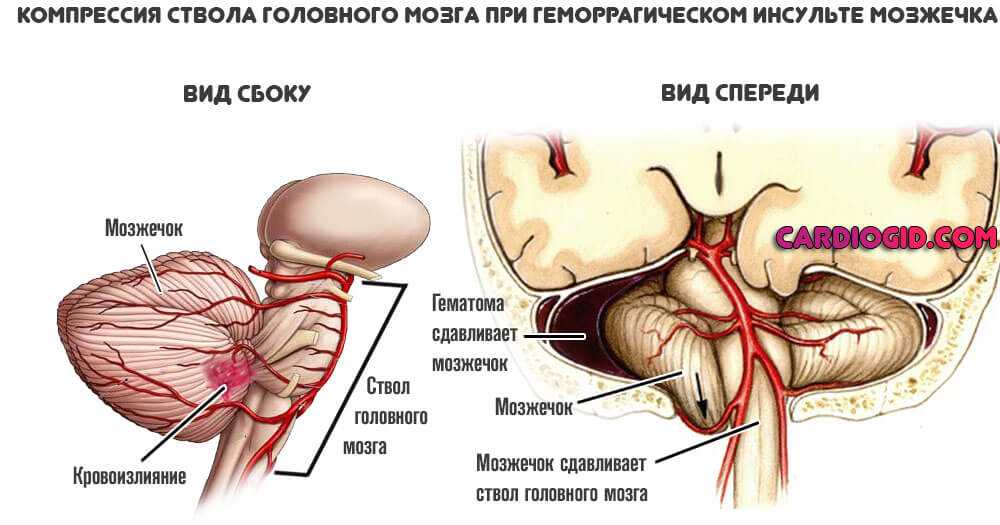
Аневризмы. Стеночные выпячивания артерий.
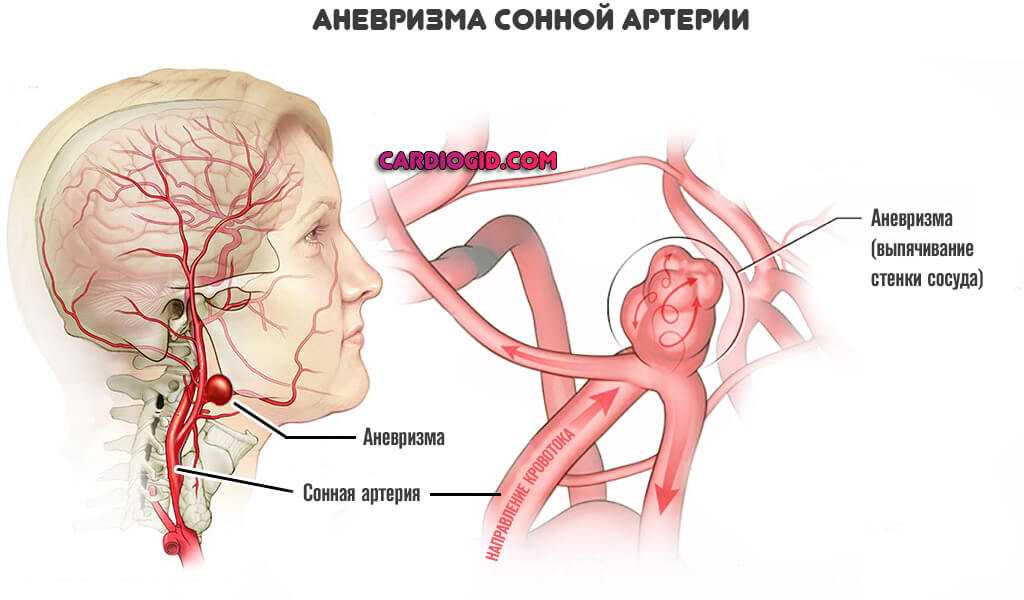
- Злокачественная гипертензия. Стабильный стремительный рост давления до критических отметок.
- Патологии желудочно-кишечного тракта. Особенно язвенного характера, потенциально способные спровоцировать кровотечения.
- Недавно проведенные операции. Любой локализации.
- Индивидуальная непереносимость компонентов препаратов. Аллергические реакции.
Перечень не полный. Требуется оценка списка в аннотации к конкретному наименованию.
Побочные эффекты
Наиболее распространенные:
- Кровотечения.
- Образование гематом.
- Диспепсические явления.
- Изменение цвета кожи, бледность.
- Головная боль, слабость. Нарушения со стороны нервной системы.
- Сыпь. Аллергические реакции.
Противопоказания
Антикоагулянтные препараты строго противопоказаны больным со следующими состояниями:
- любые кровотечения;
- тромбоцитопения;
- аневризмы;
- эндокардит;
- перикардит;
- травмы селезенки, печени, почек и артерий;
- болезнь Крона, неспецифический язвенный колит;
- кавернозный тебуркулез легких;
- недавно проведенная биопсия печени или почек;
- недавно перенесенные вмешательства на спинном и головном мозге, офтальмологические операции;
- нарушения гемостаза;
- злокачественные новообразования (если есть необходимость – только под строгим контролем лечащего врача);
- гемобластозы;
- повышенное артериальное давление;
- геморрагическая ретинопатия;
- невозможность проведения адекватного контроля терапии из-за расстройств личности больного (алкогольная зависимость, психические заболевания и др.).
Нужно учитывать наличие у больного признаков малых кровотечений, к которым относят:
- Беспричинное появление синяков и гематом на коже.
- Кровоточивость десен.
- Носовые кровотечения.
- Появление крови в экскрементах.
- Красноватый цвет мочи.
Помимо этого, НАК противопоказаны в первые три месяца беременности из-за эмбриотоксического эффекта – они вызывают дефекты лицевых костей, укорочение конечностей и другие порока развития плода.
Часто антикоагулянты приводят к внутриутробной гибели плода или геморрагическим проявлениям сразу после рождения. Если во время вынашивания ребенка возникает необходимость приема антитромботических препаратов, женщине могут быть назначены нефракционированные или низкомолекулярные гепарины.
Они не проникают через плацентарный барьер, однако решение об использовании тех или иных лекарств принимает только врач.
Если в период приема АК запланирована операция, их прием прекращают за 48 часов до вмешательства, и возобновляют после его завершения.
При этом перед малыми вмешательствами достаточно пропустить один прием лекарства, а пациентам с высоким риском развития тромботических осложнений прием препарата не отменяют.
Виды антикоагулянтов
Препараты делятся на несколько типов в зависимости от их действия и способа применения. Различают два основных вида:
- Прямые антикоагулянты. Влияют на тромбин и снижают его активность. Активные вещества ингибируют тромбин, протромбин, тормозят образование сгустков. Попадая в организм, быстро адсорбируются, попадают в печень и выводятся почками. Оказывают быстрое лечебное действие, но во время приема следует следить за показателями коагулограммы, чтобы предотвратить внутренние кровотечения;
- Непрямые антикоагулянты. Воздействуют на синтез других ферментов системы свертывания. Они не только подавляют активность тромбина, но и полностью его нейтрализуют. Эти лекарства используются борьбы с эмболиями как в терапевтических целях, так и в профилактических. Улучшают микроциркуляцию в сосудах и очищают их от пробок из тромбоцитов. Применяются внутрь в форме таблеток. Недопустима резкая отмена назначенных лекарств.
Отдельно можно выделить антиагреганты. Эти лекарственные средства уменьшают свертываемость крови, подавления агрегации тромбоцитов и эритроцитов. Они не являются основными лекарствами от тромбозов. Задача антиагрегантов — усилить действие антикоагулянтов в борьбе с тромбообразованием. Эти препараты обладают сосудорасширяющими, противовоспалительными, обезболивающими, жаропонижающими и спазмолитическими свойствами. Главный представитель таких лекарств — Ацетилсалициловая кислота.
Стоит выделить низкомолекулярные гепарины. Они не часто вызывают побочные эффекты и активно вытесняют обычный гепарин из медицинской практики. Эти фармпрепараты обладают фибринолитической активностью, высокой биодоступностью, благодаря маленькому размеру молекулы и низким риском развития кровопотерь. Поэтому они часто используются как в терапевтической, так и в хирургической практике. Препараты данной группы инактивируют синтез тромбина и факторы, отвечающие за свертывание крови.
Сравнение безопасности Варфарина и Варфарин-никомеда
Безопасность препарата включает множество факторов.
При этом у Варфарина она достаточно схожа с Варфарин-никомедом
Важно, где метаболизируется препарат: лекарственные вещества выделяются из организма либо в неизмененном виде, либо в виде продуктов их биохимических превращений. Метаболизм протекает спонтанно, но чаще всего задействует основные органы, такие как печень, почки, лёгкие, кожу, мозг и другие
При оценивании метаболизма у Варфарина, также как и у Варфарин-никомеда мы смотрим, какой орган является метаболизирующим и наколько критично действие на него.
Соотношение риска к пользе – это когда назначение лекарственного препарата нежелательно, но оправдано при определенных условиях и обстоятельствах, с обязательным соблюдением осторожности применения. При этом у Варфарина нет никаих рисков при применении, также как и у Варфарин-никомеда
Также при рассчете безопасности учитывается проявляются ли только аллергические реакции или же возможная дисфункция основных органов. В прочем как и обратимость последствий от использования Варфарина и Варфарин-никомеда.
Способ применения и дозировка
Прадаксу принимают внутрь, запивая водой. Вскрывать капсулу не следует. Прием пищи на эффективность препарата влияния не оказывает.
Выдавливать капсулы через фольгу не следует.
Суточную дозу принимают в 1 или 2 приема.
Рекомендованный режим дозирования:
- ВТЭ после операций на опорно-двигательном аппарате: 1 раз в день по 2 капсулы по 110 мг, при умеренных функциональных нарушениях почек – по 2 капсулы по 75 мг. После эндопротезирования коленного и тазобедренного сустава (через 1-4 часа после завершения операции): начальная доза – 1 раз в день по 1 капсуле 110 мг, затем разовую дозу увеличивают в 2 раза, не увеличивая кратность приема. Длительность приема: коленный сустав – 10 дней, тазобедренный сустав – 28-35 дней. В случае если гемостаз не достигнут, терапию откладывают. Если прием препарата начат позже, суточная начальная доза составляет 220 мг;
- Инсульт, системная тромбоэмболия и снижение сердечно-сосудистой смертности у пациентов с фибрилляцией предсердий: 2 раза в день по 1 капсуле 150 мг. Препарат рекомендуется принимать пожизненно;
- Острый ТГВ и/или ТЭЛА: 2 раза в день по 1 капсуле 150 мг после парентерального лечения антикоагулянтом (продолжительность – не меньше 5 дней). Длительность курса – до полугода;
- Рецидивирующий ТГВ и/или ТЭЛА: 2 раза в день по 1 капсуле 150 мг. Длительность курса определяется индивидуальными факторами риска (возможен пожизненный прием препарата).
Перед назначением терапии пациентам с функциональными нарушениями почек нужно оценить клиренс креатинина (при клиренсе креатинина менее 30 мл/мин применение препарата не рекомендовано).
При проведении профилактики ВТЭ после операций на опорно-двигательном аппарате у больных с клиренсом креатинина 30-50 мл/мин суточную дозу следует уменьшить до 150 мг. При назначении препарата по остальным показаниям при клиренсе креатинина больше 30 мл/мин коррекция не требуется.
Перед назначением терапии пациентам пожилого возраста необходимо оценить функцию почек. В дальнейшем ее оценивают не реже 1 раза в год. Коррекция схемы применения препарата зависит от тяжести функциональных нарушений почек.
Пациенты, вес которых меньше 50 кг, нуждаются в медицинском наблюдении за состоянием здоровья.
При проведении профилактики ВТЭ после операций на опорно-двигательном аппарате при сочетанном применении с активными ингибиторами Р-гликопротеина (амиодароном, верапамилом или хинидином) дозу Прадаксы уменьшают до 2 капсул по 75 мг в день. Начинать лечение одновременно с верапамилом и подключать его к терапии в дальнейшем не рекомендовано. В остальных случаях коррекция дозы не требуется.
Повышенный риск кровотечений обуславливают несколько факторов: возраст от 75 лет, сочетанное применение с ингибиторами Р-гликопротеина, умеренные функциональные нарушения почек (клиренс креатинина – 30-50 мл/мин), анамнестические данные о желудочно-кишечных кровотечениях. В зависимости от их наличия может потребоваться коррекция схемы приема препарата:
- Профилактика инсульта, системной тромбоэмболии и снижение сердечно-сосудистой смертности у больных с фибрилляцией предсердий: один или более факторов – 2 раза в день по 1 капсуле 110 мг;
- Лечение острого и профилактика рецидивирующего ТГВ и/или ТЭЛА и профилактика смертельных исходов, связанных с этими заболеваниями: несколько факторов – терапию проводят только после оценки соотношения польза/риск (из-за отсутствия клинических данных).
При переходе с Прадаксы к парентеральному применению антикоагулянтов во время проведения профилактики ВТЭ после операций на опорно-двигательном аппарате антикоагулянты вводят через 24 часа после приема последней дозы препарата Прадакса, в остальных случаях – через 12 часов.
При обратном переходе вместо отменяемого антикоагулянта первую дозу Прадаксы назначается в течение 2 часов перед очередной инъекцией альтернативной терапии либо одновременно с прекращением постоянной инфузии.
При пропуске приема разовой дозы удваивать следующую дозу не следует.
Как выбрать нужный препарат

Выбор антикоагулянта для лечения тромбоэмболических заболеваний должен осуществляться врачом исходя из ряда факторов, таких как:
- Возраст и общее состояние пациента;
- Тяжесть заболевания и его источник;
- При наличии каких-либо других заболеваний или состояний (например, сердечная недостаточность, гипертензия, диабет и т. д.);
- Совместимость с другими лекарственными средствами, которые человеку можно принимать.
Наиболее часто используемыми антикоагулянтами являются Варфарин, Тинзапарин, Дабигатран, Парнапарин, Ривароксабан, Апиксабан. Эти препараты эффективны, неплохо переносятся пациентами и имеют минимум нежелательных последствий
В любом случае врач будет опираться на клиническую картину заболевания и конкретные особенности каждого пациента, чтобы выбрать оптимальную схему лечения. Неадекватная терапия способна нанести вред организму и стать причиной серьезных осложнений.






























