Осложнения
Аденоиды опасны не только местным воспалением, но и влиянием на другие органы. Из-за несвоевременной диагностики патологии, недостаточного лечения, возникают осложнения. Некоторые осложнения не поддаются лечению.
Вот почему так важно вовремя обратиться за медицинской помощью.
Опасные осложнения:
- сдавление среднего уха увеличенными аденоидами и резкое снижение слуха.
- регулярные простудные заболевания. Хронически воспаленные аденоиды снижают иммунитет и становятся резервуаром инфекции в носовой полости.
- хроническое кислородное голодание мозга.
- нарушение речи. Из-за заложенного носа ребенок постоянно дышит ртом. Из-за этого деформируется череп, формируется неправильный прикус.
- отиты. Из-за закрытия аденоидами слуховой трубы, в ней формируется хронический очаг воспаления.
- другие ЛОР — заболевания.
Как не заразится аденоидитом
Чтобы избежать заражения инфекционными болезнями, вызывающими аденоидит, необходимо следовать простым мерам профилактики:
- Подключить здоровое питание. Употреблять фрукты и овощи. Есть витаминизированную пищу или специальные комплексы-препараты.
- Осуществлять постепенную закалку организма.
- Чаще выезжать на природу, дышать чистым воздухом. Соблюдать температурный режим. Желательно периодически бывать на море.
- Использовать противовирусные препараты во время погодных перемен и эпидемий.
- Врачи рекомендуют правильно и своевременно проводить терапию, при подозрении на гипертрофию миндалин немедленно вести ребенка к врачу на диагностику. После лечения простуды, ОРЗ, ОРВИ пройти осмотр еще раз.
Вопреки страху и боязни многих родителей, аденоидит не заразен. Единственное исключение – развитие патологии на фоне инфекционных болезней. В таком случае окружающим передаются вирусы или бактерии, а увеличение миндалин – последствие их развития.
Заразен ли аденоидит можно узнать, посмотрев видео.
Симптомы и признаки аденоидита у детей 1, 2, 3 степени
Воспалительный процесс в области глоточной миндалины связан с инфекционно-аллергической природой. Симптомы аденоидита похожи на симптомы ангины. Опасность этого заболевания заключается в том, что его продолжительное течение или неполное лечение может привести к патологии других внутренних органов.
Аденоиды подразделяются на три стадии:
- В первой степени характеризуется нормальным дыханием в течение дня, но во время сна у ребенка аденоиды увеличиваются, что может затруднять прохождение воздуха.
Также выделяются следующие признаки:
- постоянное насморк;
- громкое дыхание во время сна, храп;
- затруднения в работе слуховой трубы, что может вызвать частые воспаления уха и проблемы с слухом;
- присоединение бактериальной инфекции сопровождается повышением температуры тела.
Одним из серьезных результатов ранней стадии заболевания является быстрое переход во вторую стадию.
- Когда миндалины разрастаются до такого размера, что они закрывают ⅔ сошника, это называется второй степенью.
В результате:
- ребенок испытывает затруднения с дыханием круглосуточно, что приводит к дыханию через рот;
- храп во время сна;
- постоянный насморк;
- ослабление иммунитета и увеличение частоты простудных заболеваний;
- проблемы с ушами, что может привести к нарушению слуха;
- гнусавость и затруднения в произношении;
- кашель по утрам;
- боль в горле;
- нарушение сна.
- Третья степень представляет собой наибольшую сложность:
- растущая аденоидная ткань, которая полностью блокирует носоглотку, препятствует нормальному поступлению воздуха, из-за чего ребенок вынужден дышать через рот;
- во время еды рот остается немного открытым;
- происходит постепенное формирование особенного вида лица из-за аденоидов (верхняя челюсть становится уже, лицо вытягивается, прикус меняется).
В зависимости от тяжести увеличения тканей, специалисты определяют необходимое лечение аденоидов у детей. Операция может быть избежана лишь при своевременном вмешательстве врачей.
Возбудители аденоидита
Авторы обращают внимание фармацевтов и врачей на то, что главной причиной возникновения воспаления аденоидных вегетаций являются вирусные или бактериальные агенты .
Актуальной темой остаётся вид бактериального микроорганизма, провоцирующего переход острого аденоидита в хронический. Есть версия, что хронизацию процесса вызывает Streptococcus pneumoniae . Существует и мнение, что основным возбудителем хронического аденоидита является Haemophilus influenzae и Moraxella catarrhalis.
Согласно исследованиям I. Brook и соавторов (2001) с поверхности аденоидных вегетаций выделяли:
- Haemophilus influenzae — 64,4 %;
- Moraxella catarrhalis — (35,6 %) .
Согласно другим данным, Haemophilus influenzae обнаруживалась в 66,7 % случаев . Но большинство научных исследований говорят, что на первом месте среди провоцирующих факторов возникновения хронического аденоидита у детей стоит Staphylococcus aureus. Частота его колеблется, по данным разных источников, от 21,2 % до 23 % . Отечественная литература даёт немного другую статистику:
- с поверхности глоточной миндалины выделено — в 32 % случаев;
- непосредственно из ткани — в 45 % случаев .
Авторы, проводя исследование, выявили, что ведущим бактериальным возбудителем, приводящим к хроническому аденоидиту у детей, является золотистый стафилококк. Он был обнаружен у 50 % обследуемых, а у пациентов с гатроэзофагальной рефлюксной болезнью частота выявления золотистого стафилококка составляла 70–75 % , что связано со снижением местного иммунитета из‑за регулярного заброса в носоглотку кислого содержимого.
Авторы отмечают, что все бактериальные агенты в носоглотке у больных с хроническим аденоидитом располагаются в виде биопленок. Исследования J. Coticchia и соавторов подтверждают этот факт — учёные обнаружили биопленки у детей с хроническим аденоидитом в 94,9 % случаев, а в ткани миндалины, которая была удалена у больных — в 1,9 % случаев. Так как возбудители практически не проникают в само тело миндалины, а находятся на её поверхности, системная антибиотикотерапия оказывается неэффективной у большинства пациентов.
Научных подтверждений того, что грибковая флора может быть причиной хронического аденоидита нет . Но всё же в российских источниках присутствуют единичные исследования, говорящие о развитии заболевания после воздействия грибковых агентов. Согласно данным А. И. Мачулина , в 33,3 % случаев у пациентов с хроническим аденоидитом была обнаружена грибково-бактериальная инфекция.
Точных данных о возникновении болезни под воздействием атипичных возбудителей, таких как Chlamydophila pneumoniae, Mycoplasma pneumoniae не обнаружено . Мнения авторов, изучающих этот вопрос, разнятся:
- G. Piacentini и соавторы — в 55 образцах тканей глоточной и нёбной миндалин выявлены Mycoplasma pneumoniae обнаружены в 10,9 % случаев, Chlamydophila pneumoniae — в 18,2 % ;
- L. Drago и соавторы — в 44 образцах ткани аденоидов Chlamydophila pneumoniae определены в 4,8 % случаев, а Mycoplasma pneumoniae не выявлены.
Причины появления аденоидов
В глоточной миндалине у детей происходит захват и уничтожение вредной флоры. Исход борьбы зависит от активности антигенной стимуляции извне и напряженности иммунной системы. Постоянные и длительные нагрузки на лимфоглоточное кольцо увеличивают риск возникновения острого аденоидита у детей. Развитие фактора напрямую влияет на лечение острого и хронического аденоидита у детей. Основные причины формирования аденоидных вегетаций:
- острые вирусные инфекции;
- хронические очаги воспаления носоглотки у детей (ринит, синусит, тонзиллит);
- детские инфекционные заболевания (корь, ветряная оспа, скарлатина);
- проживание в районах с холодным, сырым климатом;
- аллергия;
- врожденные или приобретенные патологии, сопровождающиеся иммунодефицитом.
Изучается провоцирующее влияние внутриклеточных инфекций, таких как вирусы герпеса, Эбштейн-Барра, хламидии, микоплазмы. У детей из группы часто и длительно болеющих происходит снижение иммунной защиты, что может привести к формированию гнойных аденоидов.
Лечение анедоидита
При продолжительных и значительных проблемах, вызванных увеличенными аденоидами, врач может рекомендовать следующие методы лечения:
Консервативное лечение. В случае, если симптомы заболевания не слишком выражены и не вызывают серьезных проблем, врач может рекомендовать наблюдение за состоянием аденоидов. Регулярные визиты к оториноларингологу помогут отслеживать изменения размеров аденоидов и оценить необходимость дальнейшего лечения
Кроме того, важно обеспечить хорошие условия окружающей среды, избегая аллергенов и раздражителей, и поддерживать иммунную систему ребенка в здоровом состоянии
Лекарственное лечение. В некоторых случаях врач может назначить медикаментозную терапию для уменьшения воспаления и увеличения аденоидов. Это может включать применение местных стероидных спреев для носа, антибиотиков в случае инфекции или антигистаминных препаратов при аллергических реакциях.
Хирургическое вмешательство. Если проблемы, связанные с аденоидами, становятся серьезными и затрудняют нормальную жизнь ребенка, врач может рекомендовать аденоидэктомию – хирургическое удаление аденоидов. Это процедура, которая проводится под общим наркозом и обычно является безопасной и эффективной. Хирург удаляет увеличенные аденоиды с помощью инструментов, введенных через рот. Восстановление после операции обычно проходит быстро, и дети могут вернуться к обычной деятельности в течение нескольких дней.
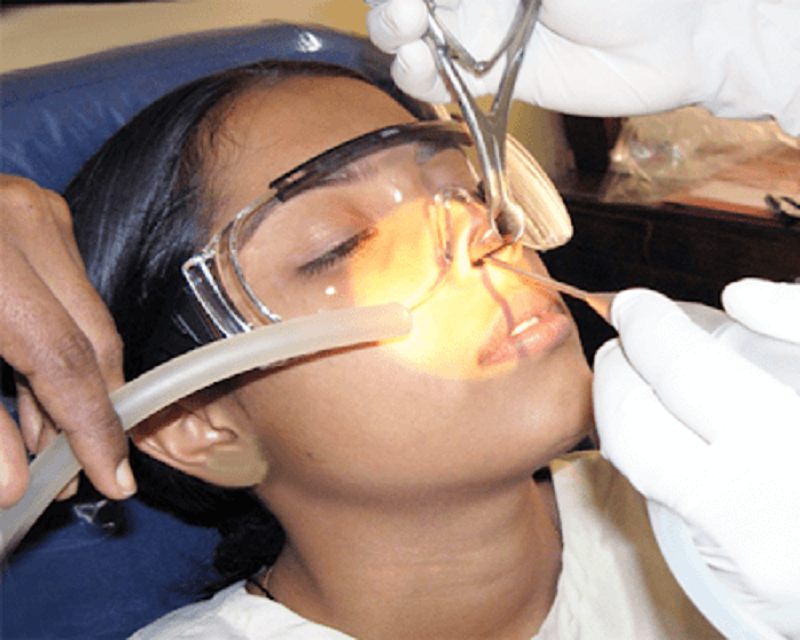
Хирургическое удаление аденоидов
Важно отметить, что решение о хирургическом вмешательстве всегда принимается врачом на основе тщательной оценки состояния ребенка и его потребностей. Операция рассматривается как последний шаг, когда консервативные методы не приносят достаточного облегчения
После аденоидэктомии важно соблюдать рекомендации врача по послеоперационному уходу и реабилитации. Это может включать ограничения на физическую активность, особенности питания или применение определенных медикаментов
Особенно в этот период следует избегать контакта ребенка с инфекционными больными.
После удаления аденоидов многие дети испытывают значительное облегчение симптомов, таких как затрудненное дыхание, проблемы со сном и частые респираторные инфекции. Удаление аденоидов способствует улучшению качества жизни ребенка, его сна, а также может положительно сказаться на развитии речи и слуха.
Как развивается заболевание
Чаще всего аденоидит у детей встречается в возрасте от 3 до 10 лет. Это объясняется структурными особенностями дыхательных путей и незрелостью механизмов иммунного ответа.
Инфекции, попадая в носоглотку, повреждают реснитчатый эпителий глоточной миндалины. В ответ она увеличивается и запускает защитные реакции – вырабатываются секреторные антитела и активируются В-лимфоциты. После выздоровления миндалина возвращает первоначальную форму.
При частом воздействии инфекций в детском возрасте восстановительный процесс нарушается из-за дисбаланса в иммунной системе. В результате развивается хроническое воспаление, и гипертрофия аденоидов носит необратимый характер.
Аденотомия
В определенных случаях консервативное лечение может оказаться неэффективным. В таких ситуациях специалист по отоларингологии может рекомендовать проведение аденотомии (удаление аденоидных вегетаций) в качестве основного метода лечения. Показаниями для проведения операции могут быть:
- 3-я степень гипертрофии;
- формирование изменений лицевого черепа, характерных для аденоидов;
- нарушение слуха;
- частые и продолжительные случаи отита и инфекций носоглотки.
Операция проводится в стационаре. После удаления аденоидов ребенку требуется до четырех — пяти дней для подготовки и восстановления. Ребенок должен находиться в периоде ремиссии на момент проведения операции. На сегодняшний день существует несколько методов проведения аденотомии. Классический метод включает удаление патологических лимфоидных тканей специальным ножом — аденотомом Бэкмана. Этот инструмент вводится через рот, срезает и удаляет глоточную миндалину. Процедура проводится под общим или местным обезболиванием и занимает несколько минут. Более современный метод — эндоскопическая аденотомия. Она проводится через носовой ход с использованием мягкого зонда — эндоскопа. Он вводится в полость носоглотки, и под контролем видеодатчика хирург удаляет больную ткань. Этот вид операции проводится под общим наркозом и занимает до получаса. Выбор метода зависит от общего состояния и возраста пациента.
Какие капли снимают отечность
На развитие воспалительного процесса организм отвечает аллергической реакцией, которая сопровождается отеком в носу. По этой причине в качестве вспомогательной меры при лечении аденоидов врачи почти всегда назначают антигистаминные препараты. Более сильным эффектом обладают капли, т. к. это средства местного действия. Они быстро устраняют симптомы.
Капли от аденоидов для носа, которые характеризуются антигистаминным свойством:
- Зиртек. Содержит цетиризина гидрохлорид. Это лекарство для закапывания носа рекомендуется малышам с 1 года. Его можно применять, если на фоне воспаления носоглоточных миндалин развился аллергический ринит или отек слизистой оболочки носа. Зиртек назначают в одинаковой дозировке вне зависимости от возраста ребенка.
- Тизин тоже можно использовать при аденоидах у детей, когда на фоне воспаления миндалин развился вазомоторный или аллергический ринит, появилась заложенность носа из-за сопутствующего отека. Препарат содержит тетризолина гидрохлорид. Тизин является антигистаминным веществом, дополнительно к тому представляет группу сосудосуживающих средств.
Препараты для лечения аденоидов используют курсом, но в течение непродолжительного периода. Это обусловлено тем, что может развиться привыкание и слизистая перестанет реагировать на лекарство. Средство можно капать с утра и вечером перед сном. Эффект от применения таких препаратов сохраняется 4-8 часов. Затем эту процедуру повторяют, желательно не чаще 3 раз в сутки.
Лечение аденоидита
Глоточные миндалины продолжают участвовать в становлении иммунитета ребенка даже в состоянии хронического воспаления, поэтому к хирургическим методам стараются прибегать все реже.
Специалисты в области отоларингологии продолжают разрабатывать новые щадящие методы терапии. Однако единые стандарты лечения острого аденоидита все еще не сформированы.
В большинстве случаев прибегают к таким терапевтическим принципам: очищение полости носа и носоглотки, воздействие на патогены и подавление воспалительного процесса. Обязательно стараются снять отечность, улучшить местную циркуляцию крови, ускорить период выздоровления и восстановления смежных поврежденных тканей.
Противовоспалительные препараты
Антибактериальную терапию проводят только после микробиологического исследования, показавшего чувствительность микроорганизмов. При этом эффективны антибактериальные препараты местного действия. Также при лечении острого аденоидита прибегают к орошению глотки антибактериальными растворами. Некоторым пациентам назначают промывания по методу Проетца (или «кукушка» — перемещение жидкости с помощью электронасоса).
Если патологический процесс запущен, а в слизистой оболочке носа микроорганизмы разных видов, то допускается назначение системных антибиотиков. В зависимости от возраста каждому ребенку прописывают свои дозировки. Продолжительность лечебного курса обычно составляет не менее 10 дней. Если антибактериальная терапия себя не оправдывает, а также у ребенка есть аллергия, то назначают топические глюкокортикостероиды (ГКС) курсом от 4 недель.
Антигистаминные препараты
Если у ребенка в анамнезе присутствует аллергический ринит или бронхиальная астма, то для него подбирают лечебную схему, включающую противоаллергические препараты.
Их подбирают индивидуально, учитывая возрастную группу и тяжесть патологического процесса. Это могут быть как формы выпуска для системного применения, так и для местного.
Сосудосуживающие препараты
Использование топических деконгестантов обязательно при аденоидите. Но в начале носоглотку промывают солевыми растворами. Такая процедура приводит к гибели бактерий, аллергенов. После промывания солевыми растворами целесообразно использовать сосудосуживающие для облегчения дыхания и снятия отека.
Хорошо себя зарекомендовал препарат Ксилонг. Он выпускается в виде спрея. Для детей с 2 до 6 лет — Ксилонг Кидс, а дети старше 6-ти могут использовать взрослую форму выпуска. Использовать препарат рекомендуется не дольше 5-7 дней.
Симптомы
Разберемся:
- каждый человек имеет в глотке миндалины. Это скопление лимфоидной ткани;
- в норме у человека шесть миндалин. Две небных, I и II — гланды, их хорошо видно, если широко открыть рот и сказать: “А-а-а”. Одна носоглоточная, III или миндалина Лушки. Одна — языковая. Две — трубных.
- Увеличение III миндалины называется — аденоиды. А ее воспаление — аденоидит.
Заболевание диагностируется в детском возрасте плановом приеме у ЛОРа или по случаю болезни. Аденоиды могут протекать бессимптомно.
Но есть ряд признаков:
- нос постоянно забит, он сопит, дыхание затруднено на одну или обе ноздри;
- насморк, который не проходит после стандартного лечения;
- постоянное покашливание или кашель;
- температура тела не падает ниже 37,5 градусов при отсутствии других симптомов. Это может говорить о воспалении;
- деформируется лицевая часть черепа, рот ребенка постоянно открыт для дыхания.
Последний симптом — опасный. Так как дефект останется с ребенком навсегда, даже при устранении проблем с аденоидами.
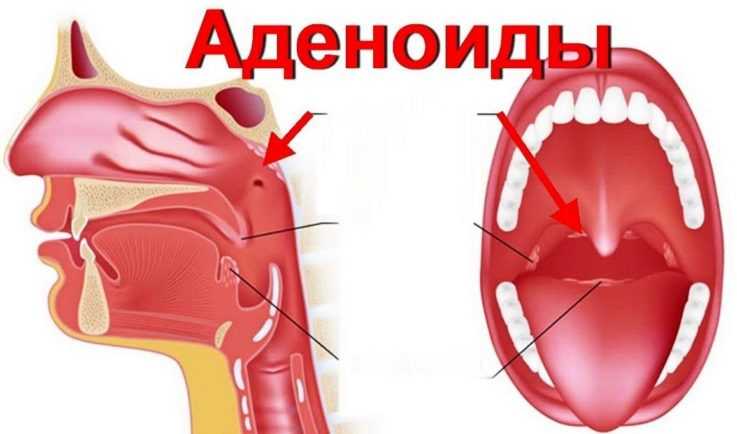
Что такое аденоидные вегетации у детей?
Что такое «аденоиды»? Глоточная миндалина— периферический орган иммунной системы, скопления лимфоидной ткани, ассоциированные со слизистыми оболочкам. Вместе с другими защитными факторами осуществляет барьерную функцию слизистых оболочек верхних дыхательных путей. Она располагается в области заднего отдела свода носоглотки (полость позади носа, переходящая в глотку). В этой ткани вырабатываются специальные иммунные клетки – лимфоциты, которые борются с микробами и вирусами, предотвращая таким образом их проникновение в организм.
Во время заболевания глоточная миндалина увеличивается для борьбы с инфекцией, после выздоровления приобретает обычный размер. При частых и продолжительных заболеваниях возникает стойкое увеличение этой ткани, что и называют «аденоиды» или «гипертрофия аденоидных вегетаций».
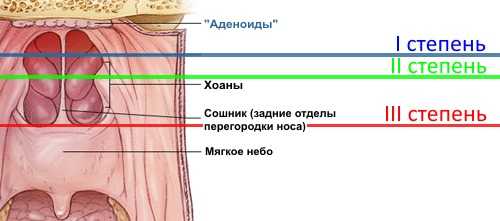
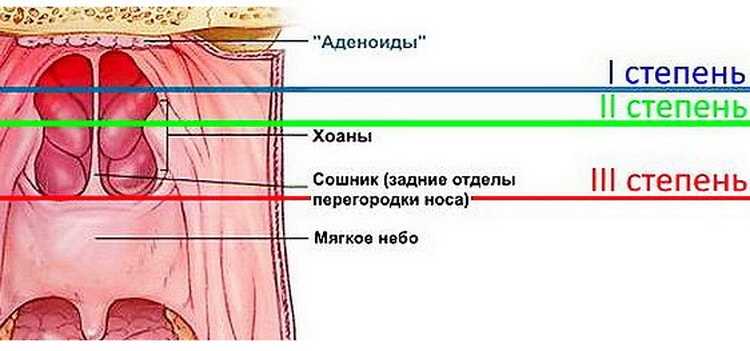
Таким образом, гипертрофия аденоидных вегетаций или аденоиды – это патологическое увеличение глоточной миндалины, приводящее к выраженным клиническим проявлениям. Она наблюдаются одинаково часто у девочек и мальчиков обычно в дошкольном и школьном возрасте. Различают три степени аденоидов в зависимости от уровня перекрытия просвета дыхательного пути:
- 1 степень —закрывает на 1/3
- 2 степень —до 2/3
- 3 степень —более 2/3.
Увеличенная глоточная миндалина
Воспаление этой миндалины называется аденоидит. Может быть острым или хроническим. В большинстве случаев, острый аденоидит является физиологической реакцией глоточной миндалины на острый инфекционный процесс. Хронический аденоидит – это полиэтиологичное заболевание, в основе его лежит нарушение физиологических иммунных процессов глоточной миндалины.
Медикаментозные средства лечения аденоидита
лечение аденоидита
Рекомендуется ежедневно 3 раза в день закапывать в нос по 1–2 капли в каждую ноздрю сосудосуживающие капли (галазолин, нафтизин,ксилен, виброцил, санорин), снимающие отек слизистой и восстанавливающие проходимость дыхательных путей. Лечение не должно продолжаться дольше 5–7 дней, так как более длительное применение этих капель может привести к развитию атрофических процессов в слизистой носа (истончению и высыханию слизистой). Перед закапыванием нос необходимо тщательно очистить от скопившейся слизи и корочек. После сосудосуживающего средства следует закапывать в нос антисептики или антибактериальные препараты (протаргол, альбуцид, биопарокс). Закапывание препарата производится после повторного высмаркивания носа. При хроническом аденоидите назначаются антигистаминные (противоаллергические) препараты (кларитин, тавегил, диазолин, супрастин, пипольфен). Обязательной является витаминотерапия. Применяются поливитаминные препараты («Мультитабс», «Витрум», «Джунгли» и т. д.).
Лечение
Аденоидит лечится консервативным или хирургическим методом. Выбор способа лечения зависит от степени (размера) увеличенных аденоидов — от первой до третьей, тяжести заболевания и сопутствующих болезней. Безусловно, такое решение не принимается «на глазок», перед этим врач собирает подробный анамнез и проводит все необходимые исследования.
Медикаментозная терапия
Такой вид лечения еще называют консервативным. Медикаментозная терапия показана при аденоидах I и II степени, когда разросшаяся ткань еще не слишком вредит детскому здоровью.
Консервативное лечение аденоидита у детей проводится комплексно и включает в себя:
- назначение лекарственных препаратов;
- физиотерапию.
Лекарства лор-врач подбирает исходя из истории болезни и состояния ребенка. Сюда входят сосудосуживающие средства, чтобы облегчить носовое дыхание, противовоспалительные средства, а также антисептики.
К аденоидиту в первую очередь приводит сниженный иммунитет, а это значит, что его нужно укреплять для успешного излечения. Хорошо себя зарекомендовал растительный лекарственный препарат Тонзилгон Н на основе семи трав. Препарат оказывает иммуномодулирующее, а также противовоспалительное действие, помогает снизить частоту рецидивов болезни.
Физиолечение тоже часто используется при аденоидите. Самые назначаемые процедуры:
- ультрафиолет;
- лазеролечение;
- магнитотерапия;
- электрофорез и пр.
Что такое аденоиды и какие причины их увеличения?
Глоточная миндалина (аденоиды), также ошибочно называемые полипами, присутствуют у каждого ребенка. При семейной предрасположенности, которая усиливается частыми инфекциями, миндалина может быть значительно увеличена. Это приводит к заложенности носа, к почти исключительному дыханию через рот и часто ночному апноэ.
Постоянное дыхание через рот может привести к длительной неправильной окклюзии и деформации неба. Кроме того, исключение носового дыхательного цикла, который согревает и увлажняет воздух, повышает восприимчивость к инфекции.
Поскольку аортальный проток (евстахиева труба) также заканчивается в носоглотке, увеличенные аденоиды часто приводят к воспалению в среднем ухе. Что вызывает нарушение слуха у детей детсадовского и младшего школьного возраста.
Аденоиды или глоточная миндалина – это часть “лимфоидного кольца”, которое включает еще небные, трубные и язычную миндалины. Расположена в заднеглоточной области и выполняет, прежде всего, защитную функцию. То есть формирует первичный барьер (иммунитет) против инфекции в верхних дыхательных путях.
Сразу хочу отметить аденоиды – это норма у детей. И если нет гипертрофии (патологического разрастания), то ни о какой патологии речи не идет. Как правило, после подросткового возраста эта миндалина “исчезает” или атрофируется.
Но если наблюдается разрастание аденоидной ткани, то это приводит как закупорке носового дыхания, так и к воспалительным процессам в самой миндалине (аденоидит) – что несомненно необходимо лечить.
Основные причины патологического увеличения глоточной миндалины:
- Наследственная предрасположенность.
- Хронические формы аллергического (вазомоторного) ринита.
- Частые простудные заболевания.
- Хронические воспалительные состояния в околоносовых пазухах: гайморит, фронтит и др.
- Инфекционные заболевания: корь, эпидемический паротит, скарлатина.
Лечение аденоидов
На первом этапе проводится консервативное лечение. Если оно не оказывает должного эффекта, то прибегают к хирургическому лечению. Его цель — восстановить носовое дыхание и/или ликвидировать хронический очаг инфекции.
Консервативное лечение
Терапевтическое лечение — комплексное и этапное. Оно включающее в себя несколько методов:
Общее лечение:
- антибактериальная терапия — в случае острого или обострения хронического аденоидита;
- витаминотерапия;
- десенсибилизация — при аллергической реакции организма.
- Санация и промывание — направлены на удаление антигенов со слизистой оболочки полости носа и носоглотки. Используется 0,9 % раствор натрия хлорида, иногда с добавлением лекарственных препаратов.
- Местное лечение — прямое воздействие на лимфоидную ткань. Используются иммуномодуляторы и глюкокортикостероиды.
- Приём муколитиков — разжижают и выводят мокроту.
- Физиотерапия — лазеротерапия (инфракрасная) и ультрафонофорез лекарственных средсв. Проводятся для повышения иммунной активности и эффективной борьбы с воспалением.
Хирургическое лечение
Оперативный способ лечения аденоидов — это их удаление, т. е. аденотомия.
Показанию к удалению аденоидов:
- II-III степень патологии;
- безуспешность консервативного лечения;
- стойкое затруднение дыхания через нос;
- ротовое дыхание, изменение прикуса и лицевого черепа («аденоидное лицо»);
- появление осложнений — синусит, тугоухость, дефекты речи;
- задержка дыхания во сне (аноэ).
Существует несколько способов удаления аденоидов.
Стандартная аденотомия проводится с использованием кольцевого ножа — аденотома Бекмана. Инструмент вводят в носоглотку через ротовую полость. Пациент при этом находится в сидячем положении.
Отсечение лимфоидной ткани проводится без визуального контроля, поэтому полностью удалить её не получается. Из-за этого заболевание часто возникает снова.
Операция проводится под местной анестезией. Боль не всегда удаётся полностью купировать. Пациенты начинают сопротивляться, из-за чего аденоиды также не получается удалить без остатка. Поэтому большинство врачей предпочитаю проводить лечение под общим наркозом.

Эндоскопическая аденотомия — удаление аденоидов под эндоскопическим контролем. Этот метод более щадящий и менее травматичный, чем стандартная аденотомия. Операция проводится под видеоконтролем, в связи с чем от патологической лимфоидной ткани удаётся избавиться полностью.
Аденоидные вегетации удаляются наконечником микродебридера (Шейвера). Его проводят в носоглотку через ротовую полость. Визуализация операционного поля производится с помощью эндоскопа 30°. Его вводят через носовую полость.
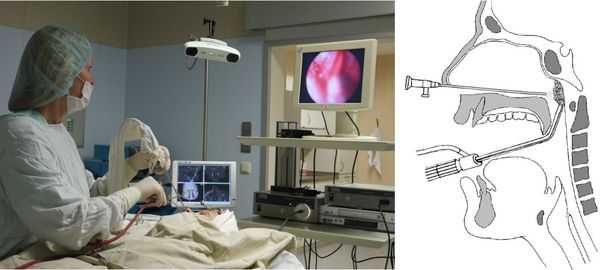
Шейверная аденотомия по сравнению со стандартный методом удаления аденоидов высокоэффективна и безопасна. Она позволяет максимально снизить кровотечение и сократить время операции.
К другим методам избавления от аденоидов относятся:
- диаметрия лимфоидной ткани с постоянным удалением выделяющейся крови — разрушение аденоидной вегетации при помощи электромагнитных волн;
- коагуляция (прижигание) аденоидов лазером — ряд хирургов категорически возражает против данного метода из-за того, что поражение тканей в носоглотке недостаточно контролируется;
- биполярная и аргоноплазменная коагуляция — прижигание лимфоидной ткани под воздействием высокочастотного тока.
Классификация аденоидов
Аденоиды I степени: начальная стадия, характеризующаяся небольшим размером вегетаций. На этой стадии перекрывается верхняя часть сошника (задний отдел носовой перегородки). Ребенку некомфортно только ночью, когда во время сна дыхание становится затрудненным.
У детей с аденоидами II степени вегетации закрывают больше половины сошника. Они среднего размера. Отличительные черты этой стадии: ребенок ночью постоянно храпит, а днем дышит с открытым ртом.
На III стадии разрастания достигают своего максимального размера: они занимают большую часть промежутка между языком и нёбом. Дышать через нос становится невозможным. Дети с воспаленными аденоидами III степени дышат исключительно только ртом.
Что представляют собой аденоиды и из-за чего они формируются?
Аденоиды у детей – это не орган, как многие привыкли считать, так называется патологическое разрастание глоточной миндалины без признаков воспаления.
Аденоиды – сопутствующий симптом
Зачастую аденоиды являются сопутствующим симптомом какого-либо другого заболевания, но в некоторых случаях они могут перерасти в отдельную хроническую проблему, мешающую ребёнку нормально дышать и жить. Как правило, они появляются у детей до десяти лет, а с возрастом размер глоточной миндалины уменьшается, а у взрослых она иногда полностью пропадает. Для детей это незаменимый орган, поскольку до пяти лет ребёнок впервые сталкивается с гигантским количеством бактерий, вирусов и микробов – таким образом формируется его иммунитет.
Гипертрофия аденоидов у детей является характерным признаком для любых простудных и вирусных заболеваний. При ОРВИ ребёнок не может полноценно дышать носом, однако, как правило, это длится не больше недели.
Перечислим случаи, когда наблюдается увеличение миндалин и почему ткани не уменьшаются длительное время.
Причины увеличения миндалин
Частые острые респираторные заболевания. Если ребёнок регулярно контактирует с заражёнными людьми, то он довольно часто болеет, это особенно выражено при слабом его иммунитете. В таком случае миндалины приходить в норму просто не успевают и постоянно находятся в отёкшем виде. Данное состояние наиболее часто наблюдается у ослабленных детей, которые регулярно посещают детские коллективы (ходят в детский сад).

Инфекция. Большинство инфекционных заболеваний имеют такое проявление в совокупности с прочими симптомами. Если ребёнок внезапно перестал дышать носом, но при этом нет никаких выделений, нужно его осмотреть на наличие сыпи, а также следить за температурой. Миндалины могут быть увеличенными при гриппе, скарлатине, кори, краснухе, дифтерии, коклюше и др.
Ослабленный иммунитет. Если ребёнок не имеет полноценного и здорового питания, не гуляет на свежем воздухе, постоянно переносит инфекционные заболевания, то его иммунитет очень слабый. Также защитные силы маленького организма снижаются, если малыш дышит сухим пыльным воздухом или живёт в неблагоприятной экологической обстановке. Слишком частое употребление сладкого, искусственных красителей и консервантов, ароматизаторов, а также переедание очень пагубно влияют на общее состояние организма.
Наследственность. В некоторых случаях предрасположенность к увеличению лимфоидной ткани заложена на генетическом уровне. А именно, такая патология называется лимфатизм. Она приводит также к ухудшению нормального функционирования щитовидной железы: малыш становится апатичным, вялым и легко набирает вес.

Аллергия. Постоянно увеличенное и воспалённое состояние глоточной миндалины может свидетельствовать о регулярном контакте организма с аллергенами. То есть аденоиды формируются в ответ на раздражение слизистой. Таким образом, аллергеном может быть всё что угодно: пыльца растений, пищевые продукты, шерсть животных, пыль и т. д.
Осложнения. Иногда склонность к появлению аденоидов у ребёнка – это результат различных проблем у мамы в период беременности. К ним относятся: внутриутробная гипоксия и травмы плода, приём антибиотиков, приём сильнодействующих лекарственных препаратов, алкоголя или наркотиков, особенно на ранних этапах беременности.
Группа риска
В группе риска появления аденоидов находятся дети в возрасте от трёх до семи лет, которые регулярно посещают детские коллективы и имеют постоянный контакт с инфекциями. Верхние дыхательные пути у маленького ребёнка достаточно узкие и даже при незначительном отёке глоточной миндалины они полностью могут перекрываться и значительно затруднять или делать вовсе невозможным дыхание через нос. Однако у детей более старшего возраста вероятность возникновения аденоидов резко снижается, поскольку после семи лет размеры носоглотки увеличиваются, а миндалины, наоборот, начинают атрофироваться. Аденоиды уже в меньшей степени доставляют дискомфорт и мешают дыханию.
Диагностика
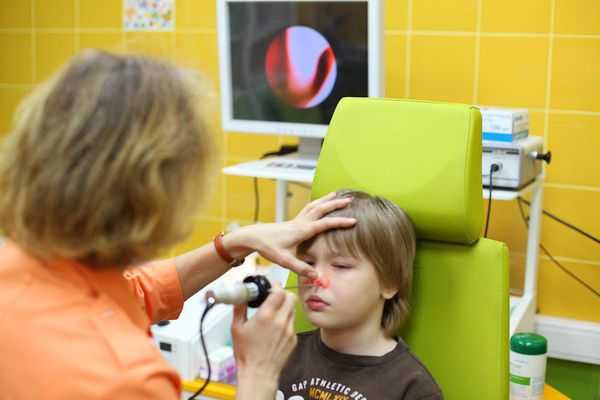
Заподозрить аденоидит врачу помогут жалобы пациента и внешний осмотр. Помимо этого, для диагностики используются следующие методы:
- риноскопия — осмотр носоглотки специальным инструментом, которым расширяют носовой ход;
- пальцевый осмотр — врач запускает пальцы в горло пациента и прощупывает увеличенную ткань аденоидов: в детской диагностике применяется редко, поскольку процедура очень неприятная;
- взятие мазка из носа на анализ с целью определить тип патогенной микрофлоры;
- рентген черепа или компьютерная томография — на снимке отчетливо видны пазухи носа и увеличенные глоточные миндалины.
Проведя полную диагностику, врач будет готов назначить лечение.






























