Проведение пункции перикарда
Проводится она в целях диагностики, может выполняться в операционной или перевязочной. В этом случае используют шприц емкостью 20 мл, иглу диаметром 1-2 мм и длиной 9-10 см.
Больной ложится на спину, мечевидный отросток и левая реберная дуга образовывают угол, в который вводят иглу и подают 2% раствор Тримекаина. После того как прокололи мышцу, шприц наклонят к животу и иглу продвигают по направлению правого плечевого сустава, при этом наклон иглы составляет 45° к горизонтали.
О том, что игла попала в полость перикарда, будет свидетельствовать поступление крови и экссудата в шприц. Сначала полученное содержимое врач изучает визуально, а потом направляет для проведения исследования. Проводится очищение полости перикарда от всего содержимого, потом она промывается и вводится антисептик. Катетер, что вставляют в полость перикарда, используется для выполнения повторной диагностики, а также для проведения лечебных процедур.
Плевральная пункция
Плевральную пункцию проводят для получение плевральной жидкости с лечебной или диагностической целью.
Показания. Скопление жидкости в плевральной полости.
Противопоказания. Тяжелое общее состояние пациента; повышенная кровоточивость; поражения кожи в месте прокола (пиодермия, опоясывающий лишай).
Оснащение. Стерильная игла длиной 7 — 10 см среднего диаметра с острым срезом; стерильная резиновая трубка длиной 20 см; стерильные шприцы емкостью 2; 5; 10; 20 мл и несколько инъекционных игл; кровоостанавливающий зажим; стерильный 0,5% раствор новокаина; чистые сухие пробирки — 2 — 3 шт.; спирт; йод; хлоргексидин; лоток со стерильной пеленкой для стерильных инструментов; бикс со стерильным перевязочным материалом; стерильный пинцет; мерный сосуд для плевральной жидкости.
Техника выполнения.
1. Готовят все необходимое для простейшей обработки рук врача антисептиком.2. Дополнительно обработав руки, готовят все необходимое для выполнения манипуляции на стерильной пеленке на лотке.3. Пациента усаживают на стул лицом к спинке, а спиной к источнику света. Туловище пациента слегка наклоняют в здоровую сторону. Руку на стороне пункции кладут на голову или здоровоеплечо пациента. В таком положении расширяются межреберные промежутки, что облегчает процедуру и уменьшает возможность осложнений.4. Место пункции перкуторно и рентгенологически определяет врач. Чаще всего это седьмое-восьмое межреберье по среднелопаточной линии.5. Место пункции обрабатывают спиртом дважды: сначала большую площадь, затем меньшую. Если у пациента отсутствует непереносимость йода, второй раз можно обработать им.6. Врач выполняет послойную анестезию 0,5 % раствором новокаина. Медицинская сестра подаёт ему шприц емкостью 10 мл с новокаином.7. Иглой, прочно соединенной с резиновой трубкой, на свободный конец которой наложен зажим и надета канюля для шприца, врач выполняет прокол по верхнему краю нижележащего ребра,чтобы не повредить сосуды и нервы, проходящие в межреберье.8. При попадании иглы в плевральную полость появляется ощущение попадания в пустоту, так как прекращается сопротивление тканей.9. К канюле в резиновой трубке прочно подсоединяют шприц ёмкостью 20 мл.10
Осторожно снимают зажим, а врач, потягивая поршень шприца на себя, насасывает жидкость.11. После набирания врачом достаточного количества жидкости в шприц накладывают зажим, а врач, убедившись, что зажим наложен, снимает шприц с трубки и переливает его содержимое вприготовленную пробирку для исследования.12
Продолжают набирать жидкость в шприц до получения необходимого количества. Количество извлеченной жидкости может достигнуть 1,5 л. Ее переливают из шприца в мерную емкость.13. По окончании процедуры накладывают зажим. К месту прокола прикладывают стерильный ватный шарик, смоченный спиртом, извлекают иглу.14. На место прокола накладывают сухую стерильную клеоловую или пластырную повязку.15. Пациента на каталке доставляют в палату, так как процедура выполняется, как правило, в процедурном кабинете. Примечания. При обмороке пациенту дают для вдыхания раствор аммиака. При резкой сосудистой недостаточности вводят сосудистые средства по назначению врача. Для этого готовят шприцы емкостью 2 и 5 мл.
Для проведения плевральной пункции можно использовать плевроаспиратор или электроотсос, соединяя их с резиновой трубкой.
Результаты
Прокол плевры используется для диагностики кашля, одышки, лихорадки и других симптомов респираторной патологии. Результаты соответствующего обследования зависят от количества и характера получаемого содержимого.
Нередко диагноз устанавливается в момент получения первых порций исследуемой жидкости (кровь при гемотораксе). Однако при аспирации мутного содержимого без характерных визуальных признаков, требуется проведение микроскопического и лабораторного анализа.
В зависимости от наличия гноя, белка, патологических включений врач устанавливает окончательную причину кашля или других расстройств дыхательной системы. В случае проведения лечебной пункции пациент ощутит результаты уже по окончании манипуляции. Традиционно снижается выраженность одышки, больной отмечает уменьшение интенсивности кашля, лихорадки.
Для дополнительной оценки эффективности проведенной манипуляции после ее окончания проводится рентгенологическое или ультразвуковое исследование.
Показания к проведению манипуляции
К симптомам наличия выпота можно отнести:
- Появление боли при кашле и глубоком вдохе.
- Ощущение распирания.
- Появление одышки.
- Постоянный сухой рефлекторный кашель.
- Асимметрию грудной клетки.
- Изменение перкуторного звука во время простукивания в конкретных областях.
- Слабое дыхание и голосовое дрожание.
- Затемнение на рентгеновском снимке.
- Изменения в расположении анатомического пространства в средних отделах грудной клетки (средостения).
Во-вторых, плевральная пункция показана для забора содержимого из полости для проведения бактериологического и цитологического анализа в целях выявления и подтверждения таких патологий, как:
- Застойный выпот.
- Воспалительный процесс из-за застоя жидкости (воспалительный экссудат).
- Скопление в плевральной полости воздуха и газов (спонтанный или травматический пневмоторакс).
- Скопление крови (гемоторакс).
- Наличие гноя в плевре (эмпиема плевры).
- Гнойное расплавление легочной ткани (абсцесс легкого).
- Скопление в плевре жидкости невоспалительного характера (гидроторакс).
- Извлечение из полости содержимого в виде крови, воздуха, гноя и т. п.
- Дренирование абсцесса легкого, обнаруженного в непосредственной близости к грудной стенке.
- Введение антибактериальных или противоопухолевых лекарственных препаратов в плевральную полость непосредственно в очаг поражения.
- Лаваж (лечебная бронхоскопия) полости при определенных воспалениях.
Цели исследования и показания для назначения процедуры
Основная цель пунктирования субарахноидального пространства – получение ликвора (цереброспинальной жидкости) для дальнейшей оценки микробиологических и биохимических показателей. Ликвором называется прозрачная бесцветная жидкость, заполняющая СМЖ-проводящие пути, защищающая мозг от механического воздействия и поддерживающая нормальное внутричерепное давление. Пациентам, страдающим повышенным ВЧД, прокол подпаутинного пространства показан для удаления избытков жидкости и проводится в качестве экстренной медицинской помощи для профилактики инсультов и гидроцефалии, которую также называют водянкой мозга.
Показания для применения
Абсолютными показаниями для проведения пунктирования субарахноидального пространства является наличие клинических симптомов инфекционно-воспалительных заболеваний спинномозговых оболочек, а также различные аутоиммунные и метаболические нарушения центральной нервной системы. Оценка химического состава и реологических свойств вырабатывающейся в эпендимальных клетках жидкости необходима больным с лейкодистрофией – тяжелым наследственным заболеванием, при котором поражается белое вещество мозга (скопление длинных цилиндрических отростков нервных клеток, покрытых миелиновой оболочкой). При некоторых видах нейропатий врач также может предложить проведение поясничной пункции для уточнения этиологической и патогенетической картины поражения ЦНС.
Ликвор
Процедура также может быть показана при наличии следующих состояний и патологий:
- наличие признаков, которые могут указывать на кровоизлияние в подпаутинное пространство (острая головная боль, пульсация в затылочной и височной части головы, судороги, нарушение сознания, многократная рвота и т.д.);
- необходимость введения контрастов для проведения других методов диагностики;
- необходимость экстренного снижения ВЧД;
- злокачественные опухоли позвоночника, спинного, костного мозга и других органов и тканей, исследование ликвора при которых позволит получить более точную картину заболевания и определиться с тактикой дальнейшего ведения онкобольного;
- септическая закупорка сосудов;
- некоторые системные патологии фиброзно-соединительной ткани (болезнь Либмана-Сакса).
Пункция спинного мозга может применяться для эндолюмбального введения лекарств, например, антибиотиков и антисептиков при инфекционных поражениях ЦНС или цитостатиков (противоопухолевых препаратов) для лечения различных новообразований. Таким же способом вводятся анестетики (лидокаин и новокаин) для выполнения местной анестезии.

Показания к проведению пункции
У детей до 2 лет экстренная пункция подпаутинного пространства может применяться при лихорадочном синдроме неуточненного генеза при условии отсутствия эффекта на терапию антибиотиками, глюкокортикоидами и другими препаратами первой линии, применяющимися для лечения различных воспалительных заболеваний.
Техника проведения
Для осуществления процедуры потребуются следующие инструменты:
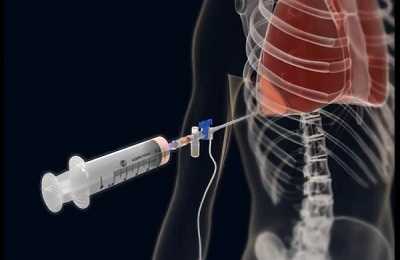
Больной садится, тело слегка наклоняет вперед, при этом опирается на стол либо спинку стула, в более сложной ситуации – лежа. Прокол делается по подмышечной либо лопаточной черте, обычно между седьмым и восьмым ребром либо между вторым и третьим – для выведения воздуха. Место прокола обрабатывают раствором йода и хлоргексидина, новокаином обезболивают.
Нужно знать, что чем меньше объем поршня шприца, тем меньше боли пациент испытает при осуществлении манипуляции, в особенности это касается детского организма.
Для проведения процедуры применяется шприц и игла, которая крепится к шприцу с участием каучуковой трубки, на ней имеется зажим для предупреждения прохождения воздуха в плевру. Прокол делают непосредственно по верхней грани ребра, чтоб не затронуть нервы и межреберную артерию, что еще более опасно, так как кровотечение остановить крайне сложно
Иглу надо вводить очень осторожно, чтоб она проникла именно в то место, откуда надо откачивать жидкость или воздух, во избежание попадания в органы брюшной полости либо выше скопления жидкости
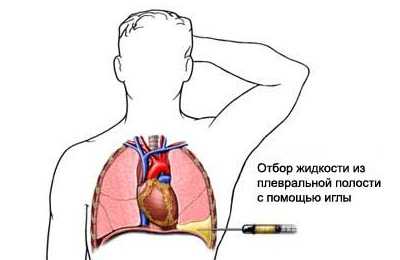 Игла вводится неспешно и постепенно выдавливается новокаин. Когда игла продвигается сквозь мышцы и мягкие ткани грудины, чувствуется напряженное прохождение иглы, а в то время, когда игла проходит через плевру и попадает в плевральную полость, дальше проходит спокойно и чувствуется, что ей ничто не мешает.
Игла вводится неспешно и постепенно выдавливается новокаин. Когда игла продвигается сквозь мышцы и мягкие ткани грудины, чувствуется напряженное прохождение иглы, а в то время, когда игла проходит через плевру и попадает в плевральную полость, дальше проходит спокойно и чувствуется, что ей ничто не мешает.
Поршень шприца начинают осторожно тянуть обратно и тем самым вытягивают «ненужную начинку» плевральной полости: кровь, гной, воздух, выпот (экссудат). Это будет первичное понимания итога плевральной пункции, что немаловажна для диагностирования
Дальше игла одноразового шприца заменяется на многоразовую, которая толще. К ней, благодаря переходнику, прикрепляется шланг электроотсоса и снова вводиться в плевральную полость, но уже с обезболиванием. Дальше вывод содержимого проходит благодаря работе электроотсоса.
Когда манипуляция закончена, зона прокола сжимается пальцами, игла аккуратно достается и кожа дезинфицируется раствором спирта, сверху налаживается стерильный тампон. У опасных больных иглу не достают, чтобы иметь возможность провести срочную реанимацию. Техника проведения плевральной пункции завершается исследованием содержания плевральной полости.
Когда назначают плевральную пункцию?
Главное показание к экстренной плевральной пункции – подозрение на наличие в грудной полости лишнего воздуха или жидкости – крови, транссудата, экссудата. Еще процедуру назначают при следующих заболеваниях и состояниях:
- гемоторакс;
- опухоль плевры;
- хилоторакас;
- гидроторакс;
- эмпиэма плевры;
- травматический или спонтанный.
 Жидкость, которую получают с помощью плевральной пункции, отправляют на лабораторное исследование. Материал проверяют на наличие бактерий, проводят физико-химические и цитологические анализы.
Жидкость, которую получают с помощью плевральной пункции, отправляют на лабораторное исследование. Материал проверяют на наличие бактерий, проводят физико-химические и цитологические анализы.
Если процедура проводится в качестве лечения, то с помощью большой плоской иглы отсасывают содержимое полости, проводят промывание. Дополнительно с помощью пункции в полость вводят лекарственные препараты – антисептики, антибиотики, гормональные, лекарства от опухоли, протеолитические ферменты и т. д.
Плевральная пункция
Наиболее распространенной процедурой в торакальной хирургии является пункция плевральной полости, о разновидностях и алгоритме проведения которой пойдет речь в данной статье. Ее суть сводится к проколу грудной клетки и плевры для того, чтобы провести диагностику, установить особенности течения болезни и обеспечить проведение необходимых медицинских манипуляций.
Проведение плевральной пункции жизненно важно в случаях нарушения правильного оттока плазмы (жидкой составляющей крови) из сосудов плевры, что становится причиной скопления жидкости в полости (плевральный выпот). Плевральная пункция помогает медикам установить причину заболевания и принять меры к устранению его симптомов
Врачи
При услуге плевральной пункции могут участвовать несколько специалистов медицинской сферы. Вот список врачей, которые могут быть связаны с проведением этой процедуры:
-
Пульмонолог (терапевт-пульмонолог): Специалист по лечению заболеваний дыхательной системы, таких как пневмония, бронхит, астма и другие, который может рекомендовать и проводить плевральную пункцию для диагностики и лечения соответствующих состояний.
-
Торакальный хирург: Врач, специализирующийся на хирургических вмешательствах в грудной полости, включая плевральную пункцию, особенно в случаях, когда требуется хирургическое удаление опухолей или другие процедуры.
-
Онколог: Специалист по лечению опухолей, который может быть вовлечен в случае подозрения на злокачественные опухоли и необходимости биопсии через плевральную пункцию.
-
Рентгенолог или УЗИ-специалист: Врач, проводящий образовательные методы, такие как рентгенография или ультразвуковое исследование, для визуализации плевральной полости и направления процедуры.
-
Анестезиолог: Врач, ответственный за обеспечение анестезии, особенно если плевральная пункция выполняется под общим наркозом.
Происхождение патологического процесса
Когда пункция легких необходима.
Плеврой называется серозные покровы, которые выстилают легкие. Ее строение основывается на 2 листках, промеж которыми в нормальном состоянии наличествует 1-2 мл жидкости.
Когда человек испытывает физические нагрузки, объемы указанной жидкости могут повыситься до 20 мл. Основное предназначение такой жидкости заключается в обеспечении хорошего скольжения листков плевры в ходе процесса дыхания.
В нормальном состоянии плевра характеризуется следующими параметрами:
- имеет соломенно-желтый оттенок;
- не является мутной;
- не вязкая;
- не имеет запаха.
Причинным фактором возникновения патологического состояния может выступать следующие нарушения:
- заболевания хронического характера:
- травмирование органа;
- патологии онкологического характера;
- туберкулез;
- патологические состояния сердечнососудистой системы;
- тромбоз легочной артерии;
- постинфарктный синдром.
Опасные симптомы патологии.
Также, возникают такие негативные изменения организма:
- повышение степени сосудистой проницаемости;
- иммунологическое воспаление;
- сбой процесса оттока плевральной жидкости из легочной полости.
Все эти факторы могут приводить к развитию плеврального выпота. Пациенты, у которых диагностированы патологические процессы сердца и сосудов всегда находятся в группе риска и могут подвергнуться скоплениям жидкости в плевральной полости и, впоследствии, будет иметься необходимость в выполнении пункции легких.
По этой причине, для недопущения серьезных последствий, требуется обращаться за медицинской помощью всегда, когда возникают такие симптоматические проявления:
- общая слабость;
- нарастающая одышка;
- возникающие отеки непонятной этиологии.
Подобное может быть проявлениями возникновения плеврального выпота, который способен приводить к различным более серьезным нарушениям здоровья и значительному ухудшению качества жизни пациента.
Причины, по которым в плевральной полости образуется экссудат
Плевральная полость отделена и по этой причине, любые процессы, происходящие в ней, имеют взаимосвязь с легочными изменениями. Возникновение каких-либо нарушений в полости плевры легких провоцируется ухудшением состояния иммунной системы организма и непосредственного плеврального инфицирования.
Нередко, вирус переходит на поверхности плевры и окружающих ее воспалительных очагов легких. По причине нарушенной проницаемости полостных сосудов и происходит накопление выпота.
Скопление выпота в плевральной полости.
Видео в этой статье расскажет читателям об особенностях возникновения плеврита.
https://youtube.com/watch?v=2RyymkPjO6U
Экссудативный вариант плеврита может носить гнойный и негнойный характера. Гнойный тип плеврита является осложнением воспалительных процессов тканей легких, которые спровоцированы такими разновидностями вредоносной микрофлоры:
- стрептококк;
- пневмококк;
- стафилококк;
- фриндлеровская пневмония.
Указанные типы пневмоний выступают основными факторами, приводящими к образованию экссудата и необходимости в дальнейшем выполнять пункцию легких.
Симптоматические проявления выпота плевры, при которых требуется пункция
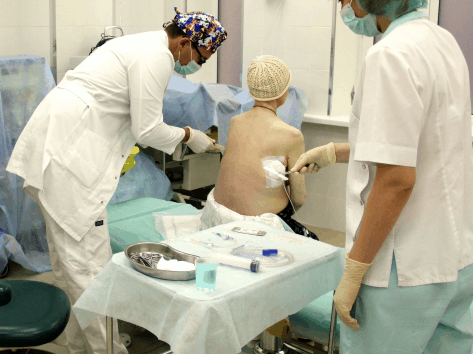
Проведение пункции легкого.
Патология возникает вследствие острого течения пневмонии.
Отличительными признаками состояния выступают такие:
- стремительная потеря мышечной массы;
- постоянная утомленность;
- озноб и горячка;
- интоксикация.
Кроме указанного, пациент при скоплении больших объемов жидкости в плевральной полости, может замечать такие ухудшения общего состояния:
- Возникновение болезненности при попытке совершить глубокий вдох.
- Острая болезненность при приступах кашля, которая сохраняется некоторое время после прекращения кашляний.
- Иногда может наблюдаться ассиметричность грудной клетки.
- Возникает и постепенно нарастает одышка, проявляющаяся даже при незначительных физических нагрузках.
- Пациент ощущает некоторое распирание в области грудной клетки непосредственно в зоне расположения легких.
- На рентгенограмме наблюдаются затемненные области, и происходит смещение средостения.
- Частые приступы непродуктивного, то есть – сухого, кашля.
Кроме указанного, состояние пациента отличается общей слабость, голосовое дрожание отсутствует, дыхание становится затрудненным.

Проявление сильной отдышки может подтверждать факт развития плеврита.
Возможные осложнения после пункции
Плевральная пункция — это своего рода хирургическое вмешательство, поэтому существует некоторая вероятность развития различных осложнений. Прежде всего возможен обморок или коллапс. Причиной могут стать препараты для анестезии или перепад давления. В этом случае необходимо прекратить все манипуляции, вытащить иглу. Иногда требуются противошоковые препараты или лекарства для правильной работы сердца. Из-за травмирования легкого (иглой) или нарушения герметичности может появиться пневмоторакс. Дыхание заметно ослабевает, около пораженной стороны может и вовсе отсутствовать. К осложнениям относят также и появление признаков гнойной интоксикации. Возможны также и травмы внутренних органов (печени, селезенки и других). Это происходит из-за неправильного выбора места, в которое вводится игла. В таком случае можно заметить симптомы внутреннего кровотечения.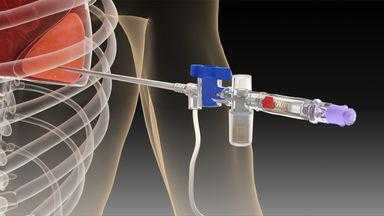
Осложнения плевральной пункции
Прокол грудной клетки чреват рядом серьезных осложнений, поэтому важно строго соблюдать технику исследования. В числе осложнений можно назвать:
- Обморок из-за резкого падения артериального давления вследствие пункции.
- Пневмоторакс, вызванный проколом ткани легкого или нарушением герметизации пункционной системы.
- Скопление крови в плевральной полости (гемоторакс) из-за травм межреберной артерии.
- Занесение инфекции в плевральную полость из-за нарушения правил асептики.
- Ранение внутренних органов в связи с неправильным выбором места введения пункционной иглы.
Если состояние больного резко ухудшается, манипуляцию прерывают. Вместе с тем не следует забывать, что плевральная пункция является единственно эффективным методом лечения выпота. Поэтому для безопасного и качественного исследования необходима соответствующая подготовка, проведение всестороннего обследования, сдача анализов и выбор квалифицированного специалиста.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Плевральная пункция у детей
В детском возрасте проведение процедуры в лечебных целях показано:
-
- Для аспирации жидкой или газовой составляющей из плевральной полости в целях облегчения дыхания.
- При экссудативном плеврите и ампиеме плевры.
- При опухолевых заболеваний в грудной клетке.
- В случае гемоторакса и пневмоторакса.
В диагностических целях пункция проводится для получения анализа из плевральной полости.
Процедуру проводят непосредственно в манипуляционных кабинетах. Ребенок должен лежать на боку (спине) или сидеть на стуле. Место прокола — 5-6-й межреберный промежуток (уровень сосков) или самая глубокая точка выпота. Вначале осуществляется местное обезболивание раствором новокаина (0,25%). Тонкой иглой делается «лимонная корочка», после чего ее меняют на иглу с большим просветом, которой прокалывается вначале кожа, а затем подкожно-жировая клетчатка и мышцы. Сместив иглу до уровня верхнего края нижележащего ребра, хирург делает прокол грудной стенки и инфильтрирует ткани новокаином. Прокол плевры дает ощущение провала иглы в пустоту.
Плевральная полость обезболивается двумя-тремя миллилитрами новокаина, после чего из нее шприцем отсасывается жидкость на пробу. В случае наличия в ней крови, гноя или воздуха, врач соединяет иглу с переходной трубкой и проводит аспирацию содержимого полости. Из шприца содержимое удаляется в заранее подготовленную емкость, при этом шприц отсоединяют от трубки специальным зажимом. После эвакуации содержимого полость промывается антисептиками. Процедура завершается введением антибиотика, но только после того, как удалось добиться максимального разряжения в плевральной полости («спадения» резиновой трубки).
В случае положительного эффекта при первой пункции манипуляции повторяют до полного выздоровления. При неудачном результате процедуры (густой гной или неудачное место прокола), разовые пункции проводят в других местах вплоть до получения положительного результата.
При отсутствии положительных результатов показано пассивное дренирование по Бюлау, или активное, путем создания разрежения при подсоединении дренажной трубки к водоструйному или электроотсосу. Также в современной медицине все чаще практикуется микродренирование — использование венозного полиэтиленового катетера диаметром 0,8-1,0 мм, вводимого после извлечения иглы. Его преимущества: исключение травмирования органов и возможность проведения повторных промываний плевральной полости с введением антибиотиков.
Чтобы уберечь ребенка от шокового состояния в связи с потерей большого объема жидкости, а также не допустить развития инфекции и образование свища на месте канала, за ним требуется особый уход. По завершении манипуляции больного укладывают на пунктированную сторону и, чтобы облегчить дыхание, придают верхней части тела приподнятое положение. Проводится контроль основных процессов жизнедеятельности, в частности, функция дыхания контролируется вначале через каждые четверть часа, потом каждые полчаса, а затем — через 2-4 часа. Также следят за тем, чтобы не открылось кровотечение.
Результаты лабораторных анализов
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Материал пункции исследуется на опухолевые клетки и патогенные микроорганизмы. Также в нем определяется количество белка, ферментов и составляющих крови.
Накопление избытка белков в плевральной полости свидетельствует о воспалительном характере жидкости в результате пневмонии, туберкулеза, эмболии легочной артерии, рака легких или заболеваний пищеварительного тракта, а также ревматоидного артрита или красной волчанки.
Причиной недостаточного содержания белков в выпоте может быть сердечная недостаточность и ряд других заболеваний, в числе которых саркоидоз, микседема, гломерулонефрит.
Кровяные тельца в выпоте — последствие травм или опухолей легочной артерии. Выявление опухолевых клеток свидетельствует о наличии метастазов и новых злокачественных образований.
Бактериологический анализ выпота позволяет выявить возбудителей инфекционного плеврита.
Возможные осложнения
Во процессе такой операции, если врачом будут допущены даже незначительные ошибки, могут произойти некоторые осложнения плевральной пункции, например:

В случае повреждения легкого пациент начнет кашлять, а при введении препарата во рту образовывается соответствующий привкус.
Если начинается кровотечение, то в шприц просачивается кровь. При формировании бронхоплеврального свища больного также начинает мучать кашель.
При развитии эмболии сосудов мозга, о чем будет свидетельствовать утрата зрения, пациент может упасть в обморок, в некоторых случаях проявляются судороги. При проникновении иглы в желудок в шприце появляется его содержание, либо попадает воздух.
 Если хоть один из вышеперечисленных симптомов появится, то игла достается, больной ложится на спину лицом вверх. Требуется срочное вмешательство хирурга, а при потере сознания невропатолога и реаниматолога. Конечно, последствия могут быть довольно тяжелыми, однако, если не проводить данную методику, состояние может стать угрожающим для жизни пациента и в последующем потребуется удаление легкого.
Если хоть один из вышеперечисленных симптомов появится, то игла достается, больной ложится на спину лицом вверх. Требуется срочное вмешательство хирурга, а при потере сознания невропатолога и реаниматолога. Конечно, последствия могут быть довольно тяжелыми, однако, если не проводить данную методику, состояние может стать угрожающим для жизни пациента и в последующем потребуется удаление легкого.
Именно по этой причине, пока проводится плевральная пункция — торакоцентез, за пациентом должно быть постоянное наблюдение, чтоб при надобности в срочном порядке перекрыть зажим и закончить пункцию. Больной помещается на стационарное лечение и сутки находится под наблюдением врача.
Пункция плевральной полости считается одним из самых важных способов проведения диагностики, ведь именно с его помощью на ранней стадии выявляются различные серьезные заболевания, что дает возможность вовремя начать необходимое лечение и достичь скорого выздоровления пациента. Если у больного раковые заболевания внутренних органов, то показание к плевральной пункции даст возможность улучшить самочувствие больного.
Показанием для ее выполнения являются гемоторакс и напряженный пневмоторакс.
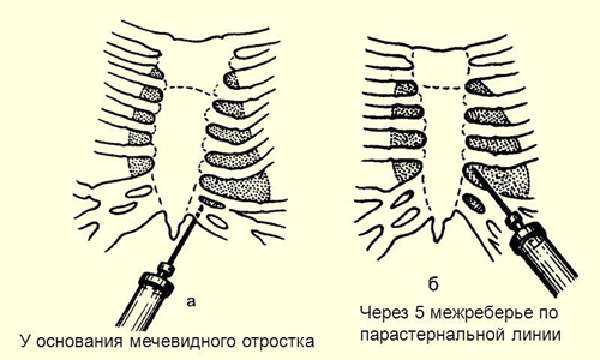
Для удаления воздуха пункцию осуществляют во втором межреберье по срединно-ключичной линии, для удаления крови — в пятом или шестом межреберье по средней или задней подмышечной линии.
Осуществляют в положении больного сидя либо полулежа на спине, инфильтрируя 0,25% раствором новокаина все слои грудной стенки, включая плевру. После обезболивания шприц вновь заполняют раствором новокаина и соединяют его с толстой пункционной иглой, снабженной резиновой трубкой. Резиновую трубку и иглу заполняют раствором новокаина. Иглу вкалывают в межреберный промежуток по верхнему краю ребра. Перед проколом плевры целесообразно создать в шприце разряжение тракцией поршня на себя. Когда в шприц начинает поступать содержимое плевральной полости, продвижение иглы прекращают.
После окончания пункции иглу извлекают, а место прокола заклеивают лейкопластырем.
В случаях, когда тяжесть пострадавших обусловлена массивным внутриплевральным кровотечением, легко определяемым физикальными методами исследования, делают пункцию плевральной полости в седьмом межреберье по средней подмышечной линии с отсасыванием крови, которую реинфузируют. Если при плевральной пункции удаляют менее 500 мл крови, пострадавший может быть эвакуирован. При аспирации более 500 мл крови показано наблюдение за больным с повторной плевральной пункцией через 1 — 2 ч.
При нарастании гемоторакса и признаков острого малокровия показана срочная торакотомия.
При напряженном (клапанном) пневмотораксе пункцию осуществляют немедленно; плевральную полость пунктируют толстой иглой типа Дюфо также во втором межре-берье по срединно-ключичной линии. После отсасывания воздуха шприцем иглу оставляют на месте, фиксируя ее липким пластырем к коже. К свободному концу иглы прикрепляют резиновый клапан.
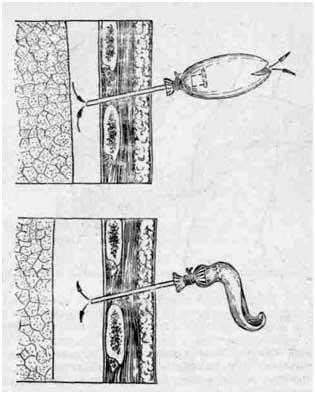
К игле прикреплен резиновый клапан, изготовленный из пальца хирургической перчатки.






























