Удаление дренажа
Дренаж можно извлечь, руководствуясь следующими критериями:
- нет движения воздуха;
- расправилось легкое (подтверждается с помощью рентгена);
- объем вытекающей жидкости значительно уменьшился – не более 100 мл за сутки;
- сменился характер отделяемого (не стало крови, гноя).
За день до извлечения дренаж пережимают и наблюдают за состоянием пациента на предмет рецидива.
Техника удаления дренажа:
- надрезать нити шва или отклеить пластырь;
- попросить пациента натужиться, сделать кашлевое движение с закрытым ртом;
- резким и быстрым движением вытащить трубку;
- быстро закрыть отверстие швом.
 Этапы удаления дренажа из плевральной полости
Этапы удаления дренажа из плевральной полости
Наложенная после этого повязка сохраняется на 2 суток. Если она остается сухой, то все в порядке.
После удаления дренажа наступает период реабилитации. В это время пациент должен выполнять рекомендации врача:
- при необходимости – прием обезболивающих средств;
- умеренная физическая активность;
- можно принимать теплый душ, от сидения в ванне следует отказаться;
- увеличение клетчатки в рационе;
- соблюдение питьевого режима;
- прием лекарств (назначения делает врач);
- изоляция от больных ОРВИ, простудой, ангиной, гриппом.
Уход за плевральной дренажной трубкой
Плевральная дренажная трубка будет закрыта повязкой.
- Следите за тем, чтобы повязка всегда была чистой и сухой.
- Меняйте повязки каждые 7 дней. Следуйте инструкциям, приведенным в разделе «Как сменить повязку, наложенную на плевральную дренажную трубку». Перед выпиской из больницы медсестра/медбрат также покажет вам, как это сделать.
- Если повязка намокла, запачкалась, ослабла или начала отходить от кожи, смените ее немедленно.
Плевральная дренажная трубка может раздражать стенку грудной клетки, вызывая некоторую боль. Ваш медицинский сотрудник может выписать рецепт для приобретения обезболивающего лекарства, которое поможет вам снять боль. Если это лекарство не облегчает боль, позвоните вашему медицинскому сотруднику.
Как сменить повязку, наложенную на плевральную дренажную трубку
-
Подготовьте все необходимое. Вам понадобятся:
- медицинская клейкая лента;
- 4 марлевые салфетки размером 4 х 4 дюйма (10 х 10 см);
- чистые ножницы.
-
Вымойте руки теплой водой с мылом или воспользуйтесь спиртосодержащим антисептиком для рук.
- Если вы моете руки с мылом, намочите их теплой водой и намыльте мылом. Потрите руки друг о друга в течение как минимум 20 секунд, затем сполосните. Вытрите руки бумажным полотенцем. Закройте кран с помощью того же полотенца.
- При использовании спиртосодержащего антисептика обязательно нанесите его на всю поверхность рук. Потрите руки друг о друга до его полного высыхания.
- Снимите повязку, наложенную на плевральную дренажную трубку. Не тяните за плевральную дренажную трубку. Выбросьте повязку в мусор.
- Повторите шаг 2 и снова вымойте руки.
- Промойте область вокруг места введения плевральной дренажной трубки теплой водой с мылом. Дайте этому участку высохнуть.
- Раскройте 2 марлевые салфетки. Положите одну марлевую салфетку на другую. Чистыми ножницами сделайте надрез до середины марлевых салфеток (см. рисунок 2).
- Разместите надрезанные марлевые салфетки вокруг плевральной дренажной трубки в месте ее введения (см. рисунок 3). Место введения — это место, где плевральная дренажная трубка выходит из тела.
Рисунок 2. Как надрезать марлевые салфетки

Рисунок 3. Размещение марлевых салфеток вокруг плевральной дренажной трубки
- Раскройте 2 другие марлевые салфетки. Положите одну марлевую салфетку на другую. Затем наложите их на место введения поверх надрезанных марлевых салфеток, размещенных вокруг плевральной дренажной трубки.
- Зафиксируйте всю повязку медицинской клейкой лентой.
Инструкции по принятию душа
Вы можете принимать душ, но повязка, наложенная на плевральную дренажную трубку, обязательно должна оставаться сухой.
- Прежде чем принять душ, закройте повязку, наложенную на плевральную дренажную трубку, водонепроницаемым покрытием (например пластырем AquaGuard).
- Пользуйтесь душем с гибким шлангом, если он у вас есть. Это предотвратит попадание воды на повязку.
- Если повязка намокла, ее следует сменить. Влажные повязки — распространенная причина проблем с кожей.
Не принимайте ванну, не пользуйтесь джакузи, не плавайте и не погружайтесь в воду с установленной плевральной дренажной трубкой. Если вы случайно погрузились в воду, позвоните вашему медицинскому сотруднику.
Как использовать водонепроницаемый пластырь AquaGuard
Перед принятием душа закройте повязку, наложенную на плевральную дренажную трубку, водонепроницаемым пластырем AquaGuard в соответствии с приведенными инструкциями. Следите за тем, чтобы пластырь AquaGuard приклеился к коже, а не к повязке.
- Убедитесь в том, что кожа вокруг повязки, наложенной на плевральную дренажную трубку, чистая и сухая.
-
Достаньте водонепроницаемый пластырь AquaGuard из пластиковой упаковки. По краям водонепроницаемого пластыря AquaGuard наклеена съемная лента. Отогните уголок ленты с каждой стороны (см. рисунок 4).
Рисунок 4. Как согнуть съемную ленту на пластыре AquaGuard
- Снимите верхнюю полоску съемной ленты и прикрепите верхний край водонепроницаемого пластыря AquaGuard над повязкой. Плотно прижмите, чтобы он приклеился к коже.
- Снимите одну из боковых полосок съемной ленты и прижмите этот край пластыря к коже. В случае излишка материала стяните его, чтобы образовалась складка. Загните эту складку.
- Повторите шаг 4 с другой стороны пластыря AquaGuard.
- Повторите шаг 4 с нижней стороны пластыря AquaGuard.
Чтобы снять пластырь AquaGuard, отклейте верхний левый или правый угол
Осторожно потяните AquaGuard вниз. Старайтесь отклеивать пластырь по направлению роста волос
Не тяните за плевральную дренажную трубку или наложенную на нее повязку.
Наблюдение и обслуживание
После выполнения дренирования пациенту проводят контрольную рентгенограмму, где оцениваются изменения после процедуры. Далее исследование выполняется систематически.
Правила ухода за дренажом по Бюлау:
- регулярная замена раствора в емкости;
- промывание трубки в случае засорения;
- оценка эффективности дренажа.
Медперсонал следит за количеством отделяемого и самочувствием пациента.
Рекомендации больному после установки дренажа:
- не совершать резких движений, наклонов;
- избегать натуживаний, кашля;
- есть только легкую пищу, чтобы не спровоцировать запор;
- пить не менее 1 л жидкости в сутки;
- физическая активность определяется врачом.
Дренирование плевральной полости: техника выполнения
Для проведения процедуры требуется помощь ассистента.
Пациент находится в положении сидя, немного наклонившись вперед и опершись о спинку стула или стол. По возможности назначают премедикацию опиатами за 30 мин до процедуры.
Маркируют место дренирования по средней подмышечной линии; обычно это пятое межреберье при дренировании пневмоторакса и ниже уровня жидкости при гидротораксе. Обрабатывают кожу антисептиком.
Выбирают дренажную трубку: малого размера (24G) при дренировании воздуха, среднего размера (28G) при дренировании серозной жидкости и большого размера (32-36G) при дренировании крови и гноя. Удаляют троакар. Проверяют готовность дренажа по Бюлау.
Инфильтрируют кожу 15-20 мл 1% лидокаина. Делают небольшой подкожный туннель для дренажной трубки перед введением ее в плевральную полость. Проводят анестезию надкостницы верхнего края ребра. Убеждаются в возможности аспирировать жидкость или воздух из плевральной полости.
Делают горизонтальный разрез кожи в месте анестезии. Тупо раздвигают зажимом подкожный слой и межреберные мышцы, чтобы образовалось достаточное для проведения пальца отверстие.
Приложив дренаж к грудной клетке пациента, определяют, на какую глубину следует ввести его в плевральную полость. Конец дренажа должен достигать вершины пневмоторакса; при дренировании гидроторакса самое проксимальное отверстие на трубке должно находиться в плевральной полости на глубине не менее 2 см.
Накладывают два шва, одновременно фиксируя дренаж. Швы необходимо завязать не туго вокруг трубки и не затягивать — этими швами после удавления дренажа будет ушита рана.
Удаляют троакар. Накладывают зажим на конец трубки и мягко продвигают ее в плевральную полость. Вращая зажим на 180°, направляют дренаж к вершине пневмоторакса. Появление конденсата (или жидкости) в дренаже подтверждает правильность его расположения в плевральной полости. Убеждаются, что все отверстия дренажа находятся в плевральной полости, и соединяют его с дренажом по Бюлау.
Слегка затягивают кожные швы, но не перетягивают трубку. Дренаж следует зафиксировать несколькими дополнительными швами и лейкопластырем, иначе может произойти его случайное удаление. Изолируют место соединения дренажа и соединительной трубки с помощью лейкопластырной повязки. Назначают адекватное обезболивание после прекращения действия анестетиков.
Дренирование плевральной полости по Бюлау
Если после забора из камеры в шприц вытянулась жидкость – он откладывается, на месте укола производится малый разрез скальпелем, шириной не более 1 см. После этого в него заводится вращательными движениями троакар до потери упора под ним.
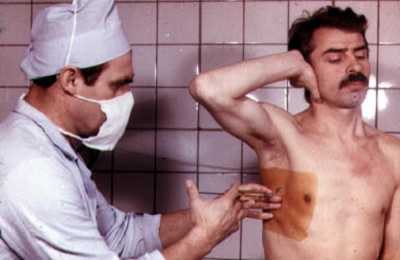 После введения стилет извлекается, в гильзу троакара запускается трубка (катетер), пережатая на обратной стороне зажимом для исключения проходимости воздуха. Она пропускается через тубус срезанным концом, над которым проделано два несимметричных боковых отверстия, так, чтобы верхний прокол не попал в плевральную полость.
После введения стилет извлекается, в гильзу троакара запускается трубка (катетер), пережатая на обратной стороне зажимом для исключения проходимости воздуха. Она пропускается через тубус срезанным концом, над которым проделано два несимметричных боковых отверстия, так, чтобы верхний прокол не попал в плевральную полость.
Чтобы предотвратить наполнение воздухом камеры плевры все описанные выше операции выполняются быстро, а полный инструментальный набор, вместе с дренажом, должен быть простерилизован и находиться в подготовленном состоянии на стеллаже для инструмента возле перевязочного стола.
По введению катетера на требуемую глубину на окружающую ткань с ее поджимом закладывается П-образный шов, что обеспечит герметичность в месте ввода. Далее тубус медленно выводится, при этом трубка придерживается для сохранения положения. Появившаяся в катетере жидкость свидетельствует о правильности произведенных действий.
Подсоединяется аспирационная установка. В качестве нее применяются:
- электрический отсос с водяной подачей,
- трехъемкостная система сообщающихся сосудов Субботина-Пертеса.
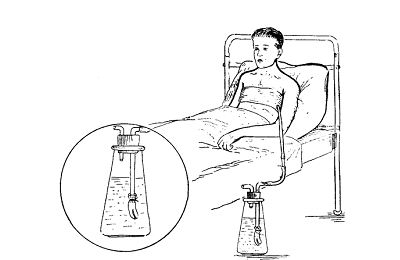 Все соединения герметизируются пластырной лентой. Дренаж по Бюлау позволяет сохранять пониженное давление внутри плевральной полости. Если анестезия заканчивается – повторно вводится обезболивающее.
Все соединения герметизируются пластырной лентой. Дренаж по Бюлау позволяет сохранять пониженное давление внутри плевральной полости. Если анестезия заканчивается – повторно вводится обезболивающее.
Швы ослабляются, но не снимаются полностью. Пациент задерживает дыхание – медленно выводится дренаж. При помощи ослабленного шва зона воздействия затягивается, накладывается фиксирующая повязка.
Дренирование плевральной полости
Дренирование проводится с целью удаления из плевральной полости жидкости, крови или воздуха, а также с целью устранения смещения средостения, расправления легкого, которые могут спровоцировать расстройства гемодинамического типа.
Проводится процедура исключительно с помощью ассистента – самостоятельно доктор провести диагностику не сможет.
Дренирование производится посредством использования дренажных банок, в которых находится стерильная вода, торакальных дренажных катетеров, иглодержателя, ножниц, двух зажимов, двух упаковок шелковых ниток для швов, скальпеля, иглы с оранжевыми и зелеными павильонами, десятимиллиметрового шприца и анестетика местного типа. Также понадобятся стерильные перевязочные материалы.
Для проведения процедуры пациент должен дать сознательное согласие. Перед дренированием пациента необходимо подготовить. Первое условие – это голодный желудок, запрещается употреблять пищу как минимум за двенадцать часов до запланированной манипуляции. После общего осмотра доктор в обязательном порядке назначает ряд обследований: УЗИ-диагностика, рентгенография или КТ, ОАК с указанием количества тромбоцитов, анализ крови на группу и наличие заболеваний крови, анализ крови на гепатит и СПИД.
При плановом хирургическом вмешательстве (происходит крайне редко) пациенту запрещают прием антикоагулянтных препаратов как минимум за неделю до дренирования. Процедура начинается с правильного размещения пациента: катетер вводится в периферическую вену, пациент удобно размещается на здоровом боку с поднятой рукой вверх со стороны дренирования. Иногда дренирование производится в положении сидя.
Далее доктор определяет место для введения дренажа. Основным условием является введение его по верхнему реберному краю. При пневмотораксе – 5-8 межреберье посредине аксиллярной линии, реже используется второй межреберный промежуток. При наличии не осумкованной жидкости – 5-8 межреберье по аксиллярной линии и никак иначе. При осумкованном гидротораксе или пневмотораксе – дренаж вводится в соответствии с размещением «сумки» с жидкостью (в обязательном порядке необходимо правильно установить локализацию).
Доктор маркером обозначает место прокола. Производится обработка этого места местным анестетиком (больным с нарушениями ЦНС может назначаться общая анестезия).
Дренирование плевральной полости при пневмотораксе
Пневмоторакс в основном прогрессирует среди молодежи как результат разрыва альвеол в верхних долях легких. У старшего поколения он имеет побочный характер при проявлении эмфизем. Развитию болезни может предшествовать травма грудного отдела, в частности перелом ребер, полученная при бытовой ситуации.
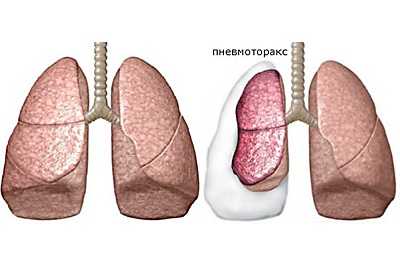 Необходимость дренажа возникает при напряженных симптомах, как: эмфизема, приступы кислородного голодания. Процедура проводится исключительно при эмфиземе плевры и скоплении экссудата — это ключевые показания. Часто она применяется как послеоперационная мера для конечной откачки жидкости, сохранения низкого давления.
Необходимость дренажа возникает при напряженных симптомах, как: эмфизема, приступы кислородного голодания. Процедура проводится исключительно при эмфиземе плевры и скоплении экссудата — это ключевые показания. Часто она применяется как послеоперационная мера для конечной откачки жидкости, сохранения низкого давления.
Если легкие при основном оперировании не задеты, внедряют 1 перфорированный катетер по срединной подмышечной оси, ниже диафрагмы. Если легкое травмировано или проведено удаление его части – подводится 2 дренажа.
Порядок манипуляций
Подготавливаются 2 синтетические или резиновые трубки с несколькими отверстиями и косым срезом на одном конце и длиной по 40 см. За полчаса до процесса пациент проходит премедикацию опиатами. Его необходимо усадить, немного наклонив корпус вперед. Для фиксации положения нужно подставить опору (стул, стол, др.).
 Размечается место внедрения в 4-ом межреберье. Производится забор пункции. По ее консистенции подбирается ширина трубки:
Размечается место внедрения в 4-ом межреберье. Производится забор пункции. По ее консистенции подбирается ширина трубки:
- большая — для вытяжки гноя, сгустков крови,
- средняя — через нее удаляется слизевая жидкость,
- малая — вытягивает воздух.
Катетер пропускается к грудной камере, обжимается швом и фиксируется на груди повязкой. Другой его конец опускается в водную емкость через аспирацию. Для проверки установки делается снимок в кабинете рентгенолога.
После этого больной делает максимальный вдох и постепенный полный выдох, при котором трубка вытягивается из прореза. Зона внедрения перекрывается вымоченной в масле марлей.
Активное дренирование плевральной полости
Активное дренирование – дополнительное воздействие для более эффективного оттока скоплений внутри плевры.
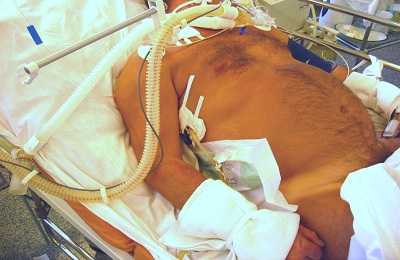 Принцип работы построен на установлении меньшего, чем внутриплевральное, давления на конце выводящей системы. Благодаря принудительной откачке вытягивается полностью экссудат.
Принцип работы построен на установлении меньшего, чем внутриплевральное, давления на конце выводящей системы. Благодаря принудительной откачке вытягивается полностью экссудат.
В полость вводят 1-2 силиконовых и полихлорвиниловых катетера со стенозными отверстиями через отдельный разрез. Обеспечивается герметизация на стыках с тканями. Другой конец подключают к закрытой камере, внутри которой разряжается давление. В ее качестве применяют как ручные (пластиковая «гармошка» или контейнер), так и автоматизированные приспособления (водоструйный, электронный аппарат).
Дренирование плевральной полости | Все болезни
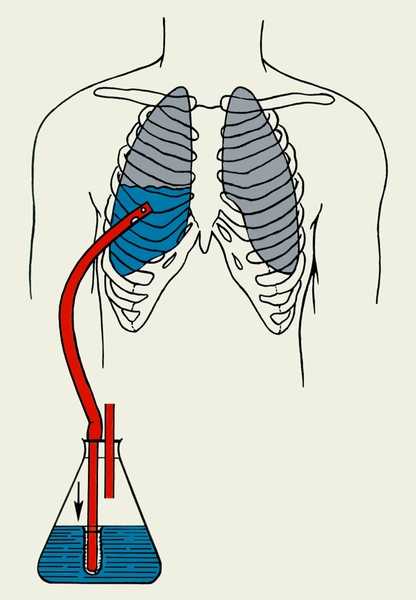
Дренирование плевральной полости — постановка трубки в плевральную полость. Она используется для дренирования воздуха или жидкости из груди (например, при больших или повторных выпотах, рефрактерных к плевроцентезу, пневмотораксе, осложненных парапневмонических выпотах, эмпиеме и гемотораксе) и выполнения плевродеза или фибринолитического адгезиолизиса.
Постановка плевральной дренажной трубки лучше всего выполняется врачом, обученным процедуре. Другие врачи могут действовать в экстренных ситуациях, используя иглу и шприц.
Для постановки трубки требуются один или два гемостатических зажима или зажима Келли, шелковые нитки, марлевая укладка и плевральная дренажная трубка.
Рекомендованные размеры трубки 16-24 F (Френча) при пневмотораксе; 20-24 F при злокачественном плевральном выпоте; 28-36 F для бронхоплевральной фистулы, осложненной парапневмоническими выпотами и эмпиемой, и 32-40 F для гемоторакса.
Место вставки и положение пациента зависят от того, что дренируется — воздух или жидкость. При пневмотораксе трубка обычно ставится в четвертое межреберье, для других показаний в пятое или шестое межреберье, по среднеаксиллярной линии, соответствующая рука поднимается над головой.
Никакой специальной подготовки пациента не требуется, кроме, в некоторых случаях, седации. В стерильных условиях кожа, подкожные ткани, надкостница ребра и париетальная плевра локально анестезируются, более тщательно, чем при плевроцентезе. Необходимая локализация подтверждается появлением воздуха или жидкости в шприце с анестетиком при оттягивании поршня.
Может использоваться палец для расширения тракта и подтверждения попадания в плевральную полость. Плевральная дренажная трубка с зажимом, захватывающим ее конец, вставляется через тракт и направляется в нижнезаднем направлении для выпотов или апикально для пневмоторакса, пока все отверстия трубки не окажутся в грудной полости.
Кисетный шов закрывается, трубка подшивается к грудной стенке, и накладывается стерильная повязка.
Трубка связана с водным контейнером, чтобы препятствовать поступлению воздуха в грудную полость через трубку и позволять осуществляться дренажу без аспирации (для выпотов или эмпиемы) или с аспирацией (для пневмоторакса). После постановки трубки выполняется заднепередняя и боковая рентгенография грудной клетки, чтобы проверить положение трубки.
В момент удаления пациента просят глубоко вдохнуть и затем сильно выдохнуть; трубка удаляется во время выдоха, зона покрыта промасленной стерильной марлей, что снижает риск развития пневмоторакса при удалении трубки.
При выпотах или гемотораксе трубка обычно удаляется, когда дренируется менее 100 мл в сутки.
Осложнения включают неправильное расположение трубки в паренхиме легкого, в фиссуре доли, под диафрагмой или подкожно; свертывание, скручивание или смещение трубки, требующее замены; легочный отек после расправления легкого; подкожную эмфизему; инфекцию оставшейся плевральной жидкостью или повторное накопление жидкости; легочное или диафрагмальное размозжение и, редко, перфорацию других структур.
Дренирование плевральной полости
Показания. Необходимость продолжительного отсасывания жидкости и воздуха из плевральной полости. Показанием к введению дренажной трубки служит густой гной при эмпиеме, наличие сгустков крови и фибрина, забивающих пункционную иглу, большое количество поступающего в плевральную полость воздуха, который не успевает эвакуироваться через пункционную иглу.
Дренирование плевральной полости с помощью троакара
Под местной инфильтрационной анестезией в соответствующем межреберье ближе к верхнему краю ребра производят торакоцентез — разрез-прокол грудной стенки. Остроконечным скальпелем разрезают только кожу. Дальнейшее углубление раны осуществляют введением самого троакара, который относительно легко раздвигает межреберные мышцы и проникает через париетальную плевру (рис. 8.3, а). Удаляют стилет троакара. Через металлическую троакарную трубку в плевральную полость вводят резиновую или пластиковую дренажную трубку (рис. 8.3, б, в). Удерживая ее в установленном положении (препятствуя извлечению), удаляют металлическую трубку троакара (рис. 8.3, г, д). Завершается вмешательство фиксацией дренажной трубки к коже лигатурой и наложением повязки.
Дренирование плевральной полости без троакара
Применяется при отсутствии троакара, а также при необходимости введения дренажной трубки, диаметр которой больше трубки троакара. Под местной анестезией производят торакоцентез (рис. 8.4, а). Разведение тканей межреберья осуществляется с по-
Рис. 8.3. Введение дренажной трубки с помощью троакара: а — введение троакара через разрез-прокол грудной стенки; б, в — проведение дренажной трубки через трубку троакара; г, д — извлечение трубки троакара
мощью зажима Бильрота (рис. 8.4, б). Затем этим же зажимом захватывают конец дренажной трубки и вращательными движениями вводят в плевральную полость через подготовленный раневой канал в грудной стенке (рис. 8.4, в, г). Раскрытый зажим извлекают, удерживая в установленном положении дренажную трубку, которую затем фиксируют лигатурой к коже (рис. 8.4, д).
Асептическое дренирование плевральной полости
Показания. При эмпиеме дренирование плевральной полости с помощью троакара, тем более без него, сопряжено с реальной опасностью развития обширной флегмоны грудной стенки, которая протекает не менее тяжело, чем острая эмпиема плевры. Как известно, дренажная трубка обычно вводится в плевральную полость через металлическую трубку троакара, которую затем приходится извлекать из эмпиемной полости. Именно этот момент представляет реальную опасность обсеменения микробами стенок раневого канала в грудной стенке, так как наружная поверхность троакарной трубки, извлекаемой из эмпиемной полости, которая извлекается из гнойной полости, загрязнена гноем.
Методика. В.И. Маслов предложил специальную дренажную трубку, позволяющую осуществлять асептическое дренирование гнойной полости. Предложенное приспособление (рис. 8.5) состоит
Рис. 8.4. Дренирование полости без применения троакара: а — торакоцентез (разрез-прокол) грудной стенки; 6 — проведение зажима Бильрота через грудную стенку; в, г — введение дренажной трубки в плевральную полость; д — фиксация дренажной трубки кожной лигатурой
Рис. 8.5.Троакарная дренажная трубка В.И. Маслова:
7 — троакарная дренажная трубка; 2 — трубчатый стилет с упорным кольцом; 3 — боковые отверстия в трубке
из специальной дренажной трубки (7). Дистальный конец этой трубки циркулярно сужен с образованием в просвете округлой опорной площадки для упорного кольца троакарного трубчатого стилета, выполненного в виде толстой длинной иглы (2), который вставляется в дренажную трубку. Через торакоцентезную рану при невскрытой париетальной плевре предложенное приспособление в собранном виде (дренажная трубка и стилет) вводится в эмпиемную полость.
Момент проникновения устройства в плевральную полость определяют по поступлению гноя по трубчатому стилету (рис. 8.6). После этого устройство продвигают глубже на 2—3 см, чтоб боковые отверстия в дренажной трубке достигли гнойной полости. Затем ме-
Рис. 8.6. Асептическое дренирование эмпиемной полости плевры с помощью специальной троакарной дренажной трубки таллический трубчатый стилет удаляют, а троакарную дренажную трубку фиксируют лигатурой к коже грудной стенки. Таким образом, функцию удаляемой металлической трубки обычного троакара в предлагаемом устройстве выполняет специальная дренажная трубка, которая оставляется в эмпиемной полости. Тем самым предотвращается загрязнение гноем раневого канала в грудной стенке и развитие ее флегмоны.
Забор пункции
Реализация дренирования схожа с принципом сифонной вытяжки. Для вывода воздуха дренаж фиксируется в высочайшей позиции на плевральной полости – второе межреберье на центральной линии ключицы. В случае образования массивной эмпиемы плевры он ставится в самом низу – с пятого по седьмое межреберное схождение по срединному подмышечному сечению.
 По технике выполнения предусмотрено применение сразу двух установок через прорезы. При ней получается, что одна трубка будет подавать воздух, а вторая выводить жидкое содержимое. По такому же методу можно производить промывку и стерилизацию внутренней полости путем прогонки жидкого препарата.
По технике выполнения предусмотрено применение сразу двух установок через прорезы. При ней получается, что одна трубка будет подавать воздух, а вторая выводить жидкое содержимое. По такому же методу можно производить промывку и стерилизацию внутренней полости путем прогонки жидкого препарата.
Но перед произведением любых манипуляций изначально забирается пункция плевры. Ее анализ позволит определить, чем наполнены легкие, и что нужно предпринять для улучшения состояния пациента.
Для большей сноровки привлекается ассистент. Пациент усаживается на перевязочный стол и свешивает ноги, поставив стопы на специальную подставку. С одного бока будет забираться пункция, другой упирается в стул с мягкой накладкой (подушка, свернутая ткань, др.). Рука от свободной стороны отводится к противоположному предплечью.
После окончания игла шприца заменяется на стерильную. Немного выше верхнего края ребра при помощи этого же шприца проводится прокол. Игла при этом вводится аккуратно до полного прохода сквозь межреберные ткани (понять это можно по ощущению рукой, когда игла потеряет сопротивление при давлении).
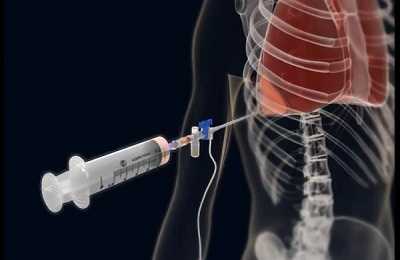 Главное – точно соблюдать позицию прокола. В противном случае, возможно повреждение артерии. После этого проверяется наполнение полости жидкостью путем отвода поршня шприца, подобно набору препарата из ампулы.
Главное – точно соблюдать позицию прокола. В противном случае, возможно повреждение артерии. После этого проверяется наполнение полости жидкостью путем отвода поршня шприца, подобно набору препарата из ампулы.
Теперь полость нужно проверить на наличие воздуха. Стерильной иглой повторяется прокол. На насадке крепится манометр. При нормальном состоянии его шкала должна выдавать давление ниже атмосферного (от 0.98 до 1.5 кПа). При положительных показателях осуществляется подготовка пациента и инструмента к дренированию.
Необходимое оборудование
Установка плеврального дренажа проводится в условии процедурного кабинета хирургического стационара, отделении реанимации и интенсивной терапии. Если больной нетранспортабельный, то манипуляция проводится там, где он находится. Необходимое оборудование для торакоцентеза:
- комплект стерильной одежды для врача и ассистента (шапочка, маска, очки, перчатки);
- одноразовый стерильный материал (салфетки, пеленки);
- ножницы;
- скальпель;
- троакар;
- кровоостанавливающий зажим;
- дренажная трубка;
- шприцы;
- шовный материал, иглы;
- лейкопластырь;
- вакуумно-дренажная система;
- раствор местного обезболивающего;
- антисептик.
Манипуляцию могут проводить анестезиологи-реаниматологи, хирурги и неонатологи. Необходимые инструменты помещаются в стерильный лоток или на операционный столик. Дополнительно могут понадобиться пробирки, куда помещается аспират из полости для анализа.
На заметку: при клапанном пневмотораксе дренирование проводят в тех условиях и теми инструментами, которые имеются на момент диагностики. Счет идет на минуты, поэтому требованиями к стерильности и оборудованию можно пренебречь. Простейший вариант: прокалывание грудной клетки ножом с установкой в разрез подходящей распорки. После этого больного экстренно доставляют в хирургический стационар.
Методы дренирования плевральной полости
Для более эффективной работы дренажа в разное время специалистами разных стран были опробованы и утверждены вспомогательные методы. Их воздействие значительно упрощает задачу врачам, сокращают сроки протекания процедуры.
- Вакуумный метод Редона. Нагретая до кипения вода закрывается в медицинской бутылке резиновой пробкой. В ходе охлаждения внутри сосуда образуется разряжение. Подключение его к выводящей трубке позволяет вытянуть до 180 мл внутриплевральных скоплений.
-
Способ Субботина. Подготавливается 2 герметичных сосуда, которые фиксируются один над другим в плотном соединении трубкой между собой. Вода из верхнего под воздействием притяжения переливается вниз, при этом объем свободного пространства увеличивается. При создавшемся разряжении в верхнюю емкость вытягивается снизу недостающий для нормализации давления воздух.
Причем в нижнем образуется временное понижение давления на момент прокачки воздуха. Катетер от дренажа подводится к одной из емкостей, что обеспечивает его пневмостимуляцию до окончания переливания воды.
- Вакуумный метод (закрытый). Подбирается плотно закрывающийся флакон (емкость от спирта, физраствора, прочее). Шприцом Жане откачивается воздух. Затем к таре подводится трубка. Применение доступно только при обеспечении герметичности полости.
- Среди всех перечисленных методик, активная аспирация является самым эффективным. Помимо откачивания излишек накоплений она также способствует быстрейшему стягиванию технологической раны. При активной аспирации из плевральной полости короткая стеклянная трубочка соединяется с гибкой трубкой, ведущей к водоструйному насосу. При контроле давления манометром насосом производится откачка. Разряжение определяется по водяной струе и соответствует 10-40 см ее длины. Для дозированного разряжения в полости плевры применяются электронасосы.
Показания и противопоказания
Плевральный дренаж выполняется только при установлении врачом его необходимости. Вне зависимости от применяемого метода существуют общие допуски и ограничения.
Дренаж необходим при массивном/рецидивирующем выпоте доброкачественного образования, не выводимого торакоцентезом. Он показан при жидкостных и гнойных скоплениях из-за выпотов злокачественных опухолей вне зависимости от проведения химиотерапии.
Дренаж плевры должен быть аккуратным и мало травмирующим
Особой осторожности требует установка на теле больного с проблемной свертываемостью крови
При внедрении дренажной трубки вероятны сложности, связанные со сращениями и выраженным утолщением плевры. В отдельных случаях недостаточное дренирование сопровождается наличием сгустковых или желеобразных скоплений, закупориванием или появлением перегиба трубки.
Важные осложнения: кровоизлияние разреза, эмфизема подкожного типа, неверная постановка трубки, сторонняя инфекция или болевые ощущения. По предотвращению продолжительного коллапса расправившееся легкое может отечь из-за попадания жидкости из капилляров.
Процесс выполнения пункции
Врач усаживает пациента на стол для перевязок. Больной свешивает ноги и устанавливает их на специальной подставке. С одной стороны будет выполняться пункция, а с другой делается упор для туловища – стул, покрытый подушкой и простыней, либо что-то другое. Можно попросить ассистента о помощи. Рука больного, которая находится со стороны операции, забрасывается на противоположное предплечье.
Врач обязательно должен использовать стерильные перчатки и маску. Затем он берет набор инструментов, совершает обработку места прокола анестезирующим препаратом, как при подготовке к обычной операции
Стоит обратить особое внимание, что обработке подвергается кожа, а также межреберные мышцы и подкожная клетчатка. Затем используемая игла откладывается в сторону, а на ее место устанавливается новая, стерильная
Далее с помощью этого же шприца производится пункция плевральной полости. Она выполняется чуть выше верхнего края выбранного ребра.
Почувствовав провал, это означает, что игла попала по назначению. Следует быть предельно осторожным, поскольку существует возможность проткнуть артерию. После этого стоит удостовериться, что плевральная полость наполнена содержимым. Достаточно просто потянуть поршень шприца на себя, как при наборе лекарства из ампулы перед инъекцией.
Также необходимо проверить полость на наличие воздуха. Для этого игла вводится в плевральную полость, а затем ее насадка соединяется с манометром. Если давление ниже атмосферного, все в порядке. В случае положительного показателя, требуется дренирование, для чего используется соответствующий набор инструментов.
Как берут пункцию?
Предварительно готовят манипуляционный кабинет, соблюдая условия стерильности. Пациента усаживают на стул, перед грудью ставят стол с валиком для упора. Рука, где будет осуществляться место прокола, заводится за плечо другой руки, предоставляя свободный доступ к области ребер.
Место прокола дезинфицируют, после чего обкалывают анестетиками для снижения болезненных ощущений. Спустя 10-15 минут после этого можно приступать к основной манипуляции.
Стерильный шприц вводят в межреберное пространство, аккуратно прокалывая внешний слой плевры. После этого поршень шприца медленно оттягивают, а скопившаяся жидкость выходит наружу.
При подозрении на скопление воздуха, шприц аккуратно отсоединяют от иглы, подсоединяя к монометру. Если давление внутри полости меньше атмосферного, то воздух отсутствует. Когда показатели зашкаливают, а микробиологическое исследование пункции показывает наличие воспалительного процесса, осуществляется дренирование.
После извлечения иглы место прокола обрабатывают антисептиком, накладывая стерильную повязку. После ослабления местного обезболивания могут проявляться дискомфортные ощущения, поэтому врач назначает прием анальгетиков.
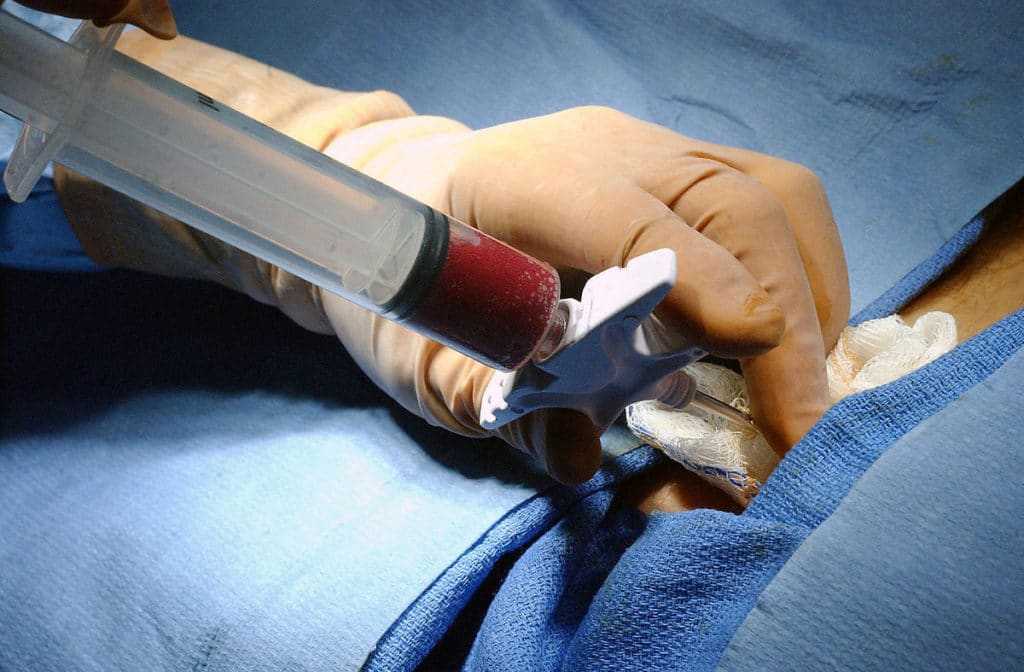 Пункция плевральной полости
Пункция плевральной полости
Техника выполнения
Проведение манипуляции предусматривает установку дренажа. Возможны следующие особенности процедуры:
- Место прокола. При наличии жидкости — это 5-8 межреберья по средней подмышечной линии. Пневмоторакс может дренироваться в той же локализации, либо выше – во 2-м межреберье. Когда имеется ограниченный процесс, точку введения дренажа определяют по рентгенограмме, КТ, УЗИ.
- Введение дренажной трубки. Если удалось достичь желаемого результата с помощью введенной иглы от шприца (через нее свободно вытекает жидкость, выходит воздух), то дренаж могут не ставить. В иных случаях проводится надрез кожи длиной до 2 см, и через него уже вкручивается трубка.
- Диаметр и количество дренажей определяются видом патологии. Дренажи бывают тонкие и более толстые, одним пациентам ставится 1 трубка, другим — 2-3.
Дренаж по Бюлау – техника проведения:
- Пациент сидит, подняв вверх руку на стороне поражения. Либо лежит на боку, здоровой стороной вниз.
- Обрабатывается операционное поле. Его протирают антисептиками, например, йодопироном.
- Проводится местная анестезия путем введения в мягкие ткани лидокаина, новокаина и т. п. Вначале иглу вводят неглубоко вблизи от намеченного места дренирования, затем постепенно продвигают вглубь, порционно выпуская препарат.
- Осуществляется прокол шприцом до попадания иглы в плевральную полость. После подтверждения наличия жидкости или воздуха вводится дренаж. Для расширения доступа может выполняться разрез.
- Фиксирование трубки. Крупные дренажи подшиваются к коже П-образным швом, остальные – приклеиваются лейкопластырем.
- Соединение с емкостью или аспиратором. Наружный конец дренажной трубки опускается в стеклянную емкость с антисептиком или отсосом.
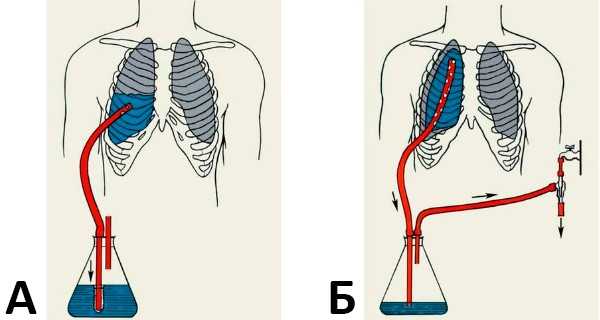 Дренаж плевральной полости: а – схема дренирования плевральной полости по Бюлау; б – схема дозированного вакуумного дренирования плевральной полости с помощью водоструйного насоса.
Дренаж плевральной полости: а – схема дренирования плевральной полости по Бюлау; б – схема дозированного вакуумного дренирования плевральной полости с помощью водоструйного насоса.

























