Методы лечения
Лечение дисплазии проводится в соответствии со степенью недуга. Начальная и умеренная стадия может лечиться консервативно, а тяжелые или запущенные состояния лечат преимущественно хирургическим путем.Консервативное лечение включает в себя следующее:
- противовирусные препараты;
- антибактериальные средства;
- противовоспалительные препараты;
- иммуномодуляторы;
- витаминные комплексы.
Если медикаментозное лечение в течение трех месяцев не приводит к положительной динамике, назначается хирургическое лечение:
- диатермокоагуляция;
- лечение радиоволнами;
- лазерная вапоризация;
- замораживание жидким азотом – криодеструкция.
В особо тяжелых случаях, если заболевание трансформируется в злокачественное, рекомендуется конизация шейки матки – иссечение части шейки, или полная ампутация поврежденного органа.
Что касается терапии во время вынашивания ребенка, никакого активного лечения в этот период времени не проводится. Врач только наблюдает за процессом при помощи кольпоскопии и ПАП-тестов.
В некоторых случаях возможно потребуется санация влагалищной полости антимикробными и противогрибковыми средствами местного воздействия. Это необходимо для ликвидации раздражения в шеечной области.
Активное лечение дисплазии возможно только через год после родов – когда матка полностью восстановится.
Беременная женщина с дисплазией должна своевременно приходить на профилактические осмотры и сдавать все необходимые анализы.
Народные методы лечения во время беременности рекомендуется применять с большой осторожностью
Важно внимательно наблюдать за выделениями, и при малейших изменениях сообщать о них лечащему врачу
Причины появления синдрома, способы лечения
Причины возникновения дисплазии у женщин в возрасте от 15 до 45 лет, ведущих энергичную половую жизнь, элементарны. Преждевременное начало сексуальной жизни, периодическая активная смена партнёров, возможные инфекции и заболевания, полученные половым путём. Сюда включается отсутствие здорового и спортивного образа жизни, курение. Продолжительный приём гормональных оральных контрацептивов или КОКов, возможные гормональные нарушения в организме женщины любого детородного возраста. Причиной происхождения дисплазии становится наличие вируса папилломы человека, ослабление иммунной системы в период беременности либо стрессовых переживаний.
Дисплазия шейки матки протекает без симптомов, однако появление выделений с характерным цветом обязаны насторожить женщину. Единственной возможностью выявить заболевание становится прохождение ежегодного обследования у гинеколога, сдача анализа на цитологию. В период планирования беременности требуется сначала вылечить заболевание, затем готовиться к счастливому материнству.
у женщины
Лечащий врач пропишет медикаментозное лечение, параллельно назначит терапию сопутствующих инфекционных заболеваний. В случае отсутствия положительной динамики в лечении врач посоветует операбельное вмешательство. Известен ряд методов удаления поражённых клеток эпителия. К примеру:
- Криодеструкция – воздействие низких температур строго на поражённые участки ткани.
- Лазерная вапоризация – удаление лазером повреждённых клеток, побочным действием вмешательства становится ожог тканей.
- Эксцизия, или биопсия – удаление электроножом поражённого участка.
- Электрическая эксцизия, или прижигание током, при операции образуются грубые рубцы, не позволяющие при родоразрешении полностью раскрыть шейку матки.
- Радиоволновая коагуляция при помощи тока высокой частоты.
- Аргоноплазменная коагуляция, бесконтактный метод удаления тканей, четкое воздействие аргоном на глубину очага. Способ не оставляет рубцов на ткани.
- Ампутация шейки матки. Операция возможна двумя способами: ножевой или ультразвуковой.
В период беременности лучше отказаться от лечения и вернуться к болезни уже после рождения долгожданного чуда.
Проведение операции в период планирования ребёнка снизит риск отклонений при беременности. Через 2-3 месяца после операции допустимо пробовать забеременеть, лечащий врач призван контролировать состояние шейки матки.
Дисплазия шейки матки показывает обратимый процесс, важно следить за здоровьем и вовремя обращаться за медицинской помощью. Здоровье женщины важно для будущего детей
Стадии развития дисплазии
Диспластический процесс — продолжение гиперплазии — увеличения количества клеток, вызванного хроническим воспалением и перерождением. Часто к гиперплазии и дисплазии присоединяется атрофия (отмирание) тканей, так как эти процессы имеют общие генетические механизмы.
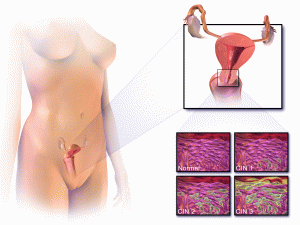
Если быть точными, термин «дисплазия» для характеристики переходных предраковых процессов в медицине не применяется. При патологии во влагалищном секторе шейки матки состояние обозначается CIN (cervical intraepithelial neoplasia), предраковые изменения во влагалище обозначаются — VaIN, вульвы — VIN.
Различают три степени дисплазии:
- Легкая, слабо выраженная (Д I) – затронуто до 1/3 толщины эпителиального слоя;
- Умеренная, средняя (Д II) – измененные клетки прорастают на 2/3 эпителиальной ткани;
- Тяжелая, выраженная (Д III) — весь слой изменен. Эта степень дисплазии — начальная стадия рака шейки и влагалища.
Определяющий критерий степени дисплазии — выраженность клеточной атипии. Чем тяжелее степень, тем больше размер, гиперхромность и полиморфизм клеточных ядер. Дисплазия эпителия может регрессировать (обратный процесс), быть стабильной или прогрессировать. Как быстро пойдет процесс озлокачествления зависит от степени выраженности и длительности заболевания. Чем значительнее дисплазия, тем меньше вероятность регрессии.
Дисплазия тяжелой степени расценивается гинекологами как облигатный предрак, гарантирующий развитие рака. Поэтому больные облигатным предраком ставятся на учет к онкологу.
Основные рекомендации для женщин с дисплазией, планирующих беременность
Женщинам с диагностированной дисплазией рекомендуется проконсультироваться с ведущим специалистом в области гинекологии. Специалист поможет определить степень развития дисплазии и возможные риски для здоровья во время беременности.
Одним из важных аспектов подготовки к беременности для женщин с дисплазией является контроль за здоровьем шейки матки. Рекомендуется регулярно проходить осмотры у гинеколога и делать цитологические и биохимические анализы, чтобы выявить изменения в тканях шейки, которые могут говорить о развитии дисплазии.
Также стоит обратить внимание на физическую активность. Умеренные физические нагрузки, такие как занятия йогой или плаванием, способствуют улучшению кровообращения, укреплению мышц тазового дна и общему укреплению организма
Женщинам с дисплазией рекомендуется воздерживаться от курения, употребления алкоголя и наркотиков, так как эти вещества могут негативно сказаться на здоровье и развитии плода.
Необходимо обратить внимание на психоэмоциональное состояние. Женщинам с дисплазией рекомендуется заниматься релаксацией, медитацией, психотерапией или другими методами, способствующими снятию стресса и улучшению психического здоровья
Важно ежедневно принимать предписанные лекарства и витамины, рекомендованные врачом. Также следует избегать самолечения и не принимать любые лекарства без консультации с врачом
Необходимо придерживаться всех рекомендаций медицинского специалиста и регулярно проходить плановое наблюдение с целью контроля за состоянием дисплазии и предотвращения возможных осложнений во время беременности.
Дисплазия шейки матки (ЦИН) при беременности
важноДисплазия шейки матки при беременности требует особо внимательного и тщательного наблюдения специалистов за женщин для предупреждения развития онкологического заболевания
Симптомы
Данное заболевание опасно, прежде всего, частым бессимптомным течением: как правило, оно обнаруживается случайно во время гинекологического осмотра и взятия мазков на онкоцитологию на фоне полного здоровья и хорошего самочувствия женщины.
Достаточно редко неоплазия может сопровождаться следующими симптомами:
- Появление остроконечных кондилом. Данный симптом вызван не самой патологией, а часто сопровождающей ее папилломовирусной инфекций (по последним данным, эта инфекция встречается не менее чем в 90-95 % всех случаев неоплазии);
- Патологические выделения из половых путей (также вызваны инфекцией, сопровождающей цервикальную неоплазию: вирус папилломы человека, хламидиоз, уреаплазмоз, герпетическая инфекция, трихомониаз и другие);
- Появление кровянистых выделений из половых путей, в особенности после полового акта. К данному симптому следует относиться очень настороженно, т.к. он может возникать и как осложнение самой беременности (угроза ее прерывания, предлежание плаценты, отслойка нормально расположенной плаценты).
Диагностические мероприятия
В течение всего периода вынашивания ребенка женщина должна проходить неоднократно различные диагностические процедуры для контроля степени цервикальной неоплазии.
Основные диагностические мероприятия:
Взятие мазков на онкоцитологию из поверхности шейки матки и цервикального канала (забор материала из канала следует проводить очень осторожно при помощи цитощетки). Первый раз обследование проводят при постановке женщины на учет, далее по показаниям, но желательно не реже, чем через 3-4 месяца;
Обследование на инфекции, передающиеся половым путем
Данное обследование очень важно не только в плане диагностики цервикальной неоплазии: наличие нелеченной инфекции может привести к патологии развития плода и различным осложнениям в течение всего периода вынашивания;
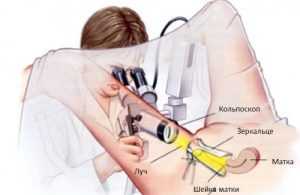
Кольпоскопия (метод обследования шейки под специальным микроскопом — кольпоскопом)
Данный метод не опасен для будущей мамы и в то же время очень информативен
При дисплазии шейки матки 1 степени и беременности достаточно одного исследования. При второй степени патологии кольпоскопию проводят не реже 2 раза за весь период вынашивания ребенка, при третьей степени – через каждые 3 месяца;
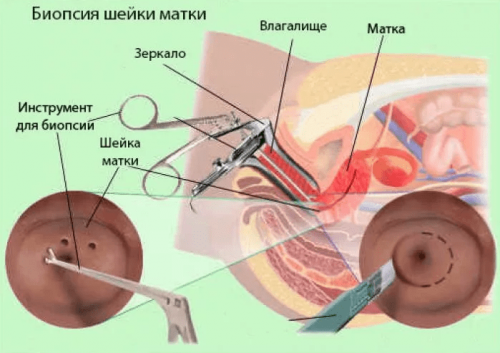
Биопсия с последующим исследованием полученного материала. Данная процедура достаточно рискованна и проводится только пациенткам с третьей степенью ЦИН. Материал следует брать только специальными щипцами из наиболее подозрительного участка;
Диагностическое выскабливание цервикального канала. Данный метод опасен в плане возникновения различных осложнений (кровотечение, преждевременное прерывание беременности), поэтому его выполняют только в первом триместре при подозрении на развитие инвазивного рака;
Конусовидная биопсия шейки (кусочек ткани для исследования вырезается хирургическим ножом). Процедура также выполняется только при подозрении на онкологию, т.к. у беременных значительно возрастает риск массивного кровотечения из раны;
Консультация онколога. Дисплазия шейки матки 3 степени и беременность требует обязательной консультации онколога и его дальнейшего наблюдения в течение всего периода вынашивания ребенка.
Лечение
Лечение цервикальной неоплазии всегда проводится в два этапа:
- Противовоспалительное лечение инфекций, передающихся половым путем;
- Хирургическое лечение.
опасноВ период вынашивания ребенка хирургическое лечение категорически не рекомендуется, т.к. любые манипуляции увеличивают риск развития осложнений: преждевременные роды, самопроизвольный выкидыш, внутриутробная смерть плода, неполноценность шейки матки и другие.
Беременным женщинам проводят только консервативную терапию антибактериальными, противовирусными и иммуномодулирующими препаратами. Лечение должен назначать только лечащий врач, подбирая медикаментозные средства с учетом их возможного негативного воздействия на развитие плода.
Симптомы дисплазии влагалища
В начале болезни пациентки ничего не чувствуют. Очаги дисплазии во влагалище обнаруживаются случайно при гинекологическом осмотре. Единственный симптом, указывающий на заражением вирусом ВПЧ (он вызывает патологию в 90% случаев), который больная может увидеть невооруженным глазом, — мелкие бородавки (остроконечные кондиломы) в области половых органов.
По мере развития патологии появляются:
- краснота и сухость слизистой влагалища;
- кровотечения после полового акта или спринцевания;
- выделения с неприятным запахом;
- зуд, жжение и отек вагинальной области.
При тяжелой дисплазии возникают боли в крестце, отеки ног. Во время ходьбы ощущается дискомфорт в области влагалища.
Гинеколог проводя осмотр с помощью кольпоскопа (оптического прибора) видит изменения слизистой оболочки влагалища в виде выступающих красноватых или светлых пятен с неровными очертаниями. Дисплазийные участки бывают большими и затрагивают шейку матки. Для уточнения диагноза, слизистую смазывают растворами уксуса или Люголя (расширенная кольпоскопия). При запущенной дисплазии видны мозаичность слизистой и сосочковые разрастания.
Каковы возможные последствия прерывания беременности при дисплазии?
Прерывание беременности при дисплазии может иметь различные последствия для женщины, как физические, так и эмоциональные. Одним из возможных физических последствий является риск возникновения осложнений в процессе процедуры аборта. Например, это может быть связано с повреждением шейки матки или разрывом маточной стенки, особенно при выполнении хирургического вмешательства.
Кроме того, после прерывания беременности при дисплазии у женщины может возникнуть риск возникновения воспалительных процессов или инфекций. Это связано с нарушением естественного иммунитета и повреждением слабых тканей шейки матки.
Эмоциональные последствия могут быть также значительными. Женщина может испытывать чувство вины или печали после прерывания беременности, особенно если она приняла решение неоднозначно или под влиянием внешних обстоятельств. Это может привести к развитию депрессии, тревожных состояний или других психологических проблем
Поэтому важно обратиться за психологической поддержкой после процедуры
Возможными последствиями прерывания беременности при дисплазии также могут быть осложнения в будущем при попытке забеременеть и проблемы с здоровьем репродуктивной системы
Поэтому важно обсудить с врачом все возможные риски и последствия прерывания беременности при дисплазии перед принятием решения
Особенности вынашивания и родов в зависимости от степени заболевания
Если на раннем сроке у женщины резко возникли осложнения или повысился риск распространения вируса, может быть принято решение о прерывании беременности. Если дисплазия не прошла самостоятельно в результате гормональных колебаний, на последних месяцах пациентка должна находиться под стационарным наблюдением.
При умеренной дисплазии шанс возникновения выраженных изменений низок. В большинстве случаев осложнения со стороны плода не наблюдаются. Однако женщине необходимо не только посещать гинеколога, но и регулярно сдавать анализы. К числу возможных исследований относятся:
Это необходимо для контроля состояния и предотвращения перерождения тканей.
Это связано с угрозой для жизни женщины. Повторно зачатие проводят только после курса лечения и нормализации состояния, однако даже после перехода вируса в неактивное состояние пациентка должна весь срок беременности провести под стационарным наблюдением.
Дисплазия опасна бессимптомным течением. В большинстве случаев у пациенток не наблюдаются специфические проявления. Однако заболевание способно вызвать следующие отклонения и неудобства при беременности:
- Ухудшение иммунитета. Поскольку организм вынужден расходовать больше энергии на рост и поддержание оптимального состояния эмбриона, сопротивляемость инфекциям ухудшается. Иногда это приводит к активации вируса и быстрому распространению бляшек. Повышается риск заражения сторонними патогенами. Для нейтрализации угрозы врач может назначить иммуностимулирующие медикаменты.
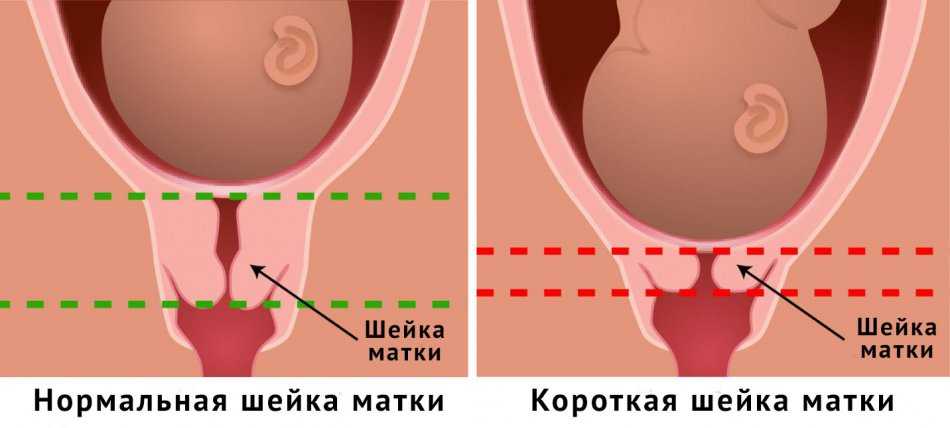
- Изменение гормонального фона. Во время беременности происходит перестройка половых органов. В результате выработки повышенного количества эстрогенов изменяются эпителиальные ткани, укорачивается матка, ее радиус увеличивается. В процессе внутренние слои слизистых оболочек выворачиваются так, что оказываются ближе к влагалищу. Там среда более кислая, поэтому могут возникнуть язвочки. Повреждения облегчают проникновение вируса, а изменившийся щелочной баланс вызывает либо гибель, либо мутацию клеток. Это приводит к самоизлечению или резкому прогрессированию.
- Помещение в стационар. Срок зависит от сопутствующей симптоматики и состояния шейки матки, однако в большинстве случаев женщину направляют на сохранение на 5–7 месяце. При отсутствии осложнений и самостоятельной ликвидации вируса иногда стационарное наблюдение не требуется.
Наиболее опасным осложнением, которое способна вызвать дисплазия при беременности, является рак. Он не представляет опасность для жизни ребенка, но повышается риск летального исхода для женщины. Состояние ухудшается стремительно из-за ослабления организма и быстрого прогрессирования заболевания. Если женщина выживает после родов, шейку матки удаляют.
Нередко дисплазия вызывает преждевременные роды или самопроизвольный аборт. Наиболее часто это происходит при умеренной или тяжелой степени повреждения эпителия. Шансы вынашивания плода зависят от состояния женщины и скорости распространения бляшек. Иногда удается сохранить жизнь ребенка даже при преждевременных родах.
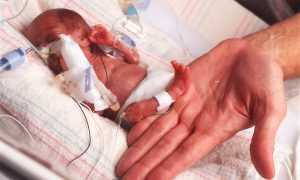
Риск для ребенка связан не только с повышенной угрозой проникновения инфекции, но и с прямым заражением вирусом. Это происходит в 0,01% случаев. При естественных родах при прохождении через анатомические пути ребенок может случайно проглотить зараженные клетки. Это приводит к развитию осложнений со стороны дыхательной системы.
Грудное вскармливание может спровоцировать изменение обмена веществ и замедлить нормализацию гормонального баланса, поэтому в ряде случаев принимается решение о переводе ребенка на искусственные смеси.
https://youtube.com/watch?v=0UGhEG1Rtdg
Беременность после радиоволновой хирургии.
Радиоволновая терапия подразумевает прижигание пораженного участка слизистой шейки матки высокочастотным радиоизлучением. Под воздействием этого излучения повышается местная температура в поверхностных слоях слизистой. Атипичные клетки начинают выделять большое количество энергии, разрушаются и вытесняются здоровой тканью. В результате лечения дисплазии радиоволнами не образуется рубцовая ткань, и последующая беременность протекает без патологий. Радиоволновое лечение является самым быстрым и безболезненным методом, который назначается нерожавшим девушкам. Планирование беременности возможно через 2 – 3 недели.
Следует помнить, что на беременность могут отрицательно повлиять инфекционные и воспалительные осложнения прижигания, независимо от метода.
Для уменьшения риска инфицирования и чрезмерного рубцевания слизистой шейки матки следует:
- соблюдать личную гигиену;
- при выделениях использовать только прокладки, а не тампоны;
- избегать горячих ванн, саун;
- избегать тяжелого физического труда и поднятия тяжестей;
- воздерживаться от половой жизни на период полного заживления слизистой шейки матки.
31 мая была проведена радиоволновая эксцизия шейки матки в целях лечения дисплазии 1 степени. Прошло все нормально, под местной анестезией в течении получаса. Врач очень хороший, не сомневаюсь в ее профессионализме. Процедура малоприятная, но терпимая. После этого немного побаливал живот, как на месячные, в течении 2 дней. Сейчас прошло уже более 2 недель. Следую всем рекомендациям врача: половой покой, не занимаюсь спортом и не принимаю ванные в течении месяца после операции.
Контроль через 2 месяца после операции, надеюсь все будет хорошо и можно будет планировать
Девочки, кто лечил дисплазию перед планированием беременности? Как прошла беременность? Быстро ли получилось забеременнеть?
Иногда накатывает и хочу начать планирование сразу же, как заживет шейка (через месяц после операции) не дожидаясь контрольного осмотра и анализов! Как раз едем в долгожданный отпуск на море Но в тоже время боюсь, что это может плохо отразиться на беременности и малыше..
Лечение дисплазии шейки матки, гиперплазии эндометрия и базалиомы методом ФДТ по всей России
Запись на прием:
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
В этом материале я не буду рассказывать, что такое дисплазия шейки матки. Об этом я много и подробно пишу в других своих статьях. Чтобы понять суть дисплазии, я настоятельно рекомендую предварительно ознакомиться с материалом про начальную форму дисплазии шейки матки, так как под этим диагнозом скрываются два разных по своему канцерогенному потенциалу заболевания. Соответственно, отличаются их риски в отношении беременности, подходы к лечению и озабоченность по поводу исхода.
Причины появления дисплазии
Функционирование плаценты у беременной женщины может дать сбой. При тщательном клиническом исследовании, гистологической экспертизы, появляется возможность выявить формирование осложнений у матери, перинатальных отклонений у плода. Состояние плаценты у беременных женщин с формами мезенхимальной дисплазии характеризуются незрелостью ворсин, признаками инфицирования плаценты у беременных, в сочетании с низким предлежанием плаценты в полости матки. Последствием нарушения структуры плаценты становится недостаточное развитие плода, включающее замедленный рост.
Причины возникновения мезенхимальной дисплазии плаценты до конца не изучены, большинство практикующих врачей предполагают наличие врождённых патологий матери. Дисплазия соединительной ткани, обнаруженной у будущего отца, способна повлиять на развитие совместного плода. При оплодотворении яйцеклетки сперматозоидом с патологией дисплазии часть ДНК передаётся будущему ребёнку, соответственно, наследуются болезни.
Можно ли забеременеть при заболевании
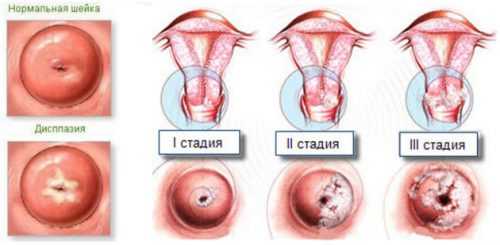
Шанс зачатия зависит от стадии дисплазии. В зависимости от глубины и площади поражения маточных слизистых оболочек выделяют 3 формы патологии:
- Легкая. Это первая стадия заболевания. Вирус поражает до 30% поверхности эпителиальных тканей. Поврежден только наружный слой.
- Средняя. Соответствует второй стадии дисплазии. Патоген проникает глубже и захватывает до 50% площади слизистых оболочек.
- Тяжелая. Это третья стадия заболевания, другое название — неинвазивный рак. Вирус распространяется по всей шейке матки и охватывает все слои эпителия. Заболевание не затрагивает соседние мышцы, сосуды, нервы и т. д.
При легкой дисплазии в большинстве случаев женщине удается забеременеть без дополнительных процедур. В результате гормональных колебаний существует риск самостоятельного исчезновения болезни, однако рекомендуется заранее пройти обследование. После получения результатов специалист сможет рассчитать скорость распространения вируса и поражения эпителиальных тканей.
Возможно, перед зачатием будет назначен терапевтический курс. Его необходимость связана с невозможностью лечения в период беременности. Процедуры и медикаментозные препараты способны негативно влиять на развитие плода. Во время вынашивания ребенка из-за гормональной перестройки и отсутствия лечения скорость распространения бляшек может увеличиться. При неблагоприятном стечении обстоятельств патология может перейти на 2 или 3 стадию. Повышается риск развития рака.
На второй стадии беременеть и рожать не рекомендуется. Шанс зачатия уменьшается, однако оно возможно. Желательно сначала пройти курс лечения и стабилизировать состояние, затем приступать к планированию. Умеренная дисплазия редко исчезает самостоятельно во время беременности. Это происходит только при сильном иммунитете. В противном случае высок риск развития осложнений, заражения плода инфекцией и перехода заболевания на следующую стадию.
Последняя стадия патологии считается строгим противопоказанием. Из-за гормональной перестройки эпителиальные ткани утрачивают эластичность. Усиленный приток крови и ослабление работы иммунной системы способствуют злокачественному перерождению тканей. Развитие онкологического заболевания не оказывает прямое влияние на здоровье ребенка, но угрожает жизни матери.
На третьей стадии патологии шансы на беременность уменьшаются. Вероятность зачатия сохраняется в том случае, если лечение проводилось щадящими методами. При невозможности забеременеть естественным путем проводится искусственное оплодотворение. При предшествующей конизации или ампутации шейки матки зачатие невозможно, т. к. женщина становится бесплодной. Если яичники не утратили свои функции и способны производить здоровые клетки, они могут быть использованы для суррогатного материнства.
Осложнения беременности при диагностировании мезенхимальной дисплазии
Заболевание возможно диагностировать с помощью УЗИ, похожими признаками обладает пузырный занос. Потребуется сделать контрольное ультразвуковое исследование через две недели и подтвердить либо опровергнуть наличие синдрома мезенхимальной дисплазии. После подтверждения синдрома беременную кладут в стационар, у женщины возникают различные угрозы и степени их развития, связанные с неблагоприятным протеканием беременности:
- Естественное прерывание беременности или выкидыш способен случиться на любой неделе беременности, возможно, на ранних сроках. Женщина может не знать о случившейся беременности, списать всё на длительную задержку менструации либо необычное недомогание во время её протекания, не догадываясь о возможности забеременеть.
-
Преждевременные роды на ранних неделях беременности. Роды могут начаться с 20 недели беременности, что несёт сильные риски для здоровья и жизни малыша. Как правило, при соблюдении ряда рекомендаций, постельного режима, отсутствии стрессовых ситуаций данную угрозу возможно избегать и доносить малыша до 36 недели.
- Послеродовое кровотечение. Может начаться на вторые сутки после родов. Потребуется срочное медицинское вмешательство, принятие экстренных мер по восстановлению здоровья родильнице.
- Задержка развития плода, при указанном виде дисплазии питательные вещества, получаемые от матери с употребляемой пищей, витаминные комплексы не поступают через кровотоки плаценты, малыш их не получает.
- Гипоксия плода в связи с кислородным голоданием. Нехватка кислорода в связи с увеличенной плацентой негативно влияет на плод, ребёнок не получает через плаценту достаточного питания для полноценного роста.
- Раннее излитие околоплодных вод, как следствие, искусственные роды. При протекании части околоплодных вод, выявленных ультразвуковым исследованием, существуют малые степени вероятности сохранить беременность. В случае вытекания большей части либо массы околоплодных вод следует медикаментозно стимулировать роды либо начать внеплановое кесарево сечение, в противном случае при истечении четырёх часов ребёнок способен погибнуть.
- Гестоз. Оложнение протекания беременности проявляется повышенным артериальным давлением, судорогами мышц ног, потерей белка с мочой, отёками конечностей либо живота. Провоцирует высокую смертность среди рожениц, высокую перинатальную смертность среди детей.
- Плацентарная недостаточность. Разновидность осложнений в период протекания беременности, при которой формируется задержка развития плода.
- Замирание беременности на сроках первого триместра. Диагностируется с помощью УЗИ или ЭКГ плода.
Скрупулёзный контроль беременности, общее состояние матери, контроль развития плода становятся главными моментами после тщательного изучения анализов беременной с целью раннего диагностирования различных патологий и заблаговременного планирования способа родоразрешения. При наличии заболевания врачи часто разрешают провести естественные роды, при стабильных показателях матери и плода, постоянном контроле шейки матки. Применяется местное обезболивание в процессе родов.
Мезенхимальная дисплазия плаценты представляет рост плацентарных тканей, превышающих срок беременности в несколько раз. Подобная аномалия приведёт к нарушению кровотока к плоду, вызвав хроническую гипоксию плода. Заболевание не подвергается лечению.
С рождением ребёнка плацента будет удалена, новая беременность проходит без осложнений. В случае благоприятного исхода родоразрешения болезнь никак не повлияет на ребёнка, если не передалась на генном уровне дисплазия соединительной ткани.
Последующую беременность возможно планировать уже через 1,5-2 года с момента благополучных родов. Дисплазия при беременности бывает выявлена на ранних стадиях и тщательно контролируется на протяжении срока беременности.
Можно ли забеременеть?
Сама дисплазия на возможность зачатия влияния не оказывает, поскольку на работе яичников этот недуг не отражается. Однако сочетание ее с беременностью — достаточно тревожное состояние.
Многое безусловно зависит от степени недуга, от возраста будущей мамы, от наличия фоновых патологий, но в целом женщина должна понимать, что в случае наступления беременности во время дисплазии, лечение недуга придется отложить на пару лет.
Дисплазия легкой степени вполне может корректироваться и во время вынашивания ребенка, но умеренную и тяжелую степень недуга лучше лечить до зачатия.
Дмитриева Елена Юрьевна
Гинеколог-эндокринолог, стаж 40 лет
Беременность и дисплазия понятия вполне совместимые, но только в том случае, когда лечение недуга можно отложить на некоторое время. Если ситуация критичная, то необходимо сначала пролечить дисплазию, а уже потом задумываться о планировании беременности. Надо сказать, что в некоторых случаях патология во время беременности может начать регрессировать, это связано с тем, что вынашивание ребенка сопровождается гормональными изменениями, которые могут оказать влияние на клетки эпителия. Однако, рассчитывать на такой исход событий нельзя, поскольку как именно повлияет гормональная перестройка на слизистую шейки предсказать невозможно. Женщина должна понимать, что лечение дисплазии во время беременности невозможно, поэтому лечить недуг желательно до беременности.
Дисплазия и ЭКО
Основываясь на собственном опыте и литературных данных, я не вижу противопоказаний к ЭКО после дисплазии. Если в процессе планирования, стимуляции и вынашивания беременности вы будете находиться под регулярным наблюдением онкогинеколога (и только в этом случае!), этого вполне достаточно, чтобы вовремя предупредить возможные неприятности.
Поэтому, если вы хотите родить малыша, я рекомендую в общении с репродуктологом умолчать о перенесенной дисплазии и проведенной конизации, если таковая имела место быть.
Чтобы сохранить целостность матки и повысить успешность применения вспомогательных репродуктивных технологий, я в очередной раз буду рекомендовать сделать свой выбор не в пользу конизации, а пролечить дисплазию методом ФДТ. Здоровая шейка значительно увеличивает шансы на успешную беременность и роды.
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
Прием проводится в двух клиниках в Москве, а также в Санкт-Петербурге, Махачкале, Курске, Ставрополе, Барнауле, Самаре, Набережных Челнах, Салавате, Челябинске, Сургуте и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону 8-800-555-77-26.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Дисплазия шейки матки – опасное предраковое состояние, которое проявляется в виде появлений на слизистой атипичных клеточных структур.
Этот недуг редко сопровождается симптоматикой, и зачастую женщина узнает о нем уже в запущенной стадии.
Основную опасность для здоровья женщины представляет 3 степень заболевания, которая по-другому называется неинвазивный рак.
При отсутствии адекватного лечения риск образования злокачественной опухоли в шеечной области достаточно велик.






























