Содержание:
- Введение
- Здоровое сердце
- Сердечная недостаточность
- Влияние сердечной недостаточности
- Проявления сердечной недостаточности
- Лечение сердечной недостаточности
- Как работают кардиостимуляторы и имплантируемые кардиовертер-дефибрилляторы
- Устройства с бивентрикулярным режимом стимуляции
- Имплантируемые кардиовертеры-дефибрилляторы
- Компоненты ресинхронизирующих устройств
- Имплантация ресинхронизирующих устройств
- Медицинский уход после имплантации
- Влияние общей анестезии на Вашу деятельность
- Наблюдение за ресинхронизирующим устройством
- Реимплантация ресинхронизирующего устройства
- Как будет проявляться работа устройства?
- Если Вы почувствовали электрический разряд
- Образ жизни с электрокардиостимулятором или имплантируемым кардиовертером-дефибриллятором
- Ограничение физической активности
- Влияние электрического оборудования на Ваше устройство
- Риск, связанный с имплантацией ресинхронизирующих устройств
- Свяжитесь с Вашим лечащим врачом, если у Вас возникли вопросы по поводу устройства или в любом из ниже перечисленных случаев:
Введение
Сердечная недостаточность (СН) снижает способность сердца проталкивать кровь. В то время как сердечная недостаточность является серьезным заболеванием, лечение помогает только уменьшить проявления данного состояния.
В этом пособии рассматривается лечение СН с помощью бивентрикулярных кардистимуляторов/дефибрилляторов, позволяющих проводить сердечную ресинхронизацию, а также:
- Нормальная проводящая система сердца;
- Сердечная недостаточность и ее симптомы;
- Назначение этих устройств;
- Процедура имплантации устройств;
- Регулярное наблюдение и образ жизни после имплантации устройств.
Если у Вас возникли вопросы по поводу данной информации, обсудите их с Вашим лечащим врачом.
Здоровое сердце
Сердце – это мышечный орган, имеющий 4 камеры. Верхние камеры называются предсердиями, нижние – желудочками. Сердце работает как двойной «насос». Одна часть, включающая правое предсердие и правый желудочек, получает кровь от всего тела и проталкивает ее в легкие для насыщения кислородом. Другая (левое предсердие и левый желудочек) получает насыщенную кислородом кровь от легких и направляет ее обратно ко всем органам и тканям. Непрерывный ток крови поддерживается за счет повторных сокращений сердечной мышцы. Вы ощущаете эти сокращения как сердечный ритм. Каждое сокращение проталкивает кровь через все камеры сердца и все тело в целом.
Для поддержания адекватного кровообращения сокращения сердца должны быть координированными и ритмичными. Естественным водителем ритма сердца является синусовый узел (СУ). Он находится в правом предсердии. В СУ образуется электрический импульс, который проводится по проводящим путям в сердце, вызывая сокращение его камер в нужный момент времени.
2023
Представлен носимый дефибриллятор, который можно не снимать в душе
13 ноября 2023 года компания Element Science анонсировала портативный носимый кардиовертер-дефибриллятор Jewel, предназначенный для предотвращения внезапной смерти в результате остановки сердца. Устройство имеет водонепроницаемую конструкцию, благодаря чему его можно не снимать в душе. Подробнее здесь.
Людям с кардиостимуляторами опасно носить фитнес-трекеры и умные часы
21 февраля 2023 года стало известно о том, что технологии определения биоимпеданса в умных часах могут угрожать здоровью при использовании с импланируемыми медицинскими устройствами, в том числе кардиостимуляторами.
Исследование, опубликованное в журнале Heart Rhythm, утверждает, что смарт-часы и другие фитнес-трекеры могут создавать помехи для кардиостимуляторов и других имплантированных устройств. Носимые устройства, обычно ориентированные на мониторинг таких аспектов нашего здоровья, как частота сердечных сокращений, кровяное давление и другие жизненно важные показатели.

Людям с кардиостимуляторами нельзя носить умные часы
Однако исследователи утверждают, что, несмотря на очевидные преимущества, некоторые фитнес- и велнес-трекеры могут представлять серьезную опасность для людей с имплантируемыми кардиологическими электронными устройствами (КИЭУ), такими как кардиостимуляторы, имплантируемые кардиовертеры-дефибрилляторы (ИКД) и устройства сердечной ресинхронизирующей терапии (СРТ).
По словам исследователей, с начала 2014 года стремительно растет популярность носимых медицинских технологий, стирается грань между медицинскими и потребительскими устройствами. До проведения данного исследования, по словам ученых, объективная оценка безопасности не успевала за новыми гаджетами.
Ученые обнаружили, что электрический ток, используемый датчиком биоимпеданса фитнес-девайсах, мешал правильному функционированию некоторых имплантированных кардиологических устройств. Технология обнаружения биоимпеданса посылает небольшой незаметный электрический ток для измерения состава тела человека, включая уровень жира в организме, мышечную массу, уровень стресса и частоту дыхания. С помощью нее, фитнес-трекеры могут записывать различные показатели, связанные со здоровьем.
По словам исследователей, биоимпедансное зондирование создавало электрические помехи, которые превышали нормы и мешали правильному функционированию CIED. Полученные результаты, по информации Всемирной организации здравоохранения (ВОЗ), не указывают на какие-либо немедленные или явные риски: правда, высокий уровень электрического тока действительно может привести к прерыванию кардиостимуляции.
Дефибриллятор сила тока.
— медицинский прибор для воздействия на сердце кратковременным мощным импульсом тока для прекращения нарушений сердечного ритма. Основные показания к дефибрилляции: фибрилляция желудочков, аритмии. Первая попытка дефибрилляции должна быть начата с 4000 В, при последующих попытках заряд увеличивается до 5000-7000 В. Электроды должны быть увлажнены и во время разряда плотно прижаты к грудной клетке. Во время проведения разряда нужно соблюдать технику безопасности, отсоединять регистрирущие устройства и аппараты искусственной вентиляции лёгких. Чтобы предотвратить ожоги кожи и снизить внутригрудное сопротивление электроды необходимо смазать специальной пастой или проложить между электродами и кожей марлевые салфетки, пропитанные физраствором. Если у пациента работает кардиостимулятор, то электродам прибора следует располагаться на расстоянии большем, чем 12 см, от кардиостимулятора. Во время, когда дефибриллятор работает, необходимо контролировать, чтобы люди не прикасались к металлическим частям кровати и пациента.Дефибрилляция еще известна как кардиоверсия.
Факторы, от которых зависит на сколько будет эффективным применение дефибриллятора
- правильное расположение электродов
- мощность разряда
- момент нанесения разряда относительно фазы сердечного цикла
История
В 1899 году Ж.-Л. Прево и Фредерик Бателли опубликовали результаты своих исследований по остановке сердечных сокращений у собак посредством воздействия током, в том числе, отмечалась возможность остановить фибрилляции. Прево и Бателли изучали смерть от электротока, а не дефибрилляцию (сама природа фибрилляций в то время была известна довольно смутно), но к 1932 году Д. Р. Хукер и соавторы провели ряд экспериментов по реанимации с помощью тока и показали возможность электрошоковой дефибрилляции. Несколько позже в СССР в экспериментах на животных (собаках, кошках, лягушках) Н. Л. Гурвич и Г. С. Юньев также показали возможность как вызывания, так и прекращения фибрилляций посредством воздействия тока: вызывания фибрилляций — синусоидальным током, дефибрилляции — конденсаторным разрядом, и предложили использовать электрический метод для восстановления нормальной деятельности фибриллирующего сердца.
Тем не менее, до середины 1950-х годов во всём мире лечение фибрилляции сердца осуществлялось только медикаментозно (например, введением солей калия и кальция).
В 1956 году Пол Золл не только предложил использовать электрический ток для воздействия на сердечную мышцу в случае фибрилляции, но и продемонстрировал первый успешный опыт при операции на открытом сердце человека и с применением переменного тока напряжением 110 вольт непосредственно к сердечной мышце.Примерно в то же время В. Я. Эскиным и А. М. Климовым был изготовлен первый в СССР автономный дефибриллятор ДПА-3, однако отчёты были опубликованы лишь в 1962 году. Есть также сведения, что дефибрилляторы разрабатывались в СССР с 1952 года (по схеме, предложенной Н. Л. Гурвичем) и в порядке эксперимента применялись с 1953 года, однако такие свидетельства появились в печати десятилетия спустя.
В 1959 году, на основании публикации Золла, Бернард Лаун поставил задачу добиться более эффективного и менее травмирующего воздействия электрическим током, для чего стал ставить эксперименты на животных. Результатом его исследований стала монофазная форма одиночного импульса, в дальнейшем известная как «англ. Lown waveform» — одиночный синусоидальный импульс с полупериодом около 5 миллисекунд. В серийном устройстве импульс генерировался разрядом предварительно заряженных до 1000 Вольт конденсаторов через индуктивность и электроды.
Продолжая исследования, Лаун привлёк к сотрудничеству инженера Баруха Берковица, который по представленным Лауном спецификациям и разработал первый прототип дефибриллятора, под названием «кардиовертер». Этот аппарат, весивший 27 кг, обеспечивал импульс энергией 100 джоулей для применения на открытом сердце и регулируемый импульс 200—400 джоулей для применения через закрытую грудь.
Показания и противопоказания
Экстренная дефибрилляция сердца производится при наличии следующих симптомов:
- Предынфарктное состояние пациента.
- Сердечная недостаточность.
- Резкое снижение цифр АД (гипотония).
- Потеря пострадавшим сознания.
- У пациента не прощупывается пульс.
- Тяжелые желудочковые аритмические нарушения, которым свойственны частые, асинхронные сокращения сердечной мышцы.
К тяжелым желудочковым нарушениям относятся:
- Фибрилляция желудочков (мерцание) – патология в результате которой желудочки сердца начинают сокращаться с огромной частотой 200-300 раз в минуту в хаотичном порядке. Ускоренный ритм сокращений не дает им возможности наполниться кровью, из-за чего происходит критичное нарушение кровообращения, что может привести к смерти. При этом у больного может не прощупываться пульс.
- Трепетания желудочков – аритмическое нарушение, схожее с фибрилляцией. Его отличительная черта в том, что сокращения происходят ритмично и упорядоченно, а не в случайном порядке. При этом трепетания способны переходить в фибрилляцию.
- Желудочковая тахикардия – заболевание, при котором происходит нарушение пульса в результате серьезного поражения сердечной мышцы. Нарушение может спровоцировать приступ учащенного сердцебиения, которое, вероятнее всего, перейдет в фибрилляцию желудочков. Это может привести к летальному исходу.
Основным противопоказанием к проведению данной реанимационной процедуры является полная остановка сердца, так как данный факт делает манипуляцию совершенно бесполезной. Если сердце внезапно останавливается, то необходимо срочно выполнить непрямой массаж, искусственную вентиляцию легких, осуществить парентеральное введение препаратов, таких как: Атропин, Эпинефрин.
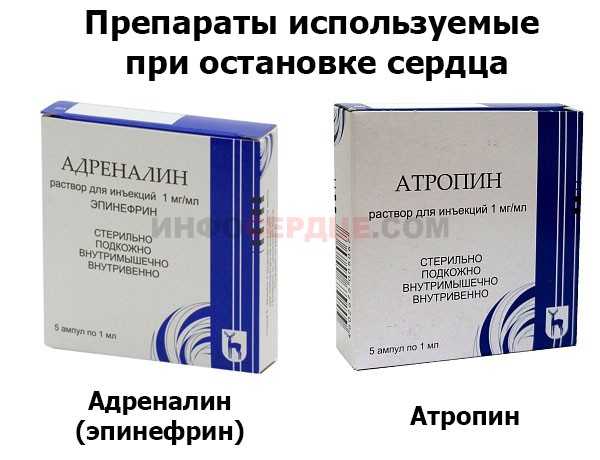
Если процедура проводится в плановом режиме, то противопоказанием будет прием пациентом сердечных гликозидов менее трех дней назад. При накоплении этих веществ существенно возрастает риск возникновения необратимой фибрилляции желудочков.
Заболевания, при которых противопоказана плановая дефибрилляция (кардиоверсия):
- постоянная форма мерцательной аритмии (более 2 лет);
- синусовая тахикардия;
- аритмии, возникшие из-за дистрофических изменений желудочков сердца;
- появление тромбов в предсердиях;
- политопная предсердная тахикардия.
В каких случаях требуется разряд электротока?
Разряд электротока показан при фибрилляции и тахиаритмии
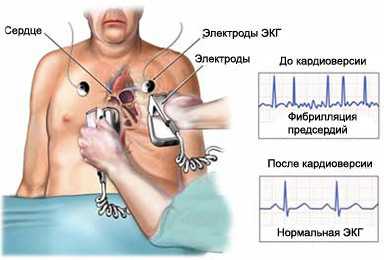
Устранение нарушений сердечного ритма с помощью электрического импульса называют кардиоверсией. Она проводится по-разному в зависимости от состояния пациента и срочности проведения процедуры.
Как известно, сердце сокращается благодаря синусовому узлу, который подает электрические импульсы и вызывает сокращение миокарда. По тому же принципу работает кардиоверсия. С помощью тока сердце заставляют сокращаться в нужном ритме и с необходимой частотой.
У этой процедуры могут быть последствия и противопоказания, что в экстренных случаях (при остановке сердца) она проводится обязательно, так как является частью реанимационных процедур.
Кардиоверсия требуется в следующих случаях:
- Фибрилляций предсердий. В этом случае импульсы к миокарду поступают неравномерно, мышечные волокна сокращаются очень быстро и хаотично, при этом непродуктивно. Причиной могут служить сердечные патологии (сердечная недостаточность, кардиосклероз, порок сердца). Вероятность внезапной смерти при фибрилляции предсердий очень велика, поэтому нередко рекомендуется кардиоверсия.
- Фибрилляций желудочков. Это опасное состояние, при котором стенки желудочков сокращаются с высокой частотой (300 ударов в минуту), но насосная функция сердца останавливается. Кровь не поступает к органам и тканям, что приводит к смерти пациента в течение 10 минут, если не оказывается медицинская помощь.
- Тахикардия предсердий. Предсердная тахикардия встречается довольно часто, особенно у пожилых людей. Как правило, прогноз благоприятный. Это заболевание не принято считать опасным для жизни, но в некоторых случаях возникают осложнения и дальнейшие нарушения ритма, которые необходимо исправить электрическим током.
- Тахикардия желудочков. Это одно из наиболее неблагоприятных нарушений ритма, возникающих при инфаркте миокарда. Риск внезапной остановки сердца очень велик, поэтому больному требуется срочная медицинская помощь.
Кардиоверсия может назначаться и в плановом порядке. В этом случае проводится подготовка пациента к процедуре.
Особенности кардиоверсии
Внезапно остановившееся сердце можно запустить с помощью дефибриллятора
Суть кардиоверсии заключается в подаче электрического разряда через электроды, прикрепленные к грудной клетке пациента. Нарушенный сердечный ритм может быть очень опасным для жизни, так как приводит к нарушению кровообращения к другим органам, включая мозг.
Как правило, это связано с тем, что синусовый узел не способен подавать полноценные импульсы для сокращения миокарда. Чтобы исправить ситуацию, применяется дефибриллятор.
Плановая кардиоверсия проводится по следующему алгоритму:
- Пациента обследуют, делают ЭКГ, уточняют диагноз и подтверждают необходимость кардиоверсии.
- Обязательно нужна подготовка. Чтобы избежать появления тромбов, некоторое время до процедуры больной принимает антикоагулянты для снижения свертываемости крови.
- Процедура проводится натощак, поэтому в день проведения кардиоверсии не рекомендуется есть.
- Используется наркоз для погружения больного в сон, а затем с помощью дефибриллятора производится 1 или несколько ударов током для нормализации сердечного ритма.
- После процедуры больного переводят в реанимацию и некоторое время наблюдают.
Сама процедура длится не более получаса. Боль не ощущается благодаря анестезии. Еще некоторое время пациент будет нуждаться в особом уходе.
Если требуется срочное оказание медицинской помощи из-за остановки сердца, используется переносной дефибриллятор.
Сначала необходимо убедиться, что у больного действительно приступ и он не дышит. Затем подготавливается грудная клетка, вытирается насухо, к ней прикрепляются 2 электрода
Очень важно, чтобы кожа была сухой. Часто в набор входит бритва, поскольку волосяной покров на груди снижает силу электрического импульса. Электроды прикрепляются в центре грудной клетки и под левой грудью
Электроды прикрепляются в центре грудной клетки и под левой грудью.
Больше информации о том, как работает дефибриллятор можно узнать из видео:
Нужно убедиться, что дефибриллятор включен, а электроды подключены правильно. Подавать электрический ток можно только в том случае, если больного никто не касается. После этого необходимо нажать кнопку подачи разряда. Переносной дефибриллятор самостоятельно анализирует сердечный ритм и рекомендует разряд.
Методика проведения
Необходимо, чтобы экстренную дефибрилляцию выполняли врачи кардиологической группы неотложной помощи. В крайнем случае проведение данной процедуры возлагается на специально обученных специалистов полиции, пожарной охраны при наличии автоматического дефибриллятора. При этом нужно следовать утвержденному алгоритму:
Врач обязан убедиться, что пациент находится в бессознательном состоянии, а сердечный ритм хаотичен.
Больного укладывают на любую твердую поверхность, желательно ровную и освобождают грудь от одежды.
На электроды укладывают специальный гель, проводящий токовые импульсы. Заменить его можно стерильными салфетками, смоченными в физрастворе (9% раствор хлорида натрия).
Мощность разряда выбирается из расчета 3 Дж на кг веса, у ребенка 2 Дж/кг
После того как нужная цифра на экране высветилась, заряжают электроды.
Важно и правильное размещение электродов. Левый располагают чуть выше макушки сердца, правый – непосредственно под ключицей в области грудины
Другой вариант расположения: левый в пятом межреберье, правый в этой же области только со стороны спины. При наличии у пациента кардиостимулятора, электроды не должны находиться к нему ближе 8 см.
После полной зарядки электродов их с силой прижимают к телу и пускают разряд.
Далее необходима оценка эффективности дефибрилляции. Если пульс восстановился, процедуру прекращают.
Если тахиаритмия не прекращается, разряд дают еще раз, но мощность при этом увеличивают вдвое. При этом промежуток между разрядами не должен быть длительным. Останавливаются только для оценки показателей на ЭКГ либо для проведения легочно-сердечной реанимации.
Если четыре попытки нормализовать сердечный ритм оказались безрезультатны, то фиксируют невозможность спасти жизнь пациента.
Как работают дефибрилляторы
Дефибрилляторы разных типов работают по-разному. Автоматические внешние дефибрилляторы (AED) были разработаны для спасения жизней людей, испытывающих внезапную остановку сердца. Даже неподготовленные прохожие могут использовать эти устройства в экстренных случаях. Другие дефибрилляторы могут предотвратить внезапную смерть людей с высоким риском опасной для жизни аритмии. В их число входят имплантируемые кардиовертер-дефибрилляторы (ICD), которые хирургическим путем помещаются внутрь тела и носимые кардиовертер-дефибрилляторы (WCD), которые устанавливаются на теле.
Автоматические внешние дефибрилляторы (AED)
AED — это портативное устройство с батарейным питанием, которое проверяет сердечный ритм и посылает в сердце разряд, чтобы восстановить нормальный ритм. Устройство используется для помощи людям с внезапной остановкой сердца. К груди человека, у которого возникли проблемы с работой сердца, прикрепляют липкие подушечки с датчиками, называемые электродами. Электроды отправляют информацию о сердечном ритме человека на компьютер, устройство анализирует сердечный ритм, чтобы определить, нужен ли удар электрическим током. При необходимости электроды производят разряд.
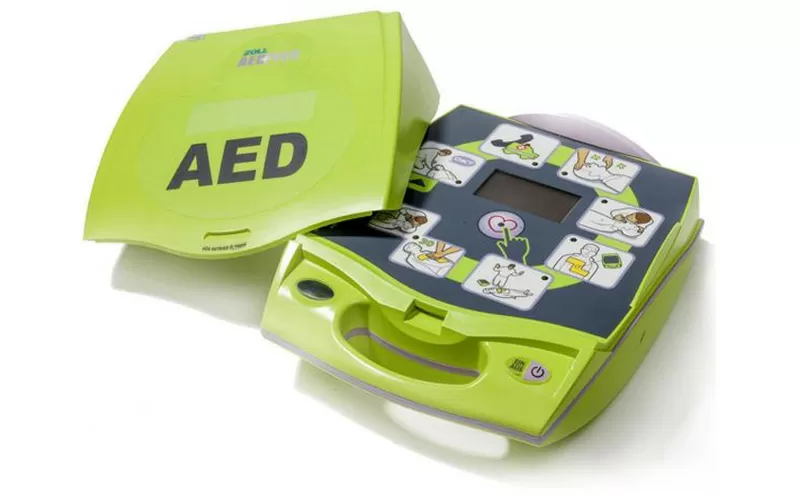
Автоматический внешний дефибриллятор
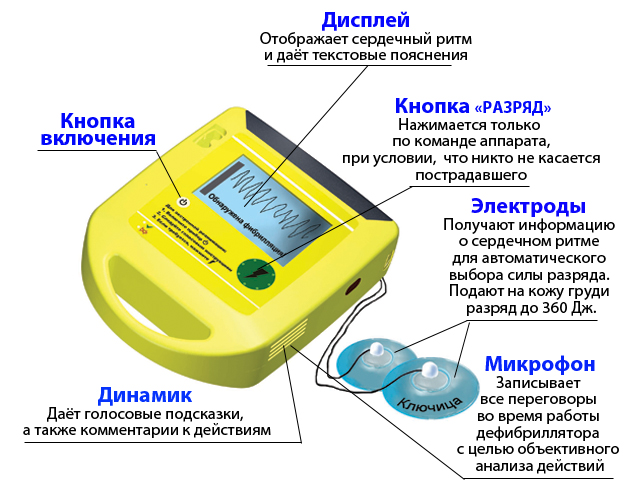
Устройство дефибриллятора AED
Имплантируемые кардиовертер-дефибрилляторы (ICD)
ICD хирургическим путем вводится в грудную клетку или живот, где он проверяет наличие аритмий. Аритмия может нарушить кровоток от сердца к остальным частям тела или вызвать остановку сердца. ICD посылает разряд, чтобы исправить аритмию. ICD может испускать низкоэнергетический разряд, чтобы ускорить или замедлить ненормальное сердцебиение, или высокоэнергетический разряд, который может исправить быстрое или нерегулярное сердцебиение. Если разряды малой энергии не восстанавливают нормальный сердечный ритм, устройство переключится на разряды высокой энергии для дефибрилляции.
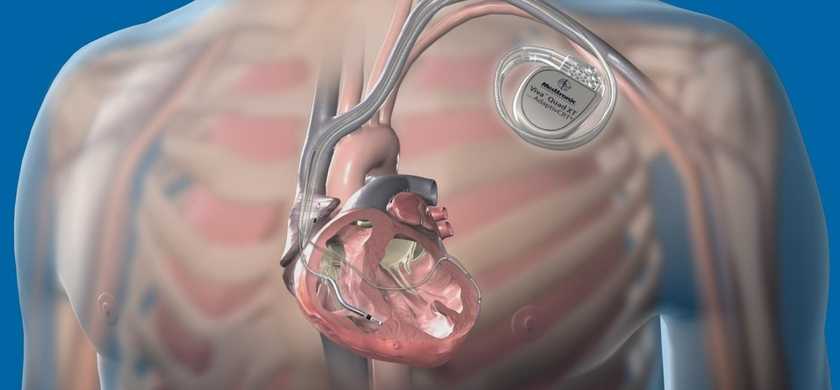
Имплантируемый кардиовертер-дефибриллятор
Устройство также переключится на высокоэнергетические разряды, если желудочки начнут дрожать, а не сильно сокращаться. ICD похожи на кардиостимуляторы , но они обеспечивают поражение электрическим током только с малой энергией. У медицинского прибора есть генератор, подключенный к проводам, чтобы определять пульсы сердца и при необходимости подавать разряд. У некоторых моделей есть провода, которые лежат в одной или двух камерах сердца, а у других нет проводов, продетых в камеры сердца, но устройства опираются на сердце, чтобы контролировать сердечный ритм.
ICD также может записывать электрическую активность сердца и сердечные ритмы. Записи могут помочь врачу точно настроить устройства, чтобы оно лучше исправляло нерегулярное сердцебиение. Дефибриллятор будет запрограммировано на то, чтобы реагировать на тип аритмии, который у пациента наиболее вероятен.
Носимые кардиовертер-дефибрилляторы (WCD)
У WCD есть датчики, которые прикрепляются к коже. Датчики соединены проводами с устройством, которое проверяет сердечный ритм и при необходимости подает электрошок. Как и ICD, WCD может производить разряды малой и высокой энергии. Устройство имеет пояс, прикрепленный к жилету и надевается под одежду. Врач подберет устройство размеру пациента. Устройство запрограммировано на определение определенного сердечного ритма.
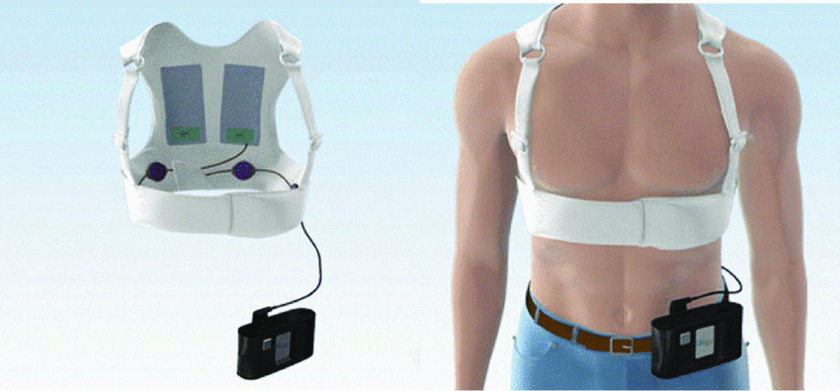
Носимый кардиовертер-дефибриллятор
Датчики обнаруживают возникновение аритмии и уведомляют пользователя об этом. Пациент может отключить предупреждение, чтобы предотвратить разряд, если он не нужен, но если пользователь не ответит, то устройство произведет разряд, чтобы скорректировать ритм. Обычно это происходит в течение одной минуты. Устройство может наносить повторяющиеся электрические разряды во время эпизода, а после каждого эпизода датчики необходимо заменять. Устройство также может отправлять врачам записи о сердечной деятельности их пациента.
Прогнозы и эффективность
Эффективность метода зависит еще от некоторых причин:
- Правильность выполнения других приемов реанимации пациента. В данном случае речь идет об искусственном дыхании, непрямом массаже сердца, использовании лекарственных препаратов.
- Правильность методики проведения процедуры.
Многое зависит не только от описанных факторов, но и от используемого прибора, его качества.
Пи дефибрилляции чаще всего допускаются следующие ошибки:
- Неправильная установка на теле электродов.
- Малое количество геля для проведения тока.
- Недостаточное прижатие электродов к телу.
- Слишком малая или высокая мощность тока.
- Недостаток воздуха в легких при неправильно проведенных реанимационных мероприятиях (дыхании рот в рот).
Как правило, описанные ошибки присущи новичкам. Конечно, эффективность процедуры еще зависит и от персональных особенностей человека, электрической работы его сердца. Эти факторы не поддаются учету.
При правильной методике проведения и использовании современного оборудовании в 85% случаев процедура дает результат, но это статистические данные при идеальных условиях. На практике медикам удается спасти только 15% пациентов, у которых проблема появилась за пределами медицинского учреждения. Если же больные находятся в клинике, выживаемость увеличивается до 70%. Если говорить о плановом проведении процедуры, ее эффективность составляет 95%.
Имплантированные приборы существенно увеличивают продолжительность жизни, поскольку устройство моментально снимает аритмию, результат наступает почти в 100% случаев. Правда, после процедуры прогнозы остаются не очень радостными, даже если человека получится спасти после фибрилляции желудочков – остается риск повторного приступа.
Показания для кардиоверсии (“дефибрилляции” предсердий)
Электрическое восстановление синусового ритма путем кардиоверсии показано при наличии наджелудочковых типов аритмий (суправентрикулярных), а также при определенных вариантах мерцательной аритмии, которая включает мерцание (фибрилляцию) и трепетание предсердий. Именно при таких нарушениях ритма необходима синхронизация с желудочковыми комплексами, поэтому дефибрилляция здесь не только неэффективна, но еще и опасна.
Данные виды аритмий – пароксизмальная наджелудочковая тахикардия, предсердная тахиаритмия, тахикардия из АВ (атриовентрикулярного)-соединения, мерцательная аритмия – характеризуются возникновением циркулирующей волны возбуждения по типу re-entry, ослаблением или полным прекращением деятельности синусового узла (водителя ритма 1-го порядка), а также наличием в ряде случаев хаотичного сокращения всех мышечных волокон в ткани предсердий, как это бывает при мерцательной аритмии.
Основным показанием для проведения кардиоверсии является наличие у пациента пароксизма (внезапного приступа) тахикардии или тахиаритмии, не купирующегося обычным введением медикаментозных препаратов.
Показания к кардиоверсии при мерцательной аритмии
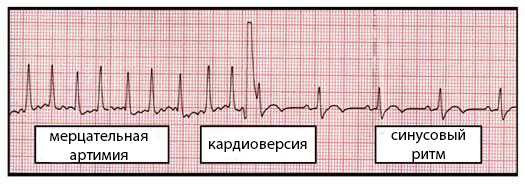
Отдельно необходимо выделить показания для электрической кардиоверсии при мерцательной аритмии:
- Неэффективность медикаментозной кардиоверсии (введения антиаритмических препаратов) при пароксизмальной форме аритмии у лиц с признаками на кардиограмме ишемии миокарда, острого инфаркта миокарда, а также с наличием выраженного снижения артериального давления (гипотензии) и тяжелой сердечной недостаточности,
- Наличие пароксизма мерцательной аритмии вместе с ВПВ-синдромом (синдромом Вольфа-Паркинсона-Уайта, чреватого развитием фибрилляции желудочков),
- Крайне тяжелая переносимость симптомов пароксизмальной мерцательной аритмии,
- Непереносимость медикаментозных антиаритмических препаратов,
- Частые рецидивы пароксизмальной мерцательной аритмии через короткие промежутки времени,
- Ожидаемая более высокая эффективность электрической кардиоверсии, нежели медикаментозной, у пациентов с персистирующей формой мерцательной аритмии (существующая более, чем неделя, но способная к восстановлению правильного ритма),
- Проведение гибридной (одновременное применение медикаментозных препаратов и электроимпульсной терапии) при персистирующей форме мерцательной аритмии.













![Можно ли запустить сердце с помощью дефибриллятора? - [новое] - метрологический надзор](http://ivbellen.ru/wp-content/uploads/c/c/8/cc83e373d282b74754dbc3e3d9eb388d.webp)











