Профилактика
Самой главной профилактикой коматозного состояния является профилактика инсульта. Профилактика заключается в основных принципах, давайте рассмотрим их подробно:
Всегда беспокоится за состояния своего здоровья, необходимо регулярно проходить медицинские обследования, также придерживаться правильного образа жизни, дабы избежать каких-либо осложнений или патологий.
Необходимо буквально заучить основные симптомы инсульта, стоит упомянуть, что при малейшем подозрении необходимо незамедлительно идти к специалисту за консультацией.
Как итог, мы поняли что инсульт и кома очень связанны друг с другом. Кома же является всего лишь развитым вегетативным состоянием. Именно поэтому реабилитация зависит от всех посторонних факторов, которые буквально сваливаются на человека. Выйти из комы возможно, но для этого нужно приложить много усилий. Надеемся, мы смогли ответить на ваш вопрос, сколько дней продолжается кома и что при ней делать.
Специальные методы лечения острого инсульта. Реперфузионная терапия
Основные методы реперфузии:
- восстановление и поддержание системной гемодинамики (удержание АД на перфузионно достаточном уровне, что отражено в Базовое терапии);
- Тромболизис;
- гемангиокоррекция(антикоагулянты и антиагреганты).
Реперфузия должна быть активной и кратковременной с реперфузионным периодом не более 3-6 часов.
Тромболитическая терапия (ТЛТ) – единственный метод с высокой степенью доказательности, приводящий к реканализации, дает полную физическую независимость у 1 из 10 пролеченных пациентов.
Виды ТЛТ:
- 1. Медикаментозная ТЛТ:
- системный внутривенный тромболизис (В/В ТЛТ);
- селективный (внутриартериальный) тромболизис (В/А ТЛТ);
- комбинированный тромболизис (В/А + механический);
- этапный тромболизис (В/В+В/А или механический) – rt-PA bridjing.
- 2. Механическая ТЛТ:
- УЗ-деструкция тромба
- аспирация тромба с использованием устройства Penumbra, аспирационный катетер
- механическое удаление тромба с использованием устройств Catch, Merci Retrieval System, самораскрывающихся стентов Solitaire и TREVO
При поступлении пациента с клиникой инсульта в период «терапевтического окна» необходимо безотлагательно решить вопрос о показаниях и противопоказаниях к внутривенному тромболизису.
Диагностика инсульта
Диагноз основывается на тщательном изучении анамнеза, выявлении факторов риска и анализе клинических данных, а именно неврологической симптоматики. Клиническая картина инсультов разнообразна и во многом определяется тем, в каком сосудистом бассейне произошла мозговая катастрофа и ее характером (ишемия или геморрагия).
Ранняя диагностика инсульта (анамнез и осмотр) заключается в ответах на следующие вопросы:
— Имеется ли у больного острое поражение головного или спинного мозга, их оболочек?
— Вызвано ли данное поражение инсультом?
ОНМК диагностируется при внезапном (минуты, реже часы) появлении очаговой и/или общемозговой и менингеальной неврологической симптоматики у больного с общим сосудистым заболеванием и при отсутствии других причин, а именно: черепно–мозговая или спинальная травма; интоксикация (алкоголем, наркотиками, медикаментами); гипогликемия; инфекция; почечная недостаточность; печеночная недостаточность.
Очаговые неврологические симптомы проявляются возникновением следующих расстройств:
– двигательных: моно–, геми–, парапарезы–слабость в одной или двух конечностях; парезы черепно–мозговых нервов – асимметрия лица, гиперкинезы и др.
– речевых: сенсорная, моторная афазия – нарушение понимания и произнесения слов, дизартрия -нечеткое произношение слов, «каша во рту»;
– чувствительных: гипалгезия, термоанестезия, нарушение глубокой, сложных видов чувствительности и др.;
– координаторных: вестибулярная, мозжечковая атаксия, астазия, абазия – головокружение, шаткость при ходьбе, падение в какую-либо сторону.
– зрительных: скотомы, квадрантные и гемианопсии, амавроз, фотопсии – снижение или отсутствие зрения, выпадение полей зрения;
– корковых функций: астереогноз, апраксия – нарушение порядка действий;
– памяти: фиксационная амнезия, дезориентация во времени и др.
 Общемозговая симптоматика: снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы; головная боль и боль по ходу спинномозговых корешков, тошнота, рвота.
Общемозговая симптоматика: снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы; головная боль и боль по ходу спинномозговых корешков, тошнота, рвота.
Менингеальная симптоматика (может появляться одновременно с общемозговой и/или очаговой неврологической симптоматикой, однако чаще появляется несколько отсроченно после клинического дебюта инсульта, при субарахноидальных кровоизлияниях может выступать единственным клиническим синдромом): напряжение заднешейных мышц, положительные симптомы Кернига, Брудзинского (верхний, средний, нижний), Бехтерева и др.
Наиболее частые первые симптомы инсульта: внезапное онемение или слабость в руке и/или ноге внезапное нарушение речи и/или ее понимания внезапная потеря равновесия, нарушение координации, головокружение внезапная потеря сознания острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения внезапное онемение губы или половины лица, часто с “перекосом” лица .
Срочно вызывайте “Скорую” по телефону “03″, если Вы увидите у Ваших знакомых или родственников или сами ощутите любой из этих симптомов! Доказана прямая зависимость исхода инсульта от времени начала его лечения. Каждая минута на счету!
При подозрении на инсульт больной обязательно должен быть госпитализирован в специализированное неврологическое отделение для лечения больных с ОНМК.
Последствия инсульта
- Теряется чувствительность мышц. Чтобы восстановить её, необходима длительная реабилитация. Рекомендуются специальные упражнения (ЛФК) для восстановления двигательной активности.
- Нарушение речи. Чтобы восстановить речевые навыки, нужны длительные занятия с логопедом. Обычно на восстановление речи уходят годы. Речевые проблемы возникают у 1/3 больных с инсультом. Наблюдаются разные нарушения – человек может не понимать речь, терять способность говорить, с трудом подбирать слова.
- Паралич. Односторонний паралич — наиболее распространённое последствие инсульта. Парализует сторону, противоположную локализации патологии. После паралича больному нужен посторонний уход и длительная реабилитация, которая может занять несколько лет.
На восстановление основных двигательных функций уходит около года, на восстановление мелкой моторики уходит значительно больше времени.
- затрудненность глотания;
- трофические патологии;
- эпилепсия;
- проблемы со зрением;
- болевой синдром;
- гипотонус мышц;
- нарушения в ЦНС;
- нарушение координации.
Предвестники инсульта
Симптомы перед приступом проявляются уже за несколько дней. Однако многие не обращают на них внимания, потому что признаки надвигающегося инсульта исчезают сами собой.
Как распознать близость «удара»? Самые главные предвестники:
- головные боли, которые появляются внезапно и быстро проходят;
- неожиданная для человека слабость;
- беспричинная тошнота;
- недлительные головокружения;
- частые смены настроения.
Также нужно обязательно обратить внимание на такую симптоматику, как:
- нарушения зрения и слуха;
- замедленный пульс;
- онемение конечности;
- приливы крови к лицу;
- нарушение речевой функции или координации движений;
- резкая потливость.
При наличии этих симптомов нужно срочно обратиться к врачу, так как предупредить инсульт еще возможно.
В течение 3-х часов с момента образования очага поражения головного мозга возникают острые проявления близкого «удара»:
- трудности при глотании;
- нестерпимая головная боль, которая приводит к обморокам;
- сильное головокружение;
- рвота;
- судороги;
- сбои в дыхании;
- тахикардия.
На этом этапе пострадавшему требуется срочная госпитализация. При своевременном оказании первой помощи снизится вероятность тяжелых осложнений.
Кто находится в группе риска
Есть люди, которым нужно проявлять особую настороженность в плане развития инсульта, так как они относятся в группу риска.
Среди них:
Лица с гипертонической болезнью.
Пациенты с сахарным диабетом.
Мужчины и женщины старше 65 лет.
Люди с абдоминальным типом ожирения.
Лица с наследственной предрасположенностью к сосудистым патологиям.
Больные, ранее перенесшие инсульт или инфаркт.
Пациенты с диагностированным атеросклерозом.
Женщины в возрасте старше 35 лет, принимающие оральные контрацептивы.
Курильщики.
Люди, страдающие нарушением сердечного ритма.
Люди с повышенным уровнем холестерина.
Чаще всего, пациенты с перечисленными диагнозами, находятся на диспансерном учете. Отдельно нужно отметить людей, живущих в состоянии хронического стресса. Эмоциональное перенапряжение негативным образом отражается на всех системах организма и может стать причиной инсульта.
В любом случае лучше лечить, чем не лечить!
В/А ТЛТ показан пациентам с окклюзией проксимальных сегментов интрацеребральных артерий. Его применение предполагает пребывание пациента в инсультном центре высокого уровня с круглосуточным доступом к церебральной ангиографии. В/А ТЛТ — метод выбора у пациентов с тяжелым ишемическим инсультом давностью до 6 часов, при инсульте в ВББ – до 12 часов. Во время эндоваскулярного вмешательства возможно В/А введение тромболитика (только на основе принятого и утвержденного внутреннего протокола ввиду отсутствия разрешительного документа для применения тромболизиса за пределами 4,5 часов «терапевтического окна» и применение механических методов реканализации.
Важным является то, что возможность проведения эндоваскулярного (В/А) вмешательства не должна быть основанием для отказа от В/В ТЛТ в соответствии с показаниями.
Претендентами на эндоваскулярные технологии могут быть пациенты:
- 1. Вышедшие за временные рамки В/В ТЛТ (до 6 часов у пациентов с инфарктом головного мозга в каротидной системе);
- 2. С неизвестным по времени – «ночным» инсультом (до 8 часов) при окклюзии основной артерии, т.к. бездействие фатально!
- 3. С окклюзией дистальных отделов ВСА, с Т-окклюзией, с окклюзией М1- и М2-сегментов СМА, с базилярной окклюзией, после проведения неэффективной В/В ТЛТ. При этом для перевода в ангиохирургическую операционную не требуется верификация реканализации. Эндоваскулярные вмешательства проводятся под многокомпонентным медикаментозным наркозом в отделении рентгенохирургических методов диагностики и лечения (полная неподвижность головы во время манипуляций).
Цифры и факты
- В России ежегодно регистрируется более 400 000 инсультов, летальность при которых достигает 35 %.
- Общий риск повторного инсульта в первые 2 года после первого инсульта составляет от 4 до 14 %.
- При увеличении введения калия с пищей (картофель, говядина, бананы) отмечено достоверное снижение артериального давления у лиц с его умеренно повышенными показателями на 11,4/5,1 мм рт. ст.
- У больных, длительно получавших диуретики (мочегонные), формируется гипокалиемия (диагностируемая при концентрации калия менее 3,5 ммоль/л) и увеличение частоты сердечно-сосудистых осложнений.
- При увеличении суточного потребления калия на 10 ммоль (например, при приёме препарата калия и магния аспарагинат) риск развития инсульта с летальным исходом снижается на 40 %.
У кого может произойти инсульт? Предрасполагающие факторы
Принято считать, что инсульт происходит только у пожилых людей. Однако в последние десятилетия болезнь стремительно «молодеет». Приступ может случиться уже в 40 лет и даже раньше.
Основные факторы риска:
- нарушение режима сна и питания при входе в «опасный» возраст – свыше 50-ти лет;
- гипертония;
- хронические болезни сердца;
- высокие стрессовые нагрузки на работе;
- курение и злоупотребление алкоголем;
- временные, быстро проходящие ишемические атаки;
- высокий уровень холестерина в крови;
- ожирение;
- сахарный диабет (при нем повышается вероятность не только первого, но и повторного инсульта);
- наследственный фактор;
- отсутствие своевременной госпитализации при приступе и квалифицированной врачебной помощи в муниципальных больницах;
- травмы (самая редкая причина инсульта)
При этом симптомы и причины различаются у женщин и мужчин.
Главные отличительные черты женских приступов:
- преобладание заболевания по геморрагическому типу;
- очень длительное и тяжелое восстановление функций;
- высокая смертность;
- высокие нагрузки на сосуды во время вынашивания ребенка;
- среди основных причин выделяют мигрени, головные боли, большие стрессы;
- проще увидеть первые симптомы приближающегося «удара»;
- один из провоцирующих факторов – прием оральных контрацептивов.
Самые ярко выраженные симптомы у женщин включают: слабость, замедленность движений, одышку, хрипы, повышенное сердцебиение, «размытое» зрительное восприятие, двоение в глазах, обморок, нарушение слуховой функции, боль с одной стороны лица и тела, нестерпимую головную боль.
У мужчин
Основные факторы риска – это нарушенное кровообращение, закупорка сосудов, разрыв артерий с последующим кровоизлиянием, сгущение крови вследствие различных заболеваний, ожирение, сахарный диабет, дефицит двигательной активности, неправильный рацион и нарушение режима питания, вредные привычки, сильные физические нагрузки, вегетососудистая дистония, гипертония.
Основные признаки инсульта у мужчин могут проявляться периодически, но через время проходить. В этой ситуации самое опасное – решить, что беда миновала. Ведь, скорее всего, это просто преходящие ишемические атаки, сигнализирующие о приближении инсульта.
При ишемическом типе мужчина может ощущать головокружение, сильную головную боль (ее не купируют обезболивающие), слабость, снижение чувствительности в конечностях и их онемение, присутствуют непродолжительные обмороки, рвота.
Геморрагический приступ выражается потерей сознания, резким повышением давления, лицо сильно краснеет, при дыхании слышны шумы, заметна асимметричность лица, бывает рвота.
Факторы риска
Факторами риска являются различные клинические, биохимические, поведенческие и другие характеристики, указывающие на повышенную вероятность развития определённого заболевания. Все направления профилактической работы ориентированы на контроль факторов риска, их коррекцию как у конкретных людей, так и в популяции в целом.
- Высокое содержание холестерина и ЛПНП (липопротеины низкой плотности) в крови
- Артериальная гипертония
- Сахарный диабет
- Заболевания сердца (аритмия и тд)
- Малоподвижный образ жизни
- Лишний вес
- Возраст
- Курение
- Наркотики
- Алкоголь
- Нарушения свертывания крови
- ТИА (транзиторные ишемические атаки) являются существенным предиктором развития как инфаркта мозга, так и инфаркта миокарда
- Апноэ во сне
- Предыдущие случаи инсульта, инфаркта сердца или ТИА
- Болезнь сонных артерий (Асимптомный стеноз сонных артерий и тд)
- Заболевание периферических сосудов
- Болезнь Фабри.
Многие люди в популяции имеют одновременно несколько факторов риска, каждый из которых может быть выражен умеренно. Существуют такие шкалы, которые позволяют оценить индивидуальный риск развития инсульта (в процентах) на ближайшие 10 лет и сравнить его со среднепопуляционным риском на тот же период. Самая известная — Фрамингемская шкала.
Ученые Гетеборга обнаружили, что мутация rs12204590 вблизи гена FoxF2, по их мнению, ассоциирована с повышенной степенью риска возникновения инсульта.
Эпидемиология
Каждый год в Украине происходит около 115000 вновь развившихся случаев инсульта, что превышает европейский показатель в 11–13 раз.
В соответствии с международными эпидемиологическими исследованиями, в преобладающем большинстве государств инсульт находится на втором-третьем месте в структуре общей смертности населения.
В мире в течение одного года возникает приблизительно 15 млн. случаев инсульта; согласно проведенным исследованиям, представленным в журнале «Lancet», количество смертельных исходов и инвалидизации по причине инсультов к 2030 году возрастет в 2 раза.
Примерно у 85% больных инсульт возникает вследствие внезапного снижения притока крови к некоторым участкам или всей ткани мозга (ишемический инсульт или инфаркт мозга).
У 15% больных выявляют геморрагический инсульт – кровоизлияние в ткань мозга (внутримозговое кровоизлияние) или под оболочки мозга, преимущественно в субарахноидальное пространство (субарахноидальное кровоизлияние).
Восстановление когнитивных способностей
В комплекс реабилитации обязательно включается блок восстановительных мероприятий при нарушении памяти, речи и письма пострадавшего от острого нарушения мозгового кровообращения, при наличии таковых нарушений. Для начала определяется объём нарушений в когнитивной сфере пациента, после этого индивидуально разрабатывается программа восстановительных мероприятий. Восстановление после инсульта неприменно комплексный процесс.
Обязательным компонентом в восстановлении пациентов с нарушениями когнитивных функция является обучение и консультирование родных пострадавшего, ведь реабилитация в домашних условиях и с родными людьми протекает заметно быстрее. Чем в стенах стационара. Однако помощь такому больному является тяжёлой как в психическом, так и в физическом плане. Чтобы избежать лишних проблем программа реабилитации включает в себя занятия с домочадцами пострадавшего.
Общемозговые симптомы
Первые признаки инсульта — как раз общемозговые. Они возникают резко, наслаиваются друг на друга в течение считанных мгновений. Представлены генерализованными неврологическими явлениями.
Затем подключаются очаговые симптомы, характерные уже для поражения конкретного участка головного мозга (см. ниже).
Инсульт начинается с головная боли. Она внезапная и резкая. Как удар молотком. Локализуется в затылке, переходит на темя. Может отдавать в виски. В зависимости от расположения области, возможны и другие варианты.
Сильная, настолько интенсивная, что вынуждает человека занять одно положение и не шевелиться.
В то же время, простые препараты-анальгетики, на основе метамизола натрия (Пенталгин и прочие подобные) не производят эффекта. Требуются наркотические средства.
Внимание:
Обширный инсульт дает сильную, но кратковременную боль. Почти 80% теряют сознание в течение нескольких минут.
- Головокружение. Вертиго. Нарушение ориентации в пространстве. Человек не может пройти по прямой линии. Сказывается хаотизация работы вестибулярного аппарата, частично и мышечная слабость, атаксия (нарушение координации).
- Тошнота и рвота. Как и в случае с продромом, кратковременная. Возникает внезапно и столь же быстро сходит на нет. Облегчения не приносит.
- Моторное возбуждение или апатичность. Зависит от акцентуации характера, индивидуальных особенностей нервной системы, скорости торможения и возбуждения.
Первый случай представлен так называемой панической атакой. Человек тревожный, несмотря на плохое самочувствие, мечется или же активно двигается в рамках возможного.
Во втором же — наблюдается тотальное снижение реакций на внешние возбудители. Пациенту ничего не интересно, ответов на вопросы не следует. Это прямой результат текущего патологического процесса.
Заторможенность, снижение когнитивных функций также входит в группу очаговых признаков. В таком случае разграничение общемозговой и местной симптоматики представляет большие сложности, да и смысла большого не имеет.
- Туманность зрения. Нечеткость видения, расплывчатость образов, возможно двоение. Если поражены глубокие структуры мозга, также развивается невыносимое ощущение распирания где-то в глубине головы.
- Шаткость походки. Невозможность двигаться по ровной линии.
- Потеря сознания. Наступает в большинстве случаев. Если нарушение мелкоочаговое, не затрагивает важных центров, ответственных за высшие нервные функции или вовлекает их в минимальной степени, обычно сознание сохранно. Обширные формы, глубоко залегающие типы заканчиваются обмороком, сопором или полноценной комой.
Как распознать инсульт и что делать
Определить инсульт по одним симптомам не выйдет. Требуется госпитализация и тщательное обследование. Потому первое действие — вызов скорой помощи с точным описанием ситуации.
Распознать инсульт в домашних условиях поможет стандартная методика FAST. Это мнемотехнический прием для запоминания порядка действий при подозрениях на инсульт.
- F. Face или лицо. Поражение сопровождается перекосом, параличом или парезом мимической мускулатуры. Выраженность растет по мере прогрессирования патологического процесса. Особенно явно проявляется при попытке улыбнуться.
- A. Arm или рука. При попытке поднять обе верхних конечности над головой пациент быстро возвращается в исходное положение, потому как нарушается координация или возникает слабость мускулатуры.
- S. Speech или речь. Способность говорить утрачивается частично или полностью. Артикуляция ухудшается. Это результат нарушения работы мимической мускулатуры и мышц языка.
- T. Time или время. Указание на необходимость в срочном порядке вызывать скорую помощь при обнаружении хотя бы одного признака.
До прибытия врачей алгоритм простой:
- Создать безопасные условия пострадавшему.
- Обеспечить приток свежего воздуха. Открыть форточку или окно.
- Ослабить воротник. Снять галстук или нательные украшения.
- Усадить человека. Не укладывать.
- Дать препараты экстренного действия, если больной что-либо принимает. Если назначений врача нет, то давать нельзя ничего.
- Следить, чтобы было как можно меньше движений.
- При потере сознания голову повернуть набок.
- После приезда специалистов сообщить им о состоянии пострадавшего. По возможности сопроводить человека в стационар.
Инсульт сопровождается массой разнородных симптомов. Без тщательной оценки определить, что стало виной состоянию невозможно. Любое предположение — основание для вызова скорой помощи. Требуется госпитализация и помощь специалистов.
Резидуальный этап
Начинается через год после возникновения патологии. Большая часть восстановительных процессов уже окончена, пациент адаптируется к жизни в новых условиях. Предсказать, насколько реабилитация будет успешной в конкретном случае очень сложно. На эффективность предпринятых мер будет влиять размер повреждений, своевременность предпринятого лечения, а на характер проявлений патологий — топография очагов поражения головного мозга.
Реже в резидуальном периоде у пациента могут наблюдаться судороги, болезненные пролежни, застойная пневмония и прочие, которые легче предотвратить, нежели вылечить.
Также читайте статьи о том, по каким причинам инсульт поражает ребенка и людей до 30 лет, кто входит в группу риска и бывает ли инсульт из-за употребления алкоголя и можно ли пить спиртное после приступа.
Особенности оказания помощи дома или в любом закрытом помещении
Если инсульт случился в закрытом помещении (в домашних условиях, в офисе, в магазине и т.д.), то помимо стандартной первой помощи обратите внимание на:
- Свободный доступ свежего воздуха к больному: откройте форточку, окно, дверь.
- Освободите грудную клетку и шею.
- По возможности проведите измерение артериального давления. Если оно повышено (более 150/90 – 160/100 мм рт. ст.) можно дать гипотензивные препараты под язык (Каптопресс, Фармадипин, Метопролол), слегка надавить на солнечное сплетение или на закрытые глаза. Если понижено – приподнимите ноги, но голову опускать нельзя, помассируйте область сонных артерий по бокам шеи.
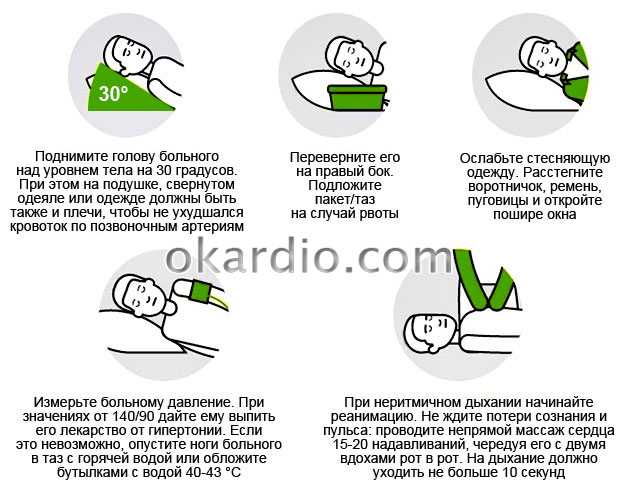 Как оказать первую помощь при инсульте в закрытом помещении
Как оказать первую помощь при инсульте в закрытом помещении
Виды инсульта и их симптомы
Нативная реклама
Ишемический инсульт составляет 80% от общего числа, геморрагический – 20%
Ишемический инсульт
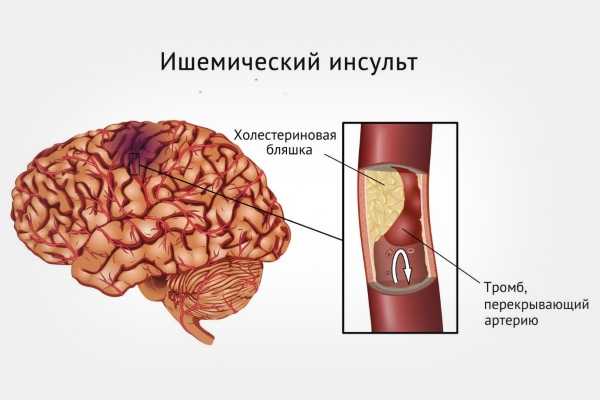
- резкий спазм сосудов или закупорка тромбом/липидной бляшкой;
- состоянию предшествует повышение уровня альбуминов в крови и рост её вязкости – на стенках сосудов появляются тромбы;
- мозговая ишемия, вызванная нехваткой кровоснабжения, вызывает молекулярно-биохимические изменения в тканях мозга – начинается гибель клеток.
- стресс;
- большая кровопотеря;
- прогрессирующий инфекционный процесс;
- физическая нагрузка;
- соматическое заболевание;
- потребление алкоголя.
- атеросклерозе;
- гипертонии;
- сахарном диабете;
- сифилисе;
- заболеваниях крови;
- инфекциях и интоксикациях;
- пороке сердца;
- инфаркте.
- немеет лицо;
- нарушается речь;
- слабеют конечности.
- бледность лица;
- цианоз губ и носогубного треугольника;
- повышенная частота пульса;
- боль в сердце – симптомы, наблюдающиеся при стенокардии или инфаркте миокарда;
- снижение сердечного ритма;
- падает пульсация магистральных сосудов.
- Поражены большие полушария. Наблюдается паралич/парез на стороне, противоположной очагу поражения. Если поражено левое полушарие, может быть расстроена речь, если правое – больные не осознают наступивший дефект.
- Поражён мозговой ствол. Наблюдается парез конечностей, расстройство глазодвигательного механизма, глотания.
Геморрагический инсульт
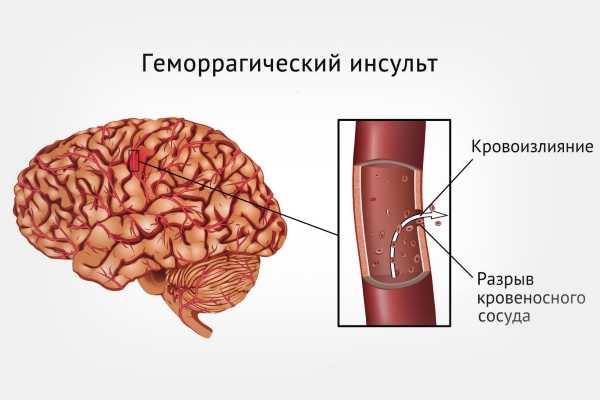
- разрыв крупного сосуда мозга или артерии;
- патологические изменения стенок артерий – аневризма, истончение и т.п.;
- выливание крови при разрыве сосуда в мозговое пространство;
- разрушение клеток в месте кровоизлияния;
- спазмирование сосудов и замедление кровотока;
- гибель клеток поражённой области от недостатка кровотока;
- нарушение метаболизма в тканях мозга;
- формирование отёка и образование геморрагического очага.
- головная боль;
- рвота;
- лицо краснеет или бледнеет;
- повышение потливости;
- растёт температура тела;
- повышается артериальное давление;
- нарушается дыхание.
- Кровоизлияние в полушария. Симптомы – снижается болевая чувствительность, глазодвигательное расстройство (расширяется зрачок, косоглазие, глазные яблоки совершают маятникообразные движения). Также возможно расстройство мышц – судороги или напряжение.
- Кровоизлияние в мозжечок. Симптомы – кружится голова и болит затылочная часть головы. Кажется, что окружающие предметы вращаются. Возникает боль в спине и шее, рвота, слабость мышц, нарушение речи, движение глазных яблок – наблюдается косоглазие. Выраженного паралича конечностей нет.
Лечение
Процесс лечения любых типов инсульта должен сопровождаться неразрывным началом реабилитационных мероприятий. Уже после купирования острого нарушения мозгового кровообращения необходимо планировать индивидуальную программу по восстановлению больного.
Геморрагический инсульт
Восстановления после геморрагического типа инсульта – сложный и длительный процесс. В первую очередь из-за серьёзных изменений происходящих в головном мозге при нарушении целостности сосудистой стенки церебральной артерии. Помимо ишемических нарушений у пострадавшего развивается гематома в месте разорванного сосуда, что непременно приводит к сдавлению структур головного мозга и вызывает нарушение функций контактных отделов мозга. При геморрагическом инсульте в остром периоде могут возникнуть серьёзные нарушения со стороны двигательных, когнитивных функций, таких как речь и память, а также со стороны психической деятельности головного мозга. С течением времени, которое является сугубо индивидуальным параметром, происходит рассасывание гематомы, а при обширном кровоизлиянии проводится экстренное оперативное вмешательство – трепанация черепа с целью декомпрессии головного мозга.
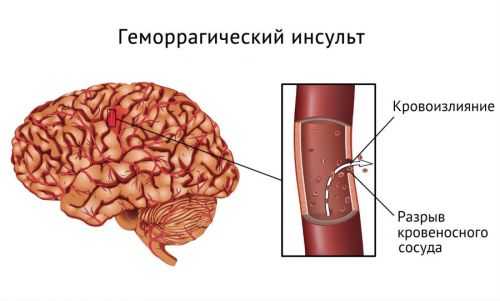
Геморрагический инсульт – наиболее тяжёлая форма нарушения мозгового кровообращения, которая приводит к стойким нарушениям опорно-двигательной функции и когнитивных способностей пострадавшего человека. Большой процент людей перенёсших геморрагический инсульт остаются пожизненно инвалидами, однако современные реабилитационные программы позволяют значительно повысить качество последующей жизни. Центр восстановления оснащён самым современным диагностическим и лечебным оборудованием, что позволяет проводить эффективные курсы реабилитации даже у самых тяжёлых пострадавших с геморрагическим инсультом.
Программа восстановления пациентов включает проведение таких мероприятий, как:
- Мероприятий по интенсивной терапии на ранних стадиях острого нарушения мозгового кровообращения. Это жизненно необходимо для пострадавшего от геморрагического инсульта, ведь при кровоизлиянии в головной мозг самые основные жизненно важные функции (дыхание и сердечно-сосудистая деятельность) могут в течении нескольких дней, а в некоторых случаях и до недели оставаться нестабильными, что требует постоянного круглосуточного мониторинга.
- Общие мероприятия. К ним относят медикаментозную терапию с применением целого комплекса препаратов. К основным терапевтическим звеньям относят – введение нейропротективных препаратов, ноотропных средств, для улучшения метаболических процессов в нейронах головного мозга. Обязательным компонентом терапии является применение ангиопротекторных препаратов и диуретиков. Диуретики или мочегонные препараты обязательно нужны для снижения внутричерепного давления. Ведь в результате геморрагического инсульта может сформироваться отёк головного мозга, который намного ухудшит клинику протекания болезни.
- Антигипертензивная терапия. Так как основной причиной геморрагического инсульта становится разрыв церебральной артерии в результате высокого артериального давления, то в комплексную терапию обязательно включаются препараты понижающие давление. Контроль за цифрами систолического давления и своевременное снижение давления, позволяет избежать рецидивов заболевания и также способствует снижению отёка головного мозга на ранних стадиях восстановления. Лечение артериальной гипертензии и атеросклероза является профилактикой повторных нарушений мозгового кровообращения.
Ишемический инсульт
Реабилитационная тактика при ишемическом инсульте несколько проще, так как и общее состояние таких пациентов в значительной степени лучше, чем при геморрагическом типе болезни. При ишемическом инсульте пациент также нуждается в мощной диуретической терапии для предотвращения развития отёка головного мозга и значительного повышения внутричерепного давления. Пациенты обязательно нуждаются в корректировке цифр артериального давления, что является профилактикой рецидивов острого нарушения мозгового кровообращения.
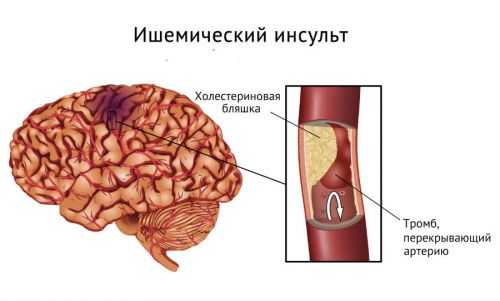
Причины формирования и механизм развития патологии
Поражение мозга инсультом, на сегодняшний день, является одной из наиболее часто встречающихся причин инвалидизации населения – об этом говорят данные Всемирной Организации Здравоохранения. Примерно 70-80% людей, перенёсших инсультное состояние, становятся инвалидами, из которых 20-30% требуют постоянного ухода со стороны.
Мужчины и женщины подвержены развитию патологии примерно одинаково, а вероятность наступления инсульта растёт по мере достижения человеком возраста 30-35 лет и старше.
Почему может развиваться инсульт? Общий принцип развития патологии состоит в наличии нарушений в работе сосудистой системы, которые непосредственно сказываются на кровообращении в мозге. Весомую роль в развитии инсульта играют такие факторы, как артериальная гипертензия, атеросклероз сосудов, ишемическая болезнь сердца – на фоне перечисленных заболеваний может развиться апоплексия, если этому способствует неправильное питание, курение, употребление алкоголя, частые стрессы, приём гормональных контрацептивов, дислипидемия. Причём стрессы и употребление контрацептивов негативно сказываются именно на женском организме. Для женщин также опасно ожирение, для мужчин более актуальна проблема алкоголизма. Если у родственников в анамнезе есть перенесенные инсульты, это также повышает вероятность поражения мозга.
Что касается механизма развития инсультов, каждый из известных медицине типов патологии формируется по-разному. Так, ишемический и геморрагический инсульт характеризуются принципиально отличающимися друг от друга механизмами появления. Ишемический тип повреждения встречается примерно в 4 раза чаще, чем геморрагический.
Ишемический инсульт ещё называется инфарктом мозга – он развивается в результате нарушения проходимости церебральных артерий. Из-за недостаточного кровоснабжения у человека появляется длительная ишемия мозга, после чего в тканях органа начинаются необратимые изменения, затрагивающие зону кровеносного обмена поражённой артерии.
Геморрагический инсульт формируется несколько по другой схеме – в результате атравматического разрыва мозгового сосуда происходит кровоизлияние в ткани мозга.
Ишемические инсульты более характерны для людей в возрасте старше 55 лет, в то время как геморрагический тип патологии случается и у более молодых лиц.
Прогноз при адекватном лечении
Несмотря на крайне серьезные последствия, которые влечет за собой любой инсульт, восстановление функций ЦНС все же возможно. Это зависит не только от качества проводимого лечения, но и от физиологических особенностей человеческого организма.
Возможность хоть частичного возврата к прежнему состоянию напрямую связана с реабилитацией после ОНМК
Головной мозг содержит намного больше нервных клеток, чем используется в повседневной жизни. Гибель определенной части из них не так критична, поскольку другие, ранее не задействованные клетки, в состоянии взять на себя «обязанности» погибших.
Для этого требуется создание новых связей нервных клеток и «отладка» их нового взаимодействия. Это и есть основная задача врача в период реабилитации пациента после перенесенного инсульта. Это длительный период, и наблюдение специалистов требуется в течение трех лет после острого состояния. В это время возможно восстановление многих утраченных функций — движения, речи, зрения и памяти. При грамотном ведении, соблюдая такой алгоритм терапии пациента в восстановительном периоде, до 70% из них способны вернуться к нормальной жизни.





























