Платные клиники: сколько стоит ведение беременности?
Стоимость зависит от выбранной вами программы ведения. У каждой из них разное «наполнение» и виды услуг. К примеру, в стандартный пакет входит все необходимое, в ВИП — расширенный список, который каждая клиника составляет в зависимости от своих возможностей. Нестандартными вариантами также считаются ведение многоплодной беременности или беременности при резус-конфликте.
Если проанализировать цены в московских клиниках на начало 2019 года, то самые дорогие пакеты предлагаются в перинатальных центрах и составляют от 95 000 до 150 000 рублей за весь период ведения беременности. Ведение родов рассчитывается за отдельную плату и в среднем составляет от 50 000 до 130 000 рублей.
Но это — самые дорогие варианты, предлагаемые лучшими московскими роддомами, где установлены так называемые «евростандарты». Разумеется, есть и более скромные предложения.
Что входит в платный договор ведения беременности?
- регулярные лабораторные и УЗИ-исследования: проведение анализа на ингибин А, мониторинг АФП, ХГЧ, свободного эстриола для раннего выявления возможных отклонений в развитии плода; проведение УЗИ 3D, 4D с возможностью выявления проблем на ранних сроках беременности; кардиотокография состояния плода с определением частоты сердечных сокращений;
- консультации у врачей различных специальностей, включая консультацию педиатра по уходу и грудному вскармливанию в третьем триместре;
- оформление обменной карты и выдача листа нетрудоспособности по беременности и родам государственного образца;
- осмотр матери и новорожденного на дому после выписки из роддома;
- послеродовое наблюдение на протяжении месяца;
- возможность консультации по телефону с врачом в любое время суток.
РЕЖИМ И ЛИЧНАЯ ГИГИЕНА БЕРЕМЕННЫХ
Беременность
представляет собой физиологический процесс, требует изменения режима
работы и соблюдения правил гигиены. В соответствии с законодательством
беременные освобождаются от работы в ночное время, связанной с подъемом и
перемещением тяжестей, вибрацией, воздействием высокой температуры,
повышенной радиации или химических веществ, способных оказывать вредное
влияние на плод. Рекомендуется также временно ограничить занятия теми
видами спорта, которые связаны с тяжелой физической нагрузкой.
Малоподвижный
образ жизни (гиподинамия) также может неблагоприятно сказаться на
течении беременности и родов, в связи с чем беременным рекомендуется в
любое время года совершать прогулки на свежем воздухе. Продолжительность
и темп ходьбы следует соразмерять со степенью тренированности,
возрастом и состоянием здоровья беременной.
Очень
важен спокойный сон продолжительностью не менее 8 ч в хорошо
проветренном помещении. Применение снотворных средств нежелательно, по
показаниям назначают препараты пустырника и валерианы.
Заслуживают
внимания вопросы половой гигиены. Следует ограничить половую жизнь в
первые 2-3 мес и в последние месяцы беременности. Более строгие
ограничения касаются пациенток с угрозой прерывания беременности и с
осложненным акушерским анамнезом.
Беременная должна
избегать контакта с больными инфекционными заболеваниями. Необходимо
устранить все очаги инфекции, возникшие до и во время беременности
(тонзиллит, кариес и другие воспалительные заболевания
стоматологического профиля, кольпит, фурункулез и др.)
Осмотр и исследования в начале беременности
Врачебный осмотр
Гинекологический осмотр во время первого посещения врача призван дать общую картину о состоянии беременной. Он включает в себя:
- оценку состояния влагалища и тонуса мышц промежности;
- исследование состояния слизистой оболочки шейки матки и влагалища;
- выявление возможной инфекции при наличии белых или кровянистых выделений либо видимых повреждений шейки матки и влагалища;
- пальцевое влагалищное исследование для определения состояния яичников и матки;
- оценку изменения матки для предположения возраста зародыша или плода.
Исследования
При наступлении беременности обязательны такие исследования, как определение группы крови, резус-фактора, иммунитета к краснухе и токсоплазмозу. УЗИ при первом посещении проводится в тех случаях, когда женщина неточно помнит дату последней менструации, когда менструальный цикл нерегулярный или беременность наступила менее чем через 3 месяца после отмены гормональной контрацепции.
План ведения беременности
Постановка на учет происходит не позже 12 недели. План ведения беременности в женской консультации предполагает четкую систему обследований и рекомендаций. В карте беременной будут фиксироваться результаты анализов и осмотров, назначения врача, график консультаций; решение об их количестве принимается в зависимости от хода развития плода и состояния женщины. План включает в себя скрининги, их два, они определяют степень риска наличия врожденных пороков. Итак, основные пункты плана:
- На ранних сроках – осмотр гинеколога, направление на анализы, заполнение индивидуальной карты, УЗИ – чтобы избежать угрозы выкидыша, определить внематочную или осложненную беременность, проблемы матки, плаценты, многоплодие.
- 14-16 неделя – изучение результатов анализов, направление на второе УЗИ плода, к другим специалистам – по показаниям.
- 18-20 неделя – ультразвуковое исследование для определения размера, возраста, положения, возможной патологии плода.
- 22 неделя – изучение результатов обследования.
- 26 неделя – осмотр.
- 30 неделя – анализы крови, мочи, оформление больничного листа (при необходимости).
- 32 — 36 неделя – УЗИ для контроля за развитием плода, уточнения даты родов.
- Визиты к гинекологу на последних неделях.
Первый триместр
Большинство женщин узнают о беременности в конце первого месяца развития эмбриона. В этот же период они впервые посещают доктора. В ходе визита врач изучает:
- общее здоровье женщины;
- наличие сопутствующей патологии;
- исход предыдущих зачатий, особенности их течения;
- возраст, в котором начались менструации, их регулярность, болезненность, обильность.
Затем женщина проходит объективный осмотр — измеряется рост, вес, АД, частота сердцебиения. Проводится первичный гинекологический осмотр, измеряются размеры таза, для определения скрытых заболеваний берутся мазки влагалищных выделений. Гинеколог рекомендует пациентке проконсультироваться у смежных специалистов — терапевта, отоларинголога, офтальмолога, стоматолога и выдает направления на следующие исследования:
- общеклинический анализ крови и мочи;
- биохимический скрининг;
- группа крови и резус-фактор;
- антитела к вирусам гепатита В и С, ВИЧ, сифилису;
- антитела к TORCH-инфекциям;
- уровень глюкозы;
- коагулограмма.
В зависимости от состояния здоровья женщины программа ведения беременности может меняться. Иногда во время первого визита рекомендуется УЗД, задача которой — установление наличия зародыша и оценка его развития.
Следующее посещение женской консультации планируется на 11–12 неделе. На этом сроке рекомендуется провести первый генетический скрининг, который включает УЗД и анализ крови. Цель обследования — своевременная диагностика генетических отклонений и принятие решения о дальнейшем вынашивании малыша.
Ведение физиологической беременности по полису ОМС
Давайте рассмотрим, как в общих чертах выглядит сопровождение беременности, основанное на программе ОМС.
Посещение врача при беременности по полису ОМС
Если беременность протекает удовлетворительно и будущей маме не на что жаловаться, она посещает гинеколога 1 раз в месяц вплоть до 20 недель гестации. Со второй половины беременности врач приглашает пациентку дважды в месяц. За месяц до предполагаемой даты родов в ЖК придется ходить каждую неделю.
Согласно программе ОМС, 2 раза за беременность женщину осматривает терапевт: сначала после первого посещения акушера-гинеколога, затем на 30-ой неделе беременности.
Как только женщина обратится в ЖК для постановки на учет, ей выдают направления для бесплатной консультации и осмотра у ЛОРа, офтальмолога и стоматолога.

Анализы и УЗИ при беременности по полису ОМС
Полис медицинского страхования обеспечивает будущую маму возможностью бесплатно пройти все обследования, в частности:
- УЗИ;
- лабораторные исследования;
- анализы для выявления внутриутробных инфекций;
- генетические анализы;
- анализ на гемостаз.
В рамках программы ОМС в течение беременности проводят 2 скрининг-теста: первый — в период с 11 по 13 неделю, второй — в период с 16 по 20 неделю. Процедура также совершенно бесплатная. Она доступна будущим мамочкам благодаря госпрограмме оздоровления нации, которая действует с целью своевременного обнаружения пороков внутриутробного развития ребенка.
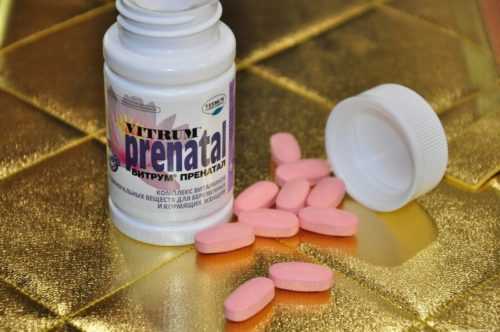
Медикаментозное обеспечение при беременности по полису ОМС
По программе ОМС беременные получают бесплатные витамины и лекарственные средства. В 2018 г перечень основных витаминных препаратов для будущих мам выглядит так:
- Элевит Пренатал;
- Витрум Пренатал;
- Вита Спектрум;
- Гексавит;
- Компливит;
- Мальтофер;
- Ревит;
- Теравит;
- Ундевит;
- Фенюльс;
- Ферровит и др.
Кроме того, региональным правительством ежегодно утверждается список медикаментов, в которых беременные женщины нуждаются в первую очередь, особенно в случаях, когда внутриутробное развитие ребенка сопряжено с какими-либо острыми или хроническими патологиями:
- заболевания органов пищеварения;
- заболевания крови;
- сахарный диабет;
- патологии эндокринной системы;
- остеохондроз и др.
Сведениями о точном списке лекарственных препаратов и витаминов всегда располагает лечащий врач.
Второй триместр с 12 до 28 неделю беременности
В этот период плод активно растёт и набирает вес.
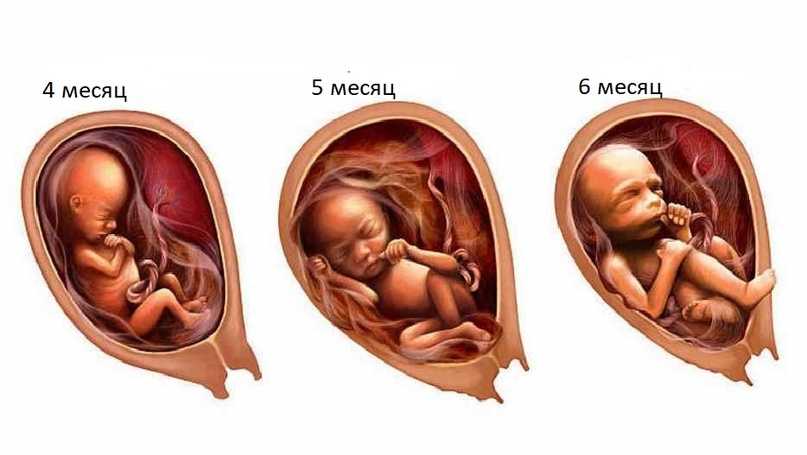 К концу 2 триместра рост плода составляет около 27 см, вес примерно 1200 гр.
К концу 2 триместра рост плода составляет около 27 см, вес примерно 1200 гр.
Токсикоз проходит, животик округляется, Вы начинаете ощущать шевеления малыша
Очень важно правильно питаться, гулять на воздухе и, конечно же, посещать вашего врача. На приём Вас приглашают каждые 2-3 недели
Обязательно на каждом приёме взвешивают, измеряют артериальное давление, осматривают живот, слушают сердцебиение плода, Вы сдаёте необходимые анализы и делаете второй скрининг.
Он представляет собой только ультразвуковое исследование плода в 18-20 недель. При каких-либо отклонениях в анализах , УЗИ или наличии жалоб — врач назначит дополнительные обследования, консультации и лечение.
Физикальное обследование:
- прием врача
- измерение артериального давления
- измерение веса
- измерение ОЖ ВДМ (окружность живота, изменение высоты дна матки)
- определение ЧСС плода (частота сердечных сокращений плода)
Лабораторная диагностика:
- общий анализ мочи
- общий анализ крови
- антитела (при резус отрицательно группе крови в 18-20 недель)
- ГТТ в 24-28 недель (Тиреотропный гормон. Гормон гипофиза, регулирующий функцию щитовидной железы)
Инструментальная диагностика:
— УЗИ скрининг 2 триместра в 18-20 недель
Третий триместр
С этого момента врач посещается с интервалом 7 дней. На тридцатой неделе женщина проходит повторное обследование, идентичное тому, которое рекомендуется при первом обращении. В этот же период выдается больничный лист. На 33 неделе проводится очередное УЗИ. Оценивают рост плода, исключают пороки развития, анализируют состояние околоплодных структур, тонус матки. В 35–36 недель впервые делают кардиотокографию — метод исследования, который дает оценку состояния плода. На 38 неделе повторно сдается кровь на ВИЧ и гепатиты. Программа ведения беременности завершается УЗИ, которое дает информацию о готовности к родам. В это же время решается вопрос о плановой госпитализации.
Каких врачей нужно пройти во время беременности?
При первом посещении акушера-гинеколога в женской консультации будущая мама получает обменную карту. Это тетрадь, в которую вносятся все важные данные относительно текущей беременности. В обменной карте женщина найдет для себя шпаргалку — тот самый список, где указано, каких врачей пройти во время беременности.
Обязательный список
Главный специалист, который будет сопровождать будущую маму на протяжении девяти заветных месяцев — это врач акушер-гинеколог. О визитах к нему мы поговорим отдельно.
Терапевт
Первый раз к терапевту нужно обратиться не позднее 7-10 дней от первичного обращения в женскую консультацию. Повторный осмотр проводится в третьем триместре. Остальные визиты осуществляются внепланово при наличии показаний.
Что делает терапевт?
-
выявляет хронические заболевания, проводит оценку их тяжести, иcключает наличие обострений на момент обращения;
-
оценивает возможные риски и осложнения течения беременности;
-
назначает терапию заболеваний в рамках своей компетенции: анемия, ОРВИ и др.;
-
отменяет или корректирует дозировку базисных лекарственных препаратов, которые женщина принимает на постоянной основе в связи с хронической патологией;
-
назначает дополнительные исследования и направляет к узким специалистам.
Стоматолог
Направление к стоматологу будущая мама получает при первом визите в женскую консультацию. В отсутствие жалоб достаточно проведение одного осмотра за беременность.
Что делает стоматолог?
-
осматривает полость рта;
-
в случае необходимости лечит зубы, то есть производит санацию.
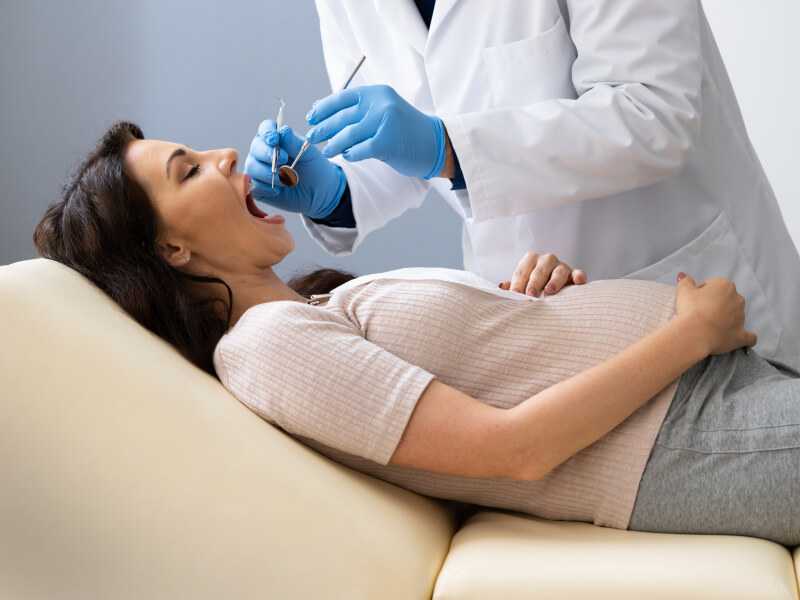
Вопреки предрассудкам лечить зубы во время беременности можно и нужно.
Безусловно, лучший вариант — это санация полости рта на этапе прегравидарной подготовки. Но если неприятности с зубами настигли женщину уже в положении — это не повод терпеть невыносимую боль и ждать, когда процесс будет максимально запущен.
Банальный кариес — это тот же самый очаг хронической инфекции, который может повлечь неблагоприятные последствия в развитии плода.
Офтальмолог
Окулист осматривает женщину не позднее 14 дней после первичного обращения в женскую консультацию. Если у будущей мамы нет проблем со стороны зрительного аппарата, то одного визита будет достаточно.

Что делает офтальмолог?
-
определяет степень миопии;
-
анализирует состояние сетчатки глаза;
-
исключает или подтверждает наличие противопоказаний к естественным родам.
Дополнительный список
Посещение других врачей во время беременности рекомендуют по показаниям при наличии определенных сопутствующих патологий.
Обычно список дополняют такие специалисты, как:
-
Отоларинголог: выявляет и санирует очаги хронических инфекций, самый распространенный из которых — тонзиллит;
-
Кардиолог: проводит оценку сердечно-сосудистой системы и выдает заключение по ЭКГ;
-
Эндокринолог: контролирует течение беременности у женщин с заболеваниями щитовидной железы, с гестационным и диагностированным ранее сахарным диабетом.
Реже требуются консультации таких врачей, как:
-
генетик;
-
гематолог;
-
инфекционист;
-
нефролог;
-
гастроэнтеролог.
Постановка на учёт по беременности
Многие женщины затягивают с постановкой на учёт по беременности, демонстрируя этим, что новое положение пока не слишком-то изменило их жизнь. Возможно, они пока не понимают, зачем это нужно, но это незнание легко исправить.
Зачем нужна постановка на учёт по беременности
Несмотря на то, что вынашивание ребёнка это естественный процесс, специалисты рекомендуют доверить наблюдение и ведение беременности клинике. Опытные специалисты не только отследят течение беременности и вовремя «поймают» опасные ситуации, доступные для корректировки, но и правильно настроят будущую мамочку на роды, а также подскажут, как ухаживать за ребёнком на первых порах.
Постарайтесь не затягивать с постановкой на учёт по беременности.
-
Во-первых, чем быстрее вы это сделаете, тем спокойнее будет всем, кто с нетерпением ждёт появления на свет этого ребёнка.
- Во-вторых, успев встать на учёт до 12 недель, вы получите возможность дополнительно получить небольшое денежное пособие.
Обратите внимание, что согласно последним изменениям в законодательстве сферы медицинского обслуживания, вы вовсе не обязаны становиться на учёт по месту жительства – вы вольны выбирать любое медицинское учреждение
Как проходит постановка на учёт по беременности
В большинстве случаев этот визит в женскую консультацию не станет первым за беременность – как правило, женщина узнаёт о своём интересном положении на 4-6 неделе, обращая внимание на первые признаки беременности. На этот визит женщина приходит с готовым решением уже через 7 месяцев стать мамой
Вот что произойдёт при постановке на учёт по беременности:
- Врач заведёт на вас обменные карты: один экземпляр останется у него в кабинете, а второй вы получите на руки. Для этого вам понадобится принести ксерокопии своих основных документов и ответить на все вопросы специалиста.
- Также потребуют медицинские данные отца будущего ребёнка и членов семьи, проживающих с вами под одной крышей. Необходимый минимум – это флюорография, остальное – по ситуации. Не забудьте упомянуть о наследственных болезнях.
- У вас возьмут все необходимые анализы для определения важных физиологических параметров и текущего состояния здоровья. Привыкайте, сдавать анализы во время беременности придётся часто. Не стесняйтесь спрашивать о том, что не понятно.
- Контроль за увеличением массы тела тоже стартует при постановке на учёт. Специалист будет контролировать прибавку веса во время беременности и корректировать ваше меню, учитывая потребности организма и состояние вашего здоровья.
- Вам будет предложено записаться на специальные курсы для беременных, где вам расскажут, как правильно подготовиться к родам и что делать с ребёнком на первых порах. Не пренебрегайте этой возможностью, особенно, если это ваша первая беременность.
Не стоит отрицать своё положение. Оно изменилось – и это прекрасно!
В этой статье мы раскрывали тему: «как происходит постановка на учет по беременности».
- Второй скрининг при беременности — Беременность — BabyPlan — когда делают 2 скрининг при беременности
- На каком месяце беременности начинает расти живот | Когда у беременных появляется живот — когда у полных девушек начинает расти живот при беременности
- Что делать, если тромбоциты понижены при беременности — как повысить тромбоциты в крови при беременности
- Какая у меня неделя беременности? — как определить какая неделя беременности калькулятор
- Экстренная контрацепция — как предотвратить беременность после незащищенного акта без таблеток
- Когда можно делать первое УЗИ при беременности — когда можно делать первое узи при беременности
- Как быстро забеременеть — как быстро наступает беременность после зачатия
- Как лечить кашель на ранних сроках беременности? — как вылечить кашель при беременности на ранних сроках
- Растяжки после беременности: причины, методы устранения — растяжки после беременности как избавиться
- Тест на беременность: как правильно сделать, инструкция, фото — тест на беременность как использовать
← Второй скрининг при беременности — Беременность — BabyPlan — когда делают 2 скрининг при беременностиКак называется мужской гинеколог? | Здесь ОТВЕТЫ — как называется гинеколог для мужчин →
Обследования в первом триместре беременности
В чём же плюсы ведения беременности в частной клинике?
- Комфорт и доброжелательное отношение: вам будут улыбаться, предлагать чай и печеньки, вежливо и обстоятельно отвечать на все вопросы, уделять столько времени, сколько вы захотите. Скорее всего, в платном учреждении будет хороший ремонт, в коридорах висят плазмы, диваны мягкие и уютные, а доброжелательная девушка на рецепшне с радостью ответит на все вопросы. Сотрудники платной клиники берегут свою репутацию и хотят, чтобы вы посоветовали их своим знакомым, поэтому, вероятнее всего, от походов в частное учреждение у вас останутся только приятные впечатления.
- Индивидуальный подход и удобное время приёмов. Если в государственной больнице вам придётся подстраиваться под режим работы местных врачей, то в частном учреждении вы сами выбираете, в какой день и время прийти на приём. Вам не придётся бесконечно отпрашиваться с работы, чтобы сдать кровь или нестись к врачу в обеденное время, нервничая, как бы уложиться в свободный час и не опоздать в офис. Для врача частной клиники вы не одна из потока, а пациент, который рассчитывает на индивидуальный подход, и с этим нужно считаться.
- Некоторые частные учреждения, помимо основных анализов и обследований, предоставляют дополнительные услуги: курсы для беременных, косметологические процедуры, массаж и консультации психолога. Как говорится, любой каприз за ваши деньги.
Традиция на 9 месяцев
Посещение врача во время беременности должно стать неукоснительным правилом. Ведь залог ее благополучного течения, а затем и родов, зависит от тщательного мониторинга состояния здоровья будущей мамы.
Необходимые исследования и сроки их сдачи по неделям беременности
Консультации специалистов:
- Акушер-гинеколог: до 20 недель 1 раз в месяц, с 20 до 30 недель 2 раза в месяц, после 30 недель 1 раз в 10 дней
- Терапевт: первая консультация при первом посещении (желательно до 12 недель), вторая в 30 недель
- Окулист: одна консультация в первом триместре беременности
- Стоматолог: одна консультация в первом триместре
- Отоларинголог: одна консультация в первом триместре
Обследования и анализы:
- Анализ крови на группу и резус-фактор: однократно в первом триместре беременности
- Общий анализ крови: при первом посещении, в 18 недель, в 30 недель и в 37-38 недель
- Анализ крови на сахар: при первом посещении
- Анализ крови на ВИЧ, сифилис: при первом посещении, в 30 недель и в 37-38 недель
- Анализ крови на гепатиты В и С: при первом посещении и в третьем триместре
- Анализ крови на биохимические маркеры врожденной патологии плода: двойной тест в 10-14 недель, тройной тест в 16-20 недель
- Общий анализ мочи: перед каждым посещением врача акушера-гинеколога
- Мазок на флору: при первом посещении, в 30 недель и в 37-38 недель
- Коагулограмма: при первом посещении
- Биохимический анализ крови: при первом посещении и в 30 недель
- Анализ крови на TORCH: при первом посещении
- УЗИ: на сроке 10-14 недель, 20-24 недели, 32-34 недели
- Кардиотокограмма (КТГ): в 32 недели беременности, при необходимости повторно
Эксперт:
Ирина Исаева, врач акушер-гинеколог Елена Нерсесян-Брыткова
В материале использованы фотографии, принадлежащие shutterstock.com
Время чтения:
5 минут
Известие, что женщина станет матерью, предполагает необходимость определиться, кто займется ведением беременности, чтобы получать необходимые препараты, витамины, делать анализы, проходить обследование у хорошего специалиста. Ведение беременных происходит в женских консультациях Москвы и региона, но есть клиники, где проводится платное наблюдение беременности, есть курсы подготовки к родам. Выбор – за будущими родителями в зависимости от их возможностей.
Платное ведение беременности в медицинских центрах
Ведение
беременности платно подразумевает
тесный личный контакт со своим доктором,
возможность в любое время получить
медицинскую и психологическую консультацию
на всех триместрах срока. Это укрепляет
уверенность женщины, что все сложится
благополучно. Высококвалифицированный
контроль правильного развития малыша,
наблюдение за здоровьем мамы, необходимый
комплекс обследований и врачебной
диагностики при беременности прописан
в договоре.
Платное ведение беременности
характеризуется индивидуальным подходом
к каждой пациентке, тщательным осмотром
и своевременным выявлением любых
отклонений от нормального формирования
плода, поэтому подобные программы
особенно рекомендуются женщинам, имеющим
сложности с сердцем и сосудами. В
программу включены и плановые осмотры
врачей, и необходимые обследования.
Сюда входят:
- Проверки
на свертываемость крови, на угрозу
прерывания, гормоны щитовидной железы. - Исследования
на маркеры наследственных болезней и
скрытые инфекции. - Общие
анализы и обязательные мазки. - Определение
резус-фактора, группы крови. - Выявление
антител к вирусным заболеваниям: кори
и краснухи.
Стоимость
ведения беременности исчисляется
доступной суммой и позволяет экономично
планировать финансовые затраты.
ПРИНЦИПЫ ПОДГОТОВКИ БЕРЕМЕННЫХ К РОДАМ
Физиопсихопрофилактическая
подготовка включает индивидуальные беседы и лекции
(психопрофилактическая подготовка); занятия специальной гимнастикой;
использование природных факторов (свет, воздух, вода) для укрепления
здоровья и применение средств физической терапии.
Психопрофилактическая подготовка направлена
на устранение отрицательных эмоций и формирование положительных
условнорефлекторных связей — снятие страха перед родами и родовыми
болями, привлечение к активному участию в родовом акте.
Психопрофилактическая
подготовка значительно уменьшает родовые боли, оказывает
многостороннее, в частности организующее, влияние на женщину,
способствует благоприятному течению беременности и родов.
Метод
абсолютно безвреден для матери и плода, поэтому нет противопоказаний к
его массовому применению. Недостатком является необходимость кропотливой
и длительной индивидуальной работы с пациенткой.
Метод
психопрофилактической подготовки был предложен в нашей стране И.З.
Вельвовским и К.И. Платоновым (1940). Позже метод был усовершенствован
G.D. Read (1944), F. Lamaze (I970) и нашел широкое распространение во
многих странах мира.
Основные цели психофизиологической подготовки беременных к родам:
• выработать сознательное отношение к беременности, научить воспринимать роды как физиологический процесс;
• создать хороший эмоциональный фон и уверенность в благоприятном течении беременности и завершении родов;
• научить мобилизовать свою волю для преодоления страха перед родами.
Какие же критерии являются первостепенными в выборе женской консультации?
Все названные ниже критерии составлены на основе опроса беременных женщин, выбравших клинику МЕДОК в качестве своей женской консультации.
Врач, который будет вести беременность
Врач, ведущий беременность, должен быть, прежде всего, специалистом в своей области. Он должен знать про беременность все.
Врач должен знать не только общие принципы ведения беременности, но и практиковать индивидуальный подход к ведению беременности, потому что каждая беременность – уникальна. Здесь важен именно индивидуальный подход к каждой пациентке.
Непосредственно женская консультация.
1. Техническое оснащение.
Женская консультация должна быть оснащена современным оборудованием, отвечающим современным требованиям. Это касается, прежде всего:
Процедурного кабинета:
стерильные салфетки и одноразовые перчатки.
Кабинета врача:
один кабинет — один гинеколог, одноразовые инструменты.
Кабинета УЗИ:
аппарат УЗИ, два датчика и еще один датчик для больших сроков, врач показывает изображение пациентке, тщательное выполнение скринингов.
2. Местоположение женской консультации.
Возможность всегда попасть на прием в удобное время.
Женщины, заключившие контракт на ведение беременности в сети женских консультаций МЕДОК, проходят все необходимые исследования и сдают все анализы, обязательные для беременных женщин.
В контракт по ведению беременности входят:
выдача обменной карты и декретного листа нетрудоспособности (больничного).
Подробнее об анализах, необходимых для беременных женщин вы можете прочесть отдельную статью на нашем сайте.
Ведение беременности при роддоме
Важное условие вынашивания здорового ребенка – систематическое посещение акушера-гинеколога, который определяет, как протекает беременность, и фиксирует это в обменной карте. Прием ведется женской консультацией при поликлинике или роддоме
Такое бесплатное сопровождение беременности удобно: близко к месту жительства, без труда можно получить все документы, направление к специалистам и в роддом.
Но есть минусы:
- не обойтись без очередей;
- для дополнительных консультаций надо обращаться к специалистам других медучреждений;
- не всегда женские консультации обеспечены врачами высокой квалификации;
- нередко невнимательное отношение к пациентке;
- выбор врача затруднителен;
- отсутствие современного оборудования, хороших условий, поэтому обеспеченные женщины выбирают комплексное ведение по определенной цене.

Ведение родов по периодам
Ведение родов подразумевает помощь роженице на всем протяжении родовой деятельности. Для этого у акушеров-гинекологов существует специальный протокол ведения родов.
При ведении физиологических родов врачи отмечают три основных периода, в которых необходимо соблюдать определенную тактику.
Первый период — самый длинный, продолжается от 8 часов и более. Он начинается, когда роженица отмечает учащение схваток. В это время матка медленно начинает раскрываться — примерно на 1 см в час, отходят околоплодные воды.
В случае необходимости проводится стимуляция родовой деятельности и вскрытие околоплодного пузыря. При этом через каждые два часа врач обязан делать записи об истории ведения родов, а через каждые 15 минут — контролировать сердцебиение плода. При необходимости роженице проводится анестезия.
Второй период длится около 1-2 часов. Происходят потуги и рождение ребенка. Сначала головка ребенка опускается к тазовому дну, затем она выходит, вслед за головкой появляется туловище новорожденного.
Эпизиотомия (разрез промежности) проводится в случае затруднений при прохождении головки плода через промежность.
Третий период длится 10-30 минут. В это время отходят плацента и плодные оболочки. Запрещены попытки выделить послед до отделения плаценты.
Чтобы предотвратить риск кровотечения, роженице вводят препарат в вену или мышцу для сокращения матки. Ребенка выкладывают на живот к матери для первого прикладывания к груди.
Врач осматривает стенки влагалища, шейку матки, промежность: если на них образовались разрывы — накладываются швы.
Роженицу с ребенком переводят в послеродовую палату.
Как выбрать женскую консультацию для ведения беременности
Если вы решили выбрать самый простой и бесплатный способ ведения беременности, обратившись в женскую консультацию по месту жительства, это вовсе не значит, что ваш выбор оказался хуже, чем выбор центра акушерства высшего уровня. Ведь при беременности, которая проходит без осложнений и особых проблем, вполне достаточно наблюдения врача муниципальной клиники.
Какую женскую консультацию лучше выбрать?
- которая ближе к дому, чтобы все 9 месяцев вам удобно было ее посещать без посторонеей помощи;
- в которой вас ознакомят с планом ведения беременности в женской консультации, соответствующим современным стандартам;
- где вас сразу направят на необходимые обследования и предоставят необходимые документы;
- где существует возможность электронной записи на прием и, значит, не придется ждать в очереди;
- где работают опытные акушеры-гинекологи, которые пользуются авторитетом у рожавших женщин.
В любом случае, у вас всегда есть возможность либо поменять врача в пределах выбранной женской консультации, либо продолжить наблюдение в другом учреждении.
АМБУЛАТОРНОЕ НАБЛЮДЕНИЕ ЗА БЕРЕМЕННОЙ
При
первом обращении женщины в консультацию по поводу беременности врач
знакомится с общим и акушерско-гинекологическим анамнезом, обращая
особое внимание на наследственность, перенесенные в детстве и зрелом
возрасте соматические и гинекологические заболевания, особенности
менструального цикла и репродуктивной функции. Выявляют в анамнезе
инфекции, передаваемые половым путем (генитальный герпес, сифилис,
гонорея, хламидиоз, уреаплазмоз, микоплазмоз, ВИЧ/СПИД, гепатит В и С),
использование контрацептивных средств
Выясняют
возраст и состояние здоровья мужа, группу его крови и
резус-принадлежность, а также профессиональные вредности и вредные
привычки, социально-экономический статус семьи.
При
первом осмотре беременной оценивают ее телосложение, уточняют сведения
об исходной массе тела до беременности (избыточная или недостаточная),
что имеет значение для рекомендаций по питанию во время беременности
У
беременной измеряют массу тела, артериальное давление на обеих руках,
обращают внимание на цвет кожных покровов и слизистых оболочек,
выслушивают тоны сердца, легкие, пальпируют щитовидную железу, молочные
железы, регионарные лимфатические узлы; оценивают состояние сосков. При
акушерском осмотре определяют наружные размеры таза, размеры
диагональной конъюгаты и пояснично-крестцового ромба
Во второй половине
беременности измеряют высоту стояния дна матки и окружность живота,
используя наружные приемы акушерского обследования (приемы Леопольда),
определяют предлежание плода, его позицию, вид, отношение к малому тазу.
Примерный план ведения беременности по ОМС
Ведение беременности после постановки женщины на учет в консультации осуществляется в соответствие с примерной программой, утвержденной приказами Минздрава РФ от 28.12.2000 № 457 и от 10.02.2003 № 2003. Указанными нормативными документами утверждены обязательные и рекомендуемые параметры и стандарты предоставления услуг в процессе наблюдения и лечения беременной женщины. В содержание указанной программы входят:
- Наблюдение (осмотр) акушером-гинекологом, а в некоторых случаях специально подготовленной акушеркой, с частотой 6-8 раз за весь период (при стандартных условиях протекания беременности);
- Осмотр врачами-специалистами (терапевт, окулист, стоматолог и т.д.) при первом обращении, а впоследствии – при наличии показаний и специального направления гинекологом;
- Лабораторные исследования (анализы, осмотры и т.д.);
- Ультразвуковое исследование, которое проводится 3 раза за период беременности;
- Физическая и психологическая подготовка к родам.
Состав программы, а также частота проведения отдельных процедур и мероприятий, зависят от условий протекания беременности, а также наличия дополнительных видов услуг по территориальному перечню ОМС. Лечащий специалист обязан использовать рекомендованные положения программы для определения необходимых мероприятий и видов процедур, однако их фактические показатели могут существенно отличаться от нормативных. По итогам выполненных процедур и представленных видов услуг медицинское учреждение получит возмещение за счет средств ФОМС по текущим тарифам.




























