Клиника заболевания
Клиническая картина патологического явления имеет три стадии астматического статуса, для которых характерны свои особенности.
| Стадии заболевания | Характерные особенности |
| Начальная стадия | 1. Необходимость фиксирования плечевого пояса.
2. Чувство страха, перевозбуждение. 3. Посинение носогубного треугольника. 4. Затрудненность дыхания, вплоть до развития комы. 5. Отхождение мокроты затруднено, в некоторых случаях абсолютно невозможно. 6. Дыхание сопровождается сухими хрипами. 7. ОФВ (объем форсированного выдоха) снижен до 30%. 8. Наблюдаются тахикардия и артериальная гипертензия. 9. Развивается компенсаторный респираторный алкалоз. 10. Отсутствие чувствительности к бронхолитическим препаратам. |
| Декомпенсированная стадия | 1. Неадекватное поведение больного или состояние заторможенного сознания.
2. Грудная клетка увеличена, раздута. Ее движения практически незаметны. 3. Общая слабость. 4. Нарушение сна. 5. Потеря аппетита. 6. Слизистая оболочка и кожные покровы подвергаются воздействию цианоза, что подразумевает посинение поверхностей. 7. Западение околоключичных ямок. 8. Сильные хрипы, которые прослушиваются даже на некотором отдалении от больного, или свистящее дыхание. 9. Симптомы «немого легкого», что обозначает исключение некоторых участков органов из дыхательного процесса. 10. Снижение артериального давления. 11. ОФВ снижен до 20%. 12. Развитие ацидоза в крови. |
| Гипоксическая гиперкапническая кома | 1. Потеря сознания, склонность к судорогам. Отмечается эта стадия астматического статуса как крайне тяжелая.
2. Наблюдают цианоз, расширение зрачков, отсутствие реакции на свет. 3. Дыхание поверхностное или отсутствует. 4. Падение артериального давления. 5. Слабый пульс. 6. Дыхательные шумы отсутствуют, но налицо – «немое легкое». 7. Повышено содержание углекислого газа. |
Помимо степени тяжести заболевания, различают особенности начала его развития.
Медикаментозная терапия
Дальнейшая медикаментозная помощь при астматическом статусе заключается в назначении стимуляторов адренорецепторов. Эти лекарственные препараты способны расслаблять бронхи и способствовать их расширению, а также снижают вязкость мокроты, стимулируют сократимость диафрагмы и снижают отечность слизистой оболочки бронхов. Для удобства коррекции дозы назначают препараты с коротким действием. Это позволяет при достижении определенного эффекта вовремя уменьшить дозу.
Медикаментозную терапию начинают с применения раствора для ингаляции «Сальбутамол» через небулайзер. В течение первого часа ингаляции проводят каждые 20 минут. Этот препарат начинает действовать уже спустя 5 минут. К 40-50 минуте его действие достигает максимального эффекта, который продолжается до пяти часов.
Стимуляторы адренорецепторов короткого действия хорошо сочетаются с холинолитиками, например, может быть назначен препарат «Атровент». Это лекарственное средство усиливает действие средства «Сальбутамол», вводится с помощью дозированного ингалятора или при помощи небулайзера.
Из бронхолитиков чаще всего назначают препарат «Эуфиллин» внутривенно (капельно). Он способствует снятию бронхоспазма, стимулирует сократимость миокарда, оказывает легкий мочегонный эффект и способствует снижению отечности бронхов.
В тяжелых случаях назначаются глюкокортикоиды. Может быть назначен преднизолон или комбинация лекарственных средств (гидрокортизона и дексаметазона). Они способствуют снижению гиперреактивности бронхов, оказывают противоотечное и противовоспалительное действие.
Проявления
Классификация астматического статуса определяется в зависимости от тяжести течения приступа у пациента:
- Стадия относительной компенсации. Сознание больного ясное, восприятие адекватное. Могут возникнуть признаки эйфории, сменяющиеся страхом. Пациент принимает вынужденную позу «кучера» – положение сидя, упираясь руками в стул или кровать. Наблюдаются центральный цианоз кожи, учащение дыхания до 40 движений в одну минуту. Выдох затруднен и невозможен. При выслушивании грудной клетки четко слышны сухие свистящие хрипы, их можно распознать и на расстоянии. Аускультация сердца определяет приглушенность и учащение тонов. Артериальное давление пациента может повыситься.
Учащенное дыхание
Стадия декомпенсации. Состояние пациента расценивается, как тяжелое. Больной еще в сознании, но неадекватно реагирует на происходящее вокруг. Ярко выражен цианоз тела, наблюдается набухание вен шеи. Тахипноэ – более 40 дыхательных движений в минуту. Отмечается феномен «немого легкого» – на расстоянии слышно шумное дыхание, а при аускультации ничего не выслушивается. Тахикардия – ярко выраженная (110-120 ударов), пульс – нитевидный, давление падает. Тоны сердца пациента едва определяются. На электрокардиограмме типичны признаки перегрузки правых отделов сердца, возможна мерцательная аритмия или другие виды срыва ритма сердца. Наблюдается отсутствие эффекта от использования бронхолитических медикаментозных средств.
Гипоксемическая или гиперкапническая кома. Состояние пациента на данной стадии приступа крайне тяжелое, сознания нет, но рефлексы сохраняются. Характерны приступы тонических и клонических судорог. Зрачки широкие, световая реакция снижена. Тахипноэ сменяется брадипноэ. «Немое легкое» определяется во всех местах грудной клетки. Частота сердечных сокращений – более 140 ударов в минуту, пульс прощупывается только на сонных и бедренных артериях. Сердечные тоны – глухие. Артериальное давление снижено до цифр, при которых уже не определяется. Формируется правожелудочковая недостаточность. Наступает обезвоживание. В случае неоказания помощи наступает клиническая cмepть.
Симптоматика

Каждая стадия астматического статуса имеет характерные симптомы.
При первой стадии возникают следующие признаки:
- продолжительные приступы удушья в течение дня, которые, что характерно для астматического статуса, не поддаются купированию при использовании привычных ингаляторов. В периоды между приступами не удается в полной мере восстановить дыхание;
- выраженная тахикардия;
- свистящие хрипы в груди больного, которые можно четко услышать даже на расстоянии;
- мучительный кашель приступообразного характера. Он сухой, надсадный. Может выделяться незначительное количество вязкой прозрачной мокроты;
- ускорение ЧСС до 120 ударов в минуту;
- гипертензия;
- повышенная немотивированная раздражительность;
- боли в области сердца ноющего или колющего характера;
- учащенное дыхание. При астматическом статусе больной делает до 40 дыхательных движений в минуту;
- синюшный оттенок кожных покровов и слизистых оболочек.
Вторая стадия (стадия декомпенсации) – крайне тяжелое состояние, для которого характерны следующие проявления:
- резко выраженная одышка;
- заторможенность реакций;
- поверхностное дыхание;
- набухание вен в области шеи;
- приобретение кожными покровами бледно-серого цвета. Кроме того, кожа становится влажной и липкой.
Артериальное давление падает, число сердечных сокращений не превышает 140. Тоны сердца глухие.
Также на второй стадии этого осложнения у больного нарушается сон, он не может принимать пищу и пить.
На этой стадии применение бронхолитиков абсолютно неэффективно.
При третьей стадии астматического статуса, которую также называют гиперкапнической ацидотической комой, возникают следующие симптомы:
- нитевидный пульс;
- потеря сознания;
- глухие тоны сердца;
- редкое поверхностное дыхание;
- покраснение кожных покровов;
- выступание холодного липкого пота.
На третьей стадии при прослушивании легких дыхательные шумы отсутствуют.
При астматическом статусе как наиболее тяжелом осложнении астмы у всех пациентов возникает обезвоживание, нарушается электролитный баланс в организме.
На разных стадиях астматического статуса не исключены нарушения сознания, которые могут носить разный характер: от возбужденного эмоционального состояния до комы.
Причины, классификация и симптомы болезни
Многие люди задаются вопросом “Что такое астматический статус и почему он возникает?”. Причины, способствующие развитию астматического статуса, различны. Врачи считают, что астматический синдром чаще всего возникает из-за:
- Воспалительных процессов. Чаще всего они развиваются в бронхах или легких. Причиной возникновения воспалительных процессов становятся различные вирусные инфекции.Иногда причиной является гипосенсибилизирующая терапия, которая проводится в период обострения бронхиальной астмы.
- Нарушения дренажной функции органов дыхания. Это происходит из-за избыточного употребления различных успокоительных или снотворных препаратов.
- Синдрома отмены, который возникает вследствие отказа от глюкокортикоидов, чаще всего в случае если медикаменты принимались в течение длительного срока.
- Побочных действий лекарств. К примеру, некоторые медикаменты могут приводить к возникновению аллергических реакций в бронхах. Такими средствами считаются салицилаты или антибиотики. В редких случаях причиной приступа становятся вакцины или сыворотки. Кроме того, синдром может появиться из-за избыточно приема симпатомиметиков. Неправильные дозировки медикаментов приводят к расслаблению сосудов на стенках бронхов. В некоторых случаях симпатомиметики приводят к отечности бронхов.

Симптомы будут изменяться в зависимости от стадии заболевания. Однако при астматическом приступе в любом случае происходит нарушение дыхания. Пациенту сложно дается выдох. Нередко во время приступа возникает одышкаа или бронхоспазмы. Нарушается газовый состав крови. Как следствие – мокрота сложно отхаркивается. Во время выдоха слышны хрипы. Может сбиваться сердечный ритм. Врачи отмечают, что у больных часто наблюдается тахикардия. В некоторых случаях могут возникать судороги или мышечные подергивания.
Существует условная классификация астматического статуса. Она включает в себя 4 варианта:
- Патогенический.
- Анафилактический.
- Анафилактоидный.
- Медленно развивающийся.
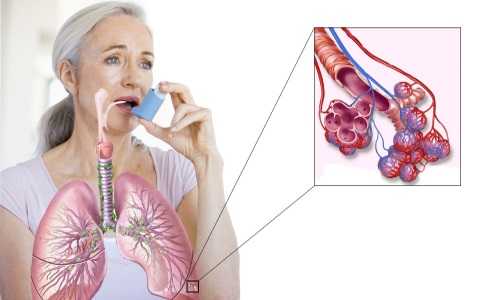
Лечебные мероприятия
Астматический статус I-II стадия
- Обеспечение лечебно-охранительного режима;
- Положение сидя или горизонтальное положение с возвышенным положением верхней половины туловища;
- Ингаляторное введение увлажненного О2 на постоянном потоке ч/з маску (носовые катетеры) (скорость потока и концентрация О2 в смеси подбирается по показаниям SpО2, цель – поддержание SpО2 на уровне не ниже 92%)
- Беродуал — 2-2,5 мл (40-50 капель) ингаляционно небулайзером, повторно, при отсутствии эффекта, через 30 минут в той же дозе;
При отсутствии небулайзера:
Беродуал -1-2 дозы ингаляционно ДАИ, синхронизируя с вдохом пациента повторно, при отсутствии эффекта, через 20 минут в той же дозе;
- Если не использован ранее:
Будесонид (Пульмикорт) -1-2 мг ингаляционно небулайзером;
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- Натрия хлорид 0,9% — в/в (внутрикостно), капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Если не введены ранее:
- Преднизолон — 2 мг/кг (до 300 мг) в/в (внутрикостно) болюсом;
- Дексаметазон — 0,5 мг/кг в/в (внутрикостно) болюсом;
- Если не введен ранее и при отсутствии артериальной гипотензии и других противопоказаний:
Эуфиллин — до нагрузочной дозы 5-6 мг/кг в/в (внутрикостно) болюсом медленно;
Эуфиллин — в/в (внутрикостно), капельно или инфузоматом, со скоростью 0,9 мг/кг/час, на месте и во время медицинской эвакуации;
- При артериальной гипотензии (САД
Причины бронхиальной астмы у детей и факторы риска
Астматический приступ обусловлен проникновением в дыхательные пути ингаляционных мелкодисперсных аллергенов, а у детей раннего возраста огромное значение в развитии патологии играют лекарственные или пищевые аллерген-возбудители.
Основными провокаторами спастического приступа являются:
- Бытовая, промышленная пыль.
- Пыльца растений во время цветения.
- Шерсть и подшерсток домашних животных, а также их слюна, экскременты.
- Споры грибов, плесень.
- Рыбьи корма.
- Лекарственные препараты, особенно антибиотики, аспиринсодержащие препараты (известно понятие «аспириновой астмы» на фоне передозировки).
- Табачный дым, выбросы производств, загазованность воздуха.
Ключевое значение в развитии астматических приступов играют метеорологические факторы, вирусные инфекции, желудочно-пищеводный или гастроэзофагеальный рефлюкс. В 6% случаев развитие патологического процесса провоцируется пищевыми факторами. Некоторую роль клиницисты отводят стрессово-психогенным факторам.
Предрасполагающие факторы
Особую группу риска составляют дети, имеющие осложненный клинический анамнез:
- Отягощенная наследственность — если один из родителей страдает от заболевания, то шансы появления бронхиальной астмы у ребенка достигает 35%.
- Повышенная сенсибилизация организма, осложненный аллергоанамнез. На что у ребенка может быть аллергия в быту — популярные аллергены
- Частые инфекции вирусной или бактериальной природы.
- Постоянные перепады температур, перенесенный тепловой удар, переохлаждение.
- Ослабление иммунного статуса различного генеза.
- Неадекватное применение нестероидных противовоспалительных препаратов.
Половая принадлежность не относится к факторам риска, однако бронхиальная астма чаще встречается у мальчиков.
Психоэмоциональные перегрузки значительно повышают риск развития астматической бронхообструкции. Вероятность возникновения патологии повышается и при использовании бытовых аэрозолей, курении матери во время беременности.
КЛАССИФИКАЦИЯ
• Наибольшее практическое значение имеют классификации бронхиальной астмы по этиологии, тяжести течения и особенностям проявления бронхиальной обструкции.
• Наиболее важно разделение бронхиальной астмы на аллергическую (атопическую) и неаллергическую (эндогенную) формы, так как в лечении аллергической бронхиальной астмы эффективны специфические методы, не применяемые при неаллергической форме. • Международная классификация болезней десятого пересмотра (МКБ-10): J45 — Бронхиальная астма (J45.0 — Астма с преобладанием аллергического компонента; J45.1 — Неаллергическая астма; J45.8 — Смешанная астма), J46
— Астматический статус
• Международная классификация болезней десятого пересмотра (МКБ-10): J45 — Бронхиальная астма (J45.0 — Астма с преобладанием аллергического компонента; J45.1 — Неаллергическая астма; J45.8 — Смешанная астма), J46. — Астматический статус.
• Тяжесть бронхиальной астмы классифицируют по наличию клинических признаков перед началом лечения и/или по количеству суточного объёма терапии, необходимой для оптимального контроля симптомов.
◊ Критерии степени тяжести:
клинические: количество ночных приступов в неделю и дневных приступов в день и в неделю, выраженность нарушений физической активности и сна;
объективные показатели проходимости бронхов: объём форсированного выдоха за 1 с (ОФВ1) или пиковая скорость выдоха (ПСВ), суточные колебания ПСВ;
получаемая больным терапия.
◊ В зависимости от степени тяжести выделяют четыре ступени заболевания (что особенно удобно при лечении).
Лечение
Родственникам больного с затяжным тяжелым приступом удушья следует безотлагательно вызвать бригаду скорой помощи. Пациента необходимо удобно усадить, обеспечить ему приток свежего воздуха. В качестве первой помощи нужно воспользоваться дозированным аэрозолем бета-адреномиметика. Детям раннего возраста ингаляция препарата осуществляется посредством спейсера или через небулайзер. Неотложная помощь оказывается медицинскими работниками согласно следующему алгоритму действий:

- 1. Кислородная поддержка. Пациенту подается увлажненный кислород через носовой катетер или маску до достижения насыщения крови более 93-95% у взрослого, 94-98% — у ребенка.
- 2. Небулайзерная терапия. Назначаются ингаляции бета-адреномиметиков, Беродуала. Доставка препарата через небулайзер является более эффективным методом по сравнению с дозированным аэрозолем. Лекарство способно достигнуть мельчайших бронхиол.
- 3. Парентеральное введение лекарственных средств. Применяются бронхолитики и системные кортикостероидные гормоны. Дозы у детей рассчитываются по весу.
- 4. Введение магнезии. Сульфат магния используется в качестве бронходилятатора при отсутствии эффекта от бета-адреномиметиков из-за развития синдрома ‘рикошета’.
Адреналин и антигистаминные препараты используются для оказания помощи пациентам с сопутствующими проявлениями анафилаксии. Если несмотря на проводимые действия состояние больного прогрессивно ухудшается, нарастает кислородная недостаточность, необходим перевод на искусственную вентиляцию легких.
Дальнейшее лечение астматического статуса выполняется в отделении интенсивной терапии. Современные стандарты не предусматривают осуществление лаважа бронхиального дерева, кинезотерапии при тяжелом обострении астмы. Антибиотики применяются только при наличии инфекционных осложнений.
Симптоматика
Первая стадия характеризуется длительным приступом нехватки воздуха. Больной начинает чаще пытаться вдохнуть кислорода, уменьшается количество выделяемой мокроты из лёгких, повышается артериальное давление.
Также наблюдается затяжной выход воздуха, при этом прослушиваются характерные свистящие хрипы. Возникает острая сердечная недостаточность.
 При этом человек явно чувствует некоторые изменения в состоянии:
При этом человек явно чувствует некоторые изменения в состоянии:
- пациент находится в тревожном состоянии, но сознание не теряет;
- чувствует, что постепенно нарастает удушье;
- в определённой позе дышать становится немного легче – оперившись на стул и склонившись вперёд;
- сухой, частый кашель;
- в области носа кожа становиться синюшного цвета.
Но в таком состоянии газовый состав крови держится в пределах нормы.
На второй стадии по нарастающей начинают наблюдаться вентиляционные расстройства на фоне дыхательной недостаточности. Появляются новые признаки астматического расстройства. Человек по-прежнему не теряет сознание, но находится в пограничном состоянии, которое резко сменятся на апатию и наоборот.
Эту стадию медики называют «стадия немого лёгкого». Если вовремя не провести срочную терапию, то количество воздуха в лёгких только нарастает, бронхи погружаются в состояние спазма, тем самым, воздух в лёгких полностью не двигается. Всё это состояние приводит к тому, что кровь начинает закисать в сосудах. При этом:
- кожа синеет;
- давление существенно падает;
- пульс становится учащённым и неритмичным;
- появляется отдышка;
- набухает лицо.
Из-за того, что воздух в лёгких застаивается, кислород поступает в малых количествах, вплоть до появления «немых зон» дыхательная недостаточность только нарастает.
Гиперкапния
На третьей стадии дыхание серьёзно затруднено, редкое или вообще невозможно, что обычно приводит к гиперкапнической коме. Человек теряет сознание или его реакция становится заторможенной, спутанной. При этом:
- пульс становится нитевидным;
- резко падает артериальное давление;
- начинаются неврологические расстройства;
- концентрация в крови кислорода существенно снижается, а углекислого газа, наоборот нарастает
- посторонних шумов нет;
- увеличивает потоотделение;
- кровь густеет.
В результате астатического статуса третьей стадии, из-за нарушения дыхания, может наступить острая сердечная недостаточность или вовсе остановка сердца. Есть небольшой риск, что такой приступ может закончиться разрывом лёгкого – пневмотораксом.
Лечение
Астматический статус относится к неотложным состояниям и требует принятия экстренных мер. Лечение АС осуществляется на основании клинических рекомендаций (протокола) по оказанию скорой медицинской помощи при тяжелом обострении бронхиальной астмы.
Доврачебный этап
Первое, что нужно сделать во время приступа, — вызвать «неотложку». До приезда врача необходимо принять меры для облегчения состояния больного:
- освободить от стесняющей одежды (расстегнуть воротник, развязать галстук), посадить так, чтобы пациент мог опираться на руки;
- не отходить от больного и успокаивать его;
- дать ему ингалятор с β2-адреномиметиками (Сальбутамол, Беротек);
- не кормить и не поить.
Обследование
Существует определенный алгоритм действий при оказании неотложной помощи. Врач (фельдшер) «Скорой помощи» собирает краткий анамнез: длительность приступа, степень тяжести симптомов, перечень препаратов, принимаемых пациентом постоянно и при обострении, и реакция на них.
При физикальном обследовании врач определяет стадию астматического статуса по следующим симптомам:
- положение больного;
- состояние видимых кожных покровов;
- речь;
- ЧДД (частота дыхательных движений) и ЧСС (частота сердечных сокращений);
- показатели артериального давления;
- характеристики дыхания (участие вспомогательной мускулатуры, характер хрипов и аускультативные признаки).
Инструментальные методы для определения стадии АС, используемые на догоспитальном этапе: пикфлоуметрия (определение пиковой скорости выдоха) и пульсоксиметрия (определение степени насыщения артериальной крови кислородом).
Неотложная помощь
Параллельно с осмотром начинается лечение:
- ингаляции увлажненного кислорода 1-4 л/минуту;
- ингаляции бронхолитиков через небулайзер: Сальбутамол 2,5 мг или раствор Беродуала (60-80 капель), или его сочетание с Пульмикортом (суспензия 2-4 мл).
- внутривенная инъекция Преднизолона в дозировке 90-120 мг или перорально 20-30 мг (вместо него можно использовать любой глюкокортикостероид в эквивалентных дозах).
При отсутствии небулайзера проводится инъекционная терапия: сначала вводится Эуфиллин 240 мг, затем – Преднизолон 90-120 мг.
Основными целями лечения являются: восстановление проходимости дыхательных путей, нормализация и стабилизация гемодинамики, коррекция электролитного и кислотно-щелочного баланса. Для интенсивной терапии астматического статуса применяют:
- оксигенотерапию;
- инфузионную терапию: внутривенно вводят 5% раствор глюкозы с инсулином, для улучшения реологических свойств крови – Реополиглюкин, для разжижения крови – кристаллоидные растворы;
- медикаментозное лечение: ингаляции бронхолитиков (Сальбутамол, Фенотерол, Беродуал); кортикостероиды (Метилпреднизолон, Гидрокортизон, Преднизолон) внутривенно или перорально; средства для разжижения мокроты ингаляционно;
- препараты, улучшающие работу сердца.
Если у больного наблюдается резистентность к терапии Эуфиллином и глюкокортикоидами, возможно применение β-адреностимуляторов при условии, что у пациента нет сопутствующих патологий сердца.
Антибиотикотерапия целесообразна, если у пациента возникает обострение хронического бронхита с выделением гнойной мокроты. При этом не назначаются антибиотики групп пенициллинов и цефалоспоринов, так как они провоцируют выброс гистамина тучными клетками.
Противопоказано назначение препаратов некоторых фармакологических групп:
- диуретики – усугубляют дегидратацию организма;
- витамины – могут вызвать аллергическую реакцию;
- наркотические и седативные средства – угнетают дыхательный центр и кашлевой рефлекс;
- холинолитики – уменьшают секрецию мокроты;
- муколитики – клинический эффект во время приступа отсутствует.
Если пациент находится в коме, его переводят на искусственную вентиляцию легких (ИВЛ). Показаниями для применения ИВЛ являются:
- прогрессирование симптомов обострения;
- нарастание гиперкапнии и гипоксемии;
- потеря сознания и кома;
- остановка сердца;
- отсутствие дыхания;
- утомление и истощение;
- низкое артериальное давление.
Главным признаком успешного купирования астматического статуса является начало отхождения бронхиального секрета. Мокрота густая, стекловидная, со сгустками в виде слепков мелких бронхов. Затем мокрота разжижается и отходит в больших количествах. Аускультативно выслушиваются влажные хрипы.
Медикаментозное лечение
Медикаментозное лечение астматического статуса весьма эффективно
Однако очень важно соблюдать правильную дозировку препаратов. Алгоритм лечения астматического синдрома определяет лечащий врач
При назначении способов лечения врач должен обратить внимание на данные, полученные при диагностике. Кроме того, медик должен ознакомиться с данными из истории болезни
Только при тщательном изучении болезни у конкретного человека врач сможет выбрать оптимальный алгоритм лечения.
При лечении очень важен возраст пациента. К примеру, у детей терапия включает в себя препараты, которые имеют минимум побочных действий. После того как врач ознакомился и тщательно изучил все данные о пациенте, он выбирает рациональный алгоритм, который позволит улучшить состояние больного
При составлении алгоритма лечения врач должен обратить внимание на тяжесть заболевания пациента
Практически во всех случаях врач назначает стимуляторы адренорецепторов. Данные медикаменты расслабляют бронхи и несколько расширяют их. Кроме того, стимуляторы адренорецепторов помогают вывести мокроту и снять отек на слизистой оболочке бронхов. При лечении детей данные средства назначаются редко, так как они могут привести к тахикардии. Лечебная терапия при помощи стимуляторов адренорецепторов начинается с ингаляций.
Медикаментозное лечение обязательно включает в себя прием глюкокортикоидов. Данные средства помогут снять отечность в бронхах и тем самым нормализовать состояние пациента. Кроме того, глюкокортикоиды стимулируют работу Р2-антагонистов.

В некоторых случаях целесообразно применение бронхолитиков. Средства данной группы вводят с помощью инъекций. Бронхолитики условно разделяются на 6 основных групп:
- Спазмолитики.
- Холинолитики.
- Альфа-адреноблокаторы.
- Метилксантины.
- Стимуляторы адренергических рецепторов.
- Антагонисты кальция.
Лучшим бронхолитиком считается Эуфиллин и Аминофиллин. Данные средства применяются и при лечении детей. Бронхолитики помогают снять спазм в бронхах и восстановить нормальное давление в легочной артерии.
При комплексном лечении нежелательно прибегать к использованию седативных препаратов. Данные средства могут привести к ухудшению дыхания. Кроме того, длительный прием седативных медикаментов подавляет кашлевой рефлекс, как следствие – состояние пациента резко ухудшается.
Как избежать приступов?
Если у человека уже есть бронхиальная астма, ему важно принимать лекарства, назначенные врачом, соблюдать его рекомендации. Продолжать лечение нужно даже в том случае, если симптомов почти нет
Если они усиливаются, если приступы становятся более тяжелыми или происходят чаще, нужно встретиться с лечащим пульмонологом и получить новые назначения.
Для профилактики бронхоспазма нужно:
Избегать действия триггеров
Для этого важно знать, что именно может вызвать приступ астмы. Полностью исключить риск контакта с триггером нельзя, но его можно значительно уменьшить, а также ограничить его действие
Например, если приступ может начаться из-за табачного дыма, можно избегать мест, где курят, и стараться не находиться рядом с курильщиками.
Правильно пользоваться лекарствами. Лечащий врач может рекомендовать использовать ингалятор, спейсер, небулайзер. У каждого из таких устройств, а также у каждого из препаратов быстрого действия для снятия бронхоспазма есть особенности применения. Важно знать о них и тренироваться правильно применять лекарство. Ингалятор или другое устройство для снятия приступа нужно постоянно носить с собой.
Контролировать симптомы. Еще до появления удушья могут возникать нарастающие, постепенно усиливающиеся симптомы. Хорошо, если человек умеет распознавать, отслеживать их. Это помогает понять, что начинается бронхоспазм. На приближение приступа может указывать головная боль, затруднения дыхания, симптомы аллергии.
Следить за состоянием здоровья. Чтобы облегчить течение астмы, важно отказаться от курения, не допускать появления лишнего веса. Нужно укреплять иммунитет, чтобы снизить риск респираторных и вирусных заболеваний. В этом также может помочь вакцинация. Если приступ астмы может начаться из-за холодного воздуха, в прохладную погоду важно носить шарф или повязку, прикрывающую рот и нос.
Первая помощь
Патогенез
Астматический статус – приступ удушья тяжелой формы, который не устраняется с помощью ингаляций бета-агонистов кратковременного воздействия и сопровождается кислородным голоданием, патологией работы систем организма.
Существуют варианты механизма нарушения:
- Контакт с аллергеном.
- Осложнение бронхиальной астмы (мощное сокращение участков бронхиального дерева, подавление центров дыхания и кашля, сбой дренажной функции бронхов, сдерживание выдоха).
- Рефлекторное сокращение бронхов по причине влияния на рецепторы дыхательных каналов раздражителей механического, физического или химического типа (резких запахов, холодного воздуха).
Развивается приступ удушья на основе 3 компонентов: бронхоспазм, отек бронхиальной стенки, закупорка просвета бронхов экссудатом. Снять спазм позволяют бета-антагонисты. Для купирования астматического статуса такой вид терапии не подходит. Несмотря на терапию пациент испытывает признаки гипоксии.
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия (при наличии оборудования);
- Пикфлуометрия (малоинформативна!);
- Термометрия общая;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Мониторирование электрокардиографических данных;
- Контроль диуреза;
- Для врачей анестезиологов-реаниматологов:
Контроль ЦВД (при наличии центрального венозного доступа).
Заключение
Астматический статус – одно из самых опасных и тяжёлых состояний среди тех, что развиваются у больных. Самостоятельное лечение во внебольничных условиях практически всегда обречено на провал.
При условии быстрого реагирования на ухудшение состояния и своевременном обращении за медицинской помощью прогноз преимущественно благоприятный.
Виктория Постоева, Врач-терапевт 35 статей на сайте
По окончании университета я обучалась в интернатуре по направлению «Терапия», а далее приступила к работе в должности врач-терапевта ГБУЗ АО «Верхнетоемская ЦРБ», где продолжаю работать по настоящее время.











![J46 астматическое статус [status asthmaticus]](http://ivbellen.ru/wp-content/uploads/4/e/5/4e5db9c4f74c2b8282208ca525219ca7.png)


















![(j46) астматическое статус [status asthmaticus]](http://ivbellen.ru/wp-content/uploads/5/9/1/5911617e445704e79e19b98d5528c435.jpeg)
