Дыхательная недостаточность у детей
Причины и виды дыхательной недостаточности у детей
У детей причин для развития дыхательной недостаточности много. Ими могут быть:
- заболевания верхних или нижних дыхательных путей;
- муковисцидоз (наследственное хроническое заболевание легких);
- нарушение проходимости воздухоносных путей (при рвоте или забросе в трахею или бронхи содержимого желудка, попадании инородного тела; при западении языка);
- пневмоторакс и пиоторакс (попадание воздуха или гноя в плевральную полость при повреждении или прорыве легкого);
- травма грудной клетки;
- травмы и заболевания центральной и периферической нервной системы;
- миастения (аутоиммунное заболевание с выраженной слабостью мышц) и мышечные дистрофии (врожденное заболевание со слабостью мышц).
гипокапниейобструктивной дыхательной недостаточностибронхиальная астмапаренхиматозной дыхательной недостаточностиВентиляционная дыхательная недостаточность
- угнетение дыхательного центра при воспалительном процессе (воспаление вещества мозга – энцефалит), отравлении (барбитуратами), опухолях мозга, черепно-мозговых травмах;
- поражение проводящей нервной системы (при полиомиелите);
- нарушение передачи импульса с нерва на мышцу (при миастении или под действием миорелаксантов);
- поражение дыхательной мускулатуры (при мышечной дистрофии). К гиповентиляции могут привести травмы реберного каркаса, парез кишечника (за счет высокого стояния диафрагмы), пневмоторакс или гемоторакс. Во всех этих случаях развивается сочетание гиперкапнии и гипоксемии.
Степени тяжести дыхательной недостаточности у детей
Дыхательная недостаточность I степениII степени дыхательной недостаточностиIII степени дыхательной недостаточностиДыхательная недостаточность IV степениАртериальное давление
Дыхательная недостаточность у новорожденных
новорожденныхсурфактантаразвитиидиафрагмальная грыжаполикистозПроявлениями синдрома дыхательных расстройств у новорожденных наиболее часто являются:
- аспирационный синдром;
- ателектаз легких;
- болезнь гиалиновых мембран;
- пневмония;
- отечно-геморрагический синдром.
Ателектаз (спавшееся легкое)Гиалино-мембранозная болезньотечно-геморрагический синдромгормональные нарушенияПневмонииинфекциивирусыбактериигрибымикоплазмыповышением температурылейкоцитовродовглюкокортикостероидные препараты
Симптоматика
Дыхательная недостаточность бывает острой и хронической. Острая форма патологии возникает внезапно, развивается стремительно и представляет угрозу для жизни больного.
При первичной недостаточности поражаются непосредственно структуры респираторного тракта и органы дыхания. Ее причинами являются:
- Боль при переломах и прочих травмах грудины и ребер,
- Бронхообструкция при воспалении мелких бронхов, сдавлении дыхательных путей новообразованием,
- Гиповентиляция и дисфункция легких
- Поражение дыхательных центров в коре мозга — ЧМТ, наркотическое или лекарственное отравление,
- Поражение дыхательных мышц.
Вторичная дыхательная недостаточность характеризуется поражением органов и систем, не входящих в дыхательный комплекс:
- Кровопотеря,
- Тромбозы крупных артерий,
- Травматическое шоковое состояние,
- Кишечная непроходимость,
- Скопление гнойного отделяемого или экссудата в плевральной полости.

Острая дыхательная недостаточность проявляется довольно яркими симптомами. Больные жалуются на чувство нехватки воздуха, одышку, затрудненный вдох и выдох. Эти симптомы появляются раньше остальных. Обычно развивается тахипноэ — учащенное дыхание, которое практически всегда сопровождается дыхательным дискомфортом. Дыхательная мускулатура перенапрягается, для ее работы требуется много энергии и кислорода.
При нарастании дыхательной недостаточности больные становятся возбужденными, беспокойными, эйфоричными. Они перестают критически оценивать свое состояние и окружающую обстановку. Появляются симптомы «дыхательного дискомфорта» – кашель, свистящие, дистанционные хрипы, дыхание ослаблено, в легких тимпанит. Кожа становится бледной, развиваются тахикардия и диффузный цианоз, раздуваются крылья носа.
В тяжелых случаях кожные покровы приобретают сероватый оттенок и становятся липкими и влажными. По мере развития заболевания артериальная гипертензия сменяется гипотонией, сознание угнетается, развивается кома и полиорганная недостаточность: анурия, язва желудка, парез кишечника, дисфункция почек и печени.
Основные симптомы хронической формы заболевания:
- Одышка различного происхождения;
- Учащение дыхания – тахипноэ;
- Синюшность кожных покровов – цианоз;
- Усиленная работа дыхательной мускулатуры;
- Тахикардия компенсаторного характера,
- Вторичный эритроцитоз;
- Отеки и артериальная гипертония на поздних стадиях.
Пальпаторно определяется напряжение мышц шеи, сокращение брюшных мышц на выдохе. В тяжелых случаях выявляется парадоксальное дыхание: на вдохе живот втягивается внутрь, а на выдохе — движется к кнаружи.
 У детей патология развивается намного быстрее, чем у взрослых благодаря целому ряду анатомо-физиологических особенностей детского организма. Малыши более склонны к отекам слизистой оболочки, просвет их бронхов довольно узок, ускорен процесс секретообразования, дыхательные мышцы слабые, диафрагма стоит высоко, дыхание более поверхностное, а обмен веществ очень интенсивный.
У детей патология развивается намного быстрее, чем у взрослых благодаря целому ряду анатомо-физиологических особенностей детского организма. Малыши более склонны к отекам слизистой оболочки, просвет их бронхов довольно узок, ускорен процесс секретообразования, дыхательные мышцы слабые, диафрагма стоит высоко, дыхание более поверхностное, а обмен веществ очень интенсивный.
Перечисленные факторы способствуют нарушению дыхательной проходимости и легочной вентиляции.
У детей обычно развивается верхний обструктивный тип дыхательной недостаточности, который осложняет течение ОРВИ, паратонзиллярного абсцесса, ложного крупа, острого эпиглотита, фарингита, ларингита и трахеита. У ребенка изменяется тембр голоса, появляется «лающий» кашель и «стенотическое» дыхание.
Степени развития дыхательной недостаточности:
- Первая — затрудненный вдох и беспокойство ребенка, сиплый, «петушиный» голос, тахикардия, периоральный, непостоянный цианоз, усиливающийся при беспокойстве и исчезающий при дыхании кислородом.
- Вторая — шумное дыхание, которое слышно на расстоянии, потливость, постоянный цианоз на бледном фоне, исчезающий в кислородной палатке, кашель, осиплость голоса, втяжение межреберных промежутков, бледность ногтевых лож, вялое, адинамичное поведение.
- Третья — выраженная одышка, тотальный цианоз, акроцианоз, мраморность, бледность кожи, падение артериального давления, подавлена реакция на боль, шумное, парадоксальное дыхание, адинамия, ослабление тонов сердца, ацидоз, мышечная гипотония.
- Четвертая стадия является терминальной и проявляется развитием энцефалопатии, асистолии, асфикции, брадикардии, судорог, комы.
Развитие легочной недостаточности у новорожденных обусловлено не полностью созревшей сурфактантной системой легких, сосудистыми спазмами, аспирацией околоплодных вод с первородным калом, врожденными аномалиями развития дыхательной системы.
Лечение
Самое главное — лечение тахипноэ непременно необходимо привязывать к проявлениям вызывающего его основного заболевания. Когда у ребенка наблюдаются приступообразные всплески учащенного дыхания, никак не вызванные естественными причинами, нужно посетить врача, особенно, когда одновременно проявляется:
- Общая слабость;
- Сухость в полости рта;
- Определенный дискомфорт, а также грудные боли;
- Ощущение паники, а также иные симптомы.
В подобных ситуациях тахипноэ может вызываться развитием какого-то определенного заболевания, поэтому его лечение необходимо выполнять одновременно с терапией болезни.
Молодым родителям обязательно нужно знать, чем опасен отек гортани малыша.
Непременно прочитайте о правильном лечении ларингита.
- Психиатру;
- Детскому кардиологу;
- Специалисту по аллергиям;
- Пульмонологу.
Чтобы гарантировать кратковременное устранение возникшего приступа, следует использовать пакет из бумаги, которым обеспечивается гармонизация находящегося в детской крови равновесия газов. Одной рукой сжимаются края пакета, пальцем выполняется в нем дыхательное отверстие.
После этого требуется приложить этот пакет к детскому рту, заставляя малыша в него дышать, не поглощая воздух снаружи. Такие процедуры необходимо выполнять около пяти минут. Когда подобный терапевтический сеанс не способствует восстановлению естественного ритма дыхания, требуется непременно посетить доктора.
Проблемы с дыханием у ребенка при эпиглоттите
При сходных симптомах может протекать и еще более опасная болезнь — воспаление слизистой оболочки надгортанника (эпиглоттит), при которой внезапно возникает удушье и вся картина заболевания крупом. Однако часто к признакам болезни добавляются лающий кашель и охриплость. Это очень опасное заболевание, не терпящее никаких промедлений с лечением, в особенности при цианозе (синюхе).
Причины эпиглоттита у детей: бактериальная инфекция, обусловленная гемо (глобулино) фильными бактериями, вызывающими инфлюэнцу (грипп) В. Особенно предрасположены к этому заболеванию маленькие дети.
Симптомы эпиглоттита у детей:
- остро начинающееся, быстро, в течение нескольких часов, распространяющееся опухание дыхательных путей у входа в гортань,
- очень сильная одышка с инспираторным стридором (свистящим дыханием) и громкими хрипами (затруднения при глотании, сопровождающиеся сильнейшим слюноотделением),
- частые дыхательные движения и втягивание межреберного промежутка при нехватке воздуха,
- испуганное выражение лица,
- пот, бледная кожа,
- быстрое прогрессирующее изнурение и слабость.
Опасными признаками этой патологии органов дыхания у ребенка являются голубоватый цвет кожи или замедление дыхательных движений из-за потери сил, потеря сознания, а также почти не прощупывающийся, слабый частый пульс. Возникает опасность смерти от удушья. Похожую картину можно наблюдать при крупе.
Однако при гнойном воспалении надгортанного хряща имеются следующие отличительные особенности: в течение нескольких минут или нескольких часов наблюдается гораздо более быстрое протекание заболевания, вплоть до развития его самой тяжелой стадии, представляющей смертельную опасность: более высокая температура; охриплость или кашель, которых, впрочем, может и не быть вообще; в большинстве случаев, боль при глотании, затрудненное глотание, в некоторых случаях — с вытеканием изо рта слюны.
Осложнения эпиглоттита: удушье, мозговые нарушения из-за нехватки кислорода, сердечная недостаточность.
Причины возникновения
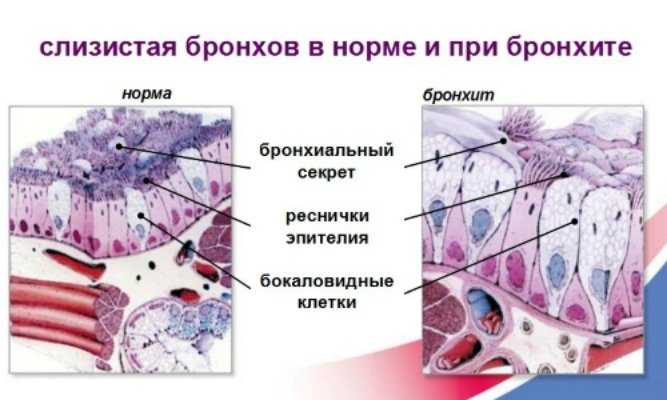
Изменения слизистой при бронхите вызываются размножением на ней возбудителей заболевания
Обструктивный бронхит чаще всего возникает вследствие попадания в организм ребёнка вирусов. При этом он может быть вызван непосредственно микроорганизмом, который размножается на слизистой бронхов, что приводит к отеку и образованию слизи (РС-вирус, аденовирус, вирус парагриппа).
Второй вариант возникновения обструктивного бронхита — последствие ОРВИ. Заложенность носа, характерная для вирусных инфекций, не даёт возможности естественным образом очистить и увлажнить воздух, поступающий в лёгкие. Это ведёт к накоплению и загущению мокроты, которая уменьшает просвет бронхов.
Помимо этого, причиной обструкции могут стать бактерии (пневмококк, гемофильная палочка), ожог дыхательных путей, например, при ингаляциях горячим паром, бронхиальная астма, инородное тело. Точно установит причину болезни только врач.
Более подвержены обструкции бронхов дети с:
- низким иммунитетом, часто болеющие ОРВИ;
- генетической предрасположенностью;
- врождёнными пороками развития бронхов;
- перенесённой гипоксией;
- родовыми травмами.
В группе риска также находятся аллергики, недоношенные малыши и дети, перенёсшие ранние инфекции.
Острый бронхит. Бронхообструктивный синдром

Причиной острого бронхита чаще всего становится вирусная или бактериальная инфекция.
Изначально на фоне текущего острого респираторного заболевания у ребёнка появляется сухой или малопродуктивный кашель.
Далее состояние ухудшается, нарастает одышка, ребёнок жалуется на то, что ему тяжело дышать.
Если приглядеться, видно втяжение межрёберной мускулатуры.
Под маской частых острых бронхитов может протекать бронхиальная астма.
Что делать:
- Вызвать врача.
- Открыть окно.
- Увлажнить воздух.
- Успокоить ребёнка.
- Сделать ингаляцию с физраствором через небулайзер.
Положение ребёнка должно быть полусидя. Все препараты и их дозы назначаются врачом в зависимости от тяжести состояния ребёнка.
Диагностика
На этапе первичной консультации, если позволяет состояние больного, врач собирает анамнез заболевания, жалобы родителей или ребенка. Выясняют связь дыхательной недостаточности с предполагаемой причиной, наличие хронических патологий, врожденных пороков. Алгоритм дальнейшего обследования включает:
- Физикальный осмотр. Оценку состояния проводит врач-педиатр или детский анестезиолог. Определяется уровень сознания, цвет кожи (цианотичность, бледность), участие брюшного пресса, надключичных и межреберных областей в акте дыхания, подсчет частоты дыхания. Аускультативно над легкими прослушивается ослабление шумов.
- Пульсоксиметрия. SpO2 (сатурация) на правой руке при дыхательной недостаточности падает ниже 95%. Уровень менее 90% считается критическим. ЧСС изменяется при третьей-четвертой степени ДН.
- Газовый состав крови. Для респираторных расстройств характерно PaO2 на уровне 80-60 и ниже, РаСО2 менее 35-38 или более 90 мм.рт.ст., рН крови при дыхании атмосферным воздухом падает до 7,2 и меньше.
- Рентгенография органов грудной полости. На снимке определяется усиление или обеднение легочного рисунка, при пневмонии — очаговые инфильтраты, при кардиальных пороках — изменение формы и положения сосудистого пучка, тени сердца.
- Спирометрия. Проводится детям старше 5 лет. В пользу обструктивной ДН говорит снижение ОФВ1/ФЖЕЛ, нормальная ФЖЕЛ, рестриктивной — уменьшение ФЖЕЛ. При смешанной форме отмечается снижение ЖЕЛ, ОФВ1/ФЖЕЛ, ОФВ1.
Как предотвратить удушье и другие проблемы дыхания у малыша
1. Избегайте риска задавления: Не давайте малышу маленькие предметы, которые он может положить в рот и задохнуться на них. Убедитесь, что игрушки и выделяемые ими материалы безопасны для детей малого возраста.
2. Окружите своего ребенка чистым воздухом: Убедитесь, что в помещениях, где находится ребенок, достаточно свежего воздуха, а прохладная температура не слишком сухая. Снижайте риск аллергических реакций, регулярно проветривая помещения и поддерживая их чистоту.
3
Регулярно проверяйте состояние малыша: Обращайте внимание на частоту и глубину дыхания, на то, как ребенок справляется со сном. Если у него есть проблемы с дыханием или во время сна ощущается затруднение, обратитесь к врачу
4. Старайтесь избегать контакта малыша с больными людьми: Особенно если речь идет о заболеваниях дыхательных путей. Если очень нужно выйти с ребенком на улицу в период заболеваний, используйте специальные маски.
5. Учите своего малыша правильно дышать: Периодически гуляйте с ребенком на свежем воздухе, учите его верно дышать и правильно чихать, знакомьте с азами гигиены. Это позволит уменьшить риск заболеваний и проявлений аллергии.
Вопрос-ответ:
Что делать, если ребенок начал задыхаться?
Сначала попробуйте успокоить ребенка. Приложите к его носу и рту влажный горячий компресс. Если это не помогает, немедленно вызовите скорую помощь!
Как распознать аллергический приступ?
Главным признаком аллергического приступа является отек горла и лица, затрудненное дыхание. Может начаться кашель, высыпания на коже, слезотечение. Если вы подозреваете такой приступ, немедленно вызовите скорую помощь!
Какую помощь нужно оказывать, если у ребенка астма?
В случае приступа астмы, необходимо помочь ребенку в принятии лекарственных препаратов. Если это не помогает или дыхание сильно затруднено, немедленно вызовите скорую помощь!
Как правильно проводить искусственное дыхание?
Наклоните голову ребенка назад, придерживая его подбородок одной рукой, а другой рукой слегка прижмите ноздри. Вдохните глубоко и наклонитесь над ребенком, приложите рот к его рту, выдохните в рот на 2-3 секунды, затем отведите голову назад и дайте ребенку самостоятельно выдохнуть.
Как помочь ребенку, который начал задыхаться от укуса насекомого?
В первую очередь необходимо удалить жало, если оно осталось в коже. Затем приложить к укусу холодный компресс и дать ребенку антигистаминные препараты. Если нарастают признаки аллергической реакции, следует вызвать скорую помощь.
Как оказать первую помощь, если ребенок закусил острый предмет и начал задыхаться?
В такой ситуации необходимо обратиться за медицинской помощью немедленно, для удаления острого предмета из дыхательных путей.
Можно ли применять народные средства при проблемах с дыханием у ребенка?
Использование народных средств для лечения проблем с дыханием у детей не рекомендуется. Это может привести к ухудшению состояния ребенка и осложнить его лечение.
Дыхательная недостаточность
Протокол №9
Дыхательная недостаточность
Цель: своевременная диагностика и устранение признаков дыхательной недостаточности.
Популяция: дети.
Пользователь: врачи анестезиологи-реаниматологи, педиатры и детские хирурги.
Классификация дыхательной недостаточности (ДН) по степени тяжести у детей
|
Частота дыханий (ЧД) в минуту |
Западение грудной клетки или одышка на вдохе |
Степень ДН |
|
Более 60 |
Есть |
Тяжелая |
|
Более 60 |
Нет |
Средней тяжести |
|
40-60 |
Есть |
Средней тяжести |
|
40-60 |
Нет |
легкая |
Диагностика и мониторинг:
1. Болезненный общий вид, центральный цианоз (синий язык, губы);
2. Нарушения связанные с процессом дыхания:
- тахипноэ ЧД более 60 в минуту – наблюдается при внутриторакальной обструкции дыхательных путей;
- брадипноэ ЧД менее 20 в минут – наблюдается при нарушениях центрального контроля дыхания или экстраторакальной обструкции дыхательных путей;
- грантинг (хрюкающее дыхание) наблюдается при выдыхании воздуха через голосовую щель для повышения функциональной резервной емкости и легочного объема;
- вовлечение дополнительной дыхательной мускулатуры и раздувание крыльев носа появляется тогда, когда высокое отрицательное давление в плевральной полости необходимо для преодоления обструкции дыхательных путей;
- апноэ – парадоксальные движения грудной клетки появляются при неустойчивости грудной клетки и отсутствии использования межреберных мышц.
3. Нарушении связанные с сердечной деятельностью:
- тахикардия и повышение АД могут появиться вторично в результате повышения циркулирующего уровня катехоламинов;
- ритм галопа возникает при дисфункции миокарда, приводящей к ДН;
- нарушение периферического кровотока (периферическая вазоконстрикция) в результате дыхательного ацидоза.
4. Неврологические расстройства:
- летаргия, возбудимость;
- течение черепно- мозговой травмы;
- синдрома Гиена-Баира;
- полирадикулоневрит.
Литература:
- Мюллер З. Неотложная помощь: Справочник практического врача / З. Мюллер; Пер. с нем- 2-ое изд; перераб. и доп. – М.: МЕДпресс-информ, 2009. – 525с.
- Путрушина А.Д. Неотложные состояния у детей / А.Д. Петрушина, Л.А. Мальченко, Л.Н. Кретинина и др.; Под редакцией А.Д. Петрушиной. – М.; ООО «Медицинское информационное агенство», 2010. -216с.
- Александровия Ю.С. Оценочные и прогностические шкалы в медицине критических состояний / Ю.С. Александрович, В.И. Гордеев. – 2-ое изд., дополн. и исправл. – СПб.: ЭЛБИ- СПб, 2010. -248с.
- Шайтор В.М., Мельникова И.Ю. Неотложная педиатрия: краткая руководство. – М.: ГЭОТАР-Медиа, 2007. – 160с.
Причины вентиляционной недостаточности
Это состояние может быть как гипоксемическим, так и гиперкапническим. Возникает оно вследствие большого количества причин.
Нарушение мозговой регуляции дыхания. Это может случаться вследствие:
- недостаточного кровоснабжения дыхательного центра. Это – форма острой дыхательной недостаточности. Развивается или резком снижении артериального давления (при кровопотере, любом виде шока), а также при смещении структур мозга в черепной коробке (при опухоли мозга, его травме или воспалении);
- поражения центральной нервной системы без смещения мозга в естественные отверстия черепа. В этом случае острая дыхательная недостаточность развивается при менингитах, менингоэнцефалитах, инсультах, а хроническая – при опухолях мозга;
- черепно-мозговой травмы. Когда из-за нее происходит отек мозга с нарушением работы дыхательного центра, это – острая дыхательная недостаточность (ОДН). Если после получения травмы прошло уже 2-3 месяца, а нарушения адекватного кислородного обмена имеют место, это – хроническая дыхательная недостаточность (ХДН);
- передозировки препаратами, которые подавляют дыхательный центр: опиатами, снотворными и седативными средствами. Так развивается ОДН;
- первичного недостаточного попадания воздуха в альвеолы. Это гиперкапническая форма ХДН, вызванная, например, крайней степенью ожирения (синдром Пиквика): когда человек не способен часто и глубоко дышать.
Нарушение проведения импульсов к дыхательным мышцам вследствие:
а) повреждений спинного мозга. При его травме или воспалении развивается ОДН;
б) нарушений со стороны спинного мозга или нервных корешков, по которым идут импульсы к дыхательной мускулатуре. Так, при полирадикулоневритах (поражении нескольких корешков спинномозговых нервов), развитии воспаления спинного мозга, воспалении нервов, которые идут к дыхательным мышцам развивается ОДН. Если в спинном мозге медленно растет опухоль – ХДН.
Нервно-мышечных расстройствах вследствие:
- ошибочного введения препаратов, расслабляющих все мышцы, в том числе и дыхательные (эти лекарства называются миорелаксантами и применяются при наркозах, после них следует перевод человека на аппаратное дыхание). Это – острая респираторная недостаточность;
- отравления фосфорорганическими соединениями (например, Дихлофосом). Это тоже острая дыхательная недостаточность;
- миастении – быстрой утомляемости поперечнополосатой мускулатуры, к которой относятся также и дыхательные мышцы. Миастении вызывают ОДН;
- миопатий – невоспалительных болезней мышц, в том числе и дыхательных, когда снижается их сила и двигательная активность. Так может развиваться как острая, так и хроническая форма дыхательной недостаточности;
- разрывов или чрезмерного расслабления диафрагмы. Вызывает ОДН;
- ботулизма, когда попадающий с пищей ботулотоксин всасывается в кровь, а затем – в нервную систему, где блокирует попадание импульса с нервов на мышцы. Ботулотоксин действует на все нервные окончания, но ОДН вызывает в тяжелых случаях, связанных с попаданием его в организм в больших количествах. Иногда ОДН может развиваться при позднем обращении человека с ботулизмом за медицинской помощью;
- столбняка, когда попадающий (обычно через рану) столбнячный токсин вызывает парализацию поперечнополосатых мышц, в том числе и дыхательных. Вызывает ОДН.
Нарушения нормальной анатомии грудной стенки:
- при открытом пневмотораксе, когда воздух попадает в плевральную полость через рану грудной стенки, вызывая ОДН;
- при флотирующих переломах ребер, когда образуется отломок ребра, не связанный с позвоночником, и он свободно передвигается обычно в сторону, противоположную движению грудной клетки. Если повреждается одно ребро, возникает ХДН, при повреждении сразу нескольких ребер – ОДН;
- кифоз (изгиб выпуклостью назад, к спине) позвоночника в грудном его отделе, который ограничивает движения грудной клетки при вдохе и вызывает ХДН;
- плевриты – скопление воспалительной жидкости и/или гноя между листками плевры, что так же, как и пневмоторакс, ограничивает расправление легких. Острый плеврит вызывает ОДН;
- деформации грудной клетки – врожденные, полученные в результате рахита, травм или операций. Это ограничивает движение легких, становясь причиной ХДН
Этиология
К легочным причинам относятся расстройство процессов газообмена, вентиляции и перфузии в легких. Они развиваются при крупозной пневмонии, абсцессах легкого, муковисцидозе, альвеолите, ларинготрахеите, пневмосклерозе, пневмотораксе, гемотораксе, гидротораксе, аспирации водой при утоплении, бронхиальной астме, травматическом повреждении грудной клетки, силикозах, антракозах, врожденных пороках развития легких, деформации груди.
Среди внелегочных причин выделяют:
- Нарушение процессов нейрогенной регуляции внешнего дыхания — последствия тяжелых интоксикаций, энцефалит, внутричерепная гипертензия, сдавление и гипоксия мозга в результате инсульта, опухоли, отека, последствия наркоза, гипотиреоз, ночное апноэ.
- Нарушение работы периферических нервов и мышц – ботулизм, столбняк, гипотрофия мышц, полимиозит, эпилептический статус, миалгия.
- Нарушение кровообращения в малом круге и легких — ТЭЛА, сердечная недостаточность, врожденные пороки, легочная гипертензия, периферические дисциркуляторные нарушения.
- Дыхательная недостаточность является осложнениям прочих заболеваний: сколиоза, метеоризма, злокачественных новообразований легких и средостения, ожирения, ожогов, отравлений, васкулитов, почечной недостаточности, кардиогенного шока, уремии, кетоацидотической комы, перитонита, брюшного тифа.
Альвеолярная гиповентиляция и бронхообструкция — основные патологические процессы дыхательной недостаточности.
На начальных стадиях заболевания активизируются реакции компенсации, которые устраняют гипоксию и больной чувствует себя удовлетворительно. При выраженных нарушениях и изменениях газового состава крови эти механизмы не справляются, что приводит к развитию характерных клинических признаков, а в дальнейшем — тяжелых осложнений.






























