Осложнения
К самым частым неприятным последствиям инфильтрационной анестезии относят:
- болезненность и/или жжение во время укола – временное неудобство, вызванное слишком быстрым введением анестетика;
- временные расстройства чувствительности: онемение или покалывание в области инъекции, возникающее из-за задевания иглой нервов;
- тризм челюсти – спазм жевательных мышц, обычно проходит за 2-3 дня;
- гематома – образование синяка из-за прокола сосудов;
- отечность мягких тканей – аллергическая реакция на анестетик, в тяжелых случаях вызывает непроходимость дыхательных путей;
- отлом иглы. Происходит редко, из-за резких неожиданных движений пациентов. Иглы, как правило, извлекают быстро и без проблем.
Чрезвычайно редко, но все же может происходить инфицирование здоровых тканей. Несмотря на то, что иглы стерильны, они могут задевать инфицированные ткани и «проталкивать» болезнетворные микроорганизмы дальше.
Инфильтрационная анестезия — это одним из видов местного , когда ткани в буквальном смысле пропитываются анестетиком, и он блокирует нервные импульсы, сообщающие мозгу о боли. То есть участок, на котором будет проводиться воздействие, полностью лишается чувствительности.
Данный вид обезболивания применяется, когда врачу необходимо выполнить небольшой объем манипуляций (операций):
- в стоматологии (при лечении, удалении и имплантации зубов). Подробнее про читайте в статье на нашем сайте.
- при вскрытии абсцесса (гнойник);
- извлечении инородного тела (не всегда);
- удалении небольших опухолей;
- выполнении грыжепластики;
- при наложении швов на раны и других вмешательствах.
|
Преимущества |
Недостатки |
| Сравнительно быстрый (в отличии, например, от обезболивания) и качественный эффект. | Область обезболивания достаточно ограничена. |
| Небольшое содержание обезболивающего в растворе, то есть это более безопасно для пациента. | Практически невозможно качественное обезболивание на нижней челюсти, когда применяется в стоматологии. |
| Длительный обезболивающий эффект, кроме того, анестезирующее вещество можно ввести повторно. | Анестезирующий эффект на пульпе сокращается из-за рассасывания анестетика. |
| Анестетик быстро выводится из организма. | Если анестетик выделится из места введения, то пациент может ощутить неприятный вкус. |
Возможные осложнения
 Проводниковая анестезия представляет собой один из самых травмоопасных методов анестезии в стоматологии, так как часто влечет за собой повреждение нервов и сосудов.
Проводниковая анестезия представляет собой один из самых травмоопасных методов анестезии в стоматологии, так как часто влечет за собой повреждение нервов и сосудов.
При очень глубоком введении иглы существует риск повреждения венозного сплетения, в результате которого у пациента возникает большая гематома.
При туберальной анестезии всегда существует вероятность попадания раствора анестетика непосредственно в кровяное русло через проколотый сосуд. Это увеличивает токсичность препарата и может спровоцировать у человека тяжелые патологические состояния, которые сопровождаются шоком, судорогами и потерей сознания.
При повреждении нервных сплетений у человека развиваются симптомы травматической нейропатии, среди которых онемение зоны иннервации нерва, выраженная болезненность в месте введения раствора, мышечная слабость в анатомической области укола.
Кроме этого, у таких пациентов наблюдается так называемый рудиментарный рефлекс, основным проявлением которого является ощущение «ползания мурашек» при инъекции.
Согласно официальной статистике, частота осложнений процедуры составляет около 2% от общего числа проведенных манипуляций. На восстановление функции поврежденных органов у пациентов уходит много сил и времени. Лечение последствий туберальной анестезии может длиться от двух до шести месяцев.
Меры предосторожности и возможные осложнения
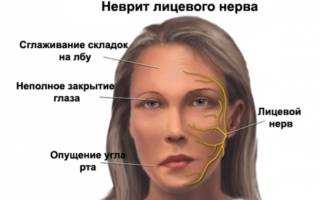
Одно из возможных осложнений травматический неврит лицевого нерва.
Невзирая на широкую область применения инфильтрационного обезболивания, метод может спровоцировать серьёзные последствия:
- гематому в результате повреждения сосуда иглой;
- разрыв зубных связок либо отклонение зуба из-за быстрого ввода препарата (скорость введения лекарства составляет 1 мл/15 секунд);
- травму ствола нерва, вследствие чего развивается травматический неврит;
- травму надкостницы, после чего возникают болевой синдром и отёчность;
- инфицирование из-за использования недостаточно стерильных инструментов;
- травму мышечной ткани, расположенной в подвисочной ямке;
- блокаду нервных волокон лица (состояние временное, проходит само спустя несколько часов, распознаётся по отвисшей верхней губе и отсутствию рефлексов глаза);
- интоксикацию организма из-за превышения дозы или ввода препарата в кровеносный сосуд;
- аллергическую реакцию (покраснение слизистой, отёк, затруднение дыхания).
Чтобы предупредить развитие осложнений, нужно перед применением инфильтрационной методики соблюсти простые правила:
- предварительно провести тестирование препарата на предмет выявления аллергии;
- ответственно отнестись к выбору клиники и специалиста, игла в руках неопытного или неумелого врача может причинить массу проблем;
- вводить указанную в инструкции дозировку, если средство не даёт должного эффекта, нужно заменить его другим препаратом анестетического действия;
- ознакомиться с противопоказаниями к препарату и виду анестезии;
- при введении средства сохранять спокойное положение, чтобы не спровоцировать травмирования мягких тканей;
- если пациент нервничает при виде иглы, то предварительно можно использовать аппликационное обезболивание.
Техника проведения
Существует 2 способа введения обезболивающих препаратов: ротовой и внеротовой. Второй из способов является чаще применяемым и менее травматичным.
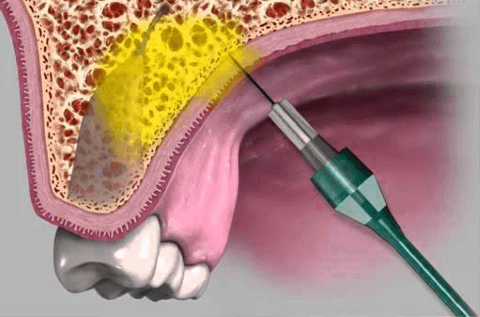
Внеротовая методика по Вайсблату осуществляется непосредственно со стороны кожного покрова. Врач просит человека склонить голову на бок, противоположный введению инъекции. Место предполагаемого вкола обрабатывается раствором антисептика. Стоматолог прощупывает поверхность скуло-альвеолярного гребня, затем с помощью большого и указательного пальцев растягивает кожный покров и придавливает к челюстной кости мягкие ткани. Игла вводиться под скуловую кость под прямым углом на расстояние около 2 – 2.5 см. Проводится аспирационная проба. При отсутствии крови в капсуле анестетика, осуществляется медленное введение препарата. Игла изымается, место укола зажимается антисептической салфеткой, рукой пациента осуществляются легкие массирующие движения. Для проведения туберальной анестезии по Егорову врач предварительно высчитывает индивидуальную глубину и место инъекции. Подробный способ обезболивания можно посмотреть на видео:
Ротовое введение анестетика, осуществляется непосредственно в ротовой зоне верхней челюсти. Человек сидит на кресле, его голова немного запрокинута назад, рот расслаблен, полуоткрыт. С помощью шпателя или стоматологического зеркала оттягивается щека, открывается доступ к необходимой зоне. После антисептической обработки осуществляется введение иглы в месте между 2 и 3 верхними молярами. Игла располагается под углом 45 градусов к альвеолярному отростку и направляется сначала вверх, назад и к середине. По ходу продвижения иглы не теряют связи с костной тканью и выпускают минимальное количество анестетика. Эти действия помогают устранить возникновение травм сосудов и нервных окончаний. После введения иглы на расстояние свыше 2 – 2.5 см, проводиться аспирационная проба, при ее отрицательном результате вводиться необходимое количество анестетика. Игла изымается, и утилизируются вместе с использованной карпулой. Пациента просят прижать пальцами область инъекции и осуществить круговые массажные движения.
Независимо от техники проведения туберальной анестезии, обезболивающий эффект наступает спустя 5 – 7 минут и в зависимости от вида препарата длиться от 40 минут до 2. 5 часов. При правильно проведенной процедуре, болевая чувствительность верхних моляров, слизистой и костной ткани полностью устраняются, и врач осуществляет лечебные манипуляции.
Техника проведения инфильтрационной анестезии
- Врач проводит предварительную оценку области, которую необходимо обезболить, и определяет точки для введения лекарственного вещества.
- С помощью специальной иглы, лекарственное вещество вводится непосредственно в ткани регионального обезболивания. Обычно применяются специализированные техники, такие как мультиинъекции, серийные инъекции или инъекции с использованием катетера.
- После введения анестезии, врач наблюдает пациента и оценивает эффект обезболивания. Если это необходимо, можно повторить процедуру для получения необходимой степени обезболивания.
Инфильтрационная анестезия имеет свои преимущества и недостатки. Она является достаточно простой и безопасной процедурой, которая обычно выполняется непосредственно в клинике. Она также позволяет достичь эффективного обезболивания в конкретных областях тела, минимизируя необходимость общего наркоза.
Однако, инфильтрационная анестезия может иметь ограниченную продолжительность действия, особенно в случаях, когда требуется длительное обезболивание. Кроме того, она может быть недостаточно эффективной для обезболивания больших областей тела или при выполнении сложных операций. Это может потребовать дополнительных методов обезболивания или применения общего наркоза.
Обезболивание нижней челюсти
Инфильтрационная анестезия на нижней челюсти применяется достаточно редко. Связано это с особенностью костной структуры: ее ткани более плотные, чем у верхней.
Максимум микропор содержит передний отдел челюстной кости, поэтому рассматриваемый вид обезболивания чаще задействуют при лечении (удалении) резцов.
Анестетик вкалывается в складку перехода до основания корней проблемного зуба.
При необходимости купировать нервные окончания всех резцов, игла вводится аналогично, после чего ей придается почти горизонтальное положение. Насыщая ткани раствором, инъекционный инструментарий медленно передвигают вправо-влево (в стороны клыков).
Анестезия инфильтрационная проводниковая
Проводниковый тип обезболивания задействуется в стоматологической практике при необходимости прямого воздействия на нервы (во время серьезных хирургических манипуляций, в случае экстренного вмешательства в ткани десны).
Процедура основывается на внедрении анестетика (раствора новокаина, новокаинсодержащих препаратов) непосредственно в нервный ствол либо в ткани, его окружающие.
При блокировании нервных окончаний нижней челюсти используется 3 типа проводниковой анестезии:
- мандибулярная;
- торусальная;
- подбородочная (ментальная).
Проводниковое обезболивание является одним из сложнейших типов анестезии.
Инфильтрационная анестезия нижней челюсти
Ряд анатомических особенностей зубов нижней челюсти делает затруднительным выполнение инфильтрационной анестезии. Врачи прибегают в таком случае к методикам проводникового обезболивания.
Эффект достигается тремя способами, рассмотрим каждый подробно.
Внутриротовой метод
Метод доступен специалистам с богатым клиническим опытом. Под контролем пальца левой руки выполняется пункция на 1 сантиметр выше позадимолярной ямки. Шприц располагается на отметке верхней точки противоположных премаляров. Правильностью пункции становится упор иглы в кость. Для профилактики осложнений поршень шприца перед введением препарата подтягивается на себя до получения крови.
Метод позволяет заблокировать нижний альвелярный и язычный нервы. Нежелательным эффектом становится онемение одной из половин языка, однако для доктора это показатель достижения анальгетического действия. Обезболивание происходит на исходе десятой минуты.
Окружающие слизистые оболочки анальгезируются дополнительным введением со стороны вестибулярного края 1 мл прокаина.
Торусальная, или методика Вейсбрема
Методика хороша своей безболезненностью. Техника выполнения такой инфильтрационной анестезии похожа на внутриротовой метод, но осуществляется один вкол. Пункция требует от оператора наличие определенного навыка.
Внеротовая техника
Применима, когда у пациента по каким-либо причинам плохо открывается рот. Обычно к этому приводят гнойно-воспалительные процессы. Выполняется прокол области скуловой кости с отступом в 2 см от козелка уха. Под углом 90 градусов игла направляется вглубь до 6 см и на этом уровне вводят 5 мл раствора. Блокируется восприятие боли жевательных мышц и нервов окружающих их. Достижение эффекта определяется по открытию рта. Метод обезболивания не требует особых условий и обработки места вкола. Немаловажным аспектом становится аккуратность выполнения манипуляции.
Классификация
Местная инфильтрационная анестезия классифицируется по нескольким признакам. Существуют разновидности данного обезболивания на основании способа и места введения анестезирующего средства. Какой из методов назначить, врач решает в каждой конкретной ситуации, учитывая состояние и особенности здоровья пациента.
По способу введения анестетика
В зависимости от способа введения анестетика инфильтрационная анестезия делится на прямую и непрямую (диффузную). В первом случае обезболивающий препарат вводится в оперируемую область, при этом воздействию подвергаются меньшие участки тела. Наиболее часто этот метод применяется в лицевой хирургии, несколько реже в стоматологии.
При непрямом способе «заморозки» задействуется область, находящаяся на некотором отдалении от больной единицы зубного ряда. При этом раствор проникает в глубокие слои ткани. Такой тип обезболивания, как правило, применяют в лечении зубов верхней челюсти.
По месту введения препарата
Местное инфильтрационное обезболивание делится на виды в зависимости от места введения анестетика. К его разновидностям на основании этого признака относятся следующие типы анестезии:
- Подслизистая (интрапапиллярная). Эта техника является наиболее распространенной. В области неба ее проведение осуществляется в месте схождения альвеолярного и небного отростков верхней челюсти (рекомендуем прочитать: какие существуют отростки верхней челюсти?). На нижней челюсти такая методика выполняется в зоне перехода на подъязычные мягкие ткани слизистых оболочек альвеолярного отростка.
- Субпериостальная (поднадкостничная). Этот вид инфильтрационного обезболивания применяется в случае необходимости глубокой «заморозки». При проведении процедуры игла вводится под слизистую оболочку в переходной десневой складке, определенная доза вещества впрыскивается в ткани, после чего прокалывается надкостница. Затем игла вставляется под углом 45 градусов к зубному корню и вводится оставшаяся часть препарата.
- Спонгиозная (внутрикостная). Во время выполнения этого вида заморозки введение иглы направлено в основание десневого сосочка под определенным углом к оси зуба. В область перегородки между зубами впрыскивается некоторая часть анестетика, при прохождении через кортикальную пластинку вводится оставшееся количество лекарственного средства. В случае отсутствия обезболивающего эффекта указанные действия осуществляются с противоположной стороны зуба.
- Интралигаментарная. В процессе проведения этого вида местной анестезии анестетик вводится в область периодонтальной щели. Продолжительность процедуры может достигать 2 минут, поскольку при введении раствора он подвергается значительному сопротивлению. Для упрощения процесса «заморозки» в данном случае использование компьютерных шприцев рекомендовано сочетать с тончайшими иглами.
- Внутрипульпарная. Это один из наиболее надежных методов обезболивания. Во время его применения вскрывается пульпарная камера, при этом размер отверстия должен соответствовать поперечному сечению иглы шприца. Эффективность данного способа зависит от отсутствия распространения анестетика вокруг инъекционного инструмента.
ЧИТАЕМ ТАКЖЕ: что делать, чтобы быстро прошла заморозка с зубов?
Помимо указанных видов инфильтрационного обезболивания существуют и другие его разновидности. К ним относятся:
- плексуальная анестезия – введение препарата в альвеолярное переднее и верхнее среднее сплетение;
- друк-анестезия – накладывание на кариозную полость тампона, смоченного обезболивающим раствором.
Для уменьшения болевых ощущений пациента во время укола врач применяет несколько приемов, например использует шприц минимального размера или нагревает анестетик до комнатной температуры.
Также весьма действенными методами являются защипывание кожи в месте введения иглы и сочетание инфильтрационного обезболивания с аппликационным обезболивающим способом, когда кожный покров либо слизистая оболочка предварительно обрабатывается специальным анестезирующим средством.
Подготовка и препараты для инфильтрационной анестезии
Местная инфильтрационная анестезия не требует длительной и специфической подготовки, и в этом состоит одно из ее преимуществ перед другими видами наркоза
Перед вмешательством важно не столько подготовить оперируемого физически, сколько провести психологическую подготовку, направленную на устранение волнения и предоперационного стресса.

Перед любой манипуляцией при планировании инфильтрационного обезболивания врач обязательно тщательно выясняет наличие аллергии на что бы то ни было, результаты предыдущего опыта применения местных анестетиков, характер сопутствующей патологии, которая не должна стать препятствием к применению методики.
Психологическая подготовка включает беседу, в ходе которой хирург объясняет суть обезболивания и уточняет, что при этом может чувствовать пациент. Инфильтрационная анестезия устраняет боль, но сознание, глубокая чувствительность и ощущение прикосновений сохраняются, чего не стоит пугаться, ведь боль при этом полностью исключается.
Слишком эмоциональные пациенты могут сильно волноваться и даже склонны отказываться от лечения из-за боязни анестезии, поэтому им в предоперационном периоде назначаются транквилизаторы. Непосредственно перед вмешательством всем оперируемым показана премедикация (своего рода подготовка) дроперидолом, тримепередином, но в стоматологии она не требуется.
 Для инфильтрационной анестезии используются специальные препараты в относительно небольших концентрациях — традиционные лидокаин, новокаин, прокаин, ультракаин, а бупивакаин, тетракаин и ропивакаин — одни из наиболее эффективных средств местной анестезии, но и более токсичные по сравнению с новокаином и лидокаином.
Для инфильтрационной анестезии используются специальные препараты в относительно небольших концентрациях — традиционные лидокаин, новокаин, прокаин, ультракаин, а бупивакаин, тетракаин и ропивакаин — одни из наиболее эффективных средств местной анестезии, но и более токсичные по сравнению с новокаином и лидокаином.
Чтобы усилить действие местно анестезирующего препарата, может быть использован адреналин, который суживает сосуды и препятствует всасыванию анестетика в кровоток.
Один из принципов инфильтрационной анестезии — применение относительно больших количеств растворов при низкой их концентрации, что безопасно для пациента. При обезболивании новокаином или лидокаином применяют 0,25-0,5%-ный раствор, при этом возможно ввести до 400 мл средства.
Принцип действия инфильтрационной анестезии
Инфильтрационная анестезия является одной из методик обезболивания. Она предполагает введение анестетика в кожный покров или слизистую, вследствие чего происходит блокирование нервных импульсов. Данный тип обезболивания известен как «заморозка». Препарат, используемый врачом, подавляет нервный импульс, который идёт от пульпы к мозгу. Поэтому у пациента теряют чувствительность некоторые части лица или ротовой полости, например, щека, губа или язык. Онемение происходит в той части лица, куда вводится анестетик. Введение обезболивающего средства выполняется инъекционным путем. Сначала препарат попадает в определённый участок под кожей, а затем распределяется по клеткам. Максимальный срок действия дозы анестетика составляет один час. Постепенно медикамент расщепляется, и чувствительность возвращается. При необходимости может быть введена ещё одна доза препарата. Процесс анестезии находится под контролем специалиста.
Отличительные особенности инфильтрационной анестезии
От других способов обезболивания инфильтрационная анестезия отличается мгновенным действием и точной продолжительностью оказания обезболивающего эффекта. Компоненты препарата очень быстро выводятся из организма и не оказывают на него негативного воздействия. Инфильтрационная анестезия также отличается низкой концентрацией используемых медикаментов.
Показания для использования инфильтрационной анестезии в стоматологии
- Лечение стоматологических заболеваний (кариес, пульпит, воспаление периодонта).
- Хирургическое лечение болезней пародонта (кюретаж, пластика десны, устранение ее дефектов и тканевая регенерация).
- Протезирование зуба без удаления пульпы (установка коронок, вкладок, мостовидных конструкций).
- Лечение с оперативным вмешательством (экстракция зуба, имплантация, наращивание ткани, опорожнение гнойных полостей, вскрытие флегмон, иссечение кист).
Противопоказания
- Аллергическая реакция на обезболивающее средство.
- Нарушения психики пациента, которые препятствуют конструктивному общению с ним.
- Чрезмерное психомоторное возбуждение.
- Детский возраст до 10 лет (относительное противопоказание).
- Астма и другие патологии дыхательной системы.
- Применение миорелаксантов для расслабления мышц.
- Наличие рубцов на слизистых оболочках ротовой полости, которые препятствуют равномерному распределению препарата.
- Воспалительный или гнойный процесс в области ведения анестетика.
- Наличие злокачественных новообразований или опухолей с подозрением на рак.
- Отказ пациента от использования данного метода анестезии.
Техника инфильтрационной анестезии
Иглу вкалывают в переходную складку между обезболиваемым зубом и зубом, расположенным медиальнее, и продвигают до места, расположенного несколько выше верхушки обезболиваемого зуба, где медленно, предупреждая вздутие слизистой оболочки, вводят 0,5 мл раствора. Для проведения анестезии над надкостницей следует использовать тонкую иглу диаметром 0,3-0,4 мм и длиной 16-25 мм. Кончик иглы при введении следует ориентировать срезом к кости для направления вводимого раствора в костные ткани. Не следует стремиться вводить иглу под надкостницу, так как её богатая иннервация приведёт к резкому увеличению болезненности не только вкола иглы, но и введения раствора под надкостницу, а также к постинъекционным осложнениям. Благодаря высокой диффузионной способности современных анестетиков введение раствора под надкостницу не создаст значительных преимуществ по сравнению с его депонированием под слизистую оболочку.
Анестезия первого верхнего моляра, который расположен у основания скулоальвеолярного гребня, имеет следующие особенности. Поскольку в этом месте латеральная поверхность костной пластинки имеет большую толщину, препятствующую диффузии раствора, то инъекцию проводят на удалении от этого места по обе стороны от скулоальвеолярного гребня. Введение местноанестезирующего раствора у верхушки второго премоляра позволяет достичь эффективной блокады нервов медиального щёчного корня первого моляра. Для обезболивания дистального щёчного корня следует ввести несколько большее количество анестетика (до 1 мл) непосредственно за скулоальвеолярным гребнем у его верхушки.
Поскольку длина корня у клыков большая, то проекция их верхушки на переднюю поверхность верхней челюсти располагается рядом с подглазничным отверстием. Поэтому вводимый раствор может проникать внутрь подглазничного канала, что приведёт к блокаде передних верхних луночковых нервов, которые иннервируют резцы и ткани передней поверхности верхней челюсти.Зона обезболивания
Инфильтрационное обезболивание наступает в месте введения местного анестетика, блокируя нервные окончания в месте выполнения хирургического стоматологического вмешательства.Осложнение
Отслаивание слизистой оболочки вместе с надкостницей, вплоть до некроза тканей при нарушении техники проведения инфильтрационной анестезии.
При неэффективности инфильтрационного обезболивания вследствие анатомических особенностей или характера патологического процесса в области операционного поля необходимо делать проводниковую анестезию.
Рабинович С.А., Васильев Ю.Л. «Анатомо-топографические и инструментальные аспекты местного обезболивания в стоматологии» // Москва, 2011
Возможно заинтересует:
- Мандибулярная анестезия
- Резцовая анестезия
- Палатинальная анестезия
- Инфраорбитальная анестезия
- Tуберальная анестезия
Похожие материалы:
- Поверхностная анестезия
- Компоненты местноанестезирующих растворов
- Местные анестетики группы амидов
- Местные анестетики группы сложных эфиров
- Местное обезболивание
Виды
В зависимости от области воздействия различают несколько видов инфильтрационного обезболивания, каждый из которых имеет свои особенности проведения процедуры и воздействия анестетика.
На нижней челюсти
Анестезия инфильтрационного типа применяется для постановки на нижнюю челюсть только, если необходимо провести короткие манипуляции на мягких тканях. Для более серьезного вмешательства ее используют в сочетании с другими видами анестезии, обеспечивающими усиление эффекта.
Такой подход объясняется строением челюсти. Альвеолярные ткани нижней челюсти, более плотные и менее пористые, чем на верхней. Это не дает полноценно проникнуть обезболивающему средству к нервному пучку.
Наименее плотной частью является передний отдел, пронизанный множеством микропор, поэтому данный тип анестезии нередко применяют при манипуляциях на резцах. Для купирования боли, препарат вкалывают в переходную складку, при этом вводя иглу до основания корня.
Если необходимо обезболить все резцы, то иглу вводят в складку между первыми резцами и при достижении верхушки корней, придают ей положение, ближе к горизонтальному. После этого, вводят раствор, постепенно передвигая иглу в сторону клыка. То же самое проделывают в сторону другого клыка.
При необходимости обезболить язычный нерв, препарат вводят под слизистую с небной стороны, в месте перехода альвеолярного гребня в дно ротовой полости, около проблемного зуба.
На верхней челюсти
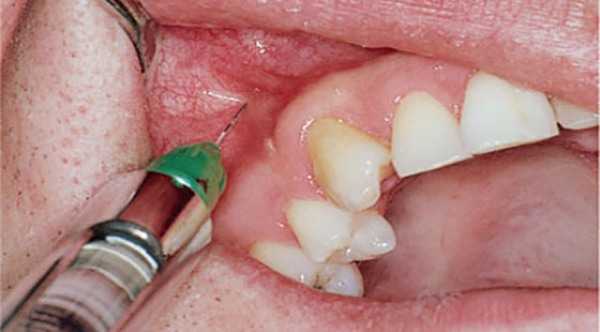 Обезболивание инфильтрационного типа широко используется при терапии или хирургии зубов верхней челюсти, а также костной пластике альвеолярного гребня. Вводимый препарат быстро достигает нервных волокон за счет высокой пористости и небольшой толщины кости челюсти.
Обезболивание инфильтрационного типа широко используется при терапии или хирургии зубов верхней челюсти, а также костной пластике альвеолярного гребня. Вводимый препарат быстро достигает нервных волокон за счет высокой пористости и небольшой толщины кости челюсти.
Для достижения эффекта обезболивания при манипуляциях на резцах, иглу вкалывают в складку перехода медиальнее проблемного зуба и немного выше верхушки корней.
При необходимости купировать болезненность с небной стороны, дополнительно обкалывают слизистую в районе отверстия резца. Таким же образом, осуществляют обезболивание первого премоляра.
Для купирования нервных волокон моляров и второго премоляра, иглу вкалывают между проблемным зубом и рядом стоящим премоляром или моляром, подавая раствор к основанию корня. Дополнительно обкалывают вершину угла, сформированную альвеолярным и небным отростком.
Интралигаментарная
Представляет собой метод анестезии инфильтрационного типа, при котором обезболивающий раствор вводят непосредственно в связки зуба. Препарат вкалывают под большим давлением, обеспечивая его точное попадание в кость альвеолярного гребня.
Благодаря этому, метод отличается высокой эффективностью и используется при серьезных стоматологических вмешательствах.
Внутрисосочковая
Подразумевает введение препарата в межзубный сосочек. Для этого применяют тонкую короткую иглу, которую вкалывают в основание сосочка и продвигают до кости, после чего выпускают раствор.
Одиночная инъекция не дает полной блокировки нервных окончаний зуба, поэтому для манипуляций необходимо сделать дополнительный укол с небной стороны.
Поднадкостничная
Для поднадкостничной инъекции используют шприц с укороченной иглой, длиной 3 см. Ее располагают между основанием корня и десной, определяя точку перехода подвижного участка слизистой в неподвижный.
Препарат вводится резким нажатием на поршень. Для этого вида анестезии необходимо минимальное количество анестетика, при этом полная блокада нервов осуществляется за короткий период.
Применение на верхней челюсти
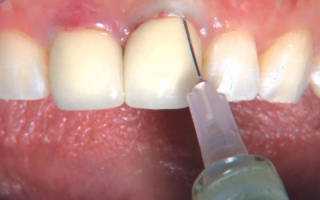 Верхняя часть челюсти имеет пористую тонкую ткань, для инфильтрационного обезболивания данная зона предпочтительна, нежели нижняя челюсть. После введения анестетик достигает нервных волокон за короткий промежуток времени. Места проколов выбираются в зависимости от поставленных целей:
Верхняя часть челюсти имеет пористую тонкую ткань, для инфильтрационного обезболивания данная зона предпочтительна, нежели нижняя челюсть. После введения анестетик достигает нервных волокон за короткий промежуток времени. Места проколов выбираются в зависимости от поставленных целей:
- для купирования нервных окончаний моляров иглу устанавливают между причинным зубом и расположенным рядом моляром, препарат подаётся к основанию корня;
- при лечении резцов прокол делают в складку перехода, расположенную немного выше верхушки корней над причинным зубом;
- для обезболивания с небной стороны прокол делают в слизистую в области отверстия резца.
На нижней челюсти инфильтрационный метод применяется для анестезии при проведении краткосрочных манипуляций на мягких тканях. Если планируются более серьёзные вмешательства, эффект обезболивания достигается путём сочетания нескольких видов анестезии. Такой подход объясняется плотной структурой альвеолярных тканей и низкой пористостью, что создаёт определённый барьер препарату проникнуть к нервному пучку.
Передний отдел нижней челюсти имеет наименее плотную часть ткани благодаря микропорам, поэтому при манипуляциях с резцами анестетик вкалывают в переходную складку, продвигая иглу до основания корня. Для обезболивания всех резцов иглу устанавливают в складку между первыми резцами. После достижения кончика иглы основания корня шприц располагают горизонтально, а при введении препарата медленно перемещают иглу в сторону клыка. Такая же процедура проводится с другой стороны нижней челюсти.






























