Как диагностировать патологию
В том случае, когда у человека постоянно растет уровень АД и имеется несколько признаков, указанных выше, ему следует посетить терапевта и полностью обследоваться.
Выявить почечную гипертензию и понять, насколько она запущена, поможет комплексная диагностика, основанная на проведении таких мероприятий:
- Измерение уровня артериального давления в состоянии покоя и во время нагрузок.
- Изучение показателей осмотического кровяного давления.
- Взятие анализов мочи и крови. Иногда медики назначают анализ из вены почки, с помощью которого можно обнаружить компоненты, вызывающие рост артериального давления.
- УЗИ проблемного органа, на котором видны злокачественные и доброкачественные опухоли.
- Магнитно-резонансная томография, назначаемая в том случае, когда у пациента подозревают наличие онкологии.
- Изучение глазного дна.
- Применение реографии радиоизотопного типа, с помощью которой можно изучить работу почек.
- Экскреторная урография – процедура, дающая возможность определить состояния мочевыводящей системы.
Окончательный диагноз специалисты ставят лишь после тщательного обследования больного человека.
Стоит взять во внимание, что гипертензия не допускает самолечения, ведь только врач способен прописать адекватную терапию, взяв во внимание особенности здоровья конкретного пациента
Лечение гипертензии, вызванной мочекаменной болезнью
Прежде чем устранять причину повышения АД, следует, во избежание гипертонического криза, понизить его показатели. Для этого применяют следующие лечебные средства:
- диуретики и ингибиторы АПФ;
- антогонисты кальция;
- препараты, содержащие калий;
- витамины.
Далее пациент, страдающий от проявлений мочекаменной болезни, нуждается в лечении со стороны врача-уролога. Методы терапии зависят от таких особенностей течения заболевания:
- подвижность и месторасположение солевых отложений;
- размер и плотность камней;
- наличие других патологий в строении почек;
- сопутствующие хронические заболевания мочеполовой и других систем.
Каменные образования удаляют 2-мя способами:
- Применяют фонирование почек с помощью виброакустики. В результате этой процедуры камни превращаются в песок и выводятся из организма вместе с мочой.
- Используют метод хирургического вмешательства. В зависимости от размера камней и состояния пациента, операцию можно производить полостным, эндоскопическим либо дистанционным способом.
https://youtube.com/watch?v=3C4vBjDBxR8
Каменные образования, которые выходят с мочой или извлекаются во время оперативного вмешательства, подвергают лабораторному исследованию. Определение их состава необходимо для того, чтобы назначить пациенту диету, которая будет препятствовать появлению новых камней в почках. Помимо ограничений в питании, врачи рекомендуют усиленный питьевой режим, при котором объем выделяемой мочи составляет 2—3 литра в сутки
При этом внимание уделяется показателям кислоты и щелочности. Соблюдение правил питания и потребления жидкости позволяет избежать рецидивов болезни и, связанных с ней, последствий
Взаимосвязь работы почек и показателей артериального давления
Верхнее и нижнее АД показывают работу сосудов и сердца человека, поэтому данный показатель часто измеряется врачами. Если у больного наблюдается нарушение деятельности почек, это может оказать влияние на уровень давления. Однако изменение показателей АД также наблюдается при болезнях сердца, поэтому врачу перед назначением лечения требуется обязательно установить верный диагноз и узнать, по какой причине произошло изменение показателей АД.
Течение гипертонии и почечных болезней имеет явную связь, поэтому выявить заболевание парного органа удается, всего лишь воспользовавшись тонометром.
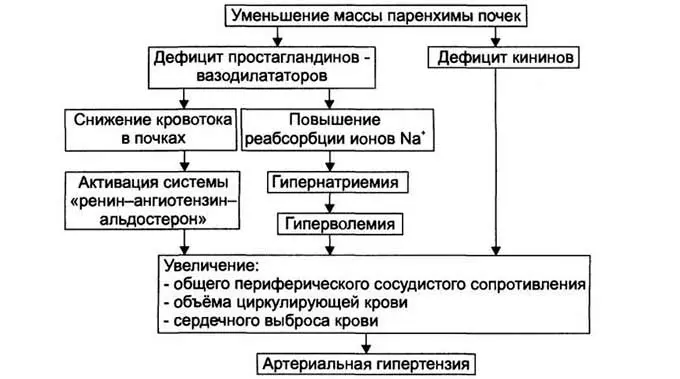
Во время заболеваний почек в организме человека наблюдается увеличенная выработка веществ, оказывающих влияние на уровень АД, а также уменьшается количество простагландинов, благодаря которым понижаются его показатели. Именно поэтому при почечных болезнях происходит повышение давления, которое требуется обязательно сбавлять. Сделать это получится при помощи лечения почек, в результате чего работа организма нормализуется, и высокий показатель опустится до привычных значений.
Если у больного при измерении АД уровень верхнего давления составляет 120 мм, что считается оптимальным, а нижний показатель вырос более 120 мм, это гласит о заболеваниях почек
Важно заметить, что повышенное давление из-за почек наблюдается у больных достаточно часто. Как правило, его уровень резко вырастает до 150 мм рт.ст
и выше. При этом верхний показатель остается на прежнем уровне.
В таком случае для подтверждения течения гипертонической и почечной болезни пострадавшему требуется обратить особое внимание на симптоматику, характеризующую заболевание парного органа. К ним относится:
- Боли в пояснице, которые бывают разной интенсивности.
- Слабость в теле.
- Повышение температуры тела.
- Недомогание.
- Озноб.
- Отечность ног.
Такие признаки явно указывают на развитие почечных болезней, поэтому игнорировать их не стоит, особенно если течение заболевания сопровождается повышенным давлением, которое постоянно поднимается или всегда остается на высоком уровне.
Однако иногда такие симптоматические явления указывают и на развитие сердечных проблем. Но если уровень верхнего давления остается прежним, а нижнее растет, это гласит о почечных заболеваниях, поскольку систолический показатель отражает работу парного органа, а диастолический – деятельность сердца.
Нижнее давление при камнях в почках или других заболеваниях парного органа не всегда вызывает увеличение уровня АД. Иногда оно наоборот становится низким, в сравнении с верхним показателем. В таком случае требуется провести полное обследование, поскольку понижение систолического показателя гласит о почечной дисфункции или иных проблемах с работой организма.
Низкое нижнее АД, чей уровень намного меньше нормы, часто вызывает такая болезнь, как почечная недостаточность. Во время выработки небольшого количество ренина (гормон, отвечающий за нормальную циркуляцию крови), уровень нижнего давления понижается, что гласит о течении почечных патологий или же их развитии.
Видео:ПОВЫШЕННОЕ ДАВЛЕНИЕ! Вся правда о повышенном давлении…Скачать

Как происходит лечение?
Эффективное снижение давления невозможно без устранения основной причины. В зависимости от тяжести заболевания, терапия может проводиться лекарствами, народными средствами или путем оперативного вмешательства.
Самостоятельно оценивать свое самочувствие, использовать только народные средства или следовать советам знакомых категорически не рекомендуется, так как гипертония может иметь опасные последствия.
Консервативное лечение
При нефрогенной гипертензии всегда имеется патология почек, поэтому лечение должно быть нацелено, в первую очередь, на нормализацию их работы.
Лечить заболевание нужно по следующим направлениям:
- Гипотензивная терапия. Хороший эффект дают ингибиторы АПФ и блокаторы ангиотензиновых рецепторов.
- Этиотропное лечение. Направлено на восстановление структуры и облегчение работы почек, устранение почечной недостаточности.
Таблетки, которые могут при этом назначаться:
- Ингибиторы АПФ (Периндоприл, Эналаприл, Лизиноприл, Берлиприл).
- Блокаторы ангиотензиновых рецепторов (Валсартан, Атаканд, Лозап).
- Диуретики (Фуросемид, Урегит, Верошпирон).
- B1-адреноблокаторы (Бисопролол, Метопролол, Атенолол).
- Ингибиторы медленных кальциевых каналов (Нифедипин, Амлодипин, Фелодипин).
В условиях стационара могут также назначаться плазмозаменяющие растворы, которые улучшают микроциркуляцию в капиллярах и оказывают дезинтоксикационное действие. При наличии инфекционных процессов в схему лечения включают антибиотики, а при выраженной интоксикации – сорбенты (Энтеродез, Фильтрум-Сти).
Чтобы медикаментозное лечение было эффективным, необходимо соблюдать диету. Рацион питания должен быть щадящим для почек: – объем потребляемой жидкости уменьшают, полностью исключают соль, копчености, алкоголь.
В домашних условиях лечение проводят народными рецептами на основе лекарственных растений – толокнянки, листьев брусники и березы.
Хирургическое вмешательство
Все современные методы предполагают минимальное оперативное вмешательство.
К помощи хирурга приходится прибегать при тяжелых стадиях нарушений и стабильно высоком давлении, что обычно наблюдается при смешанной форме нефрогенной гипертензии.
Решение принимают нефролог и хирург. Результатом операции является восстановление проходимости сосудов.
Повышенное давление: возможные причины и последствия
Повышенное давление, или артериальная гипертензия, является одним из самых распространенных заболеваний современного общества. Это состояние, когда кровь оказывает слишком большое давление на стенки сосудов.
Возможные причины повышенного давления:
- Генетическая предрасположенность. Если у ваших родителей или близких родственников была артериальная гипертензия, то вероятность ее появления у вас тоже высока.
- Неправильное питание. Употребление большого количества соли, жиров и калорийных продуктов может привести к набору лишнего веса и повышению давления.
- Сидячий образ жизни. Отсутствие физической активности может привести к ослаблению сердечно-сосудистой системы и повышению давления.
- Неконтролируемый стресс. Частые стрессовые ситуации могут вызывать сужение сосудов и повышение давления.
- Некоторые заболевания. Нарушения работы почек, эндокринной системы или сердца могут быть связаны с повышенным давлением.
Последствия повышенного давления:
- Развитие сердечно-сосудистых заболеваний, таких как ишемическая болезнь сердца, инсульт, аритмия.
- Повреждение органов. Постоянное повышенное давление может вызывать повреждение почек, глазного дна, мозга.
- Ухудшение качества жизни. Высокое давление может привести к головным болям, слабости, утомляемости, нарушениям сна и другим неприятным симптомам.
Постановка диагноза
Обследование: значительно более высокие цифры артериального давления, чем при гипертензии. Диастолическое давление повышено больше. В результате уменьшается разница между верхним и нижним давлением – пульсовое давление.
Характерный симптом вазоренальной гипертензии: при аускультации (выслушивании) области выше пупка, слышен систолический шум, который проводится в боковые части живота и назад, в область рёберно–позвоночного угла. Он возникает при стенозе почечных артерий, при ускорении кровотока через узкий участок в фазу сокращения сердца. Аневризма почечной артерии даёт систоло-диастолический шум той же локализации, ток крови образует завихрения в зоне расширения сосуда в обе фазы – сокращения и расслабления. Отличить систолический шум от диастолического можно, если во время аускультации держать руку на пульсе – в прямом смысле. Систолический шум соответствует пульсовой волне, диастолический слышен во время паузы между ударами.

Изменения сосудистого рисунка глазного дна: сетчатка отёчна, центральная артерия сужена, сосуды неравномерного диаметра, кровоизлияния. Быстро снижается зоркость и выпадают поля зрения.
УЗИ: получают данные о размерах и строении почек, возможных отклонениях развития. Обнаруживают опухоли и кисты, признаки воспаления.
УЗ допплер-ангиография: вводится контрастное вещество, позволяющее оценить почечный кровоток. Допплер-эффект основан на степени отражения ультразвука от структур различной плотности, в данном случае при его помощи определяют состояние стенок почечной артерии.
Урография: после введения контраста делают серию наблюдений, определяя скорость распределения вещества в почках. При реноваскулярной форме почечной гипертензии контрастирование замедлено в начале, в течение 1-5 минут от начала процедуры, и усиливается на 15–60-й минутах.
Динамическая сцинтиграфия: внутривенно вводят радиоизотоп, при стенозе почечной артерии он достигает почки медленнее, чем в норме.
Почечная ангиография: ведущий метод по определению локализации, вида и протяжённости изменений в почечных артериях. Визуализация аневризмы либо стеноза и определение его степени; расположение артерий и их дополнительных ветвей; распределение контраста в почках, их величина и положение – спектр диагностической ценности исследования. Во время ангиографии, при обнаружении стеноза почечных артерий, проводят рениновый тест (разница содержания ренина в периферической и крови, оттекающей от почек), доказывающий или опровергающий диагноз реноваскулярной гипертензии.
МРТ и спиральная компьютерная томография: позволяют провести надёжные и информативные обследования, получить послойные изображения почек и сосудов.
Биопсия: берётся небольшой участок ткани почки, подготавливается для микроскопического исследования. По результатам уточняют степень тяжести болезни и дальнейший прогноз.
Методы лечения
Оно направлено на устранение основного заболевания. Также используют и медикаменты для симптоматического лечения повышенного давления.
Реноваскулярную нефрогенную артериальную гипертензию можно вылечить с помощью хирургических вмешательств на сосудах:
баллонной дилатации; резекции почечной артерии; протезирования почечной артерии.
Кратко разберем лечение других болезней почек:
Паренхиматозную лечат с помощью медикаментов. При хроническом пиелонефрите врач назначает противовоспалительные (например, Диклофенак, Парацетамол, Метамизол), антибиотики (Цефотаксим, Цефтриаксон, Ципрофлоксацин), иногда – противогрибковые (если воспаление вызвано грибком: Амфотерицин, Флуконазол). При гидронефрозе рекомендуют принимать спазмолитики (Но-Шпа, Папаверин), антибиотики широкого спектра (Аугментин, Ципрофлоксацин, Цефодокс), мочегонные (Торасемид, Фуросемид), противовоспалительные (Нимесил), обезболивающие. Для лечения туберкулеза почек назначают противотуберкулезные средства (Изопринозин, Этамбутол, Рифампицин и другие). Гломерулонефрит полностью вылечить невозможно, так как он носит аутоиммунный характер. При этом заболевании назначают препараты, защищающие почки от дальнейшего поражения и понижающие давление. Это ингибиторы АПФ (Лизиноприл, Каптоприл), блокаторы ангиотензиновых рецепторов (Лозартан, Валсартан), прямые ингибиторы ренина (Алискирен, Ремикирен, Занкирен). Иногда назначают глюкокортикостероиды (Гидрокортизон) и цитостатики (Азатиоприн). Для лечения почечного давления смешанной этиологии применяют хирургическое лечение. Опухоли почек прежде всего удаляют. Дальнейшее лечение зависит от происхождения новообразования. Нефроптоз устраняют с помощью нефропексии – закрепления почки в правильном положении за счет крепления ее к другим органам. Препараты при хроническом пиелонефритеПрепараты при гидронефрозе
Если поражена только одна почка, и терапия оказалась неэффективной, используют радикальное лечение – полную или частичную нефрэктомию (удаление этого органа). Это нужно для того, чтобы устранить артериальную гипертензию, которая спровоцирует поражение и второй почки. Если сильно поражены обе почки, понадобится пересадка хотя бы одной из них (при этом вторую просто удаляют либо на ее место тоже пересаживают новую).
При любой форме нефрогенной артериальной гипертензии используют гипотензивные препараты (как и при лечении гипертонии любого происхождения). Для снижения АД используют ингибиторы АПФ (Каптоприл). Но длительная симптоматическая терапия без устранения основного заболевания приводит к сморщиванию органа. А при двустороннем стенозе почечных артерий она вообще противопоказана.
Причины и виды нарушений
Нефрогенная гипертензия чаще всего наблюдается на фоне заболевания почек. В этом случае она развивается как состояние, сопутствующее основной патологии. Причина ее появления — активация выработки ренина из-за поражения почек. Это фермент, из которого в организме производится ангиотензин. Когда вещества слишком много, оно провоцирует синтез альдостерона, который представляет собой гормон, отвечающий за артериальное давление, его избыток приводит к гипертонии. Поэтому развитие нефрогенной гипертензии происходит под действием сразу нескольких факторов.
Иногда причиной заболевания является поражение сердечно-сосудистой системы. Сужаются артерии, по которым кровь поступает к почкам. Причем в некоторых случаях это затрагивает только один орган или сразу оба. Такое состояние называется стенозом почечной артерии. Как только в орган начинает поступать меньше крови, он запасает воду, чтобы увеличить ее объем. В итоге наблюдается высокое давление. Причиной стеноза почечной артерии может стать атеросклероз, при котором происходит закупорка коронарных артерий и наступает инфаркт. Он встречается чаще у мужчин.
Работа этих органов улучшается с ростом систолического артериального давления. Это помогает оптимизировать фильтрацию крови. Низкое систолическое давление — до 80 мм рт. ст. — может даже привести к отказу почек. Поэтому под повышенным почечным давлением подразумевается в основном диастолическое. Норма для взрослого мужчины — артериальное давление 120/80 мм рт. ст.
При нефрогенной гипертензии растет в основном первый показатель. Особенностью состояния является то, что повышенное давление нельзя сбить обычными гипотензивными препаратами, которые принимают пациенты с заболеваниями сердечно-сосудистой системы.
Существует несколько видов патологии:
| Вид | Особенности |
| Вазоренальная нефрогенная гипертензия (НГ) | Возникает из-за патологий сосудов — стеноза, тромбоза или аневризмы почечной артерии, воспаления всех слоев ее стенок |
| Паренхиматозная НГ | Возникает по причине поражения тканей почек. Это происходит при таких заболеваниях, как пиелонефрит, гломерулонефрит, диабетические патологии |
| Смешанный тип НГ | Повреждаются и ткани почек, и сосуды. Это объясняется тем, что перечисленные заболевания часто развиваются не сами по себе, а сопутствуют друг другу |
Клиническая картина при каждом из этих видов имеет свои особенности, связанные с наличием основной патологии.
Лечение
Лечение почечной гипертензии всегда включает 2 задачи: снизить АД и излечить основную болезнь, провоцирующую повышение давления.
Медикаментозное
В первую очередь стараются снизить давление, поскольку устойчивое его повышение составляет большой риск развития инсульта. При этом нужно помнить, что обычные гипотензивные средства при повышении почечного давления малоэффективны.
В качестве средств для снижения давления применяют:
- ингибиторы АПФ – эналаприл, лизиноприл, каптоприл. Подавляют действие фермента, который превращает ангиотензин I в ангиотензин II. Таким образом устраняется постоянная поддержка сосудов в тонусе;
- α-адреноблокаторы – празозин, бутироксан. Таблетки препятствуют действию адреналина и норадреналина, стимулирующих повышение давления;
- антагонисты кальция – нормодипин, амлодипин. Снижают уровень всасываемости кальция и тем самым избавляют мышечные волокна, в частности мышц сердца, от избыточного напряжения;
- антагонисты рецепторов ангиотензина II – лозартан, кандесартан. Препараты снижают чувствительность рецепторов, которые при появлении ангиотензина подают сигнал о синтезе альдостерона;
- диуретики – спиронолактон, фуросемид. Облегчают вывод жидкости и избыточного количества ионов натрия.
Терапевтический курс подбирается индивидуально и в соответствии с характером основного заболевания. Ответ на вопрос как лечить повышение почечного давления в обязательном порядке включает диету, ограничивающую количество соли.
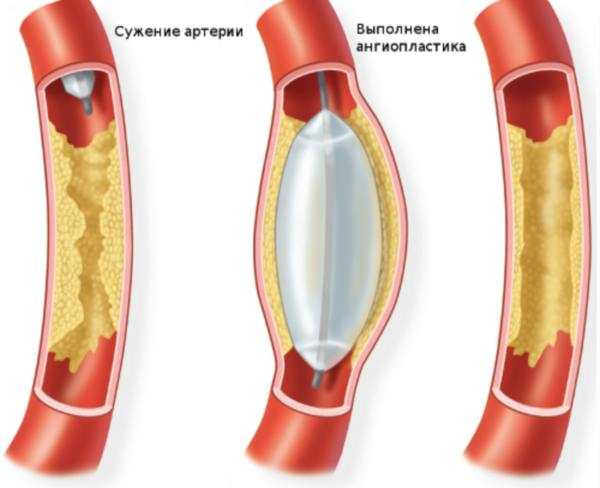
При неэффективности терапевтического курса – тяжелая стадия, наличие тяжелых осложнений, назначают хирургическое вмешательство. Суть их сводится к механическому расширению сосудов.
Применяют 2 основных метода:
- ангиопластика – через артерию в суженый сосуд вводят катетер, сквозь последний пропускают сжатый воздух с тем, чтобы он раздвинул стенки сосудов, вернув их к первоначальному состоянию;
- стентирование – вместо потока воздуха сосуд расширяет стент;
- шунтирование – в этом случае сильно поврежденные участки вен и артерий иссекаются, а кровь перенаправляют по здоровым сосудам.
Народные методы
Снижение почечного давления народными средствами возможно только на начальных стадиях заболевания. Перед использованием какого-либо рецепта необходимо проконсультироваться с врачом. Все лекарственные травы включают достаточно активные биологические вещества, которые при ряде заболеваний могут заметно ухудшить состояние больного.
Такого рода травяные сборы выступают в основном диуретиками, но также помогают унять головную боль, головокружение, снизить метеочувствительность:
- Самый популярный сбор включает чабрец, медвежьи ушки, девясил, листья березы, ноготки, укропное семя и бессмертник. Смесь, состоящую из 3 столовых ложек, каждой травы заливают 2 л кипятка и настаивают 5–6 часов. Настой предназначен для употребления в течение 1 дня.
- Способствует выводу лишней жидкости отвар тычиночного ортосифона: для этого 2 столовые ложки сырья заливают стаканом кипятка и оставляют на 2 часа. Выпивают настой в 2 приема в течение дня.
- Аналогичное действие оказывают листья красного винограда: настой из 1 л кипятка и 3 столовых ложек листьев настаивают 3–4 часа и выпивают в течение дня по полстакана перед едой.
- Вкусный и полезный чай получают из брусничного листа: заливают 3 столовые ложки листьев стаканом кипятка и выдерживают 2 часа. Пить следует перед едой по полстакана.
Повышение почечного давления – опасная болезнь, игнорировать которую нельзя ни в коем случае. Постоянное повышенное давление приводит к необратимым изменениям в сосудах и сердце, так что лечение необходимо. Более того, терапия почечной гипертензии осуществляется до конца жизни.
Симптомы почечного давления
Симптоматическая картина разделяется на 2 части: симптоматика артериальной гипертензии и симптоматика заболевания почек. Кроме этого различают 2 вида течения этого заболевания.
Клиническая картина:
Медленное развитие патологии:
- Постоянный рост показателей давления (систолическое и диастолическое).
- Головные боли.
- Шум в голове, головокружения.
- Слабость.
- Тахикардия, теснота в груди.
Динамичное развитие патологии характеризуется:
- Очень высокие показатели АД.
- Частичная потеря зрения.
- Головные боли в затылке.
- Чувство тошноты, рвота.
- Головокружения.
При наличии определенных хронических заболеваний внутренних органов у взрослых, некоторые из симптомов маскируются приемом медикаментов. Например, головные боли, головокружения не проявляются у пациентов, которые принимают таблетки от повышенного внутричерепного давления. Появление пониженного тонуса мышц, быстрая утомляемость свойственна не всем больным. Есть категория людей, практически не ощущающих, что давление повышено. Только по показателям тонометра можно судить о наличии патологии.
 При нефрологических заболеваниях высокое почечное давление может диагностироваться даже у молодых пациентов
При нефрологических заболеваниях высокое почечное давление может диагностироваться даже у молодых пациентов
Помимо основных симптомов при почечном давлении также наблюдаются:
- Повешение температуры тела.
- Усиленное потоотделение.
Диагностировать почечную гипертензию может только специалист. Окончательный диагноз ставится после совокупности исследований: биохимических, инструментальных. Во многих случаях пациенты самостоятельно принимают решения о наличии у себя заболевания без учета схожести симптомов с простой артериальной гипертензией.
Клинические признаки при почечном давлении со стороны почек:
- Отеки ног, мешки под глазами. Обычно этот симптом проявляется сутра, к вечеру проходит.
- Люмбалгия.
- Дизурия: боли при мочеиспускании.
- Увеличение диуреза.
- Уменьшение диуреза.
 Высокое давление можно диагностировать при первичном осмотре пациента
Высокое давление можно диагностировать при первичном осмотре пациента





























