Причины и факторы риска
В настоящее время неизвестно, какие именно воздействия побуждают ростки крови к злокачественным мутациям, однако онкологи хорошо изучили факторы, способствующие развитию острого миелобластного лейкоза.
- Воздействие канцерогенов. Некоторые химические соединения могут побуждать клетки к изменению. Это ряд продуктов, образующихся во время курения табака и неполного окисления жиров, многие виды промышленных выбросов, некоторые лекарственные препараты и т. д.
- Излучение. Рентгеновские лучи и другие радиоактивные, ионизирующие излучения изменяют наследственный аппарат живых клеток.
- Генетический фактор. Риск заболевания повышается в несколько раз для людей, у которых близкие родственники болели лейкозом.
- Заболевания. Некоторые болезни увеличивают вероятность рака крови. Это синдром Дауна, врождённая анемия и тромбоцитопения, нейрофиброматоз и т. д.
Осложнения и рецидивы
Множественная миелома является заболеванием, довольно трудно поддающимся терапии. Даже после проведения полноценного курса лечения, миеломная болезнь может довольно быстро рецидивировать.
Критерии рецидива (один или более признаков):
- Обнаружение индикаторов распространения процесса и/или органная недостаточность.
- Появление новых очагов (костных и плазмоцитом).
- Уже имеющиеся очаги увеличиваются в размерах.
- Увеличенное содержание кальция в сыворотке.
- Уменьшение гемоглобина на 20 г/л и более.
- Уровень сывороточного креатинина увеличен до 177 мкмоль/л и более.
Также течение данного заболевания часто сопровождается различными осложнениями:
- Самой распространенной и опасной группой осложнений являются вирусные и бактериальные инфекции, которые могут протекать крайне тяжело из-за приобретенного иммунодефицита.
- Может произойти распад обширной опухоли.
- Синдром повышения вязкости крови провоцирует появление тромбозов.
- Спонтанные переломы костей являются также довольно распространенным осложнением.
- Почечная недостаточность.
- При тяжелом течении и в терминальной стадии множественная миелома может осложниться парапротеинемической комой.
Развитие осложнений, особенно серьезных инфекций, тяжелой почечной недостаточности, множественных тромбозов значительно ухудшает прогноз и может существенно снизить продолжительность жизни при миеломе. Однако если осложнения выявлены на ранних стадиях и подобрана правильная терапия, состояние больного в большинстве случаев возможно стабилизировать.
Клинические проявления патологии
Симптоматика заболевания может быть различной и зависит в первую очередь от локализации и распространенности опухолевого процесса. Солитарная миелома длительное время может быть незамеченной. Явная симптоматика отсутствует, показатели анализов крови и мочи в норме. Больной ощущает себя нормально. Болезненные ощущения, частые переломы костей появляются в более поздних стадиях, когда патология прорастает в другие ткани.
При генерализованной форме заболевания клинические проявления более ощутимы. Вначале появляются жалобы на боли в области коленей, поясниц, грудной клетки, в руках и ногах. Это зависит от локализации опухоли. Также обнаруживается железодефицитная анемия, которая связана с нарушением выработки эритропоэтина. В некоторых случаях первым симптомом, по которому далее обнаруживается миелома, является повышенный белок в моче — протеинурия.
На более поздних стадиях увеличивается болевой синдром, вследствие чего больному сложно передвигаться, и он большую часть времени проводит в постели. Кроме того, разрастание опухолевой массы приводит к спонтанным переломам костей и их деформации.
При очаге поражения, располагающегося в костном мозге позвоночника могут происходить его компрессии, а также расстройства двигательной активности нижней части и ограничения функциональности внутренних органов малого таза.
Одним из проявлений заболевания является синдром гиперкальциемии. Это повышенный уровень кальция в организме, который обнаруживают в моче. Вследствие этого у пациента наблюдается сонливость, тошнота, рвота, нарушения деятельности вестибулярного аппарата и психические расстройства. Данное заболевание опасно не только как сопутствующая патология, но и сама по себе, так как может приводить к коме, почечной недостаточности, смерти.
Главным симптомом миеломы является нарушение белкового обмена, который происходит вследствие патологического образования иммуноглобулинов. Количества белка в организме увеличивается. Но данный признак наблюдается не всегда, в некоторых случаях происходят только изменения в уровне нормальных иммуноглобулинов.
Перечисленные выше отклонения приводят к почечной недостаточности, которая часто становится причиной смерти пациента. Проблемы с работой почек возникает более, чем у половины больных. Накопление белка в других органах происходит в 15% случаев, что влечет за собой нарушение их работы.
При нарушении процессов кроветворения наблюдаются следующая симптоматика:
- парестазии;
- кровоточивость слизистых оболочек;
- появление гематом на поверхности кожи;
- изъязвления, появляющиеся на конечностях;
- спазмалгический синдром Рейно в пальцах рук;
- увеличение объемов циркулирующей крови и плазмы.
При нарушении циркуляции крови в сосудах мозга возможно впадение в кому. При недостаточном количестве в организме антител и иммуноглобулинов он подвержен пагубному влиянию различных вирусов и бактерий.
При прогрессировании заболевания состояние пациента ухудшается, повышается температура, вес тела стремительно уменьшается.

Для постановки диагноза проводят биохимический анализ крови на количество иммуноглобулинов
Современная терапия миеломы
Терапия миеломной болезни включает следующие мероприятия:
- Лучевая и химиотерапия цитостатиками.
- Лечение миеломной болезни анаболическими стероидами и глюкокортикостероидами.
- Хирургическое и ортопедическое лечение.
- ЛФК.
- Профилактика метаболических нарушений.
Химиотерапия
Показаниями к проведению цитостатическому лечению являются выраженные симптомы заболеваний: патологические переломы, наличие болей, анемия, гиперкальциемия, синдром повышенной вязкости. При нарастании опухолевой массы, обострении сильных болей, росте количества патологических плазмоцитов медлить с началом терапии нельзя.
В день лечения необходимо будет пройти еще одно полное обследование, которое позволит врачу судить о стадии и форме опухолевого процесса. Для отдельных химиопрепаратов нужно исключить противопоказания. По результатам исследований врач сможет судить об эффективности лечения.
Первый этап химиотерапии включает применение препаратов циклофосфата, сарколизина, производных нитрозомочевины. Они эффективны, когда очаги опухолевого роста плазмоцитов имеют значение 2-10%.
Средства и схемы приема подбираются в индивидуальном порядке, поскольку нельзя предугадать, как будет реагировать рост опухоли на конкретный препарат
Некоторые препараты имеют серьезные противопоказания, их прием требует осторожности:
Ударные дозы химиотерапии противопоказаны при язвенной болезни, сахарном диабете, артериальной гипертензии
Осторожно нужно принимать циклофосфан при циррозе печени и гепатите. Сарколизин при наличии почечной недостаточности может привести к нежелательным последствиям
Инфекции, сопровождающиеся острой почечной недостаточностью, могут усугубить ситуацию в сочетании с цитостатиками.
Цитостатическая химиотерапия основана на следующих принципах:
- подборе комплекса препаратов;
- использования оптимальной схемы, строго придерживаясь сроков проведения и дозировок;
- в случае прогрессирования процесса адекватный переход на другой препарат.
Лучевое облучение
При органических опухолях костей, миеломе узлов в мягких тканях костного мозга и позвоночнике, при угрозе патологических переломов назначается лучевая терапия. При терминальной стадии и невосприимчивости организма к химическим препаратам облучение является единственным средством помощи.
При инфекционных осложнениях актибактериальное лечение проводится по обычным правилам: подбор антибиотиков, посев биологических сред. Но нужно не забывать, что на фоне любой инфекции у пациентов с миеломой может возникнуть ОПН. Поэтому к антибиотикам добавляются кровезаменители, рекомендуется обильное потребление жидкости, проводится контроль суточного диуреза и артериального давления.
Соблюдение диеты
Специальной диеты, которая была бы разработана только для миеломной болезни, не существует. Врачи индивидуально рассчитывают рацион питания, учитывая распространенность процесса, результаты обследования.
Разрушение костей, возникновение остеопороза требует поступления в организм кальция, поэтому рекомендуются молочные продукты. Если развилась анемия, пища должна содержать железо и белок. Не лишним будет ввести в рацион печень и мясо. Почечная недостаточность является самой частой спутницей заболевания. Для больных миеломой из всех диет больше подойдет бессолевая диета (стол №7).
Народные средства
При наличии миеломной болезни народные средства в борьбе с ней могут служить только в качестве дополнения к основному лечению. Болезнь серьезная, лечить ее рецептами народной медицины не имеет смысла. Самодеятельность может привести к печальным последствиям. Любой прием трав, микстур должен быть согласован с лечащим врачом-онкологом.
Можно применять следующие рецепты:
В стакане кипятка заварить веронику лекарственную в количестве 1 ч. ложки. Настоять пару часов. Принимают за час до еды и спустя час после нее по 100 мл.
Если в стакане кипятка заварить 1 ч. ложку сухого донника лекарственного, можно получить целебный настой, который принимают перед едой по 50 мл.
Фитотерапевты считают, что миелома боится чернокорня лекарственного, лабазника вязолистного и окопника обыкновенного. Они продлевают жизнь, способствуют улучшению общего состояния, особенно полезны при вялотекущей форме, когда опухоль сосредоточена в костном мозге и не успела выйти за его пределы.
Причины миеломной болезни
Болезнь Рустицкого-Калера изучена врачами, однако по поводу причин ее возникновения в медицинских кругах нет единого мнения. Было обнаружено, что в организме больного человека часто присутствуют лимфатические вирусы Т или В типа, а поскольку из В-лимфоцитов образуются плазмоциты, любое нарушение этого процесса приводит к сбою и началу образования патоплазмацитов.
Помимо вирусной версии, имеются доказательства того, что миеломная болезнь может быть спровоцирована и в результате радиоактивного облучения. Врачи изучали людей, пострадавших в Хиросиме и Нагасаки, в зоне взрыва на Чернобыльской АЭС. Было обнаружено, что среди получивших большую дозу облучения высок процент заболевших миеломой и другими заболеваниями, поражающими кровеносную и лимфатическую системы.
Среди негативных факторов, которые повышают риск заболеть миеломной болезнью, врачи называют:
- курение – чем дольше стаж курильщика и больше количество выкуриваемых сигарет, тем выше риск;
- иммунодефицит;
- воздействие на организм токсичных веществ;
- генетическую предрасположенность.
Лабораторная и инструментальная диагностика
Клиническая картина миеломной болезни достаточно выраженная, однако окончательно подтвердить наличие злокачественной опухоли из лимфоцитов можно только по результатам анализов. Для диагностики используются следующие исследования:

- Общий анализ крови. На болезнь указывает пониженное содержание гемоглобина и лейкоцитов с одновременным возрастанием количества тромбоцитов и увеличением скорости оседания эритроцитов.
- Биохимический анализ крови. При миеломе диагностируется увеличение содержания общего белка за счёт специфических иммуноглобулинов, повышение уровня кальция, креатинина, мочевины, лактадегидрогеназы, микроглобулина бета-2.
- Иммунохимическое исследование крови и мочи. При заболевании обнаруживаются патологические белки класса lgG, реже lgA, lgD или lgE.
- Общий анализ мочи. На миеломную болезнь указывает сывороточный парапротеин — белок Бенс-Джонса, продуцируемый плазматическими клетками.
- Пункция костного мозга. Если в биологическом материале костного мозга содержится более 10% плазматических клеток или они в каком-либо количестве присутствуют в других тканях, диагностируется миелома. Клетки при этом характеризуются округлым или овальным эксцентрично расположенным ядром, хроматин внутри которого имеет колесовидный рисунок, широкой интенсивной синей с чёткими границами цитоплазмой с вакуолями или без них.
- Рентгенологическое исследование костей. Для болезни характерно появление зон разрушенной костной ткани, очаги поражения черепа в виде гладкостенных пробоин, компрессионные переломы позвоночника.
- МРТ или КТ. Этими методами осуществляется дифференциальная диагностика для исключения заболеваний костей и определяется распространение болезни.
Если миелома бессимптомная (тлеющая), поражения органов не наблюдается. Однако её диагностируют по показателю сывороточного парапротеина, превышающему 30 г/л, и результату пункции костного мозга, выявившему более 10% плазматических клеток в биологическом материале.
Если при исследованиях парапротеина и плазматических клеток менее 30 г/л и 10%, значит заболевание характеризуется как моноклональная гаммапатия неопределённого значения.
Механизм прогресса болезни
У системы иммунитета имеется ряд видов клеток, борющихся с инфекциями. Эти иммунно-клетки обеспечивают в организме иммунитет. Это лимфоциты, делящиеся на Т-клетки и В-клетки. Категория Т-клеток обеспечивает борьбу с вирусами, а В — защищает от патогенных бактерий.  В случаях инфекционной атаки на организм В-клетки преобразуются в плазму.
В случаях инфекционной атаки на организм В-клетки преобразуются в плазму.
Если при выработке этих уникальных иммунно-клеток случается сбой, то создаются идеальные условия для образования миеломных опухолей.
Появление болезненно злокачественных образований ведет к поражению мозга шейного отдела позвоночника (и прочих участков скелета). Опухоли образуются в разных местах тела. За эту особенность заболевание и получило название «множественная миелома».
Спустя некоторое время новые мутировавшие образования заменяют мозговые клетки кости энного отдела скелета. Такое развитие процесса ведет к снижению уровня красных кровяных телец, тромбоцитов. У человека развиваются симптомы снова-таки миеломной болезни.
Причины развития заболевания
В настоящее время неизвестно, почему развивается множественная миелома крови. Ученые знают, что заболевание начинается с одного озлокачествившегося плазмоцита, который, за счет быстрого размножения, дает начало множеству своих копий. Со временем опухолевые клетки вытесняют нормальную кроветворную ткань. Дефектные антитела миеломных клеток не могут защищать организм от инфекций, повреждают кости, почки и другие органы.
Миеломе обычно предшествует относительно доброкачественное заболевание — моноклональная гаммапатия неясного генеза (МГНГ, MGUS). При этой патологии в красном костном мозге увеличивается количество плазмоцитов (но не более 10% от всех клеток), и они вырабатывают много копий одного и того же антитела (моноклональный белок). Обычно человек с MGUS не испытывает каких-либо симптомов. Диагноз устанавливают по результатам анализов крови.
Некоторые факторы риска повышают вероятность развития множественной миеломы костей:
- Мужской пол. Мужчины страдают заболеванием несколько чаще, чем женщины.
- Отягощенный семейный анамнез. Человек находится в группе повышенного риска, если миеломная болезнь диагностирована у одного из его близких родственников — например, сестры, брата, родителей.
- Избыточная масса тела, ожирение.
Причины миеломной болезни
Болезнь Рустицкого-Калера изучена врачами, однако по поводу причин ее возникновения в медицинских кругах нет единого мнения. Было обнаружено, что в организме больного человека часто присутствуют лимфатические вирусы Т или В типа, а поскольку из В-лимфоцитов образуются плазмоциты, любое нарушение этого процесса приводит к сбою и началу образования патоплазмацитов.
Помимо вирусной версии, имеются доказательства того, что миеломная болезнь может быть спровоцирована и в результате радиоактивного облучения. Врачи изучали людей, пострадавших в Хиросиме и Нагасаки, в зоне взрыва на Чернобыльской АЭС. Было обнаружено, что среди получивших большую дозу облучения высок процент заболевших миеломой и другими заболеваниями, поражающими кровеносную и лимфатическую системы.
Среди негативных факторов, которые повышают риск заболеть миеломной болезнью, врачи называют:
- курение – чем дольше стаж курильщика и больше количество выкуриваемых сигарет, тем выше риск;
- иммунодефицит;
- воздействие на организм токсичных веществ;
- генетическую предрасположенность.
Симптомы миеломной болезни
Прежде чем появятся первые симптомы, заболевание длительно бессимптомно прогрессирует (этот период может составлять от 5 до 15 лет). В это время в анализе крови может быть обнаружена высокая РОЭ, парапротеинемия, а в анализе мочи – протеинурия. Но поскольку количество плазматических клеток в костном мозге не увеличено, диагноз поставить невозможно.
Развернутая стадия характеризуется появлением и нарастанием симптоматики, которая проявляется целым рядом синдромов, которые у разных пациентов имеют разную степень выраженности.
Для терминальной стадии характерно обострение имеющейся симптоматики, быстрое разрушение костей, прорастание опухолей в соседние ткани, нарастающая почечная недостаточность, тяжелая анемия, инфекционные осложнения.
Характеристика заболевания
Миеломатоз – самое распространённое заболевание в группе раковых опухолей плазматических клеток крови. Частота встречаемости миеломной болезни составляет до 1 % всех случаев онкологии и около 10 % случаев рака крови. Ежегодно среди 1 миллиона населения мира обнаруживается 30 новых случаев миеломы.
При данном виде онкологии происходит мутация одного из видов клеток крови – плазмоцитов. Плазмоциты или плазматические клетки – это конечная форма В-лимфоцитов. Их функция состоит в распознавании чужеродных агентов и выработке специфичных к ним антител (иммуноглобулинов).
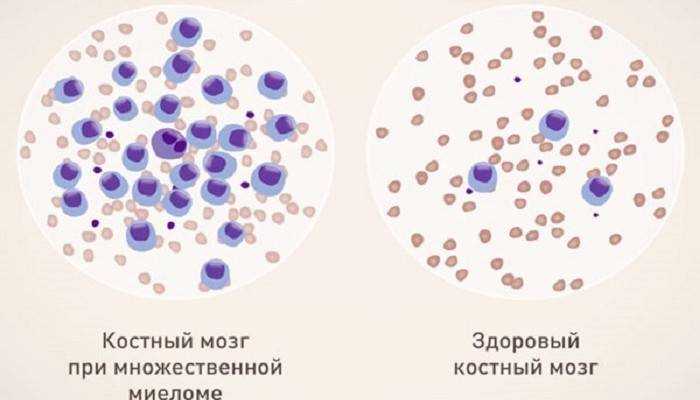
При мутации происходит патологическое размножение (пролиферация) одного из клонов плазматических клеток. Изменённые плазмоциты вырабатывают патологический иммуноглобулин – парапротеин, который является основным маркером миеломатоза при дифференциальной диагностике.
Болезни подвержены в основном пожилые пациенты, организм которых не в состоянии переносить тяжёлые интенсивные курсы химиотерапии. Поэтому срок между появлением первых мутировавших плазмоцитов и диагностикой заболевания непосредственно влияет на прогнозы выживаемости. При этом рост числа патологических клеток и развитие миеломной болезни могут происходить чрезвычайно медленно. От появления первых плазмоцитов с мутациями до образования очагов миеломы может проходить 20-30 лет.
Классификация миеломной болезни
Болезнь неоднородна, можно выделить следующие варианты:
-
Моноклональная гаммапатия неясного генеза — это группа заболеваний, при которых избыточное количество В-лимфоцитов (это клетки крови, которые участвуют в иммунных реакциях) одного вида (клона) вырабатывают аномальные иммуноглобулины разных классов, которые накапливаются в разных органах и нарушают их работу (очень часто страдают почки).
-
Лимфоплазмацитарная лимфома (или неходжкинская лимфома), при которой очень большое количество синтезирующихся иммуноглобулинов класса М повреждает печень, селезенку, лимфоузлы.
-
Плазмацитома бывает двух видов: изолированная (поражает только костный мозг и кости) и экстрамедуллярная (накопление плазматических клеток происходит в мягких тканях, например, в миндалинах или носовых пазухах). Изолированная плазмацитома костей в некоторых случаях переходит во множественную миелому, но не всегда.
-
Множественная миелома составляет до 90% всех случаев заболевания и обычно затрагивает несколько органов.
Также выделяют:
-
асимптоматическую (тлеющую, бессимптомную миелому)
-
миелому с анемией, поражением почек или костей, т.е. с симптомами.
Код миеломы по МКБ-10: С90.
Созвучные заболевания
Миелому не следует путать с острым миелоидным лейкозом (ОМЛ) и заболеваниями, связанными с разрушением миелиновой оболочки нервных волокон. При ОМЛ подавляется рост нормальных клеток крови за счёт размножения изменённых лейкоцитов. И хотя его также в основном лечат при помощи химиотерапии, проявления и диагностика ОМЛ и миеломной болезни сильно отличаются друг от друга.
Демиелинизирующие заболевания приводят к ухудшению проводимости сигналов в пострадавших нервах. В результате возникает рассеянный склероз, синдром Гийена-Барре и прочие нарушения. Диагностируется разрушение миелиновой оболочки нейронов при помощи МРТ и электромиографии. Лечение зависит от того, какие нарушения возникли в результате демиелинизации.
Почему развивается миелома
Несмотря на то что миелома впервые была описана в конце 40-ых годов прошлого столетия, этиология миеломной болезни продолжает исследоваться. Врачи не пришли к однозначному выводу по поводу того, какие признаки болезни провоцируют мутацию B-лимфоцита в атипичную клетку. Однако определены факторы, увеличивающие риск развития миеломы, или болезни Рустицкого-Калера. Среди них:
- Расовая принадлежность. Доказано, что носители темного пигмента страдают миеломой чаще представителей белой расы.
- Возраст старше 50 лет. Согласно статистическим данным миеломная болезнь диагностируется у пациентов, достигших 50-70-летнего возраста.
- Наследственность. 15%-20 % близких родственников имеют заболевания крови, в том числе миелому, что объясняется особенностями мутации гена, отвечающего за созревание B-лимфоцитов.
- Половая принадлежность. При снижении уровня полового гормона у мужчин часто развивается миелома, в то время как женщины болеют миеломой редко.
- Радиоактивное облучение и длительный контакт с токсическими веществами (нефтепродукты, бензолы, асбест, мышьяк) провоцируют образование атипичных клеток и развитие миеломной болезни.
Среди признаков, провоцирующих образование парапротеинов, выделяют также ожирение и наличие в организме хронических вирусных инфекций.
Диагностика миеломы (миеломной болезни)
Общие принципы диагностики
Диагностика
- Рентген скелета и грудной клетки;
- Спиральная компьютерная томография;
- Аспирация (забор) костного мозга для производства миелограммы;
- Общий анализ крови;
- Биохимический анализ крови (обязательно определение концентраций и активности мочевины, креатинина, кальция, общего белка, альбуминов, ЛДГ, ЩФ, АсАТ, АлАТ, мочевой кислоты, С-реактивного белка и бета2-микроглобулина при необходимости);
- Общий анализ мочи;
- Коагулограмма (определение МНИ, ПТИ, АЧТВ, ТВ);
- Определение парапротеинов в моче или крови методом иммуноэлектрофореза;
- Определение иммуноглобулинов по методу Манчини.
Анализы при миеломе
анализ кровиДля миеломы характерны следующие значения показателей общего анализа крови:
- Концентрация гемоглобина менее 100 Г/л;
- Количество эритроцитов менее 3,7 Т/л у женщин и менее 4,0 Т/л у мужчин;
- Количество тромбоцитов мене 180 Г/л;
- Количество лейкоцитов менее 4,0 Г/л;
- Количество нейтрофилов в лейкоформуле менее 55%;
- Количество моноцитов в лейкоформуле более 7%;
- Единичные плазматические клетки в лейкоформуле (2 – 3%);
- СОЭ – 60 или более мм в час.
В биохимическом анализе крови при миеломе определяются следующие значения показателей:
- Концентрация общего белка 90 г/л или выше;
- Концентрация альбуминов 35 г/л или ниже;
- Концентрация мочевины 6,4 ммоль/л или выше;
- Концентрация креатинина выше 95 мкмоль/л у женщин и выше 115 мкмоль/л у мужчин;
- Концентрация мочевой кислоты выше 340 мкмоль/л у женщин и выше 415 мкмоль/л у мужчин;
- Концентрация кальция выше 2,65 ммоль/л;
- С-реактивный белок либо в пределах нормы, либо незначительно повышен;
- Активность щелочной фосфатазы выше нормы;
- Активность АсАТ и АлАТ в пределах верхней границы нормы или повышена;
- Активность ЛДГ повышена.
В общем анализе мочи при миеломе обнаруживаются следующие изменения:
- Плотность более 1030;
- Эритроциты в моче;
- Белок в моче;
- Цилиндры в моче.
анализы мочикоагулограммемазкеКлассическими диагностическими критериями миеломы считаются следующие показатели анализов:1.2.3.4.
- Уровень кальция выше 105 мг/л;
- Уровень креатинина более 20 мг/л (200 мг/мл);
- Уровень гемоглобина ниже 100 г/л;
- Остеопороз или размягчение костей.
Разновидности миеломы
Классификация миеломной болезни основывается на структурном составе опухоли с расположением атипичных патогенов в зоне костного мозга.
В зависимости от количества очагов поражения различают формы:
- Солитарная форма определяется единичным очагом в любом участке кости с костным мозгом или на ткани лимфатического узла, что является главным отличием от множественной миеломы.
- Множественная миелома отличается формированием нескольких очагов поражения с наличием костного мозга. Встречается чаще всего в области лопаток, ребер, костях черепа, в кистях, ногах и т.д.
Обычно диагностируется поражение организма множественной патологией. Многочисленная концентрация патогенных новообразований в организме имеет схожие признаки проявления с солитарной.
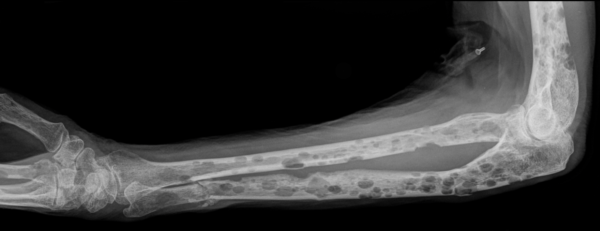 Проявления множественной миеломы в костях
Проявления множественной миеломы в костях
В зависимости от клеточной структуры выделяют виды:
- Плазмоклеточная миелома отличается высоким уровнем зрелых плазмоцитов, вырабатывающих парапротеин. Патология развивается медленно, но постоянный процесс выработки белка затрудняет курс терапии. Плазматический миеломатоз распространяется на другие органы и системы.
- Плазмобластной тип характеризуется преобладанием плазмобластов, секретирующих белок в незначительном объёме. Дифференциальная патология отличается быстрым ростом и легко поддаётся терапии.
- Полиморфноклеточный и мелкоклеточный вид отличаются разрастанием плазмоцитов на ранних сроках формирования болезни. Считаются самыми опасными формами по степени роста и распространения в организме.
При множественной патологии различают диффузную и диффузно-очаговую форму.
Согласно иммунохимическим признакам вырабатываемых парапротеинов различают:
- заболевание лёгких цепей – миелома Бенс-Джонса;
- с высоким содержанием определенного типа белка (А, G и M-градиент) – миеломы A, G и M;
- несекретирующая форма;
- диклоновый вид;
- миелома М.
Болезнь протекает в 3 стадии:
- на 1 стадии обычно признаки отсутствуют;
- 2 стадия характеризуется появлением выраженных симптомов;
- на 3 стадии наблюдается распространение атипичных клеток в других органах.
Причины миеломной болезни
Болезнь Рустицкого-Калера изучена врачами, однако по поводу причин ее возникновения в медицинских кругах нет единого мнения. Было обнаружено, что в организме больного человека часто присутствуют лимфатические вирусы Т или В типа, а поскольку из В-лимфоцитов образуются плазмоциты, любое нарушение этого процесса приводит к сбою и началу образования патоплазмацитов.
Помимо вирусной версии, имеются доказательства того, что миеломная болезнь может быть спровоцирована и в результате радиоактивного облучения. Врачи изучали людей, пострадавших в Хиросиме и Нагасаки, в зоне взрыва на Чернобыльской АЭС. Было обнаружено, что среди получивших большую дозу облучения высок процент заболевших миеломой и другими заболеваниями, поражающими кровеносную и лимфатическую системы.
Среди негативных факторов, которые повышают риск заболеть миеломной болезнью, врачи называют:
- курение – чем дольше стаж курильщика и больше количество выкуриваемых сигарет, тем выше риск;
- иммунодефицит;
- воздействие на организм токсичных веществ;
- генетическую предрасположенность.
Клинические проявления
Начальные симптомы плазмоцитомы отсутствуют. Иногда наблюдаются лишь неспецифические признаки:
- Утомляемость.
- Похудение.
- Анемия.
- Боль в суставах и костях.
- Участившиеся случаи простуд, свидетельствующие о снижении иммунитета.
Самый частый признак – боль в костях и позвоночнике. Жалобы на подобные проблемы предъявляют около 70% пациентов. Если патология развивается агрессивно, врач может обнаружить пролифераты опухоли в области черепа, грудины, ключиц при внешнем осмотре. Уплотнения образуются сначала в плоских костях, к финалу болезни — и в трубчатых.
Разрушение кости при миеломе сопровождается повышением содержания кальция в крови. В свою очередь гиперкальциемия вызывает рвоту и тошноту, сонливость, сопор, кому. Так же избыток кальция имеет значение в формировании почечных патологий. Миеломные нефропатии отмечаются у 50% пациентов .
Патологические переломы, анемия и связанное с ней ухудшение самочувствия, боли в мышцах тоже являются типичными проявлениями патологии.
Классификация миеломных заболеваний
Солитарная. Данный вид заболевания характеризуется тем, что опухолевый очаг локализуется на одной из костей, которая заполнена костным мозгом, либо же в определенном узле лимфатической системы. Этот момент отличает солитарную миелому от других, в которых очаг плазмоцирующий опухолевый очаг локализуется в двух или трех костях с костным мозгом.
Множественная. Формируются опухолевые очаги одновременно в двух или трех костях с костным мозгом. В основном поражению подвергается позвонок, ребра, лопатки, череп, крылья подвздошной кости и кости верхних и нижних конечностей. Вместе с костями поражаются узлы лимфатической системы, селезенка. У пациентов можно обнаружить множественную миелому, а солитарную — реже.
Специалисты разделяют их только для точного диагностирования и прогноза после лечения. В зависимости от места локализации миелома делится на диффузно-очаговую и множественно-очаговую.
Диффузная миелома содержит в себе плазматические клетки, которые прогрессивно увеличиваются в количестве. Ограниченных очагов нет, а плазмоциты, которые размножаются, вникают в структуры костного мозга. При этом они размещены не в одном месте, а по всей поверхности.
Множественно-очаговая. Имеет активный очаг развития основных клеток, продуцирующие антитела и полностью изменяет структуру костных соединений. Соответственно, эти клетки обитают на определенном участке и формируют очаг развития новообразования. Другая часть внешне деформируется из-за активности новообразования. Очаги основных клеток локализуются в костном мозге, и в лимфатических узлах и селезенке.
Диффузно-очаговая. Одновременно сочетаются свойства диффузной и множественной. По клеточному составу миелома делится на плазмоцитарную, плазмобластную, полиморфноклеточную и мелкоклеточную.
Плазмоклеточная. Преобладают зрелые основные клетки, продуцирующие антитела. Они активно вырабатывают парапротеины. Заболевание медленно развивается . Из-за того, что активно вырабатываются парапротеины, то миелома поражает другие органы жизнедеятельности и системы, которые, к сожалению, не поддаются лечению.
Плазмобластная. Преобладают плазмобласты — клетки, активно размножающиеся, и секретирующие определенное количество парапротеинов. Миелома быстро растет и прогрессирует и легко поддается лечению.
Полиморфноклеточная и мелкоклеточная. Очаг поражения содержит плазмоциты, которые только начинают свое развитие. Говорит о том, что данный вид заболевания считается самым злокачественным новообразованием. Развивается стремительно быстро.
Причины, влияющие на недуг
В медицине для заболевания еще используется такой термин, как генерализованная плазмоцитома, миелобластома, плазмоклеточная миелома. Простыми словами это рак клеток плазмы, расположенных в костном мозге. Патологические признаки могут долгое время не обнаруживаться и проявиться лишь на 2—3 степени. Медики до сих пор работают над определением истинных причин развития онкологической болезни. Выделяют следующие факторы, влияющие на формирование опухоли:
- длительное воздействие на организм пациента радиационного облучения и пестицидов;
- нарушенная работа иммунной системы, связанная с ВИЧ-инфекцией или лекарственной терапией;
- наследственность, при которой миеломная болезнь диагностировалась у близких родственников;
- моноклональная гаммапатия, способная перейти в миелому множественного типа;
- принадлежность в черной расе;
- мужской пол.





























