Лечебная тактика
Такое тяжёлое состояние, как отек легких требует незамедлительных действий, немедленной госпитализации в стационар в палату интенсивной терапии. Мероприятия по устранению отёка лёгких должны начинаться уже в карете скорой помощи. Такие больные требуют особого внимания и круглосуточного наблюдения.
Основные лекарственные препараты
Пациентам показано введение морфина, он угнетает дыхательный центр, соответственно, частота дыхательных движений снижается, и изменение газового состава крови происходит не так быстро, также он снижает болевые ощущения, уменьшает чувство страха и паники.
Внутривенно вводят диуретик, чаще всего препаратом выбора является фуросемид. Он наиболее быстро помогает вывести лишнюю жидкость из организма в больших количествах. Оксигенотерапия со 100% кислородом, чтобы скорректировать гипоксическое состояние пациента. Используются пеногасители (70% этиловый спирт и др.) у больных с розовой пенистой мокротой.
Неотложная помощь
Если Вы не являетесь врачом, единственное, что Вы можете сделать для человека с отёком лёгких, это придать ему удобное положение, в данном случае полусидя. При таком положении тела будет легче справиться с дыхательными нарушениями и дискомфортом от боли в груди.
Далее как можно скорее нужно вызвать скорую помощь, не забыв указать диспетчеру, который принимает звонки, что, возможно, у человека отёк лёгкого. Неотложная помощь начинается сразу по приезду врача, используются препараты, перечисленные выше.
Стационарное лечение
Патология сопровождается тяжёлыми нарушениями во всём организме, которые требуют немедленных действий со стороны медицинского персонала. Такие больные сутки и более обязательно должны находиться в реанимации или палате интенсивной терапии.
В таких палатах производится постоянный мониторинг жизненно важных функций организма: контроль пульса, давления, дыхания, сатурация крови кислородом, регистрация ЭКГ и т.д. После устранения состояния угрожающего жизни, все силы должны направиться на лечение причины отёка лёгких.
Чем раньше начнётся лечение, тем больше шансов на разрешение отёка лёгких.
Лечение состояний, которые послужили причиной отёка лёгких
Лечение сердечно-сосудистой недостаточности направлено на устранение гемодинамических нарушений
Такие больные принимают мочегонные препараты, сердечные гликозиды, ингибиторы АПФ, В – блокаторы и др., у таких пациентов важное значение имеет диета, режим физической активности
Лечение подбирается в стационаре исходя из индивидуальных показателей сердечной функции. При отравлениях ядами, интоксикации организма вводят вещества, разрушающие яды, проводят форсированный диурез после разрешения отёка.
При тяжёлых инфекциях воздействуют на бактерии или вирусы (антибиотики, противовирусные препараты, сыворотки с антителами и др.). Анафилактический шок – острое состояние, при котором требуется незамедлительное введение больших доз преднизолона.

Причины и симптомы
Отек легких может развиваться при действии двух механизмов:
- Гидростатический отек возникает по причине легочной гипертензии, вызванной ретроградным застоем по малому кругу кровообращения.
- Мембраногенный отек. Его фактором является нарушение проницаемости сосудов легких или мембран альвеолоцитов.
Виды отека легких:
- Кардиогенный.
- Некардиогенный.
- Токсический.
Причины гидростатического отека:
- Тромбоэмболия легочной артерии.
- Застойная сердечная недостаточность.
- Инфаркт миокарда и как следствие, ослабление систолы.
- Цирроз печени. В данном случае развивается онкотический отек благодаря снижению уровня белков в крови.
- Вливание больших объемов плазмозамещающих растворов с недостаточным гемодинамическим действием (кристаллоиды или коллоидные растворы веществ с низкой молекулярной массой) или без подстраховки диуретиками.
- Нефротический синдром с потерей белков плазмы.
- Пороки клапанов сердца (недостаточность митрального клапана и т. д.).
Причины мембранозного отека:
- Пневмония. Воспаление приводит к выделению нейтрофилами протеаз, нарушающих проницаемость сосудов. Бактериальные ферменты также способствуют повреждению эндотелия капилляров.
- Панкреатит. Ферменты поджелудочной железы попадают в кровь, вызывая повышение проницаемости сосудов, а также ателектаз легких.
- Радиационное поражение гемато-альвеолярного барьера.
Токсический отек легких вызван отравлением фосфорорганическими соединениями, аммиаком, применением цитостатиков и рентгенконтрастных веществ, некоторых наркотических анальгетиков.
Клиника отека легких на стадии альвеолярного выпота яркая.

Симптомы:
- Пациент задыхается, из его рта выделяется пена розоватого цвета, что объясняется диапедезом (просачиванием сквозь стенки капилляров) эритроцитов.
- Вызванная наличием жидкости в альвеолах гипоксия проявляется цианозом, преимущественно периферии: рук, ног, носа, языка, ушей.
- Симптомы включают также слезотечение, особенно если отек вызван фосфорорганическими веществами.
- Кашель обусловлен накоплением жидкости в альвеолах.
- Тревога и страх смерти.
- Потеря сознания.
- Специфическая поза больного, когда задействованы все мышцы, влияющие на дыхание — ортопноэ, т. е. выпрямленная спина и опора на вытянутые руки. Также у пациента при дыхании раздуваются ноздри.
Симптомы отека легких
Симптомы заболевания возникают внезапно, зачастую в ночное время (объясняется лежачим положением пациента):
- Приступы мучительного, тяжелого удушья, усиливаются в лежачем положении, поэтому больной сидит или стоит. Это связано с недостатком кислорода.
- Одышка возникает даже в состояние покоя
- Болевые ощущения в грудной клетке из-за недостаточного количества кислорода.
- Резкое учащение дыхание (из-за стимуляции дыхательного центра не выделившимся углекислым газом).
- Сильное сердцебиение
- Кашель с мокротой розового оттенка
- Лицо больного имеет серо – синюшный оттенок, а спустя время поражает все участки тела. Это связано с изменениями в выделении углекислого газа из крови.
- Бледность кожи и холодный липкий пот
- В области шеи набухают вены – из-за застоя в малом круге кровообращения
- Повышается артериальное давление
- Спутанное сознание пациента
- Нитевидный, слабый пульс
Лечебная тактика при отеке
Дома и в процессе транспортировки в больницу специалисты оказывают профессиональную помощь:
Уменьшают венозный приток с помощью наложения жгутов на конечности. Спустя 20 минут венозные жгуты снимают, постепенно ослабляя их.
С помощью отсоса и ингаляции 100% кислородом из верхних дыхательных путей медленно откачивают жидкость из легких
Для этого выполняется кислородотерапия.
Проводят ингаляцию с этиловым спиртом.
Внутривенно вводится диуретик Лазикс.
Важно уменьшить страх смерти, снизить АД с помощью ганглиоблокаторов, снять тахикардию. Для этого используют наркотические анальгетики.
При коллапсе вводят инотропные лекарства.
Диагностика
В условиях стационара предварительный диагноз ставится на основании результатов исследований, осмотра и опроса больного. После того как оказана неотложная помощь, проводятся лабораторные анализы. При подозрении на отек требуются следующие исследования:
- оценка газового состава крови;
- УЗИ сердца;
- общие клинические анализы крови и мочи;
- биохимическое исследование;
- коагулограмма;
- катетеризация;
- электрокардиография;
- рентгенологическое исследование.
Определить степень гипоксии можно с помощью определения в крови концентрации кислорода и углекислого газа. На ранних стадиях отека выявляется гиперкапния, затем снижается парциальное давление кислорода и углекислого газа. Изменяется и реакция среды. Развивается респираторный алкалоз. Увеличивается центральное венозное давление.
Электрокардиографические признаки отека представлены увеличением левого желудочка, нарушениями ритма и ишемией тканей. Установить причину отека помогает катетеризация легочной артерии. Обязательно измеряется артериальное давление и проводится аускультация. Большое значение имеет сбор анамнеза заболевания. Если в истории болезни имеются указания на сердечную патологию, то можно заподозрить отек.
Лечебные мероприятия
В условиях стационара важно немедленно выполнить следующие лечебные мероприятия:
- восстановление параметров гидростатического давления;
- нормализация электролитного баланса;
- упорядочение сердечного ритма;
- коррекция кислотно-щелочного баланса;
- отток крови от легких облегчается с помощью Нитроглицерина;
- сосудистый тонус понижают сосудорасширяющие средства;
- внутривенно вводится Альбумин, если обнаружено недостаточное содержание белка;
- хороший эффект оказывают стероидные гормоны Дексаметазон, Преднизолон.
Важным аспектом лечения больных является использование диуретиков (мочегонных). Наиболее часто применяется Лазикс.
Он выпускается в форме таблеток и раствора. Данный препарат нельзя использовать при выраженной гипотензии, кардиомиопатии и стенозе клапанов сердца . Имеются и другие противопоказания. При высоком АД часто назначаются ганглиоблокаторы.
Эти лекарства уменьшают нагрузку на сердце. Кровь устремляется в конечности. К ганглиоблокаторам относятся Пентамин и Бензогексоний. Если наблюдается коллапс (снижение АД), то доврачебная помощь включает применение Допамина или Добутамина. При выраженном болевом синдроме показаны анальгетики. В тяжелых случаях применяются агонисты опиоидных рецепторов (Промедол).
Ослабленный иммунитет и возможные сопутствующие заболевания у таких больных отягчают их состояние и прогноз заболевания.
После госпитализации и установления диагноза подбирается оптимальная схема лечения. Проводится оксигенотерапия. Назначаются наркотические анальгетики. Они позволяют избавиться от боли. Нередко проводится нейролептанальгезия. Она позволяет успокоить больного человека. Для нормализации работы сердца проводится дегидратация с помощью диуретиков. При наличии симптомов острой сердечной недостаточности целесообразно использовать Строфангин или Коргликон.
Если отек привел к спазму бронхов
, то назначаются адреномиметики (Сальбутамол). Лечебная тактика при некардиогенной форме данной патологии имеет свои особенности. Дополнительно назначаются глюкокортикоиды (Преднизон). В случае развития инфекционных осложнений (сепсиса, пневмонии) показано введение антибиотиков.
Клинические проявления и диагностика
В клинике существует деление каскада описанных патологических явлений на этапы, основываясь на имеющихся симптомах:
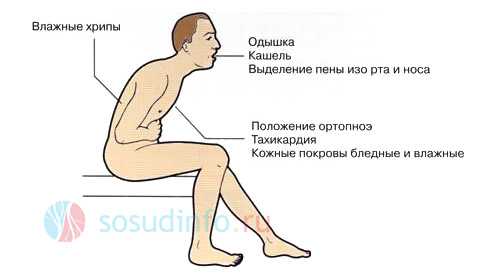
- Диспноэ – этап, который преимущественно характеризуется субъективным ощущением недостатка воздуха (одышкой).
- Ортопноэ – одышка прогрессирует, заставляя больного принять вынужденное положение, благодаря которому человек чувствует себя лучше – ноги спущены вниз, верхняя часть туловища приподнята (полу сидячее положение).
- Этап «развернутой клиники» – к вышеуказанным симптомам присоединяются дистанционные хрипы (когда хрипы слышны без фонендоскопа на расстоянии).
- Этап тяжелых клинических проявлений – к клинике отека легких включаются выделение пены изо рта и носа, «клокочущее» дыхание (данные проявления иногда называют симптом «кипящего самовара»), цианоз (синюшность) кожных покровов, прохладный липкий на ощупь пот.
Клинически отек легких при острой сердечной недостаточности, достаточно условно, делят на 2 разновидности:
- Интерстициальный отек легких – «субкомпенсированный» отек легких, патогенез которого останавливается до поступления жидкости в просвет альвеол. Данная форма отека легких обычно носит название «сердечной астмы», продолжительность которой измеряется минутами или часами, но не более, затем наступает улучшение, нередко без оказания специфической помощи.
- Альвеолярный отек легких – наблюдается в случаях, когда альвеолы наполняются жидкостью и формируется вышеописанный «порочный круг». Крайне опасное для жизни состояние, требующее оказания экстренной медицинской помощи, поскольку является наиболее часто встречающимся осложнением болезней сердца, приводящим к летальному исходу.
К клиническим симптомам кардиогенного отека легких относятся:
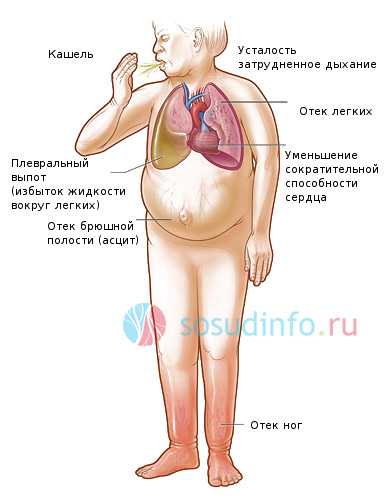
проявления сердечной недостаточности с отеком легких
- Одышка, носящая смешанный характер, усиливающаяся в положении лежа и при двигательной активности, по формулировкам больных воздухом «не надышаться»;
- Тахипноэ – увеличение частоты дыхательных движений;
- Ортопноэ – вынужденная поза тела, облегчающая чувство одышки;
- Боль в области сердца, обусловлена общей гипоксией и ишемией миокарда;
- Хрипы в легких изначально сухие, свистящие, затем хрипы сменяются на влажные, мелкопузырчатые, а после чего и крупнопузырчатые;
- Дистанционные хрипы – слышны на расстоянии при дыхании на вдохе и выдохе «невооруженным» ухом, настолько сильные, что напоминают звук кипящей воды;
- Выделение мелкопузырчатой пены белого цвета из наружных отверстий рта и носа, иногда пена бывает розовой, поскольку в просвет дыхательных путей могут проникать эритроциты;
- Кашель в начале сухой, надсадный, с прогрессированием заболевания становиться продуктивным, с большим количеством пенистой мокроты;
- Тахикардия – увеличение частоты сердечных сокращений;
- Пульс нитевидный, малого наполнения, частый;
- Акроцианоз – синюшность кожных покровов кистей, стоп, носа;
- Холодный липкий пот;
- Бледность кожи туловища;
- Набухание вен головы и шеи;
- Эмоциональное возбуждение – панический страх смерти, который при неоказании медицинской помощи и прогрессировании заболевания сменяется апатией и сонливостью.
При диагностике отека легких, а также в выборе тактики лечения немалое значение придают данным лабораторно-инструментальных методов исследований:
- Электрокардиография (ЭКГ) – позволяет установить перегрузку левых отделов сердца, острый коронарный синдром, аритмию, гипертрофию миокарда, миокардиодистрофию и прочее;
-
Рентгенография – позволяет подтвердить наличие отека легких и гипертрофию миокарда: расширение сердечной тени, линии Керли (Б), симптом «крыльев бабочки», однако нужно учитывать, что в 20% случаев на рентгенограмме отек легких не находит своего отражения;
- Пульсоксиметрия – отмечается снижение насыщения гемоглобина крови кислородом (менее 90%);
- Измерение артериального давления – его показатели во многом определяет тактику оказания медицинской помощи.
Оценивать проявления отека легких необходимо не каждое в отдельности, а обязательно в совокупности, с учетом анамнеза, что позволит избежать диагностических ошибок.
Также в разделе
| Особенности сердечно-легочной реанимации у детей Под внезапной остановкой сердца понимают клинический синдром, который характеризуется исчезновением признаков сердечной деятельности (прекращением… | |
|
Попадание постороннего предмета во влагалище Неотложная помощь Некоторые пациенты могут попробовать удалить посторонний предмет самостоятельно, в противном случае, это сделает врач. Лечение… |
|
| Отравление метиловым спиртом Метиловый спирт (метанол, древесный спирт) — бесцветная прозрачная жидкость, но запаху сходен со спиртом этиловым. Широко применяется в промышленности, может… | |
| Отравление железом Источник. Препараты железа используют при лечении по поводу железо-дефицитной анемии, как добавки к диете во время беременности и в сочетании с поливитаминными… | |
| Неотложная помощь при пароксизмальных нарушениях сердечного ритма Нарушения ритма и проводимости сердца могут существенно отягощать течение многих заболеваний, а также зачастую представляют непосредственную угрозу для… | |
| Пищевые токсикозы Пищевые токсикозы — это острые или хронические неконтагиозные заболевания, возникающие после употребления пищи, содержащей токсин, который накопился в ней в… | |
| Болевой синдром пояснично-крестцового уровня. Люмбаго. Люмбоишалгия. Среди некорешковых (рефлекторных) проявлений поясничного остеохондроза выделяют люмбаго, люмбалгию и люмбоишалгию, которые обусловлены раздражением… | |
| Альвеолит. Артрит (артритоартроз) височно-нижнечелюстного сустава. Гайморит. Сиалоаденит. Альвеолит — воспаление лунки (альвеолы) удаленного зуба. Его вызывает экстракционная травма, деструкция кровяного сгустка в лунке, после чего присоединяется… | |
| Отравление свинцом Свинец составляет около 2% массы земной коры и распространен повсеместно. Повышенное использование свинца во время промышленной революции вызвало широкое… | |
| Венозная тромбоэмболия: профилактика На момент написания этих рекомендаций правила проведения профилактики тромбозов и эмболий в лечебных учреждениях продолжает регламентировать приказ МЗРФ от… |
Лечение
Неотложная помощь должна быть оказана сразу же, как только окружающие заметили признаки отека у пациента. Алгоритм действий сводится к следующим мероприятиям:
- Успокоить пациента, придать ему положение полусидя, опустить ноги вниз,
- Измерить артериальное давление и частоту сердцебиения,
- Вызвать бригаду скорой помощи, подробно описав диспетчеру опасные симптомы,
- Открыть окно для притока свежего воздуха,
- Успокоить и объяснить пациенту, что паника усугубит его состояние,
- Если артериальное давление в пределах нормы (110-120/70-80 мм рт ст), принять таблетку нитроглицерина под язык, если более низкое давление – нитроглицерин принимать не рекомендуется,
- Поместить ноги пациента в таз с горячей водой для уменьшения венозного возврата к сердцу,
- При появлении признаков клинической смерти (отсутствие сознания, дыхания и пульса на сонной артерии) приступить к проведению непрямого массажа сердца и искусственного дыхания с соотношением 15:2 до прибытия медицинской бригады.

Действия врача скорой помощи заключаются в следующем:
- Снятие и интерпретация ЭКГ,
- Подача через маску увлажненного кислорода, пропущенного через 96%-ный раствор этилового спирта для уменьшения пенообразования,
- Введение диуретиков внутривенно (фуросемид), нитроглицерина (если артериальное давление снижено, то в сочетании с препаратами, поддерживающими его уровень – допамин, добутамин),
- Применение лекарственных средств в зависимости от основного заболевания – морфин или промедол при остром инфаркте, противоаллергические средства (димедрол, пипольфен, супрастин, преднизолон) при аллергической природе заболевания, гликозиды (строфантин, коргликон) при мерцательной аритмии и других нарушениях ритма,
- Немедленная транспортировка в профильный стационар.
Лечение в стационаре проводится в отделении интенсивной терапии. Для купирования отека легких назначаются внутривенные инфузии нитроглицерина, мочегонных препаратов, дезинтоксикационная терапия при токсической природе заболевания. При заболеваниях внутренних органов показано соответствующее лечение, например, антибиотикотерапия при гнойно-септических процессах, бронхитах, пневмониях, гемодиализ при почечной недостаточности и т. д.
Причины
Синдром может осложнять множество заболеваний: сердечно-сосудистых, гинекологических, пульмонологических, урологических и т.д. Это не самостоятельное заболевание, а осложнение основного, на фоне которого оно возникло.
Кардиогенный отек

В кардиологии отек может осложнять следующие заболевания:
- острый инфаркт миокарда;
- аортит;
- ишемическая болезнь;
- нарушение ритма сердца;
- кардиосклероз;
- инфекционный эндокардит;
- гипертония;
- миокардит;
- сердечная недостаточность;
- аритмия;
- кардиомиопатия.
Часто развивается на фоне приобретенных или врожденных пороков сердца: открытого артериального протока, митрального, аортального стеноза и других.
Некардиогенный
Встречается при прямом воздействии на ткани легкого (при вдыхании отравляющих веществ, попадании содержимого желудка, крови, воды и т.д.), так и при внелегочных причинах (травмы, заражение крови, кровотечения и другие).
Токсический отек
Связан с поступлением в организм большого количества отравляющих, токсических веществ, которые нарушают работу альвеолярно-капиллярного барьера. Из-за повреждения клеток, проницаемость барьера снижается. В легких повышается выработка биологически активных веществ, что усугубляет нарушение работы барьера. В результате ткань легкого, альвеолы начинают заполняться жидкостью, из-за воздуха в легких образуется пена, которая заполняет дыхательные пути.
Токсический отек может возникнуть при отравлении химическими соединениями, вдыхании ядовитых паров, наркотиков, солей тяжелых металлов, фосфорорганических веществ. Причинами могут стать и отравление лекарственными препаратами (барбитуратами, салицилатами и др.). Инфекционные заболевания, сопровождающиеся интоксикацией: корь, коклюш, брюшной тиф, грипп, скарлатина.
Отек при заболеваниях внутренних органов, нервной системы
Перемещение жидкости в легкие может происходить при тяжелых хронических бронхитах, пневмосклерозе, пневмонии, туберкулезе, эмфиземе. В нефрологии причинами могут стать острый гломерулонефрит, недостаточность почек. Причины отека в гастроэнтерологии: цирроз печени, острый панкреатит, непроходимость кишечника. Часто к синдрому приводят неврологические заболевания, такие как энцефалит, опухоли головного мозга, черепно-мозговые травмы, менингит, острые нарушения мозгового кровообращения.
В гинекологии наиболее частыми причинами являются: эклампсия в период беременности, синдром гиперстимуляции яичников. Также транссудация жидкости в легких может происходить при длительной искусственной вентиляции легких, после пункций грудной клетки с удалением большого количества жидкости из легкого, превышении количества введенных растворов при инфузионной терапии.
Отек при тромбоэмболии легочной артерии
При гипертонической болезни, варикозе нижних конечностей, повышении свертываемости крови могут формироваться тромбы. При их отрыве от стенки сосуда они движутся по току крови и могут полностью затромбировать любой сосуд, в том числе легочную артерию, ее ветви, если диаметр тромба будет соответствовать размеру сосуда. При полной окклюзии в легочной артерии, капиллярах повышается давление, что ведет к высокому гидростатическому давлению, отеку легких.
Острый респираторный дистресс-синдром (ОРДС)
Вид некардиогенного отека легких. По-другому синдром называют шоковое или мокрое легкое. Развитие первичного ОРДС связано с нарушением работоспособности или строения альвеокапиллярной мембраны. При влиянии повреждающего фактора нарушается поверхность альвеол, целостность мембраны. Из-за этого жидкая часть крови устремляется в просветы альвеол. На развитие вторичного ОРДС влияет внелегочной фактор, который появляется на фоне общего воспалительного процесса в организме (при тяжелой бактериемии, сепсисе).
Развитие мокрого легкого не зависит от показателей гидростатического давления, не связан с закономерностями движения жидкости из сосудов в межтканевое пространство. Характерной чертой шокового ОРДС является резкое снижение обеспечения организма оксигенированной кровью, вследствие чего наблюдаются застойные явления в легких, состояние гипоксии тканей головного мозга, сердца.
Важно!
Патогенетические механизмы ОРДС быстро прогрессируют, вызывая тяжелые осложнения, ведущие в 80% случаев к летальному исходу.
Первая помощь
Во многом жизнь пациента с отеком легких зависит от своевременности и правильности оказания первой (неотложной) помощи. Ключевой задачей на этом этапе лечения является препятствование усилению гипоксии, и ее ликвидация, скорейший вызов бригады скорой помощи, нормализация психического состояния больного (неадекватные пациенты могут существенно навредить сами себе). В случае бездействия есть крайне высокий риск развития летального исхода.
Важно! Оказывать первую помощь должен только человек, наверняка знающий как действовать в сложившейся ситуации. Иначе можно существенно навредить больному
Алгоритм оказания неотложной помощи
При развитии отека легких нужно действовать согласно такому алгоритму оказания неотложной помощи:
-
Нужно удостовериться в проходимости дыхательных путей и, при необходимости, возобновить ее;
-
При наличии пенистой мокроты она должна быть удалена отсасыванием;
-
Дать больному дышать парами этанола (этиловый спирт). Применение спирта позволяет снизить пенообразование в легких;
-
Наложить жгуты на области бедер (см. фото). Это позволит снизить наполнение кровью сосудов легких;
-
После наложения жгута нужно обязательно убедиться в наличии пульса ниже перетянутого участка;
-
Ввести мочегонные средства (показано применение быстрых мочегонных – Лазикса, Фуросемида);
-
Ввести средства, обладающие гипотоническим эффектом (снижающие давление крови);
-
При психомоторном возбуждении ввести успокаивающие препараты;
-
Не отходя от больного, дожидаться приезда бригады скорой медицинской помощи.
Внимание! Пункты 7 и 6 приведенного алгоритма оказания первой помощи можно менять местами, в зависимости от состояния больного
Очищение дыхательных путей от жидкости
Непременное условие лечения отека легких — проведение оксигенотерапии. При пенообразовании, когда воздухоносные пути блокированы вспененной жидкостью, необходимо очистить нос, полость рта с помощью отсоса. Для разрушения пены в бронхах используют пеногасители, которые вводят ингаляционным путем: этиловый спирт (30—40%, если больной в коме), через который пропускают кислород в аппарате Горского, 10 % спиртовой раствор антифомсилана. Ингаляцию пеногасителей чередуют с ингаляцией кислорода. При отсутствии эффекта, нарастающих симптомах дыхательной и сердечной недостаточности проводят интубацию трахеи и переводят больного на ИВЛ. Если больной в сознании, для наркоза используют оксибутират натрия — 10 мл 20 % раствора, таламонал — 2—4 мл внутривенно струйно. Кроме указанных выше мероприятий, проводят борьбу с ацидозом: 4 % раствор бикарбоната натрия вводят внутривенно капельно под контролем кислотно-щелочного состояния. Для снижения повышенной проницаемости альвеолокапиллярных мембран применяют антигистаминные средства (димедрол 1 мл 1 % раствора, супрастин 1 мл 2 % раствора).
Назначение глюконата или хлорида кальция неэффективно, а в сочетании с сердечными гликозидами опасно (!)
Отек легких, возникший на фоне анафилактического и кардиогенного шока, утопления, выраженного бронхоспазма, отравления медикаментозными или промышленными ядами, требует кортикостероидной терапии. Последние оказывают противоаллергическое, бронхорасширяющее и антишоковое действие. Преднизолон вводят в средней дозе 90—150 мг, гидрокортизон — 150—300 мг (до 1 г) внутривенно капельно. Необходимо учитывать, что большие дозы глюкокортикоидов оказывают угнетающее действие на ЦНС.
В связи с большим объемом лечебных мероприятий при отеке легких в условиях острого дефицита времени (отек легких требует немедленной интенсивной терапии) обязательно проведение следующих мероприятий и выполнение следующих правил: 1) больной должен находиться в полусидячем или сидячем положении (даже при инфаркте миокарда), если нет артериальной гипотонии; 2) внутривенно вводят морфин, дроперидол, таламонал, оксибутират натрия; 3) осуществляют аспирацию пены из верхних дыхательных путей и ингаляцию кислорода с пеногасителем; 4) накладывают жгуты на нижние конечности; 5) внутривенно вводят диуретики, ганглиоблокаторы, периферические вазодилататоры, при низком АД — кортикостероиды; 6) применяют бикарбонат натрия, сердечные гликозиды и пр. Учитывая тяжесть состояния больного и необходимость длительной интенсивной инфузионной терапии, целесообразно пунктировать подключичную вену по методу Сельдингера.
Больных госпитализируют сразу же после купирования отека легких. Это вызвано тем, что тяжесть их состояния требует мониторного наблюдения за основными гемодинамическими показателями, проведения мероприятий по предотвращению рецидива отека легких и его осложнений (пневмония).
Какова же тактика при некупирующемся отеке легких, когда, несмотря на все проводимые мероприятия, нарастает дыхательная и сердечная недостаточность? В этих случаях возможна госпитализация больного и при развитии отека на улице, на производстве и т. д. При этом желательно добиться стабилизации гемодинамики — снизить повышенное АД или обеспечить его подъем при шоке
Выяснение заболевания, осложнением которого явился отек легких, важно и для профильной госпитализации. Так, больных с некупирующимся отеком легких на фоне стеноза митрального отверстия необходимо доставлять в кардиохирургический стационар для проведения экстренной митральной комиссуротомии
Госпитализация должна быть максимально бережной, в условиях абсолютного покоя. Относительным противопоказанием для нее является бездорожье. Больного не переодевают, а укутывают в одеяло или плед. Доставляют к машине на носилках с поднятым головным концом. При артериальной гипотонии положение тела больного строго горизонтальное. В машине скорой помощи проводят масочную ингаляцию кислорода. При необходимости продолжают внутривенное капельное введение лекарственных растворов под контролем АД, частоты сердечных сокращений.
Терапия отека легких — синдрома, ставящего больного на узкую грань между жизнью и смертью, требует от медика максимального напряжения душевных и физических сил.
Заключение
Это состояние очень опасное, тяжело протекающее. Конечно, медицина не стоит на месте и в настоящее время процент благоприятных исходов возрастает. И всё же нельзя умалчивать о том, что летальность при отёке лёгких не маленькая!
Считаю, что лучше не допускать, а предотвратить по возможности эту патологию. А как считаете Вы? Ведь намного проще принимать прописанные Вам таблетки или вовремя обратиться к врачу, чем оказаться в ситуации, когда жизнь находится «на волоске».
Алиса Шафир, Врач терапевт — участковый 26 статей на сайте
В 2017 году окончила «Оренбургский государственный медицинский университет», присвоена квалификация врач-лечебник. Аккредитована по специальности врач-терапевт участковый. На данный момент являюсь ординатором второго года на кафедре судебной медицины и правоведения.





























