Противопоказания к постановке прививки от коклюша
Следует учесть, что после постановки прививки риск заражения коклюшем сохраняется, так как спустя несколько лет ее действие ослабевает. Кроме того, инфицирование может произойти в том случае, если ребенку была введена некачественная вакцина. Однако на практике это случается крайне редко.
Отложить введение вакцины могут при следующих условиях:
Ребенок страдает от острого заболевания, либо у него обострилась хроническая болезнь. Пока состояние малыша не будет стабилизировано, ему прививку не сделают.
Если предыдущая прививка вызвала тяжелые аллергические реакции, то от дальнейшего введения вакцины необходимо отказаться.
Болезни нервной системы, которые склонны к прогрессированию, являются препятствием для введения инъекции.
Если ребенок уже перенес коклюш, то прививку ему не делают на протяжении некоторого времени.
Небольшой насморк и слабые боли в горле не являются противопоказаниями к введению вакцины. Однако если врач посчитает нужным, то он отсрочит плановую прививку.
Как часто нужно делать прививку от коклюша?
Прививка от коклюша является одной из составляющих прививочного календаря. Коклюш – это инфекционное заболевание, которое вызывает острую респираторную инфекцию верхних дыхательных путей. Поэтому регулярное проведение прививок против коклюша является важным мероприятием для профилактики этой опасной инфекции.
Согласно рекомендациям Всемирной организации здравоохранения, идеальный график прививок от коклюша предусматривает их проведение в 2, 4 и 6 месяцев, затем в 18 месяцев и в 4-6 лет. После этого следует еще одна прививка в возрасте от 11 до 12 лет.
Однако, в ряде стран применяются немного отличающиеся схемы прививок от коклюша. Например, наиболее распространенной схемой является вакцинация в 2, 3 и 4 месяца, а затем в 18 месяцев и 4 года. Некоторые страны дополнительно рекомендуют повторять прививку в 12 лет.
Также возможно проведение дополнительных прививок от коклюша в специфических ситуациях: при поездке в страны, где эта инфекция широко распространена, при возникновении эпидемий или в индивидуальных случаях, когда это рекомендуется врачом в зависимости от пациента и его особенностей.
Окончательное решение по графику и частоте прививок от коклюша всегда принимается врачом на основе рекомендаций соответствующих медицинских организаций и проводится с учетом возможных рисков и пользы для каждого конкретного пациента.
Лечение
34. Antibiotics for whooping cough (pertussis) (Altunaiji, 2007, Cochrane Database Syst Rev)
Систематический обзор влияния антибиотиков на коклюш, проведенный Cochrane.
Антибиотики уничтожают коклюшную бактерию, то есть делают человека незаразным, но они никак не влияют на течение болезни. Превентивная профилактика контактов младенцев антибиотиками неэффективна.
Согласно некоторым исследованиям, использование антибиотиков приводит лишь к более длительной болезни.
35. В 1936 году в медицинской литературе начали появляться статьи об эффективном лечении коклюша витамином С. Первым был Otani в Японии, который использовал витамин внутривенно, а в 1937 году независимо от него Omerod [],[] в Канаде, чья группа использовала витамин орально. В 1938 витамин С успешно использовал Vermillion. Болезнь проходила за считанные дни. Также сообщается, что младенцы на грудном молоке практически не болеют коклюшем, т.к. получают от матери достаточное количество витамина.
В 1938-ом также появилось контролируемое исследование, которое не обнаружило, что витамин С эффективнее контрольной субстанции. Правда, в качестве контрольной субстанции они почему-то использовали рыбий жир, белладонну и бромид. Несмотря на то, что в статье 1871 года в Lancet сообщается об успешном лечении коклюша рыбьим жиром. Уже тогда ученые знали толк в выборе плацебо.
В 1950 годы было опубликовано еще несколько статей о лечении коклюша витамином С. Ну а потом появилась вакцина, и о витамине С полностью забыли. Последние 70 лет никто его не исследует, что, однако, не мешает некоторым врачам и родителям успешно использовать его в лечении и профилактике коклюша.
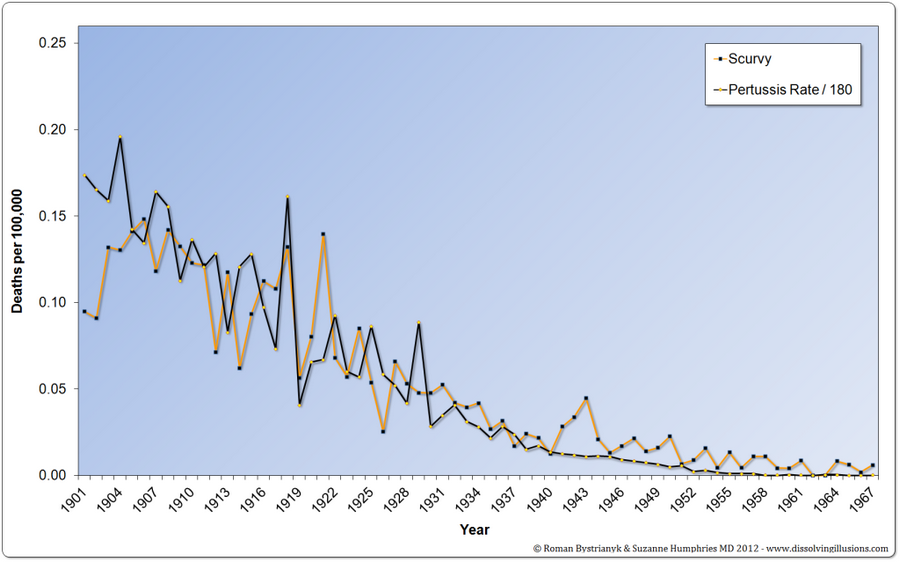
Сравнение графиков смертности от коклюша и от цинги: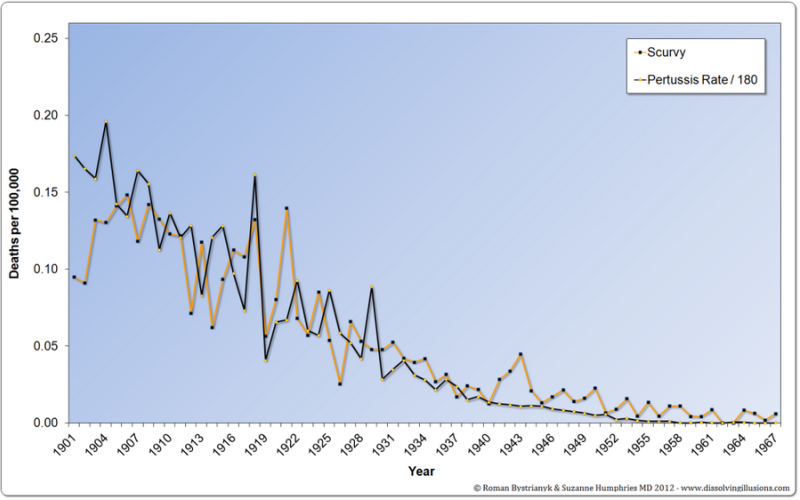
36. Childhood infectious diseases and risk of leukaemia in an adult population. (Parodi, 2013, Int J Cancer)
У детей, переболевших коклюшем в детстве, риск развития некоторых видов лейкемии в 1.5-2 раза ниже.
37. Самый частый аргумент эффективности прививки от коклюша, это что в 1950-е годы, когда от коклюша начали прививать, от него умирали 1000 человек в год, а сейчас умирают единицы. Но это cherry picking. Если взглянуть на графики смертности от коклюша с начала 20-го века, становится ясно, что вакцина не имеет никакого отношения к снижению смертности от коклюша, так как более чем 90% снижения смертности произошло до начала вакцинации, и даже до начала использования антибиотиков. Вот графики для США и Англии
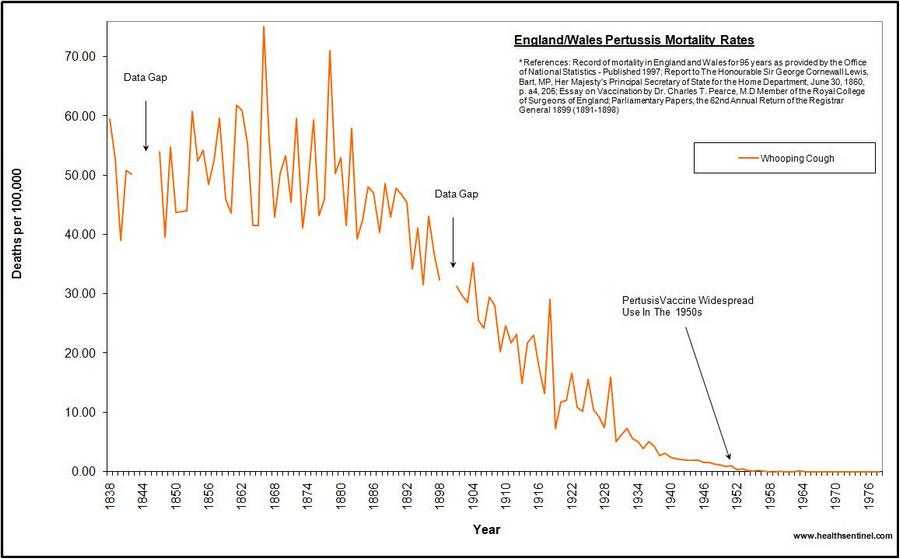
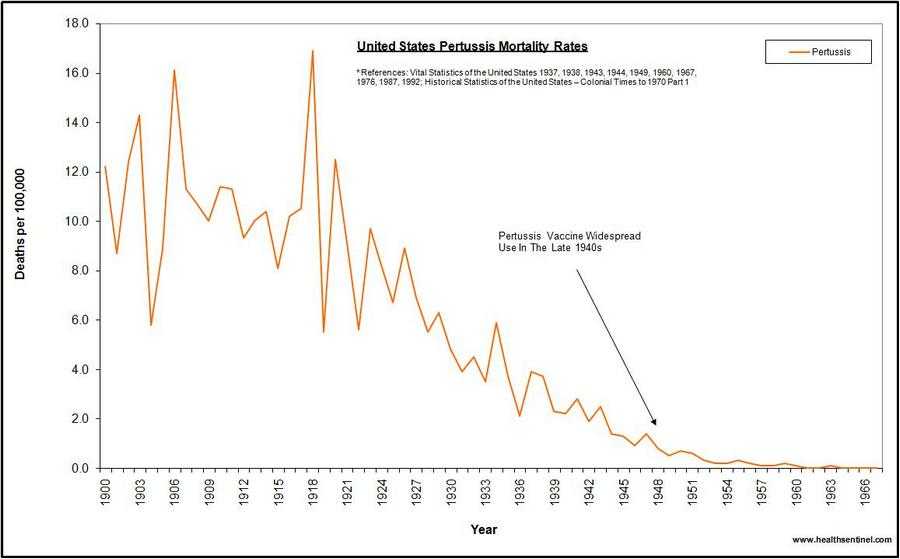
Похожая картина вырисовывается, если взглянуть на количество случаев коклюша.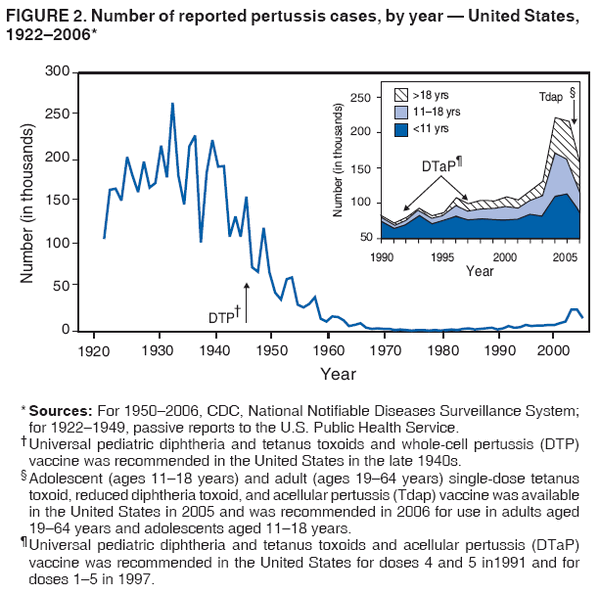
38. Фильмы и лекции:
DPT Vaccine Roulette Фильм 1982 года, про вакцину DPT, был показан на NBC. Этот фильм сыграл главную роль в том, что США перешли на бесклеточную вакцину, и в том, что законодательство связанное с прививками было полностью изменено. Сегодня невозможно представить, чтобы такое показали по ТВ.Dr. Suzanne HumphriesDr. Sherri Tenpenny
Как правильно подготовить ребенка к прививке
За неделю до и спустя 7–10 дней после введения вакцины нельзя вводить в детский рацион новые продукты питания и давать лекарственные препараты. Если они спровоцируют аллергию, могут возникать трудности установки чужеродного вещества, спровоцировавшего ответ иммунной системы.
При повышенной температуре тела, насморке, кашле, воспалительных процессах на кожных покровах, прорезывании зубов прививку от коклюша переносят на другое время.

В день проведения вакцинации врач должен обязательно осмотреть ребенка, оценив общее состояние. Производится измерение температуры тела. У матери выясняют, когда ребенок последний раз болел, наблюдались ли нарушения общего состояния на протяжении последних 7–10 дней, аллергии и осложнения после предыдущего введения прививок или лекарственных препаратов.
Если противопоказания есть, вакцинацию отменяют или переносят на другую дату.
Во сколько месяцев делают прививку детям от коклюша
Какую прививку при коклюше делают детям? Вакцинация детей против коклюша проводится с помощью комплексной прививки под названием АКДС. Она защищает детский организм еще и от таких опасных инфекционных заболеваний, как дифтерия и столбняк. Вакцина состоит из убитых коклюшем микробов и очищенных анатоксинов – столбнячного и дифтерийного.
После прививки от коклюша в детском организме вырабатывается специфический иммунитет против этого инфекционного заболевания. Родителям следует знать, во сколько делают прививку от коклюша детям, чтобы не пропустить сроки вакцинации.
Вакцина входит в календарь обязательных профилактических прививок, поэтому она рекомендована всем детям в возрасте от трех месяцев. Родителям, интересующимся, когда делают прививку от коклюша, будет полезно ознакомиться с этой схемой вакцинации:
- 1-я доза – в три месяца;
- 2-я доза – в четыре с половиной месяца;
- 3-я доза – в шесть месяцев;
- 4-я доза – в 18 месяцев.
Вакцина против коклюша вводится детям начиная с 3-месячного возраста. В курс иммунизации входит три вакцины, которые вводятся с перерывом в 1, 5 месяца. Первую прививку делают в 3 месяца, вторую – в 4, 5, третью – в 6.
Прививку АКДС детям можно делать вместе с вакцинацией против полиомиелита или с любой вакциной, входящей в список обязательных профилактических прививок. Ревакцинацию проводят всего лишь раз, в возрасте 18 месяцев.
Если по каким-либо причинам ребенку до 3 лет и 11 месяцев не была проведена ревакцинация против коклюша, ее делают АДС-анатоксином в возрасте 4–5 лет, или АДС-М-анатоксином всем, кому больше 6 лет. Последний препарат содержит в себе уменьшенное количество действующего вещества. Часто вакцинация против коклюша ослабленным детям проводится именно этой вакциной.
Когда делают прививку от коклюша
Вакцину получают:
- Младенцы в возрасте 3, 4 и 6 месяцев;
- Дети в возрасте 18 месяцев;
- Дети в возрасте 4 лет;
- Школьники в возрасте 7 лет, обычно предоставляемая вакцина в школьной программе иммунизации.
Несмотря на активную иммунизацию, коклюш у привитых детей возможен. Связано это с низким содержанием антител в организме, которое вызвано давностью вакцинации, ослаблением иммунитета и т. д. В таких случаях врачи рекомендуют проводить ревакцинацию согласно календарному плану.
Вакцинация от коклюша также рекомендуется женщинам в начале третьего триместра беременности. Эта вакцинация также финансируется правительством и оптимальное время составляет от 28 до 32 недель беременности; однако она может быть предоставлена в любое время в третьем триместре до родов, если это необходимо. Укрепление иммунитета матери защищает новорожденного до тех пор, пока он не станет достаточно взрослым, чтобы быть вакцинированным в возрасте 6 недель, через антитела, которые пересекают плаценту у ребенка во время беременности.
Женщины, которые не были вакцинированы в третьем триместре и не имели прививку против коклюша в течение 10 лет, должны рассмотреть эту возможность после родов. Чтобы снизить риск заражения коклюшем и передать его новорожденному ребенку; однако эта доза не будет финансироваться.
Бустерная доза(профилактическая) также рекомендуется, но не финансируется, для любого взрослого человека, который хочет снизить риск. Вакцинация особенно важна для людей, которые живут или ухаживают за детьми в возрасте до шести месяцев, например, родители, бабушки и дедушки. Вакцину следует назначать не менее чем за 2 недели до контакта с ребенком.
Взрослые, работающие с детьми грудного и раннего возраста (<4 лет) и все работники здравоохранения должны получать дозу вакцины против коклюша. Бустерная доза рекомендуется каждые 10 лет.
Как и все лекарства, вакцины могут иметь побочные эффекты. Большинство побочных эффектов незначительны. Продолжаются в течение короткого времени и не приводят к каким-либо долгосрочным проблемам. Возможные побочные эффекты вакцины против коклюша могут включать лихорадку, покраснение и болезненность или отек, в месте инъекции, тошноту, усталость и боли в мышцах. Более серьезные побочные эффекты крайне редкие.
Почему коклюш является опасным заболеванием для детей?
Коклюш — это инфекционное заболевание, вызываемое бактерией Bordetella pertussis, которое может серьезно повредить здоровье детей, особенно тех, у кого не развита достаточная иммунная система. Заражение происходит через капли воздуха, когда больной кашляет или чихает. Первые симптомы появляются через несколько дней с момента инфицирования, но заболевание может развиваться и до двух недель.
В некоторых случаях коклюш может вызвать осложнения, такие как пневмония, энцефалит и даже глухота. Более того, даже после выхода из заболевания, ребенок может ходить на работу с другими людьми и распространять вирус еще около 3 недель.
Таким образом, коклюш является очень опасным заболеванием для детей, и необходимо обеспечить эффективную профилактику и лечение, чтобы защитить их здоровье и благополучие.
Полезные советы
Родителям необходимо собрать как можно больше информации о том, какая вакцина будет введена ребенку
Важно уточнить у врача, какие могут быть реакции организма после ее постановки и как с ними эффективнее справиться
Возможно, что родителям пригодится следующая информация, о которой врач может забыть сообщить во время приема:
-
Кроме осмотра педиатра, хорошо, если ребенка осмотрит невролог. Это позволит исключить болезни нервной системы.
-
После постановки прививки можно продолжать гулять с ребенком, если на улице стоит хорошая погода.
-
В день вакцинации от приема ванны следует отказаться. При необходимости можно помыть ребенка под душем. Тереть место инъекции категорически запрещено. Нельзя купаться в открытых водоемах. Время водных процедур не должно превышать 10 минут.
-
Лучше всего отказаться от посещения мест массового скопления людей. Это позволит свести к минимуму риск заражения иными инфекциями. Желательно не приглашать в дом гостей.
-
Нельзя после постановки прививки вводить в меню ребенка новый продукт питания. Это позволит избежать аллергии.
Иных советов и рекомендаций относительно изменения образа жизни нет.
Сроки при нарушении графика
При соблюдении календаря прививок, вакцинация гарантирует приобретение стойкого иммунитета к заболеванию. Но что делать, если по каким-то причинам не удалось своевременно получить инъекцию?
В этом случае не нужно заново начинать весь цикл вакцинации. Делайте следующую прививку согласно графику. Нужно только при этом соблюдать интервал в 1-2 месяца между процедурами. Именно за такой временной промежуток организм лучше всего успевает выстроить собственный барьер против болезни.
Если требуется срочно провести вакцинацию, то минимальные интервалы между дозами будут такими:
- между первой и второй: один месяц;
- дальше по графику между второй и третьей дозой тоже должен пройти хотя бы месяц;
- между последней третьей дозой и закрепляющей ревакцинацией должно пройти минимум 6 месяцев.
Лечение коклюша у детей
В острый период коклюша назначают антибиотикотерапию. Наиболее эффективными при этом являются ампициллин, амоксициллин. При непереносимости антибиотиков пенициллинового ряда назначают азитромицин. Курс антибиотикотерапии составляет 5-7 дней.
Если малыш нормально принимает таблетки антибиотиков и у него не развивается рвота, изжога, то пероральный прием продолжают. При непереносимости таблеток переходят на внутримышечные инъекции.
Какие анализы необходимо сдать
Для более точной диагностики заболевания доктор может направить на анализы. Посев отделяемого из носоглотки эффективен на первой стадии заболевания. Но наиболее точный метод диагностики – определение специфических иммуноглобулинов в крови. Эти иммуноглобулины организм выделяет, защищаясь от бактерий коклюша.

Необходимо ли делать прививку
Моновакцины (только от коклюша) не существует. Рекомендуется делать комбинированные вакцины, которые защищают одновременно от коклюша, столбняка, дифтерии и др. Иммунитет после вакцинации сохраняется в течение 3-х лет.
Важно знать, что прививка не может гарантировать 100% защиты от коклюша. Но если ребенок заразится инфекцией, то с большей вероятностью он перенесет это заболевание в легкой форме
Можно ли лечить в домашних условиях
При повышении температуры у ребенка, развитии симптомов интоксикации (головной боли, слабости) необходимо без замедления обратиться к врачу, который подберет необходимое лечение.
При отсутствии тяжелых осложнений, таких как, например, пневмония, плеврит и другое, возможно лечение в домашних условиях.
Нормальная реакция и осложнения после вакцинации
Цельноклеточный компонент прививки АКДС, в отличие от расщепленного компонента комплексных французских и бельгийских вакцин, может приводить к таким симптомам:
- Из местных реакций можно выделить красноту, опухание и уплотнение места укола. Нормальным считается область реакции, не превышающая в диаметре 2,5 см.
- Общие реакции организма похожи на симптомы респираторно-вирусной инфекции: плохое самочувствие, высокая температура.
В норме эти реакции проходят за день-два после процедуры. Для облегчения состояния необходимо обильно поить ребенка и в случае необходимости дать жаропонижающее. Если же симптомы проявляются дольше или к ним присоединяются другие, то говорят о пост-прививочных осложнениях.
Они могут проявляться таким образом:
- как нагноение в месте укола;
- как аллергическая сыпь с развитием дальнейшего отека;
- изменением поведения: малыш становится беспокойным, раздражительным, постоянно плачет;
- такое явление как судорожный синдром развивается на второй-третий день после укола: на фоне повышенной температуры возникают подергивания конечностей или судороги, возможна потеря сознания.

Особенности проведения процедуры
Перед тем, как поставить прививку, организм ребенка следует подготовить заранее. Для этого нормализуют режим дня и питание, из рациона исключают сладости. В случае, если ребенок болен, плохо себя чувствует или капризничает, визит к врачу лучше отложить на несколько дней.
Вакцина вводится внутримышечно в переднюю часть бедра. Перед введением ребенка в обязательном порядке осматривает педиатр, оценивая состояние здоровья. Требуются результаты анализов мочи и крови, в которых отсутствуют признаки воспалительного процесса и другие отклонения.
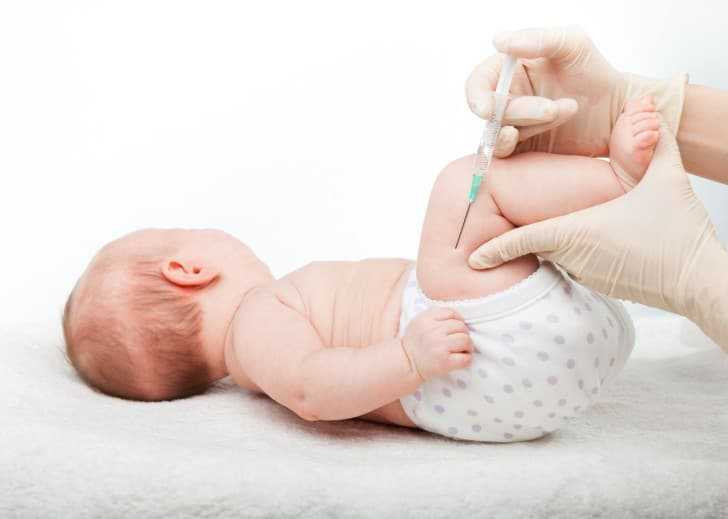
Педиатр осматривает кожные покровы, ротовую полость, горло ребенка, осуществляет аускультацию грудной клетки. Если ребенок имеет какие-либо врожденные патологии, необходимость иммунизации дополнительно обсуждается с родителями.
Вакцина представлена в виде мутноватой жидкости. Перед вскрытием флакона ее хорошо встряхивают, чтобы все компоненты растворились. При наличии осадка используют другой флакон. Шприцом набирают вакцину, дезинфицируют переднюю поверхность бедра и вводят внутримышечно. Спустя 2-3 на месте укола может образовываться папула, отличающаяся гиперемированностью и отечностью кожных покровов. Это указывает на реакцию со стороны иммунитета и не является побочной реакцией.
В последующие 3-4 дня может повышаться температура тела, поэтому для профилактики детям дают жаропонижающие препараты. Для предупреждения развития аллергической реакции за 3-5 дней до вакцинации ребенку назначают антигистаминные средства.
Перед вакцинацией обязательно нужна консультация невролога. Это поможет выявить наличие отклонений со стороны нервной системы, а также предотвратить ряд нежелательных побочных реакций. Не помешает консультация иммунолога, если ребенок страдает пищевой аллергией.
После проведения манипуляции родители должны некоторое время (30-40 минут) находиться в поликлинике, наблюдая за состоянием ребенка. Если тревожные симптомы отсутствуют, можно смело отправляться домой.
Для снижения нагрузки на иммунитет лучше всего на 3-5 дней оградить ребенка от посещения мест большого скопления людей, а также контакта с больными людьми.
Врач обязан проинформировать родителей о последствиях, которые могут развиваться после вакцинации и поведении, если на прививку появилась негативная реакция со стороны иммунитета ребенка.
Если родители не желают производить иммунизацию без весомых причин, они имеют право написать отказ. При этом вся ответственность за жизнь и здоровье ребенка ложится именно на их плечи
Важно донести всю опасность коклюша и то, как он может стать причиной смерти в раннем возрасте
Особенности подготовки к процедуре
Подготовка к иммунизации включает в себя несколько важных моментов:
- Оценка состояния здоровья малыша. Нужно отправиться на прием к педиатру. Врач проведет осмотр и даст направления на анализы.
- Опорожнения кишечника. В день вакцинации рекомендуется сделать клизму или воспользоваться слабительными свечами.
- Если ранее у ребенка отмечалась повышенная температура тела после иммунизации, то рекомендуется дать ему жаропонижающее лекарственное средство. Использоваться может Ибупрофен, Нурофен или Парацетамол.
- За трое суток до назначенной процедуры не следует вводить в меню новые продукты и избегать посещения людных мест.
Противопоказания к вакцинации
Противопоказаниями к дальнейшей вакцинации АКДС являются тяжёлая аллергическая реакция (анафилаксия) на компонент прививки и энцефалопатия, не связанная с другой идентифицируемой причиной, возникающей в течение 7 дней после введения сыворотки.
Умеренная или тяжёлая острая болезнь является противопоказанием для вакцинации. Дети с лёгкой болезнью, такой, как средний отит или верхняя респираторная инфекция, должны быть вакцинированы. Дети, для которых вакцинация отсрочена из-за умеренной или тяжёлой острой болезни, должны быть привиты, когда их состояние улучшится.
Определённые редкие побочные реакции после вакцинации АКДС считаются противопоказанием для последующих доз коклюшной прививки.
Эти неблагоприятные реакции представляют собой:
- температуру 40,5 °C или выше на протяжении двух суток, что не ассоциировано с другой идентифицируемой причиной;
- шоковое состояние в течение двух суток;
- стойкий, непрекращающийся плач длительностью в 3 часа или дольше на протяжении 48 часов;
- судороги с лихорадкой или без неё.
Симптомы коклюша
Инкубационный период коклюша длится от 7 до 10 суток. Начальные проявления коклюша очень лёгкие и их просто спутать с симптомами ОРВИ:
- насморк
- заложенность носа
- слезотечение и покраснение глаз
- лихорадка с небольшой температурой
- кашель
При этом, симптомы коклюша всё же отличаются от ОРВИ тем, что они длятся неделю и более и не стремятся к уменьшению. Наоборот, через 2 недели коклюшный кашель резко усиливается, приобретая типичный спазматический вздох с высоким звуком в конце (репризу).
Через какое-то время кашель приобретает приступообразный характер, во время приступа ребёнок начинается заходиться в кашле, который не может остановить, резко и громко вдыхает между откашливаниями и снова кашляет. Всё это длится от 1 до 5 минут, часто сопровождается высовыванием языка, покраснением или посинением кожи лица, часто заканчивается рвотой. При коклюше кашель очень интенсивный, что приводит к болях в мышцах брюшного пресса, могут быть кровоизлияния в склеру глаз, надрыв и кровотечение уздечки языка, а после приступа наступает изнеможение и сильная усталость. Когда приступа нет, ребёнок выглядит здоровым.
Вызвать приступ могут негативные эмоции, громкие звуки, яркий свет, испуг и далее. Исключение этих факторов позволяет снизить частоту приступов, хоть и не на много, но даже без видимых причин приступы появляются сами собой. Когда приступ кашля заканчивается, может отходить небольшое количество стекловидной мокроты в виде цилиндров (слепки бронхов). У маленьких детей, чем младше возраст, тем чаще, после кашля происходит остановка дыхания, которое длится 5-20 секунд, затем ребёнок делает глубокий вдох и дыхание возобновляется.
За сутки таких приступов может быть от 5 до 40. Так как во время приступа возможность полноценного дыхания отсутствует, то мозг испытывает гипоксию (недостаток кислорода).
Не всегда приступы кашля имеют типичный характер. Особенно у взрослых нередки случаи, когда коклюш проявляется навязчивым сухим кашлем, который не проходит несколько месяцев.
Младенцы с коклюшем могут не кашлять совсем. Вместо этого у них может быть затруднено дыхание и могут случаться временные остановки дыхания (апноэ).
Спазматический кашель длится до 3 недель, потом кашель постепенно затихает. От 2 до 6 месяцев нужно для полного выздоровления, при этом, любая простуда, случившаяся в период выздоровления, будет сопровождаться не обычным кашлем, а типичным коклюшным приступом.
Если приступы кашля у вашего ребёнка или у вас сопровождаются:
- рвотой,
- покраснением или посинением лица,
- затруднённым дыханием или паузами в дыхании,
- спазматическим вдохом,
то срочно необходим осмотр врача!
Подготовка к прививке
В период (по несколько дней) до и после прививки от коклюша нельзя менять режим ребенка. Отложите новые мероприятия на другое время, не ходите в гости. Лишний стресс влияет на иммунитет. Ограничьте контакт с чужими людьми. Если проводите закаливающие процедуры, не уменьшайте температуру во время обтираний и купаний.
Вторым этапом является само проведение прививки. Прививка против коклюша, дифтерии и столбняка (АКДС) проводится внутримышечно (в бедро). После проведения процедуры, рекомендуется не уходить сразу, а подождать 20-30 минут в поликлинике: в случае возникновения аллергии немедленного типа требуется незамедлительная помощь.
Проводить вакцинацию можно импортными либо отечественными препаратами. Степень очистки импортной прививки выше, за счет этого она меньше вызывает побочные эффекты.
Как правильно подготовить ребенка к прививке
Начинать подготовку нужно за несколько дней до даты, указанной в графике прививок. Меры по подготовке включают:
- сдача общих клинических анализов крови и мочи для исключения противопоказаний;
- консультацию с педиатром на предмет того, какие могут быть осложнения и какие лекарственные средства стоит приобрести для купирования возможных симптомов;
- осмотр невролога для исключения заболеваний нервной системы;
- ограничить пребывание с ребенком в людных местах до даты, указанной в графике и несколько дней после инъекции, чтобы не подхватить респираторную инфекцию;
- отложить введение в рацион новых продуктов и напитков, чтобы не вызвать аллергической реакции.

Диагностика коклюша у детей
Коклюш следует подозревать у любого человека, у которого есть доминирующая жалоба на кашель, особенно если отсутствуют следующие признаки:
- лихорадка;
- недомогание или мышечная боль;
- боль в горле;
- охриплость;
- частое поверхностное дыхание;
- хрипы и одышка.
Тем не менее заболевание и его симптомы, в том числе и его серьёзность, могут различаться среди пострадавших лиц. В случаях, когда диагноз не определён или врач хочет подтвердить его, проводятся лабораторные анализы:
- высеивание бактерии Bordetella pertussis может установить диагноз. Мазок при этом берут из носовых ходов;
- другим тестом, который будет использован для успешной идентификации бактерии и диагностики коклюша, является тест полимеразной цепной реакции (ПЦР), который может идентифицировать генетический материал бактерии в носовых выделениях.
Сроки постановки прививки. Куда вводят вакцину от коклюша?
Прививка от коклюша входит в плановую схему вакцинации. Вакцину вводят ребенку одной из первых, так как коклюш является опаснейшей болезнью для детей младше года. Если ребенок оказывается инфицирован до того момента, пока ему была введена вакцина, то его в срочном порядке госпитализируют.
Сроки вакцинации против коклюша следующие:
Три месяца – постановка первой прививки в сочетании с вакцинами от столбняка и дифтерии (АКДС).
4,5 месяца – постановка второй вакцины.
Полгода – постановка третьей вакцины. Нельзя вводить прививку ранее, чем через 1 месяц после предыдущей вакцинации.
В 18 месяцев детям показана ревакцинация, что способствует формированию более стойкого иммунитета.
Вакцину от коклюша вводят внутримышечно в передненаружную поверхность бедра. Доза составляет 0,5 мл.
Побочные реакции
Вакцинация от коклюша не заканчивается без последствия, достаточно часто она несёт за собой осложнения. Могут возникнуть различные побочные реакции:
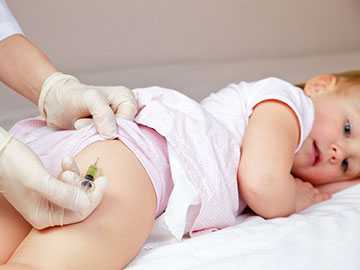
- Асептический инфильтрат в глубине мягких тканей.
- Различные аллергические реакции, такие как: возникновение сыпи в месте проведения вакцинации, анафилактический шок, отёк Квинке. Последние два развиваются в тяжёлых случаях.
- Различные осложнения, протекающие со стороны нервной системы. Обычно у детей малого возраста они проявляются в виде плача, беспокойства, крика и непродолжительного повышения температуры.
- Судорожный синдром (энцефалическая реакция). Данное проявление развивается по истечении двух дней с момента проведения вакцинации. Судороги начинают проявляться после повышенной температуры тела. В некоторых случаях возможны потери сознания, а при более лёгком течении данного побочного эффекта наблюдаются незначительные подёргивания конечностей либо мышц.
- Энцефалит. Воспаление головного мозга является редким осложнением.
- При резком снижении иммунитета либо некачественной вакцине, возможно развитие осложнения поствакцинального коклюша.
Для минимизации либо предотвращения различных осложнений необходима консультация с врачом.
Сроки ревакцинации АКДС
Лечебно-профилактическое средство АКДС рекомендовано детям, у которых нет противопоказаний. Первая прививка делается в возрасте трех месяцев, вторая — через полтора, третья — еще после 6 недель. Благодаря вакцине, организм ребенка формирует иммунитет против особо опасных болезней. Ревакцинация осуществляется через год после третьей прививки. Данный срок является формальным. Если состояние ребенка неудовлетворительное (диагностирована болезнь в стадии обострения или имеется температура), врач назначает ревакцинацию после выздоровления. Процедура показана детям до четырех лет.
Коклюш тяжело протекает у младенцев. У ребенка постарше иммунитет крепче, поэтому симптомы болезни переносятся легче. Если случилось так, что срок ревакцинации истек, дальнейшие прививки проводят без коклюшного компонента.
Сроки повторной вакцинации:
- по достижении ребенком полутора лет, но не позднее четырех;
- ревакцинация АДСМ в 7 лет;
- в четырнадцать и пятнадцать лет;
- один раз в десять лет после двадцатичетырехлетнего возраста.
Чтобы организм сформировал стойкий иммунитет, нужно провести 12 ревакцинаций. Прививку не назначают лицам старше 75-ти лет.
Перенос прививки, возможные побочные симптомы
Если для проведения иммунизации врач использует клеточный препарат АКДС, у пациента могут проявиться побочные симптомы:
- гиперемия кожи в области введения вакцины, болевые ощущения;
- расстройства со стороны вестибулярного аппарата (тошнота);
- потеря аппетита;
- повышение температуры.
Побочные эффекты не требуют специфического лечения, но если они затяжные или ярко выраженные, следует обратиться к доктору. Расстройства могут указывать на какую-либо патологию и не иметь взаимосвязь с прививкой. Чтобы установить точную причину, нужно провести обследование. При температуре врач рекомендует Нурофен или Парацетамол. Если необходимо, врач назначает антигистаминные лекарства.
Пациенты лучше переносят бесклеточные вакцины Инфанрикс и Пентаксим. Эти препараты редко вызывают побочные эффекты. Осложнения бывают у пациентов всех возрастов. Вероятность побочных симптомов зависит от особенностей организма, состояния иммунитета, а также наличия сопутствующих болезней.
Родители должны вызвать скорую помощь, если обнаружили у ребенка:
- постоянный плач;
- высокую температуру.
Перед тем как назначить вакцинацию, врач выявляет противопоказания. Самостоятельное применение вакцины запрещено.
Если противопоказания игнорируются, возникают:
- изменения в тканях головного мозга;
- энцефалопатия;
- летальный исход.
Врачи не рекомендуют отказываться от АКДС, поскольку коклюш, дифтерия и столбняк несут угрозу для жизни.
Немного цифр
По данным исследований от 74% до 96% случаев младенцы до 6-месяцев заражаются коклюшем от членов семьи, от своих старших братьев и сестёр. Чтобы защитить малышей, которым ещё нельзя ставить вакцину от коклюша или же иммунизация проведена не полностью, применяют стратегию кокон-иммунизации, от английского cocooning. В ходе этой стратегии все контактирующие с малышом люди должны получить вакцинацию от коклюша. Взрослым нужна ходя бы одна доза вакцины. Также необходимо привиться беременным, чтобы передать антитела к коклюшу малышу. В зарубежных странах старшие братья и сёстры должны пройти ревакцинацию в 4 и 6 лет (включена в календарь 51-ой страны мира, в том числе США, Канаде, большая часть стран Европы, некоторые страны СНГ), а также третью ревакцинацию в подростковом возрасте (39 стран). В России подобной практики нет, только первая ревакцинация в 1,5 года, а в 6 лет без коклюшного компонента АДСМ. В нашей стране не была зарегистрирована вакцина для ревакцинации, но в 2018 году всё изменилось, и вакцина появилась в России.
Статистика коклюша:
- Лидирующую позицию по числу заболевших коклюшем занимают дети от 6 до 14 лет, так как к 5-6 годам происходит ослабление потвакцинального иммунитета.
- В 2 раза выросла заболеваемость коклюшем в России в 2018 году.
- Если из 100 непривитых человек один заражён коклюшем, то заболевают около 90 человек!
- Коклюшный кашель может длиться более 3х месяцев.
- Заражённый коклюшем человек распространяет инфекцию с первого дня заболевания и в течение ≈ 3 недель.
- Коклюш школьников и дошкольников чаще всего сопровождается кашлем в течение ≈ 9 недель, пароксизмами кашля в течении ≈ 3 недель, посткашлевым шумным вдохом, посткашлевой рвотой, и примерно 14 днями нарушения сна.
Как защитить новорожденного от коклюша?
Коклюш – высококонтагиозное заболевание, которое может стать летальным для младенцев. Однако правильная профилактика поможет защитить ребенка от этой опасной болезни.
Важнейшая мера профилактики коклюша – это вакцинация. Первая прививка от коклюша делается еще при рождении ребенка, а каждая последующая укрепляет иммунитет. Однако для защиты новорожденного необходимо также привить его маму, чтобы она передала антитела через плаценту. Мама также должна сделать прививку после родов. Если ребенок родился в семье, в которой были случаи заболевания коклюшем, следует своевременно обратиться за медицинской помощью.
Кроме того, для профилактики коклюша у новорожденного необходимо соблюдать гигиену рук и предметов, контакт с которыми может оказаться опасным. Если родители ходят на работу или посещают общественные места, следует заботиться о качественной дезинфекции обуви и одежды, а также ограничивать контакты ребенка с посторонними.
Новорожденные, как правило, очень уязвимы, поэтому важно позаботиться о том, чтобы они росли и развивались в условиях максимально возможной безопасности. Стремление к этому должно увеличиваться, если в семье до этого больше не было детей или случаи заболевания коклюшем иных членов семьи
Защитите своего ребенка от коклюша – это несложно, но требует соблюдения определенных правил и мер.