Симптомы
Для компрессионного перелома позвоночника характерно наличие специфической симптоматики в сочетании с рентгенологической (видимой на рентген-снимке) картиной. Определенные симптомы пациент способен определить самостоятельно, выявить остальные способен только доктор. Так или иначе, при их наличии (или подозрении на них), необходимо обратится за медицинской помощью.
Признаки, которые можно определить самостоятельно:
-
резко выраженный болевой синдром в момент получения травмы;
-
для перелома грудного и/или поясничного отдела характерно затрудненное дыхание или кратковременная его остановка (чаще наблюдается у детей);
-
картина болевого синдрома может изменяться, но неизменной остается боль в проекции поврежденной кости;
-
боль может иррадиировать (отдавать) в ребра, живот, конечности, голову;
-
боли усиливаются при движении, вдохе, кашле, натуживании и ослабевают в лежачем положении;
-
возможно нарушение чувствительности в области травмы, по ходу нервных окончаний, рвота, нарушения мочеиспускания;
-
визуально можно заметить наличие незначительного отека в пораженной зоне;
-
при травме значительно ограничивается объем движений в поврежденном отделе спины;
-
мускулатура в области перелома чрезмерно напряжена;
-
возможно наличие подкожных кровоподтеков, гематом.
Внимание! При наличии взаимосвязи между перечисленными симптомами и фактом падения, удара или иной травмы, с высокой вероятностью можно говорить о компрессионном переломе позвоночника. Симптомы, которые может определить только врач:
Симптомы, которые может определить только врач:
-
визуально заметно выпирание или вдавление кости в области травмы;
-
при ощупывании поврежденной кости отмечается резкое усиление болевых ощущений;
-
в случае надавливания на голову пациента боли усиливаются (симптом опасен усугублением травмы);
-
при надавливании на поврежденную кость она «проваливается» в спину;
-
отмечается чрезмерная подвижность в поврежденном отделе позвоночника.
Наличие перечисленных симптомов не позволяет установить диагноз компрессионного перелома. Для этого необходимо провести рентгенографию (сделать рентген-снимок). В ряде случаев, когда этот метод исследования неэффективен, пациенту делают компьютерную или магнитно-резонансную томографию (КТ и МРТ соответственно). Особо актуально это в детском возрасте.
Рентген
При переломе выполняется рентгенография позвоночного столба (спондилография) в двух проекциях: прямой и боковой (является более информативной). Рентгенологические признаки, свидетельствующие о наличии компрессионного перелома позвонка:
-
деформация кости в форме клина;
-
образование клиновидного выступа из-за сползания замыкающей пластины;
-
деформирование тела переднего отдела кости в форме ступени;
-
смещенная межсегментарная борозда;
-
увеличенное пространство между позвонками;
-
кифотическое (кпереди) искривление позвоночного столба из-за смещения задней части травмированной кости к позвоночному каналу;
-
образование подвывиха одного или нескольких межпозвоночных суставов;
-
уплощение травмированной кости;
-
разрыв замыкающей пластинки;
-
сниженная высота тела кости.
Лечение
Лечить пациента с компрессионным переломом позвоночника нужно тотчас после получения травмы. Правильная и своевременная транспортировка в профильное лечебное учреждение – это тоже вид лечения. Ошибки на этом этапе могут дорого обойтись. Смещение осколков на этапе следования в больницу может привести к неврологическим осложнениям даже в тех случаях, если их изначально не было. Чтобы не допустить осложнений, пациента укладывают на спину (не на бок, и не на живот) на ровную жесткую поверхность.
В больнице врач проведет диагностику – внешний осмотр, рентгенографию и компьютерную томографию позвоночника. Обязательно назначаются обезболивающие препараты – Кетанов, Анальгин, Ренальган. При сопутствующей травме спинного мозга применяют специфические препараты, улучшающие кровообращение и обменные процессы в спинномозговой ткани – Пентоксифиллин, Трентал, Актовегин.
Даже в отсутствие повреждения спинного мозга пациентам с компрессионным переломом в течение первых недель показан строгий постельный режим. Впоследствии допускается минимальная двигательная активность. При этом пациенту рекомендуют в основном стоять или ходить – не сидеть. В это время показано ношение специального корсета. Корсет путем иммобилизации (обездвиживания) стабилизирует поврежденный позвоночник. Пользоваться корсетом нужно не менее 2 мес. с момента получения травмы.
При компрессионном переломе шейных позвонков в качестве иммобилизирующего приспособления используют воротник Шанца
Спустя 1,5 мес. с начала травмы должна осуществляться реабилитация. Проводится легкий массаж, физиотерапевтические процедуры – УВЧ, магнит, электрофорез с кальцием. В отсутствие осложнений и тяжелых сопутствующих заболеваний полная консолидация (срастание) сломанных позвонков происходит примерно за 3 мес. После этого восстановление проводят в течение полугода. Продолжаются курсы массажа, физиотерапевтических процедур. С целью укрепления мышц спины и расширения объема движений показаны щадящие физические нагрузки в рамках лечебной физкультуры.
Видео о причинах и механизмах развития компрессионного перелома позвоночника:
Компрессионные переломы 3 степени, тяжелые оскольчатые переломы тел позвонков, сопутствующие повреждения спинного мозга служат показаниями к оперативному вмешательству. В ходе операции проводят декомпрессию – убирают фрагменты тел позвонков, и, насколько это возможно, восстанавливают функцию спинного мозга. Для обеспечения целостности позвонков проводят различные методы позвоночной пластики (вертебропластики), в т. ч. и с применением современных синтетических материалов, способных заменить поврежденную костную ткань.
Польза
Лечебная физкультура способствует возвращению позвоночного столба в прежнее здоровое состояние. Лечебные упражнения в любом случае должны быть назначены исключительно лечащим врачом. При самолечении могут возникнуть осложнения и побочные эффекты, только усложняющие состояние.
Компрессионные переломы разделяют на 2 разновидности: неосложненные и осложненные. При неосложненных симптомом будет тупая болезненность в пояснице. Травмирование позвоночника происходит в дорожно-транспортных происшествиях, при занятиях спортом.
После устранения всех противопоказаний начинают терапию ЛФК при переломе грудного отдела и других областей позвоночника. Упражнения подбирают для каждого пациента, их методика основывается на клинической картине и особенностях травмы. Как правило, выполнение упражнений направлено на улучшение общего состояния и восстановление прежнего здорового и активного образа жизни.
Лечебная гимнастика направлена на восстановление мышечной силы и восстановление амплитуды подвижности позвоночного столба. Также комплекс ЛФК относят к гимнастическим процедурам, способствующим предотвращению появления пролежней, восстановлению пищеварительной системы, улучшению психофизиологического состояния.
Лечебная физкультура после компрессионных переломов шеи
Последствия компрессионного перелома позвоночника
Столь серьезная травма грудного и поясничного отдела позвоночника впоследствии может привести:
- к нестабильности позвонков на травмированном участке;
- стенозу позвоночного канала;
- различным неврологическим расстройствам;
- развитию посттравматического остеохондроза и радикулита (если нервные корешки продолжают испытывать давление со стороны поврежденного позвонка).
- кифотической деформации (не физиологический изгиб позвоночного столба назад в области груди) или другим искривлениям позвоночника;
- парезам и параличу конечностей (при компрессионном переломе в области грудного или поясничного отдела, когда позвонок оказывает давление на спинной мозг).
К более распространенным относятся компрессионные переломы в области шеи (перелом 4, 5 или 6 позвонка), получаемые неудачливыми ныряльщиками при ударе головой о дно. Вследствие, так называемой “травмы ныряльщика” эти люди рискуют получить, как минимум, сегментарную нестабильность, а как максимум — мгновенную смерть.
Переломы в области грудного отдела почти всегда бывают следствием прямой травмы. Так как при переломе 7 грудного позвонка человек часто испытывает сильную, но вполне терпимую боль, то редко обращается за медицинской помощью, надеясь что “само пройдет”. В результате развивается ряд осложнений, требующих более серьезной терапии.
Вовремя начатое лечение переломов 12 позвонка грудного отдела и 1-2 позвонков поясничного (несущих основную нагрузку при травме) позволяет избежать опасных осложнений, если при этом удалось избежать травматизации спинного мозга.
При «вдавливании» тела позвонка в позвоночный канал велика вероятность развития парезов или параличей конечностей.
Следует отметить, что уменьшение размера одного из позвонков вследствие травмы практически всегда приводит к таким последствиям, как дегенеративные изменения нервных окончаний в области повреждения и хронический болевой синдром.
Второй период
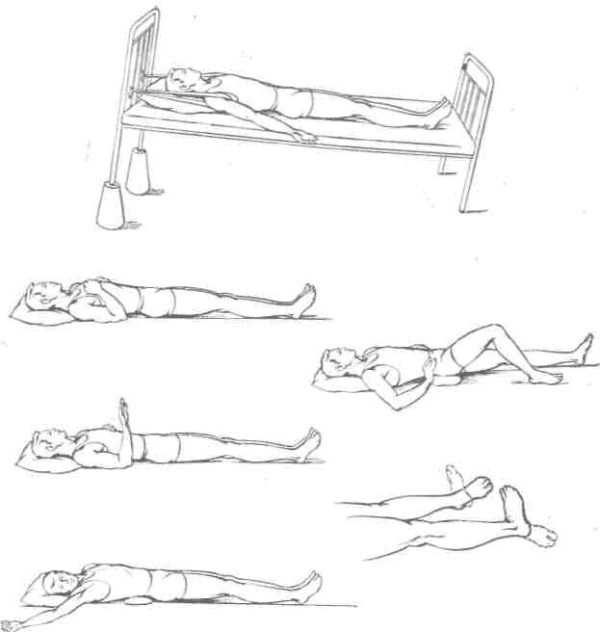
Основными задачами лечебной гимнастики вплоть до конца 1-го месяца являются нормализация деятельности внутренних органов, улучшение кровообращения в области повреждения, что стимулирует процессы регенерации, укрепление мышц туловища, плечевого и тазового пояса. В эти сроки необходимо подготовить больного к дальнейшему расширению двигательного режима. Общая нагрузка возрастает за счет подбора упражнений, увеличения числа повторений и продолжительности занятия до 20 мин. Через 2,5 недели после травмы больному можно поворачиваться на живот. С целью разгрузки передних отделов тел поврежденных позвонков под плечи больного можно подложить ватно-марлевый валик. Упражнения первого периода дополняются упражнениями для верхних конечностей, для мышц спины и брюшного пресса. Для укрепления мышц спины рекомендуются экстензионные упражнения, которые облегчаются наклонным положением кровати. Экстензионные упражнения необходимо сочетать с изометрическим напряжением мышц спины и брюшного пресса и последующим расслаблением. Вначале экспозиция напряжений мышц не должна превышать 2-3 с. Длительный постельный режим приводит к ослаблению мышц разгибателей голени, а при переломах тел поясничных позвонков возможно раздражение седалищного нерва. Тыльное сгибание стоп при активных движениях приводит к растяжению седалищного нерва и напряжению мышц передней группы голени. Поэтому данные упражнения рекомендуется включать в занятия лечебной гимнастикой. Активные движения нижними конечностями выполняются попеременно и с отрывом ноги от плоскости постели. Специальные физические упражнения целесообразно чередовать с общеразвивающими, дыхательными упражнениями, направленными на расслабление мышц.
Упражнения для пациента с травмой позвоночника без нарушений функции спинного мозга и его корешков — второй период лечения
- Развести руки в стороны — вдох, руки вперед и вниз — выдох, повторить 3-4 раза.
- Медленно с напряжением сгибать руки в локтевых суставах, приводя кисти к плечам, повторить 4-6 раз.
- Тыльное и подошвенное сгибание стоп, повторить 6-10 раз.
- Отведение руки в сторону с одновременным поворотом головы в ту же сторону. Выполнить то же самое с другой стороны. Повторить 4-6 раз.
- Согнуть ногу в коленном суставе, вытянуть ее вверх и опустить. Повторить 4-8 раз.
- Отвести и привести прямую ногу. Повторить 4-6 раз.
- Диафрагмальное дыхание. Повторить 5-6 раз.
- Прямые руки разведены в стороны на уровне плеч и слегка отведены назад. Небольшие круговые движения руками с напряжением мышц спины. Повторить 6-8 раз.
- Руки согнуты в локтях, локти опираются на постель. Выполнить прогибание в грудном отделе с опорой на локти и плечи. Повторить 4-6 раз.
- Руки на бедрах. Имитация езды на велосипеде — активные движения ногами попеременно. Повторить 6-8 раз каждой ногой.
- Диафрагмальное дыхание. Повторить 6-8 раз.
- Изометрическое напряжение мышц бедра в течение 5-7 с с последующим расслаблением.
- Сжимание и разжимание пальцев кисти попеременно. Повторить 10-15 раз.
- Изометрическое напряжение мышц голени в течение 5-7 с.
- Поднять руки через стороны вверх — вдох; вернуться в и. п. — выдох. Повторить 4-5 раз. и. п. лежа на животе.
- Руки согнуты в локтевых суставах, предплечья расположены на плоскости постели. Прогибание туловища. Повторить 6-8 раз.
- Медленное приподнимание головы и плеч, вернуться в и. п. Повторить 6-8 раз.
- Попеременное отведение назад прямой ноги. Повторить 6-8 раз.
- Изометрическое напряжение мышц спины в течение 5-7 с.
- Диафрагмальное дыхание, выполняемое в и. п. лежа на спине.
Если пациент может поднять прямые ноги до угла 45°, не испытывая при этом боли или дискомфорта в поврежденном отделе позвоночника, можно начинать третий период лечения
Реабилитация и восстановление
Реабелитация после компрессионного перелома позвоночника требует титанических усилий и терпения, как со стороны пациента, так и со стороны лечащего врача. Малоинвазивные хирургические операции предполагают начало восстановления практически с первых дней. При открытых способах для начала восстановительной терапии необходимо дождаться образования костной мозоли.
Больному назначается диета богатая витаминами (в особенности витамины группы В, С) и минералами (кальций, фтор, магний, калий и др.). Рекомендуется принимать в пищу продукты содержащие глюкозамингликаны и коллаген (желе, хрящи, рыба жирных сортов) для поддержания межпозвоночного диска.
Назначаются противовоспалительные обезболивающие препараты курсами для уменьшения отека и болевого синдрома. Так же вводятся препараты кальция, комплексы витаминов (особое место уделяется витаминам группы В) и хондропротекторы.
Создается комплекс гимнастических лечебных упражнений направленных на укрепление мышечного каркаса спины, прежде чем разрешить встать пациенту. Затем проводится восстановление подвижности и гибкости позвоночника.

ЛФК проводится только под контролем медицинского работника на специальных тренажерах снижающих давление на позвоночный столб, часто используют для укрепления мышц смарт эластик. Назначается физиотерапия:
- Электрофорез с лекарствами кальция, анаестетиками и т.д;
- УВЧ так же с местным введением лекарственных средств;
- Магнитер;
- Парафиновые или озокеритовые аппликации и др.
Назначаются курсы массажа для расслабления мышц, улучшения кровообращения. Человеку рекомендован сон на специальном жестком ортопедическом матрасе. В последствие рекомендовано плавание.
Когда можно сидеть после перелома
При консервативном ведении компрессионного перелома позвоночника сидеть разрешается после образования костной мозоли и стабилизации позвонка. Это происходит спустя 1-1,5 месяцев. Восстановление после операции проведенной открытым способом это время сокращается до 3-х недель-1 мес.
При использовании временных хирургических методик больному разрешено принимать сидячее положение при поддержке уже спустя 1-2 недели. При этом длительное время рекомендовано ношение корсетов при переломе, запрещено поднятие тяжестей и работа в статическом согнутом положении.
Периоды ЛФК
Общие положения
 Если наблюдается слегка выраженная компрессия и перелом легкой степени, проводится консервативное лечение с обязательным назначением лечебной физкультуры. Один из способов нормализации состояния:
Если наблюдается слегка выраженная компрессия и перелом легкой степени, проводится консервативное лечение с обязательным назначением лечебной физкультуры. Один из способов нормализации состояния:
- пациенту нужно лечь на жесткую поверхность;
- голову слегка приподнять – можно подложить мешок с песком или другой жесткий предмет;
- под позвоночные изгибы подложить валики из марли и ваты;
- провести продольное вытяжение позвоночника за подмышечные впадины.
Такое вытяжение помогает растянуть переднюю продольную связку и увеличить пространство между позвонками, а также уменьшить компрессию ветвей нервов.
Физические упражнения после перелома и операции разделяют на 4 этапа:
- первые 7-10 дней;
- 10-30 дней;
- 31-60 дней;
- после выписки из стационара.
Каждый из этапов направлен на реализацию определенных задач.
Первый этап
 Реабилитация позволяет достичь следующих целей:
Реабилитация позволяет достичь следующих целей:
- улучшить работу сердечно-сосудистой системы, органов дыхания, пищеварительной системы;
- предотвратить уменьшение силы мышечных структур, окружающих поврежденный отдел позвоночника;
- снизить риск застойных процессов.
В восстановительный период проводится дыхательная гимнастика (статического и динамического типа), развивающие упражнения, направленные на мелкие и средние мышцы, суставы.
Любое движение должно выполняться плавно и без рывков. Нельзя делать подъем прямой ноги, что провоцирует боль вследствие натяжения мышц спины. Полезно поднятие таза с опорой на лопатки и ступни.
Продолжительность индивидуального занятия – до 15 минут. Исходная поза – исключительно лежа на спине.
Второй этап
 Лечебная физкультура помогает улучшить функционирование внутренних органов, кровообращение в травмированной зоне позвоночника, регенерацию тканей. Кроме того, укрепляется мышечный корсет.
Лечебная физкультура помогает улучшить функционирование внутренних органов, кровообращение в травмированной зоне позвоночника, регенерацию тканей. Кроме того, укрепляется мышечный корсет.
Продолжительность зарядки – 20-25 минут с систематическим увеличением силы упражнений. Спустя 2-3 недели можно заниматься в лежачем положении на животе, подкладывать под живот ватно-марлевый валик. Это позволяет разгрузить травмированные позвоночные тела в переднем отделе.
Назначают статические и динамические упражнения на верхние конечности, спинные и брюшные мышцы. Полезно выполнение экстензионных движений (прогиб в грудных сегментах спины). Кровать при этом находится под наклоном.
Проводятся изометрические упражнения для спины и брюшного пресса. Показаны попеременные движения нижними конечностями активного типа с поднятием от опоры.
Третий этап
 Во время занятий ЛФК укрепляется мышечный корсет спины, таза, конечностей, увеличивается объем движений. Продолжительность выполнения гимнастического комплекса увеличивают, дополняя движениями с отягощением и сопротивлением, изометрическим напряжением мышечного корсета, упражнениями в стоячей позе «собака». В этом положении снимается нагрузка с позвоночника, происходит увеличение шейного и поясничного лордоза.
Во время занятий ЛФК укрепляется мышечный корсет спины, таза, конечностей, увеличивается объем движений. Продолжительность выполнения гимнастического комплекса увеличивают, дополняя движениями с отягощением и сопротивлением, изометрическим напряжением мышечного корсета, упражнениями в стоячей позе «собака». В этом положении снимается нагрузка с позвоночника, происходит увеличение шейного и поясничного лордоза.
Активные упражнения на нижние конечности с отрывом от опоры проводятся двумя ногами, а не поочередно. Развивающую и специальную зарядку проводят на кровати горизонтального положения.
Четвертый этап
 Зарядку начинают после того, как пациенту разрешили вставать с кровати и ходить и до выписки со стационара. Задачи этапа – укрепление мышечного корсета и костей, восстановление естественных изгибов позвоночника, двигательной активности.
Зарядку начинают после того, как пациенту разрешили вставать с кровати и ходить и до выписки со стационара. Задачи этапа – укрепление мышечного корсета и костей, восстановление естественных изгибов позвоночника, двигательной активности.
Возлагают полную осевую нагрузку на позвоночник. Допустимо вставать спустя 45-60 дней после перелома, не присаживаясь. Делать это нужно, передвигаясь на край постели, опустив ногу, поставив на пол, опираясь на руки, выпрямляя и опуская вторую ногу.
ЛФК во втором периоде (с 7-10 по 30 день)
Особенности периода
Второй период реабилитации начинается с момента, когда больному разрешается поворачиваться на живот.
В ЛФК включают упражнения для крупных мышц спины и пресса. Обязательны в этот период экстензионные (направленные на вытягивание позвоночника) упражнения в облегченной форме. Нагрузку снижает наклонное положение кровати (головной конец приподнят на 40-60 см).
Чтобы разгрузить передний отдел тела поврежденного позвонка больного кладут на живот в гиперэкстензионную позу, для чего под грудью размещается небольшой валик.
Задачи ЛФК на этом этапе
Во втором периоде реабилитации лечебная физкультура помогает:
- нормализовать работу внутренних органов;
- улучшить кровообращение в повреждённой зоне для ускорения регенерации;
- укрепить мышцы туловища, плеч и таза;
- подготовить организм к повышению двигательного режима.
Комплекс упражнений
Исходное положение — на спине, руки лежат вдоль тела.
- На вдохе развести руки в стороны на уровне плеч, на выдохе — поднять вверх и опустить в исходное положение.
- Согнуть руки в локтях медленно и с напряжением, прижать кисти к плечам.
- Потянуть стопу на себя, затем — от себя.
- На вдохе отвести руку на уровень плеча и повернуть голову в её сторону, на выдохе — вернуться в исходное положение. Повторить с другой рукой.
- Согнуть ногу в колене, вытянуть вверх и опустить.
- Согнуть ногу в коленном суставе, вытянуть её вверх и опустить. Повторить с другой ногой.
- Отвести одну ногу в сторону, не отрывая от постели. Вернуться в исходное положение. Повторить с другой ногой.
- Развести руки в стороны на уровне плеч. Плечи слегка отвести назад. Круговые движения руками с чувством небольшого напряжения в спине и лопатках.
- Согнуть руки в локтях и опереться локтями на постель. Прогнуться в грудном отделе, опираясь на локти и плечи.
- Поместить руки на бёдра. Имитация езды на велосипеде. Ноги двигаются попеременно (нельзя поднимать или сгибать обе ноги сразу).
- Диафрагмальное дыхание.
- Статическое напряжение мышц бедра.
- Сжать и разжать кулак.
- Поднять прямую ногу под углом 45° к постели, удерживать 5-7 секунд. Вернуться в исходное положение и повторить с другой ногой.
- Диафрагмальное дыхание.
- Статическое напряжение мышц голени.
- На вдохе развести руки в стороны, затем поднять вверх. На выдохе вернуться в исходное положение.
Для выполнения следующих упражнений нужно аккуратно, с помощью инструктора, перевернуться на живот.
Исходное положение — на животе с валиком под грудью, руки согнуты в локтях, предплечья прижаты к постели.
- Поднять голову и плечи. Вернуться в исходное положение.
- Отвести назад прямую ногу. Вернуться в исходное положение и повторить с другой ногой.
- Статическое напряжение мышц спины.
- Отдых в исходном положении.
Рекомендации к выполнению
Увеличивается количество повторов до 6-8 раз (упражнения на разведение и сгибание конечностей — 4-6 раз).
Во время статических упражнений напряжение удерживается 5-7 секунд.
Продолжительность комплекса — до 20 минут.
Частота занятий — ежедневно, 2 раза в день.
Упражнения с отрывом ног от плоскости выполняются попеременно.
Постепенное возвращение к жизни – последний этап
Итого, на прохождение трех этапов ушло около двух месяцев. Конечно, этот срок может увеличиться из-за осложнений. Последний этап – это полное восстановление всех функций. Пациента снова обучают ходьбе и сохранению равновесия. Норма дневной ходьбы составляет до двадцати минут. Ходьба является важным упражнением, составляющим комплекс лечебной физкультуры. Чтобы избежать сколиоза, необходимо держать осанку. Через 7 дней человек может начинать гимнастические упражнения. Со временем врач назначит водные процедуры с применением физических нагрузок. За время больничного пациент может дополнительно восстановить свои силы на курорте. К работе разрешается приступать приблизительно через год.
Эпидемиология/факторы риска
Компрессионные переломы вызваны травмой, остеопорозом, инфекцией и новообразованиями.
- Большинство переломов происходит в области грудопоясничного перехода. Это переходная зона (T12-L2): грудные позвонки более жесткие по сравнению с подвижной поясничной областью, что означает, что переходная зона получает наибольшую нагрузку во время ударов.
- >80 лет (40% женщин в этом возрасте имели по крайней мере один компрессионный перелом).
- Женский пол: у женщин среднего возраста (55–65 лет) в постменопаузе происходят гормональные изменения, которые повышают риск развития остеопороза. Четвертая часть женщин в постменопаузе страдает компрессионными переломами позвонков. Разница в заболеваемости в зависимости от пола у женщин почти вдвое больше, особенно с возрастом. В целом, в Соединенных Штатах ежегодно у 10,7 на 1000 женщин случаются компрессионные переломы позвонков, по сравнению с 5,7 переломами на 1000 мужчин. Потеря костной массы чаще встречается у женщин, особенно у женщин в постменопаузе. Это происходит из-за резкого снижения уровня эстрогена, из-за которого кости теряют плотность и становятся склонными к переломам.
- Некоторые лекарства: например, пероральные стероиды, антидепрессанты, лекарства от диабета.
- Случившийся ранее перелом позвоночника: один перелом позвоночника значительно увеличивает шансы получить другой.
- Нездоровый образ жизни: курение, чрезмерное употребление алкоголя и / или малоподвижный образ жизни влияют на плотность костей. Курение и чрезмерное употребление алкоголя влияют на способность вашего организма усваивать кальций.
- Снижение легочной функции
- Снижение подвижности и нарушение равновесия
- Множественные компрессионные переломы. Существующий компрессионный перелом в пять раз увеличивает риск получения другого компрессионного перелома в будущем. Наличие 2-х и более компрессионных переломов увеличивает риск получить еще один перелом в 12 раз. Существует несколько исследований популяции пациентов, которые предполагают повышенный уровень смертности у пациентов с остеопорозными компрессионными переломами позвонков, который коррелирует с количеством пораженных позвонков.
- Потеря высоты
- В опухолевые клетки позвонка в 80% случаев вторгаются опухолевые клетки из груди или рака простаты. Этот метастаз рака в позвонки является наиболее частым скелетным осложнением при компрессионных переломах позвонков .
Комплекс упражнений
Лечебный комплекс заключается в выполнении полезных, но в то же время простых упражнений для спины. Подбор комплекса ЛФК происходит индивидуально, при этом врач должен учитывать много различных факторов (возраст пациента, его состояние, степень тяжести повреждений и т. д.). Подбором гимнастических упражнений занимается врач-реабилитолог. Только квалифицированный специалист в состоянии трезво оценить ситуацию и рассчитать необходимые нагрузки на поясницу пациента. Поскольку терапия при переломе позвоночника состоит из четырех этапов, рассмотрим комплекс упражнений каждого из них отдельно.

Реабилитация после перелома позвоночника
Этап №1
Упражнения на данном этапе должны выполняться в положении лежа. Все попытки пациента подняться категорически запрещены, так как это может усугубить и без того непростую ситуацию.

На данном этапы упражнения выполняются в положении лежа
При выполнении упражнений нужно следовать некоторым рекомендациям:
- перед началом выполнения физических упражнений необходимо освоить правильную технику дыхания «животом». Речь идет о диафрагмальном дыхании. На живот пациенту кладут небольшой мешочек, наполненный песком или солью. При вдыхании он должен поднять мешок или хотя бы попытаться это сделать;
- нельзя забывать о разработке рук. Необходимо вращать руками в локтевом суставе на протяжении 20 секунд, а затем сжимать кулаки;
- медленно вращайте стопами против часовой стрелки, а потом в обратную сторону. Данное упражнение позволит разработать мышцы нижних конечностей;
- прижимая ноги к постели, аккуратно разводите их в стороны, а затем так же медленно вернитесь в исходное положение. Упражнение нужно повторить не менее 10 раз;
- по возможности напрягайте спинные мышцы, зафиксировав их на пике сокращения, а затем медленно расслабьтесь. То же самое проделайте с мышцами бедер и голени;
- в качестве заключения нужно повторить заново дыхательное упражнение. Это улучшит питание мышечных тканей кислородом.
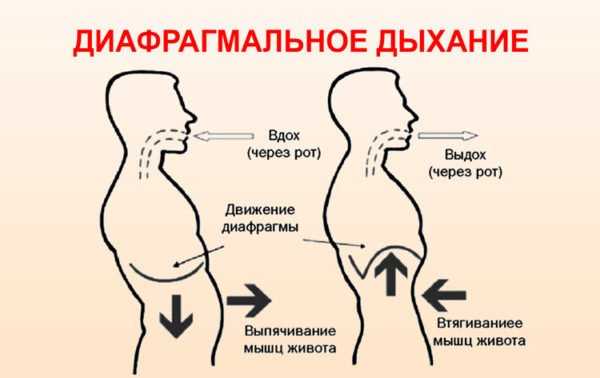
Диафрагмальное дыхание
Этот комплекс упражнений нужно повторить как минимум 5 раз. Разумеется, в первые дни тренировок нельзя подвергать свое тело большим нагрузкам, поэтому количество повторений поначалу должно быть небольшим.
Этап №2
На втором этапе упражнения, выполняемые после перелома позвоночника, уже более сложные. Здесь присутствуют новые упражнения, такие как разведение руками в стороны, сгибание их в локтях, сгибание стоп и т. д. На данном этапе лечения пациент может поднимать и опускать голову. Разумеется, все должно проходить плавно и без резких движений. В начале и в конце тренировки должно присутствовать лечебное дыхание. Все упражнения нужно повторять по 4-5 раз.

На что направлена лечебная физкультура
Этап №3
Если на первом/втором этапе больной выполнял все упражнения в положении лежа, то на третьем присутствуют упражнения, выполняемые на четвереньках. Вдобавок к вышеперечисленным упражнениям пациент должен прогибать спину, опираясь на руки и колени. Лежа на спине, больной поднимает ноги вверх перпендикулярно кровати. При поднятии головы уже требуется дополнительная нагрузка. Как правило, на данном этапе терапии дополнительный вес не используется – роль противодействия выполняет помощник. Количество повторений постепенно возрастает (7-8 раз).
Упражнения
Этап №4
Здесь упражнения выполняются в положении лежа или стоя. В положении лежа выполняется диафрагмальное дыхание, сгибание рук в локтях с применением дополнительного отягощения, вес которого не должен быть больше 4 кг. Еще одно упражнение – раздвигание ног с незначительным сопротивлением. В положении стоя выполняются следующие упражнения:
- перекатывание с носка на пятку;
- поочередное сгибание ног в колене;
- отведение ног назад по очереди;
- приседание на носочках в неполную амплитуду. При этом должны быть задействованы мышцы ягодиц, бедер и спины.
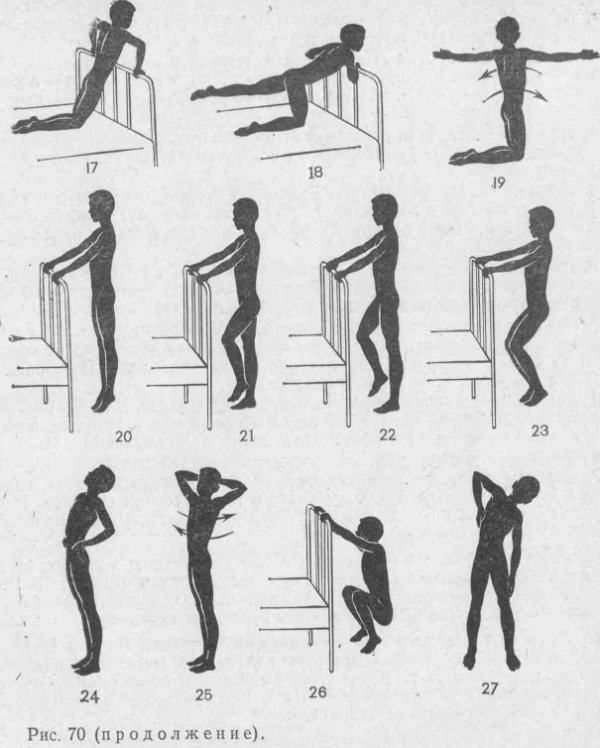
Упражнения при компрессионном переломе позвоночника
Количество повторений на четвертом этапе должно колебаться в пределах от 7 до 10 раз. После выполнения всего комплекса больному требуется отдых для восстановления сил.
Цены на ортопедические корсеты и корректоры осанки
Реабилитация
Термин «реабилитация» объединяет собой большой объем различных по техникам лечебных мероприятий.
Восстановление человека и постепенное возвращение работоспособности необходимо как при проведении консервативной терапии, так и после операции. Реабилитация пациентов с компрессионными переломами начинается еще на этапе госпитализации и завершается полным восстановлением утраченных функций.
Только от пациента, его упорства и степени соблюдения рекомендаций врача зависит успешность лечения и скорость возвращения к ежедневным привычным нагрузкам.
Медикаментозная терапия
Важнейшим составляющим лечения и реабилитации является медикаментозная поддержка пациента. При переломе поясничного отдела позвоночника лекарственные средства выполняют роль симптоматической терапии.
Возможно использование следующих лекарственных препаратов:
- Нестероидные противовоспалительные средства.
- Анальгетики.
- Опиоидные обезболивающие.
- Миорелаксанты.
- Глюкокортикостероиды.
Если перелом позвоночника произошел как следствие остеопороза, необходимо добавить в терапию следующие компоненты:
- Препараты кальция.
- Кальцитонин.
- Витамин
- Бисфосфонаты.
В остром периоде используются системные формы лекарств: таблетки и уколы. В периоде реабилитации можно применять различные наружные средства – мази, кремы, гели.
Лечебная физкультура

Важнейшим аспектом некоторых методик консервативной терапии и любой реабилитации после травмы является лечебная гимнастика. ЛФК назначается в различном объеме всем пациентам после перелома.
Лечебная гимнастика выполняется регулярно, постепенно увеличивается кратность и продолжительность занятий. Упражнения должны назначаться и контролироваться врачом специалистом.
Характерны следующие особенности лечебной физкультуры после перелома:
- Начинают занятия с дыхательной гимнастики, постепенно переходя к месту повреждения позвоночника.
- Упражнения выполняются по 20–30 минут в день первоначально. Затем длительность увеличивается.
- Хорошо помогают занятия в бассейне, при таких упражнениях разгружаются позвонки, а мышцы спины постепенно тренируются.
- Прогулки, скандинавская ходьба, лыжи возможно практиковать в позднем периоде реабилитации.
ЛФК – основа выздоровления и восстановления работоспособности пациента.
Массаж
Профессиональные процедуры массажа и мануальной терапии несут для пациентов после перелома роль хорошего симптоматического лечения. Манипуляции, выполненные специалистами, достигают следующих эффектов:
- Расслабляют напряженные мышцы спины.
- Снимают отек и воспаление после операции или травмы.
- Уменьшают выраженность боли.
- Увеличивают интенсивность кровообращения и обмена веществ.
Важно доверять массаж проверенному специалисту. Оценить необходимость в выполнении процедур должен ваш лечащий врач
Дополнить комплекс реабилитации помогут различные физиопроцедуры, грязелечение, бальнеолечение. Все методики обладают рядом ограничений и побочных эффектов
Следует подходить к их выполнению с большой осторожностью
На позднем этапе реабилитации большинству пациентов показано санаторное лечение. В условиях санатория и курорта возможно полноценное восстановление работоспособности за счет выполнения различных лечебных мероприятий.
Разновидности
Существует несколько классификаций компрессионных переломов позвоночника. Во-первых, классификация по локализации:
- Перелом шейного отдела;
- Перелом грудного отдела;
- Перелом поясничного отдела.
Во-вторых, компрессионный перелом позвоночника. Так же делиться на степени тяжести:
- 1 степень – уменьшение высоты позвонка менее, чем на половину:
- 2 степень – уменьшение высоты в половину;
- 3 степень – уменьшение более чем в половину.
В третьих, по форме повреждения выделяют:
- Клиновидный перелом. Тело ползвонка приобретает вид клина, при этом широкая его часть смотрит в центр спиномозгового канала, а узкая – к грудине;
- Осколочные. При данном виде перелома позвонок делится на несколько частей. Такие переломы еще называют взрывными;
- Компрессионно-отрывной. Диагностика возможна только с помощью бокового рентген-снимка или КТ. Сопровождается отрывом тела позвонка от его дуги.
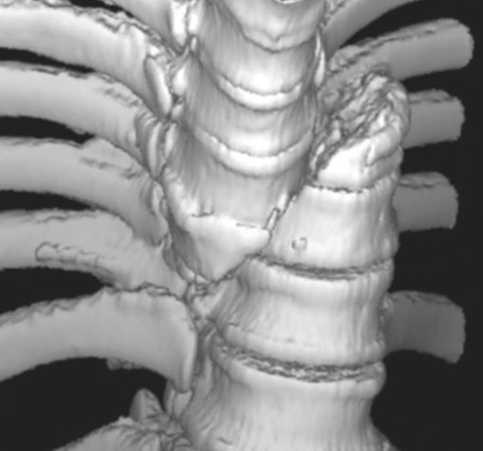
Так же компрессионный перелом может быть стабильным и нестабильным.
Отличая от оскольчатого перелома
Компрессионный перелом позвоночника происходит за счет сдавления (компрессии) тела позвонка в сопровождении с его сплющиванием, скручиванием, при этом образуются трещины, но не нарушается целостность. Может протекать бессимптомно.
При оскольчатом переломе повреждения зачастую носят более тяжелый характер, так как образуется отломок кости, часто это переломы отростка позвонка, который может своими острыми краями повредить что угодно. Такой перелом бессимптомно протекать не будет никогда.
Подвижный осколок раздражает нервные окончания, при этом виде перелома будет выраженный болевой синдром. Это перелом опасен тем, сто осколок может перерезать спинной мозг, тогда импульсы боли не доходят до центральной нервной системы и происходит парализация ниже места разреза.






























