Врачи
При услуге холецистографии могут быть вовлечены следующие врачи и специалисты:
-
Рентгенолог: Специалист, ответственный за проведение рентгенологических процедур, включая холецистографию.
-
Хирург: Врач, специализирующийся в хирургическом лечении органов брюшной полости, включая желчный пузырь и желчевыводящие пути.
-
Гастроэнтеролог: Специалист по лечению болезней желудочно-кишечного тракта, который может быть привлечен для оценки результатов и определения дальнейших шагов лечения.
-
Терапевт: Врач-терапевт может быть включен в процесс диагностики и лечения, особенно если выявлены общие заболевания или сопутствующие медицинские проблемы.
-
Анестезиолог: В случае, если требуется хирургическое вмешательство, анестезиолог может быть вовлечен в обеспечение безопасного проведения анестезии.
-
Медицинский радиолог: Этот специалист может осуществлять интерпретацию рентгенологических изображений и предоставлять детальные диагностические отчеты.
Как проходит холецистография?
Подготовка к исследованию
Перед проведением холецистографии пациент должен соблюдать особую диету и исключить из своего рациона продукты, которые могут повлиять на результат исследования. Обычно перед процедурой назначается голодание на 8-12 часов. Перед самим исследованием пациента могут попросить снять все металлические предметы, а также одеть специальную одежду.
Проведение исследования
Холецистография проходит в специализированном кабинете, где установлено оборудование для проведения данного метода диагностики. Перед началом исследования пациенту вводят контрастное вещество через вену. Затем, пациент должен лечь на спину на рентгеновский стол. Врач поместит на живот пациента датчик, который передаст данные об уровне желчи на компьютер. После этого, пациенту для стимуляции выведения желчи могут ввести внутрь мочевого пузыря специальный препарат через катетер.
Ожидание результата
Полученные данные обрабатываются компьютером и фиксируются на рентгеновской пленке. Результат исследования готов через несколько дней после его проведения. Также, врач может сразу же ознакомить пациента с выводами исследования и назначить дополнительные меры лечения, если это необходимо.
Причины ошибок
Исказить результаты исследования может неправильная подготовка. При желтухе, дегенеративных процессах в печени, раковых опухолях, эхинококке холецистография, холангиография дает отрицательный ответ, даже если желчный пузырь абсолютно здоров. Изменения на снимках также отмечаются при врожденных патологиях органа.
Расстройства нервной системы могут привести к спазму шейки пузыря или парезу мышечных стенок. Такие симптомы способны создавать клиническую картину, идентичную желчнокаменной болезни.
Холецистография применяется редко, так как ультразвуковое исследование, компьютерная томография, магнитно-резонансная терапия дают более точный результат, не имеют большого количества противопоказаний и осложнений.
Кто не может проводить холецистографию и какие это могут быть показания?
Холецистография является безопасным и эффективным методом исследования желчного пузыря, однако не всем пациентам он может быть выполнен.
Первоначальная противопоказанием для проведения холецистографии является беременность. Этот метод имеет радиоактивную составляющую, которая может негативно повлиять на развитие плода. Поэтому женщинам в период беременности не рекомендуется проходить это исследование.
Также холецистография может быть опасна для пациентов, имеющих аллергическую реакцию на рентген-контрастное вещество, которое используется при проведении исследования.
Кроме того, холецистография может быть противопоказана при явных симптомах и осложнениях холецистита, т.е. воспалительного заболевания желчного пузыря.
Если у пациента имеются другие заболевания, возможно, требующие более деликатного исследования, то врач может рекомендовать другой метод диагностики.
Разновидности приёмов
Медицина выделяет четыре метода проведения процедуры. Подход не исключительно пероральный, ситуативно подбирается оптимальное решение из четырёх доступных. Подбирается форма проведения врачом, исходя из перечня актуальных факторов.
Пероральная
Оральный вариант проведения предполагает приём контрастной жидкости путём выпивания. Приём производится за 15 часов до начала запланированного исследования. Принимают вечером, предварительно поужинав, препарат запивают чаем, подслащённой жидкостью. В кровь средство проникает через тонкий кишечник, из крови переходит в печень, через протоки оказывается в желчном пузыре. Утром удаётся выполнить снимки рентген-путём, детально увидев интересующий орган, состояние, особенности.
Внутривенным путём
Контрастный препарат способен впитываться организмом за минуты, внутривенная методика связана с этой особенностью. Желчные протоки контрастируются через 15 минут присутствия в крови пациента, 1.5 часа достаточно для контрастирования желчного пузыря. Вводится концентрационный препарат, спустя заданный промежуток времени начинается процедура изучения. Рентгенологический метод исследования даёт точные результаты. Перед началом пациент получает желчегонные продукты, употребляет в пищу. Удаётся исследовать эвакуаторную работу желчного пузыря, получить детальные изображения, рельеф, конкременты, сужение, его степень.
Инфузионная схема применения
Препарат доставляется внутривенно, медленно, исключая риск возникновения побочных реакций организма пациента. Струйное внутривенное введение создаёт риски для печени, инфузионное введение исключает их.
Чрескожная
Вещество вводится чрескожно при наличии выраженных проблем печени. Приём не вполне безопасен, вещество вводится в протоки, пузырь пункционно, присутствует риск осложнений. Сепсис, аллергия – не полный перечень осложнений, рисков. Летальный исход – порядка 1 процента случаев. Сегодня практика исключена, приём не назначается – нецелесообразен.
Концентрационная (пероральная) холецистография
Показания к применению холецистографии:
. подозрение на наличие конкрементов в жёлчном пузыре и (или) жёлчевыводящих путях;
. дискинезия жёлчевыводящих путей;
. аномалии развития жёлчного пузыря (подозрение на перегиб или перетяжку по данным дуоденального зондирования);
. опухоли жёлчного пузыря или протоков.
Противопоказания к применению холецистографии:
. непереносимость препаратов йода;
. гипертиреоз, тиреотоксикоз;
. нарушение экскреторной функции печени (гепатит, цирроз, печёночная недостаточность);
. острый холецистит (при воспалении стенки жёлчного пузыря нарушается его концентрационная функция, что приводит к слабому контрастированию);
. гипербилирубинемия;
. общее тяжёлое состояние больного.
При оценке полученных данных обращают внимание на положение жёлчного пузыря, его величину и форму, степень контрастирования (по интенсивности тени), гомогенность тени (негомогенная тень указывает на наличие конкрементов), проходимость пузырного протока, эвакуацию контрастного вещества в ДПК (сократительную функцию жёлчного пузыря). При конкрементах в жёлчном пузыре на фоне его тени обычно видны дефекты наполнения
Мелкие камни по мере опорожнения пузыря становятся более заметными.
Отсутствие контрастирования жёлчного пузыря наблюдают при:
. воспалительном процессе в стенке пузыря (когда нарушена его концентрационная способность);
. препятствии поступлению контрастировав ной жёлчи в жёлчный пузырь: обструкции пузырного протока камнем, опухолью («отключенный» жёлчный пузырь); отёке слизистой оболочки пузырного протока (холецистит); окклюзии протока вследствие Рубцовых изменений, прорастания опухолью;
. органических изменениях в жёлчном пузыре («рубцовое сморщивание» жёлчного пузыря, плотное заполнение конкрементами, опухолью);
. расстройстве всасывания контрастного вещества по ЖКТ (гиперкинезия кишечника, диарея);
. снижении экскреторной функции печени (гепатит, цирроз). Оценку сократительной функции жёлчного пузыря производят через 12—14 ч после приёма контрастного вещества внутрь, когда необходимо сделать первый снимок, после чего больной получает желчегонный завтрак (два сырых желтка). Через час после него делают второй снимок.
Для оценки двигательных нарушений в жёлчевыводящей системе (дискинезии) используют метод определения показателя двигательной функции по формуле:
показатель двигательной активности = Д2 X У1/У2 X Д1
У здоровых людей при нормальной функции жёлчного пузыря показатель двигательной активности колеблется в пределах 0,59—0,75.
При замедлении эвакуации жёлчи вследствие спазма сфинктера Одди (дискинезия сфинктера Одди по гипертоническому типу) показатель двигательной активности превышает 0,75. При гипокинезии жёлчного пузыря со слабостью сфинктера Одди этот показатель составляет 0,59 и менее.
Вычислив объём пузырной жёлчи по холецистограмме до и после приёма желчегонного завтрака, можно судить о функции жёлчного пузыря. Нормально функционирующий жёлчный пузырь обычно сокращается через 30 мин после приёма желчегонного завтрака на 1/3 (30%) от первоначального объёма. При гипокинезии жёлчного пузыря он сокращается менее чем на 1/3. При гиперкинезии жёлчный пузырь сокращается на 1 /2-2/3 от первоначального объёма.
Недостатки пероральной холецистографии:
. большое количество ограничений и противопоказаний;
. редкое контрастирование жёлчных протоков;
. невозможность проведения при гипербилирубинемии;
. низкая диагностическая ценность.
Как проводят?
Проведение осуществимо в рентгенкабинете, врач проводит обзорный рентген-осмотр вертикально, переходит на изучение пузыря, снимая протоки, орган. Съёмки проходят при перемещении пациента на живот, положении лёжа. Рентгеноконстрастные тени позволяют распечатать снимки, процедура продолжается стоя.
Следующим этапом предоставляются продукты желчегонного свойства, аналогичное лекарство – удаётся оценить качество, скорость, особенности избавления пузыря от желчи. Период ожидания вминут позволит получить изображение желчного протока. В ситуации недостаточного наполнения пузыря необходимо проводить процедуру повторно, назначается диета с ограничением жиров, до момента установления, конкретизации диагноза.
Результатами исследования становится обнаружение – необнаружение камней в органе, их подвижность, количество, размеры. Недостаточная информативность результата, необходимость дополнительного исследования удаётся компенсировать биопсией, если необходимо.
Удаётся диагностировать воспаление, изучить характерные изменения, осмотреть оболочки, слизистые, рассмотреть целесообразность санации. Размеры, геометрия устанавливаются легко – здоровый орган обладает тонкими стенками, вытянутой округлой формы. Имеет физиологические особенности в пределах нормы согласно конституции человека. Присутствие рубцов обнаруживается легко, диагностируется наличие спаек, проблем проходимости, концентрации.
Холецистоскопия подготовка
Целью холецистографии являются изучение формы, размеров, положения и сократимости желчного пузыря и обнаружение наличия камней. Целью подготовки к холецистографии являются предупреждение газообразования и опорожнение кишечника.
Показания. Заболевания желчного пузыря.
Противопоказания. Наличие аллергии к йодсодержашим препаратам (выявляется по анамнезу и аппликационной пробе).
Оснащение. Рентгеноконтрастное йодсодержащее вещество: йопагност, билигност, холевид; желчегонный завтрак (два яичных желтка или 20 г сорбита).
Техника выполнения подготовки к холецистографии:
1. Засут до исследования пациента предупреждают об исключении из диеты продуктов, способствующих газообразованию: ржаного хлеба, бобовых, фруктов, молока.
2. Ужин накануне вечером должен быть не позднее 20.00.
3. За 12 ч до исследования в течение 1 ч пациенту даюттаблеток контрастного вещества (по 1-2 таблетки каждые 10 мин). Доза определяется исходя из расчета 1 г накг массы тела пациента.
4. Накануне вечером и за 2 ч до исследования пациенту ставят очистительную клизму.
5. Вечером накануне пациента предупреждают, что исследование проводится натощак (в день исследования он также не должен пить, принимать лекарства, курить).
6. В день исследования утром историю болезни необходимо доставить в рентгенологический кабинет, пациенту указать место расположения кабинета и время исследования или проводить в кабинет.
7. Пациент принимает желчегонный завтрак по указанию врача-рентгенолога.
8. В отделении пациенту оставляют завтрак.
9. Историю болезни с результатом исследования возвращают в лечебное отделение.
Проведение холецистографии
На следующий день натощак в 9 часов утра (т. е. через 13-14 часов после приема контрастного веществя) производят рентгеновские снимки области желчного пузыря. Затем больной получает желчегонное в виде 2 сырых яичных желтков, и через 1-2 часа снова делаются повторные рентгеновские снимки.
На холецистограммах, полученных по данной методике, нормальный желчный пузырь имеет грушевидную или округлую формы. При положении больного стоя он рельефно выступает из-под реберной дуги. При наличии механического препятствия на пути поступления контрастной желчи в пузырь на рентгенограммах тени пузыря совсем не видно. Чаще всего такое явление наблюдается при закупорке холедоха камнем или вследствие облитерации его при хроническом воспалительном процессе. При холецистограммах не всегда выявляются камни, часто их можно обнаружить только после исследований в различных положениях больного и при компрессии пузыря. Следует иметь в виду, что не все камни выявляются на таких снимках: имеет значение их химический состав. Чаще всего можно обнаружить пигментные и холестериново-известковые камни в виде различной формы просветлений.
Нарушение моторики пузыря вследствие расстройства координирующего нервного аппарата (дискинезии) определяется на снимке тем, что после приема желтков он почти совсем не опорожняется и остается без изменений в течение 3-4 часов. При хроническом холецистите обычно видна однородная тень пузыря с четкими контурами без наличия камней. После приема желчегонного (желтка) наблюдается сохранение в пузыре контрастной желчи. При наличии хронического холецистита пузырь обычно деформирован, контуры его неправильной формы, зубчатые, опорожнение от контрастного вещества у таких больных резко замедлено.
Контрастное вещество для выполнения исследования содержит 2 атома йода, поэтому хорошо отражает рентгеновские лучи. Препарат назначают внутрь в дозировке 1 грамм на 20 кг веса.
Суть исследования заключается во внутривенном введении контраста. Из крови билитраст попадает в печень и протоки, что позволяет получить четкое изображение органа на рентгенограмме.
Последствия рентгенографии желчного пузыря с контрастом
После холецистографии наблюдаются следующие осложнения:
- Головокружение и головная боль.
- Расстройство работы кишечника.
- Тошнота и рвота.
В заключение добавим, что такое исследование, как холецистография, делается редко, так как существует более безвредная процедура – УЗИ печени. Она не сопровождается радиационным облучением, поэтому пользуется большей популярностью.
Каждый из этих видов исследования обладает собственной диагностической ценностью. Рентгенконтрастные камни видны только на снимках, а эхо-акустические конкременты – на УЗИ.
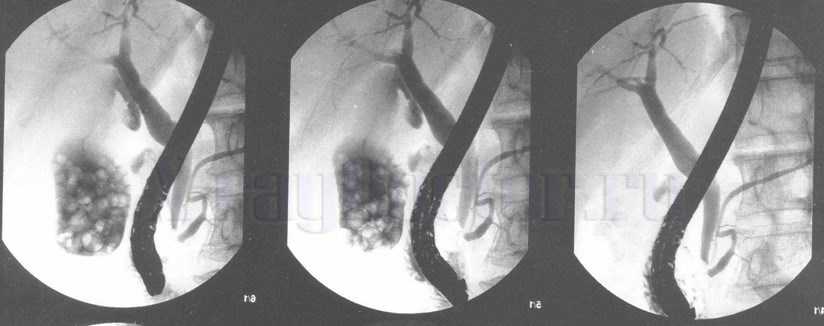 Фото. Ретроградная эндоскопическая холангиография (РЭХГ) (контрастированы желчные и панкреатические протоки, отмечается множество конкрементов)
Фото. Ретроградная эндоскопическая холангиография (РЭХГ) (контрастированы желчные и панкреатические протоки, отмечается множество конкрементов)
Исследование оказывается незаменимым при необходимости оперативного лечения заболеваний печени. Оно применяется в качестве основного метода визуализации состояние желчных протоков и 12-перстной кишки при подозрении на опухолевые образования.
Ценность холецистографии высока, несмотря на радиационное облучение человека при ее выполнении.
Для выполнения процедуры необходима высокая квалификация рентгенолога. Для этого требуется и практическая тренировка зрения. При рентгеноскопии после контрастирования холедоха вещество быстро вытекает из протоков и кишечника. За этот промежуток нужно увидеть состояние стенок, форму и внутренний просвет органа.
Качество диагностики в данном случае оправдывает затраты, поэтому холецистография активно развивается. Метод постепенно совершенствуется и обновляется.
Виды холецистографии
В основе диагностического метода — способность печени абсорбировать соединения йода и секретировать их вместе с желчью — желчный пузырь активно концентрирует эти микроэлементы. Как контраст применяют билимин, холевид, йопагност, билитраст.
Холецистография бывает нескольких видов:
Пероральная методика выполняется путем приема таблеток с контрастом. Препараты малотоксичные, содержат 65–75% йода и хорошо окрашивают желчный пузырь. Концентрация становится максимальной спустя 12 часов от момента употребления капсул.
Внутривенную холецистографию проводят после медленного инъекционного вливания контраста. Билитраст с кровью быстро попадает в печень, желчные протоки. Они визуализируются, и доктор получает отчетливое изображение: может обнаружить камни, закупорку выводящих путей, оценить размеры, контуры, степень сокращения и другие основные функции органов.
Холангиография – это инвазивное введение контраста в желчные протоки непосредственно. Проводят ее методом чрескожной пункции, через наружный свищ либо во время хирургической операции. Такое исследование помогает выявить опухоль выводящих каналов, головки поджелудочной железы, конкременты, степень окклюзии.
Инфузионная холангиография исследует работу билиарной системы у пациентов после холецистэктомии. Контраст с раствором глюкозы вводят внутривенно, медленно, по каплям в течение 30 минут — это обеспечивает более длительное окрашивание протоков. Процедура может сочетаться с пероральным методом диагностики.
Преимуществом внутривенной холецистографии является возможность провести исследование вне зависимости от состояния кишечника, если больной ранее перенес холецистэктомию, и когда в полость желчного пузыря не поступают желчные кислоты («отключенный» ЖП).
Какие дополнительные исследования могут проводить после холецистографии?
Холецистография — это метод исследования, который используется для выявления наличия камней и других патологий желчного пузыря. После холецистографии может потребоваться проведение дополнительных исследований для получения более точного диагноза.
Ультразвуковое исследование желчных протоков: После холецистографии могут проводить ультразвуковое исследование желчных протоков. Это позволяет выявить наличие камней или других патологий в желчных протоках, которые могут вызывать симптомы.
Магнитно-резонансная холангиография (МРХГ): Если холецистография не дала четкого результата, то могут назначить МРХГ. Это исследование позволяет получить более детальное изображение желчных протоков, что помогает выявить возможные проблемы.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Это исследование проводится при помощи гибкой трубки, которая вводится в двенадцатиперстную кишку. Она позволяет провести рентгеновское исследование желчных протоков с использованием контрастного вещества.
Биопсия: В некоторых случаях может быть назначена биопсия желчного пузыря. Это исследование позволяет получить образец ткани для более точного определения диагноза.
Определение необходимости проведения дополнительных исследований после холецистографии зависит от конкретной ситуации. Решение об этом принимает лечащий врач
Важно не отказываться от назначенных исследований и соблюдать все рекомендации врача
Основы сестринского дела
Подготовка к рентгенологическому исследованию печени и желчевыводящих путей
Это исследование основано на способности печени выделять с желчью йодсодержащие препараты, что и дает возможность получить изображение желчных путей
(внутривенная и инфузионная холангиохолецистография).
При подготовке к исследованию желчного пузыря пациент принимает контрастный
препарат внутрь (пероральная холецистография).
В последнее время для диагностики заболеваний желчных путей и поджелудочной
железы применяют метод эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ), при котором контрастное вещество (60% верографии) вводят
через катетер в желчные и панкреатические протоки через большой дуоденальный
сосочек при фибродуоденоскопии.
При проведении пероральной холецистографии существует возможность выявить
камни в желчном пузыре, опухоли и др.
Последовательность действий
- за 2 дня до исследования пациенту назначают бесшлаковую диету;
- за 12—14 ч до исследования он получает внутрь контрастный препарат (из
расчета 1 г на 15—20 кг массы тела);
Запомните! Контрастный препарат вводят дробными порциями в смеси с сахарным
песком через каждые 10 мин в течение 1 ч.
- вечером и за 1—2 ч до исследования поставить очистительную клизму;
- предупредить пациента, что исследование будет проведено утром натощак.
На следующий день после подготовки в рентгеновском кабинете пациенту дают
желчегонный завтрак, а затем через 30—45 мин делают серию снимков, определяя
сократительную способность желчного пузыря.
В амбулаторных условиях пациент должен принести с собой желчегонный завтрак
(например, 20 г сорбита), который вызывает сокращение и опорожнение
желчного пузыря.
При подготовке пациента к исследованию желчного пузыря и печеночных протоков
(холангиохолецистография) контрастный препарат (билигност, билитраст,
эндографин) вводят внутривенно. За 1—2 дня до исследования проводят пробу на
чувствительность к препарату: внутривенно вводят 1—2 мл препарата.
Запомните! Перед проведением пробы обязательно выясните, не было ли у
пациента ранее признаков непереносимости йодсодержащих препаратов.
Если они наблюдались, сообщите об этом врачу, поскольку
проведение пробы и введение полной дозы препарата противопоказаны!
При появлении признаков повышенной чувствительности к йодистым препаратам
(общая слабость, слезотечение, чиханье, насморк, зуд кожи, тошнота, рвота,
а также гиперемия, болезненность и отечность в области инъекции) следует немедленно
сообщить об этом врачу.
При отсутствии признаков повышенной чувствительности подготовку пациента
к обследованию продолжают.
Последовательность действий:
- за 1—2 дня до исследования провести пробу на чувствительность к препарату:
ввести внутривенно 1—2 мл билигноста; - предупредить пациента, что исследование будет проведено утром натощак;
- за 1—2 ч до исследования поставить очистительную клизму;
- в рентгеновском кабинете при горизонтальном положении пациента по назначению
врача медленно ввести внутривенно 30 — 40 мл 20-процентного раствора
билигноста, подогретого на водяной бане до 37°С.
Какие показания к рентгенконтрастному исследованию желчного пузыря (холецистографии)
Показания к контрастному рентгену желчного пузыря:
- дискинезия желчевыводящих путей;
- подозрение на желчнокаменную болезнь;
- изучение состояния желчевыводящей системы при опухолях;
- частые боли в правом подреберье, которые не устраняются лекарственными средствами;
- нарушение переваривания жиров в кишечнике.
Если подготовка проведена качественно, но в желудочно-кишечном тракте наблюдается скопление газов, это относительное противопоказание к процедуре.
Что показывает внутривенная холецистография
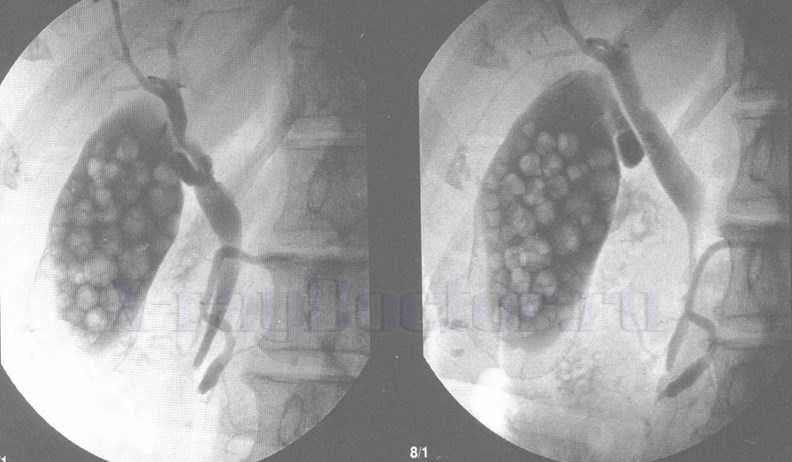 Фото. Система внепеченочных протоков, заполненных конкрементами
Фото. Система внепеченочных протоков, заполненных конкрементами
Пероральная или внутривенная холецистография показывает следующие анатомические структуры желчного пузыря:
- форма;
- положение;
- смещаемость;
- величина;
- камни;
- полипы;
- опухоли.
В норме на рентгенограмме пузырь имеет грушевидную форму, гладкие контуры и тонкие стенки. Его анатомическая структура индивидуальна, но зависит от конституционных особенностей человека (астеник, гиперстеник, нормостеник).
У гиперстеника пузырь имеет круглую форму и широкий диаметр, у астеника – вытянут вверх.
Какие болезни показывает холецистография:
- нарушение проходимости;
- снижение концентрационной способности желчевыводящих путей;
- патологию двигательной функции желчных протоков;
- спайки и рубцы.
Конкременты на холецистограмме определяются по наличию овальных дефектов на фоне тени пузыря. Через 30 минут после введения контраста наблюдается опорожнение пузыря на ½. При этом в его полости можно заметить дополнительную тень при крупном конкременте.
Если контрастная холецистограмма показывает сокращение органа более чем на треть, это свидетельствует о его гиперкинетическом состоянии. Такая рентген-картина может быть при закупорке протока.
Цель и алгоритмы
Цель проведения процедуры – изучение желчного пузыря, габаритов, особенностей, расположения. Позволяет установить сократимость, наличие – отсутствие опухолей, воспалений, следов болезней. Удаётся изображать пузырь детально в 90 процентах случаев, отрицательный результат индивидуален, зависит от подготовки, выполнения процедуры, поведения больного.
Успешное проведение зависит от проведённой подготовки. Пациента готовят к процедуре за 2-3 дня, переводя на бесшлаковую диету. Исключается картофель, мучное из муки грубого помола, овощи – капуста. С вечера перед процедурой дают лёгкий ужин, выполняется осмотр натощак. При первом методе исследования принимают билитраст, синоним – холевит, зачасов. Оптимальное всасывание достигается при положении пациента на правом боку, рекомендуется пребывать в этом положении. Перед сном с вечера рекомендуется ставить клизму, очищающую кишечник, повторяют мероприятие утром перед обследованием. Тошнота, жидкий стул – норма, реакция на препарат, наблюдается часто.
Тест на чувствительность к препарату с йодом в составе проводят за сутки, внутривенно вводят 1 мл в 10 мл физраствора, при нормальной реакции процедура осуществима. Противопоказаниями, вынуждающими отказаться, выступают симптомы повышенной чувствительности, аллергии – слезотечение, насморк, кашель. Подъём температуры тела – причина для отказа от процедуры.
Как выбрать наиболее подходящую клинику для проведения холецистографии?
Проводить холецистографию следует только в сертифицированных клиниках с правильным оборудованием и квалифицированным медицинским персоналом. Для выбора подходящей клиники можно использовать следующие критерии:
- Рекомендации от знакомых и друзей;
- Рейтинги и отзывы о клиниках в интернете;
- Официальная информация о клиниках и их лицензии;
- Квалификация медицинских работников, врачей;
- Наличие современного оборудования и инфраструктуры;
- Стоимость и доступность услуг.
Не стоит выбирать клиники только по низкой стоимости, важно обратить внимание на квалификацию врачей и наличие необходимого оборудования. Информацию о клиниках можно получить на сайтах врачей, в рейтингах медицинских учреждений, в Интернете
Также стоит уточнить информацию о том, как проводится исследование холецистографии в выбранной клинике, как долго оно займет, какие правила и сроки подготовки необходимы.
Выбор клиники должен быть осознанным и обоснованным для получения качественной медицинской помощи.
Чрескожная чреспечёночная холангиография
Тем не менее, чрескожная чреспечёночная холангиография во многих случаях (до 36%) приводит к развитию серьёзных осложнений (ОП, гиперамилаземия, холангит, сепсис, аллергические реакции и др.), а в 1 % случаев — к летальному исходу. Все вышеперечисленные методы исследования жёлчевыводящей системы с контрастированием (независимо от способов введения контрастного вещества) в настоящее время используют редко, что связано с широким внедрением в диагностическую практику новых методов лучевой диагностики (УЗИ, КТ, МРТ, МРХПГ), обладающих значительно большей диагностической ценностью, неинвазивностью и практически полным отсутствием противопоказаний и побочных эффектов.
Маев И.В., Кучерявый Ю.А.
Холецистография и холангиография выполняются утром натощак. Пациенту необходима дополнительная подготовка. Этот метод диагностики сегодня не так широко применяется из-за наличия противопоказаний.
Холецистография или рентгенографическое исследование желчного пузыря (ЖП) проводится после перорального (через рот) или внутривенного введения контрастного вещества. Контраст скапливается в полости органа и визуализирует его на рентгенограмме. Показаниями к такой диагностике служат холецистит, желчнокаменная болезнь, . Но перед посещением диагностического кабинета требуется предварительная подготовка пациента к холецистографии. Это необходимо для выявления конкрементов, точной проверки наполнения пузыря, основных функций.
В основе диагностического метода – способность печени абсорбировать соединения йода и секретировать их вместе с желчью — желчный пузырь активно концентрирует эти микроэлементы. Как контраст применяют билимин, холевид, йопагност, билитраст.
Холецистография бывает нескольких видов:
- пероральная;
- внутривенная;
- холангиография;
- инфузионная холангиография.
Пероральная методика выполняется путем приема таблеток с контрастом. Препараты малотоксичные, содержат 65–75% йода и хорошо окрашивают желчный пузырь. Концентрация становится максимальной спустя 12 часов от момента употребления капсул.
Внутривенную холецистографию проводят после медленного инъекционного вливания контраста. Билитраст с кровью быстро попадает в печень, желчные протоки. Они визуализируются, и доктор получает отчетливое изображение: может обнаружить камни, закупорку выводящих путей, оценить размеры, контуры, степень сокращения и другие основные функции органов.
Холангиография – это инвазивное введение контраста в желчные протоки непосредственно. Проводят ее методом чрескожной пункции, через наружный свищ либо во время хирургической операции. Такое исследование помогает выявить опухоль выводящих каналов, головки поджелудочной железы, конкременты, степень окклюзии.
Инфузионная холангиография исследует работу билиарной системы у пациентов после холецистэктомии. Контраст с раствором глюкозы вводят внутривенно, медленно, по каплям в течение 30 минут — это обеспечивает более длительное окрашивание протоков. Процедура может сочетаться с пероральным методом диагностики.
Преимуществом внутривенной холецистографии является возможность провести исследование вне зависимости от состояния кишечника, если больной ранее перенес холецистэктомию, и когда в полость желчного пузыря не поступают желчные кислоты («отключенный» ЖП).
Противопоказания к проведению холецистографии
Желчь представляет собой секрет, синтезируемый в печени и необходимый для процессов пищеварения. Поэтому к относительным противопоказаниям относятся состояния, связанные с патологией печени из-за того, что контрастное вещество будет выводиться через печень и оказывать значительную функциональную нагрузку на этот орган. К ним относятся:
- паренхиматозная желтуха, то есть повышение уровня билирубина крови из-за поражения клеток печени;
- цирроз печени, потому что при этом заболевании значительно страдает функция органа;
- острый холангит – это воспалительное заболевание внутрипеченочных желчных протоков.
Абсолютные противопоказания связаны как с патологией печени, так и других органов и систем:
- острые заболевания печени, так как повышается вероятность острой печеночной недостаточности;
- почечная недостаточность, поскольку около 10% контраста выводится почками;
- тяжелая сердечно-сосудистая недостаточность;
- аллергические реакции на йод.
Возможные последствия
Приём препарата вызывает у ряда пациентов рвоту, тошноту, диарею, расстройство желудка. Головная боль, головокружение – возможные последствия. При несоблюдении требований врача, проводящего процедуру, движении, малой дозе, плохой подготовке результат рискует быть неудовлетворительным, требуется повторное проведение. Внутривенное использование средства вызывает ощущение жара, во рту ощутим привкус металла, приём отражается на работе органов человека.
Осложнения могут связываться с химическим составом необходимого к введению средства, токсическое действие вызывает колики, головную боль, головокружение. Серьёзные осложнения чреваты при повышенной чувствительности нервной системы к препарату – страх, возбуждение, отёк мозга. На практике зарегистрировано 28 ситуаций с летальным исходом – аллергии, гипогликемия.
Необнаружение патологии, здоровье органа позволяет вернуться к привычному питанию, наличие патологии требует придерживаться правил питания, лечения, наблюдения у врача. Процедура незаменима как исследование перед операциями на соответствующих органах, для выяснения целесообразности вмешательства, прогнозирования, подбора подхода. Целесообразность проведения исследования высока при соответствующей симптоматике, требующей прояснения состояния желчного пузыря, исключения воспалений, образования камней, непроходимостей. Результаты исследования позволяют врачам оперативно принять оптимальное для ситуации решение, обеспечить точное диагностирование, адекватное лечение с учётом индивидуальных особенностей органа, течения болезни, состояния здоровья пациента.
Что делать после проведения холецистографии?
Нужна ли особая подготовка после исследования?
После холецистографии вам не потребуется какой-либо специальной подготовки. Вы можете вернуться к обычному образу жизни и занятию своими делами сразу же после процедуры.
Что нужно делать, чтобы результаты были точными?
Для того чтобы результаты были максимально точными, соблюдайте все рекомендации, которые вам дали перед процедурой. Если врач заранее предупредил вас о том, что нужно исключить какие-то продукты из рациона перед исследованием, соблюдайте эту диету.
Для достижения наилучшей картины, врач может запросить у вас принять какое-то лекарство или провести еще какие-то процедуры после холецистографии. Все необходимые инструкции будут даны вам непосредственно в кабинете врача либо выданы на бумаге.
Когда я смогу просмотреть результаты?
После исследования врач сразу же будет анализировать результаты. Результаты могут быть получены сразу после процедуры или через некоторое время, в зависимости от того, насколько тщательно требуется анализ исследований.
После получения результатов вы можете запросить отчет или свой иск на постоянный носитель. Получение отчета позволит вам лучше понять свои заболевания и принимать меры для улучшения своего здоровья.


























